הידרופס עוברי לא אימוני - Non-immune hydrops fetalis
הופניתם מהדף הידרופס עוברי לא אימוני לדף הנוכחי.
| הידרופס עוברי לא אימוני | ||
|---|---|---|
| Non-immune hydrops fetalis | ||
| יוצר הערך | דר' מאור ממן | |
לערכים נוספים הקשורים לנושא זה, ראו את דף הפירושים – הידרופס עוברי
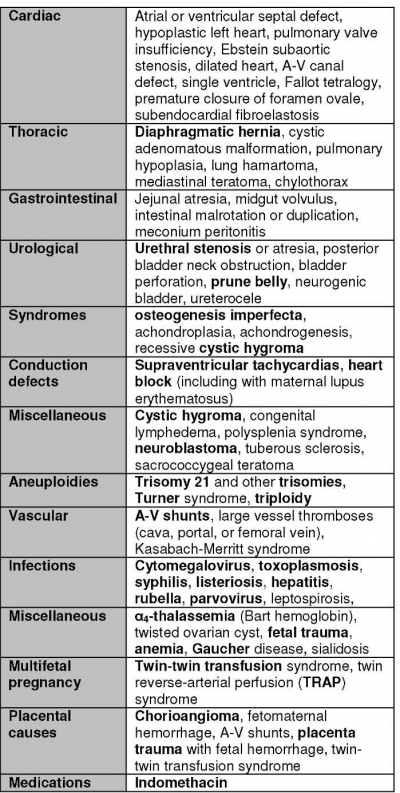
הגדרת ההידרופס הלא חיסוני זהה לזה החיסוני: הצטברות נוזל בשני מדורים או יותר, כמו למשל בית חזה, בטן ועור. קיימת רשימה ארוכה של גורמים להידרופס לא חיסוני ואחת הסיבות השכיחות ביותר הינה היגרומה כיסתית (Cystic hygromas). מומים לבביים מהווים 20-45% מהמקרים. לידה מוקדמת שכיחה עקב ריבוי מי שפיר. הידרופס קשור לסיכון פי 2-3 לרעלת הריון. בחלק מהמקרים, על-שמע מכוון ובדיקות מעבדה יזהו את הגורם. רק במספר קטן של מקרים ניתן לטפל והפרוגנוזה לרוב גרועה.
אפידמיולוגיה
אטיולוגיה
Santolaya תאר ב-1992 שיעור של 0.6% מקרי הידרופס מתוך 12,572 עוברים שנבדקו בעל-שמע. ב-77% מהמקרים נמצאה האתיולוגיה. מרבית המקרים (87%) היו הידרופס לא חיסוני. 2/3 מהם היו כתוצאה ממומים עובריים או שלייתיים.
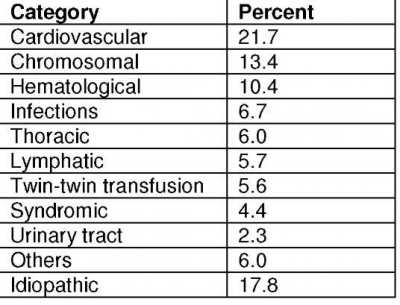
Bellini ושות' (2009) פרסמו סקירה על 5,437 הריונות עם הידרופס לא חיסוני, אותם חילקו ל-14 קבוצות לפי הטבלה הבאה. מומים לבביים מבניים ותפקודיים היו 22% מהמקרים, מומים כרומוזומלים 13%, מומים של מערכת הדם 10% ולרוב גרמו בסוף התהליך לאנמיה ואי ספיקת לב.
אחת הסיבות השכיחות ביותר, בעיקר כאשר ההידרופס מאובחן בשליש השני הינה היגרומה כיסתית. מומים לבביים מהווים 20-45% מהמקרים, כולל הפרעות קצב, מום עורקי-ורידי (Arteriovenous malformations), דלקת שריר הלב (Myocarditis).
בהריון מרובה עוברים, הידרופס של אחד העוברים קשור לתסמונת מעבר דם בין עוברים (TTTS, Twin-to-Twin Transfusion Syndrome). הידרופס יכול להתפתח מהאנמיה ואי-ספיקת הלב של העובר התורם או מעודף הנוזלים והקרדיומיופתיה (Cardiomyopathy) של המקבל.
קליניקה
הידרפס הינו הצטברות נוזל בשני מדורים או יותר, כמו למשל בית חזה, בטן ועור. לרוב נראה ריבוי מי שפיר ועיבוי שליה. הידרופס יכול לחלוף עצמונית או להידרדר עם הזמן.
- סיבוכים אימהיים
- לידה מוקדמת- שכיחה עקב ריבוי מי שפיר.
- כך גם דמם שלאחר לידה (PPH, Postpartume Hemorrhage) ואטוניה של הרחם (Uterine atony)
- היפרדות שליה ושאריות שליה (Retained placenta).
- הידרופס קשור לסיכון פי 2-3 לרעלת הריון- באחד הסוגים, תסמונת המראה (Mirror syndrome), האם מפתחת רעלת הריון עם בצקת קשה כמו זאת של העובר, כנראה עקב שינויים בכלי דם בשליה הבצקתית והנפוחה.
אבחנה
ערך מורחב – גישה להידרופס עוברי - Evaluation of hydrops fetalis
בחלק מהמקרים, על-שמע מכוון ובדיקות מעבדה יזהו את הגורם, כמו למשל מומים מולדים, הפרעות קצב וסיבוכי תאומים. בדיקות דם כמו המוגלובין-אלקטרופורזה (Hemoglobin electrophoresis) לתלסמיה (Thalassemia), בדיקת קומבס (Coombs), בדיקת KB (Kleihauer-Betke), סרולוגיה לעגבת, טוקסופלזמה (Toxoplasma) , ציטומגלוירוס (CMV, Cytomegalovirus), אדמת ופרוו-וירוס.
דיקור מי שפיר - בחשד לזיהום, וע״מ לבדוק קריוטיפ (Karyotype). זרימת שיא סיסטולית בעורק מח תיכון (MCA-PSV, Middle Cerebral Artery Peak Systolic Velocity) למעקב אחר אנמיה.
טיפול
רק במספר קטן של מקרים ניתן לטפל:
- יש כמה הפרעות קצב מהירות הניתנות לטיפול תרופתי.
- אנמיה קשה תטופל בעירוי דם.
- תסמונת מעבר דם בין עוברים תטופל בהתאם.
- אם אובחן הידרופס לא חיסוני ושללנו בעית לב או אנאפלואידיות (Aneuploidy) והעובר בשל, יש ליילד.
פרוגנוזה
הפרוגנוזה לרוב גרועה. ככל שההידרופס מתפתח מאוחר יותר, הפרוגנוזה טובה יותר. לפני שבוע 24 התמותה היא של 95%, אחרי שבוע 24 ההישרדות היא של 20%.
דגלים אדומים
ביבליוגרפיה
קישורים חיצוניים
ראו גם
- לנושא הקודם: מניעת אלואימוניזציה על רקע אי התאמת Prevention of alloimmunization due to RH incompatibility - RH
- לנושא הבא: גישה להידרופס עוברי - Evaluation of hydrops fetalis
המידע שבדף זה נכתב על ידי ד"ר מאור ממן, מרכז רפואי רבין, בילינסון-השרון


 כניסה
כניסה  עקבו אחרינו בפייסבוק
עקבו אחרינו בפייסבוק