נוגדי קרישה חדשים למניעת אירוע מוחי בחולים עם פרפור עלייתי - New oral anticoagulants for the prevention of stroke in patient with atrial fibrillation
לערכים נוספים הקשורים לנושא זה, ראו את דפי הפירושים: – פרפור פרוזדורים, תרופות נוגדות קרישה חדשות, אירוע מוח
פרפור עלייתי מהווה הגורם לאירוע מוחי איסכמי בכ-20 אחוזים מהמקרים[1]. בהשוואה לסיבות אחרות (יתר לחץ דם, מחלה טרשתית של עורקי הצוואר וכדומה), מתאפיין אירוע מוחי על רקע פרפור עליות בתמותה גבוהה יותר, פגיעה עצבית קשה יותר ושיעור גבוה יותר של הישנות המחלה. טיפול בנוגדי קרישה יעיל ביותר למניעת אירועים מוחיים בחולים עם פרפור עלייתי והינו נפוץ ומקובל. המגבלות של טיפול במעכבי ויטמין (Vitamin) K (כגון Warfarin) הן טווח טיפולי צר וצורך במעקב מעבדתי צמוד, איחור בתחילת הפעולה, צורך בדיאטה (Diet) מיוחדת ויחסי-גומלין עם מספר רב של תרופות [1],[2]. חוסר איזון יחס בינלאומי מתוקנן (INR, International Normalized Ratio) בחולים עם פרפור עלייתי משקף סיכון מוגבר לאירוע תסחיפי או דמם. מטרת הפיתוח של נוגדי הקרישה החדשים בעשור הראשון של שנות האלפיים הייתה מתן מענה למגבלות הטיפול במעכבי ויטמין K. נוגדי הקרישה החדשים מחולקים לפי מנגנון פעולתם לשתי קבוצות: מעכבים ישירים של גורם הקרישה IIa /Thrombin, Pradaxa (Dabigatran) ומעכבים ישירים של גורם הקרישה Xa: Xarelto (Rivaroxaban) ו-Eliquis (Apixaban). הכרת התכשירים החדשים, גיבוש דרך פעולה ברורה להתמודדות במצבים בעייתיים ומידע ופיתוחים עתידים יאפשרו טיפול יעיל ובטוח יותר למרבית החולים הנזקקים לנוגדי קרישה.
יתרונות נוגדי הקרישה החדשים
נוגדי הקרישה החדשים מאפשרים טיפול יעיל ובטוח (בהשוואה למעכבי ויטמין K) לצורך מניעת אירועים מוחיים בחולים עם פרפור עלייתי. שיעור הסיבוך הקשה של דמם מוחי נמוך במיוחד והוא מאפיין את כל התכשירים הזמינים. נוגדי הקרישה החדשים מאפשרים מתן טיפול נוגד קרישה בחולים רבים אשר אינם מתאימים (או אינם מוכנים) לטיפול במעכבי ויטמין K. עד העשור השני של המאה ה-21 היכולת לתקן במהירות את הפרעת הקרישה בנוכחות דמם חריף או לצורך ניתוח דחוף היתה רק למעכבי ויטמין K והיוותה יתרון בהשוואה לנוגדי הקרישה החדשים. בשל הצורך בסותרנים (Antidotes) לתרופות אלו נעשה מחקר רב בתחום וכיום (נכון לשנת 2017) ישנו סותרן אחד שאושר בארץ ועוד שניים הנמצאים עדיין בשלבי מחקר ופיתוח. הסותרן שנמצא בשימוש נוגד את הפעולה של Pradaxa: Praxband (Idarucizumab), נוגדן חד שבטי, אושר בישראל בשנת 2016[3]. סותרן נוסף, ייחודי למעכבי גורם הקרישה Xa נמצא בפיתוח (Andexanet alfa) וכבר ישנן תוצאות ראשוניות במחקר ANNEXA-4 (The Andexanet Alfa, a Novel Antidote to the Anticoagulation Effects of FXA Inhibitors)[4]. ישנו סותרן אוניברסלי (Universal) הנמצא, נכון לשנת 2017, במחקר ומסוגל לנטרל מעכבי Thrombin באופן ישיר, מעכבי גורם קרישה Xa ו-Heparins[5],[6].
מאפיינים פרמקולוגיים (Phrmacological)
בניגוד למעכבי ויטמין K המשפיעים על מספר גורמי קרישה (X, IX, VII, II), הפעולה של נוגדי הקרישה החדשים מתאפיינת בעיכוב של גורם קרישה בודד.
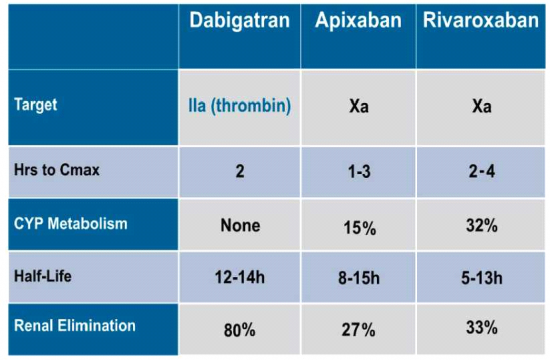
Pradaxa הוא מעכב ישיר של Thrombin (גורם הקרישה IIa); Xarelto ו-Eliquis הם מעכבים ישירים של גורם הקרישה Xa. הזמן להשגת ריכוז השיא בנסיוב (Time to peak plasma concentration) הוא כ-4-1 שעות ואינו שונה משמעותית בין התרופות. הפינוי של Pradaxa הוא כלייתי בעיקר (80 אחוזים), Xarelto ו-Eliquis מתפנות ברובן דרך הכבד (67 אחוזים ו-73 אחוזים בהתאמה).
זמן מחצית החיים דומה בין התכשירים (14-12 שעות ל-Pradaxa, 13-5 שעות ל-Xarelto ו-15-8 שעות ל-Eliquis), אך בחולים המטופלים ב-Pradaxa עלול זמן זה להתארך בנוכחות אי ספיקה כליתית דרגה III ומעלה, עם פינוי קראטינין (Creatinine Clearance, CrCl) של 50-30 מיליליטר (מ"ל) לדקה.
מתן Pradaxa אינו מומלץ בחולים עם אי ספיקה כליות ופינוי קראטינין נמוך מ-30 מ"ל לדקה, בעוד שמתן מעכבים ישירים של גורם הקרישה Xa (Xarelto, Eliquis) אינו מומלץ בחולים עם אי ספיקת כליות ופינוי קראטינין נמוך מ-15 מ"ל לדקה. בחולים עם אי ספיקת כליות כרונית ופינוי קראטינין פחות מ-50 מ"ל לדקה, מומלץ על מתן מינון מופחת של נוגדי הקרישה החדשים.
מחקרים קליניים עיקריים
Pradaxa (Dabigatran)
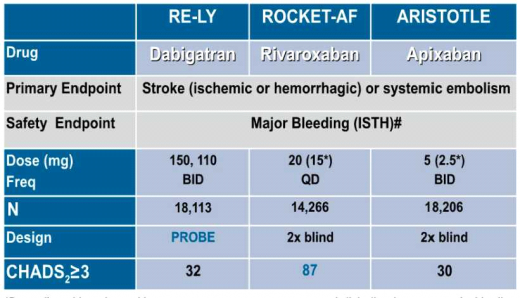
במחקר RELY (Randomized Evaluation of Long-Term Anticoagulation Therapy) נבדקה התרופה Dabigatran בשני המינונים [150 מיליגרם (מ"ג) פעמיים ביום ו-110 מ"ג פעמיים ביום) מול Warfarin בקרב 18,113 מטופלים הסובלים מפרפור עלייתי [שאינו משני למחלה מסתמית, כאשר הכוונה בעיקר להיצרות המסתם הדו-צניפי (Mitral stenosis) ומסתמים תותבים] בנוכחות גורם סיכון אחד לפחות לאירוע מוחי לפי שיטת ניקוד 2 CHADS (אי ספיקת לב, יתר לחץ-דם, גיל מעל 75, סוכרת ואירוע תסחיפי בעבר) [7]. לאחר תקופת מעקב של שנתיים, הראתה Dabigatran במינון של 150 מ"ג פעמיים ביום ירידה של 34 אחוזים בשיעור של אירועים מוחיים איסכמיים ותסחיפים מערכתיים בהשוואה ל-Warfarin (0.001>p) וירידה של 74 אחוזים בשיעור של דמם מוחי (0.001>p). שיעור כלל הדימומים היה דומה לזה שבקבוצת המטופלים ב-Warfarin, אך נמצא שיעור גבוה יותר של דימומים ממערכת העיכול (אחוז וחצי בשנה בזרוע של Dabigatran לעומת אחוז אחד בשנה בזרוע של Warfarin, 0.001>p) ועלייה במספר של התקפי הלב (0.74 אחוז בשנה בזרוע של Dabigatran לעומת 0.53 אחוז בשנה בזרוע של Warfarin, 0.048 =p). Dabigatran במינון של 110 מ"ג פעמיים ביום נמצא יעיל באותה מידה כמו Coumadin במניעת אירועים מוחיים איסכמיים ותסחיפים סיסטמיים (Systemic) עם ירידה של 20 אחוזים בשיעור של דימומים משמעותיים.
Rivaroxaban) Xarelto)
במחקר ROCKET-AF (Rivaroxaban Once Daily Oral Direct Factor Xa Inhibition Compared with Vitamin K Antagonism for Prevention of Stroke and Embolism Trial in Atrial Fibrillation) נבדק Rivaroxaban מול Warfarin בקרב 14,264 מטופלים הסובלים מפרפור עלייתי (שלא על רקע מחלה מסתמית) והמצויים בסיכון גבוה במיוחד לאירוע מוחי לפי ניקוד 2 CHADS (ממוצע 3.5 נקודות). לאחר תקופת המעקב של 1.8 שנים, Rivaroxaban נמצא לא פחות יעיל (אך לא יותר יעיל) מ-Warfarin במניעה של אירועים מוחיים איסכמיים ותסחיפים מערכתיים עם ירידה של 33 אחוזים בשיעור של דימומים מוחיים (0.02=p). שיעורם של כלל הדימומים לא היה שונה מזה שבקבוצת המטופלים ב-Warfarin, אולם נצפתה ירידה משמעותית בשיעור הדימומים הקטלניים (0.2 אחוז בשנה בזרוע של Rivaroxaban לעומת 0.5 אחוז בשנה בזרוע של Warfarin, 0.003=p) ועליה בדימומים ממערכת העיכול [8].
Eliquis (Apixaban)
יעילות התרופה במניעה של אירועים מוחיים איסכמיים בהשוואה ל-Acetylsalicylic Acid (אספירין, ASA) ו-Warfarin נבדקה בשני מחקרים קליניים גדולים. במחקר AVERROES (Apixaban Versus Acetylsalicylic Acid to Prevent Stroke in Atrial Fibrillation Patients Who Have Failed or Are Unsuitable for Vitamin K Antagonist Treatment) נבדקה Apixaban לעומת Acetylsalicylic Acid בקרב 5,599 מטופלים הסובלים מפרפור עלייתי (שאינו משני למחלה מסתמית) בנוכחות גורם סיכון אחד לפחות לאירוע מוחי לפי שיטת ניקוד CHADS2 [9]. המחקר הופסק טרם זמנו; לאחר תקופת מעקב של 1.1 שנים עקב יעילות מובהקת של Apixaban עם ירידה של 55 אחוזים בשיעור אירועים מוחיים איסכמיים ותסחיפים מערכתיים (0.001>p), ללא הבדל בין הקבוצות בשיעור של כלל הדימומים הקשים והדימומים המוחיים.
במחקר ARISTOTLE[10] (Apixaban for Reduction in Stroke and Other Thromboembolic Events in Atrial Fibrillation) נבדקה Apixaban מול Warfarin בקרב 18,201 מטופלים הסובלים מפרפור עלייתי (שלא על רקע מחלה מסתמית) בנוכחות גורם סיכון אחד לפחות לאירוע מוחי לפי שיטת CHADS2 (ממוצע 2.1 נקודות). לאחר תקופת מעקב של 1.8 שנים, Apixaban בהשוואה ל-Warfarin גרם לירידה של 21 אחוזים בשיעור של אירועים מוחיים איסכמיים ותסחיפים מערכתיים (0.01=p), ירידה של 50 אחוזים בשיעור הדימומים המוחיים (0.001>p), ירידה של 31 אחוזים בשיעור של דימומים משמעותיים (p<0.001) וללא עלייה בשיעור הדימומים ממערכת העיכול (בניגוד ל-Dabigatran ו-Rivaroxaban). יתרה מזו, נצפתה ירידה של כ-11 אחוזים בתמותה הכללית (0.047=p), אשר לא נצפתה במחקרים עם נוגדי הקרישה האחרים.
סיכום המחקרים
ההשוואה שנעשתה בין שלוש התרופות החדשות לא היתה ישירה (במחקר אחד), אלא, בלתי ישירה (בין מחקרים שונים) [11]. בהשוואה בלתי ישירה זו הוסקו מספר מסקנות:
- נמצא סיכון נמוך יותר משמעותית לשבץ מוחי ולתסחיף סיסטמי (ב-26 אחוזים) עם Dabigatran (150מ"ג פעמיים ביום) לעומת Rivaroxaban וכן לשבץ דימומי ולשבץ ללא חסר נוירולוגי שארי
- מבחינת מניעת שבץ או פקקת סיסטמית לא נמצאו הבדלים משמעותיים בין Apixaban לבין Dabigatran (בשני המינונים) או ל- Rivaroxaban או בין Rivaroxaban ל-Dabigatran (110מ"ג פעמיים ביום)
- מבחינת שבץ איסכמי, לא נמצאו הבדלים משמעותיים בין נוגדי הקרישה החדשים השונים
- פחות דימומים קשים נצפו באופן משמעותי עם Apixaban לעומת Dabigatran 150מ"ג פעמיים ביום (ב-26 אחוזים) ו-Rivaroxaban (ב-34 אחוזים), אך לא נצפה הבדל משמעותי לעומת Dabigatran 110 מ"ג פעמיים ביום
- לא נצפו הבדלים משמעותיים בין Apixaban ל-Dabigatran 110 מ"ג פעמיים ביום מבחינת התוצאות (Endpoints) הבטיחותיות
- ל-Apixaban היו פחות דימומים קשים או קשורים קלינית (ב-34 אחוזים) לעומת Rivaroxaban
- בהשוואה ל-Rivaroxaban, Dabigatran 110 מ"ג פעמיים ביום היה קשור לפחות דימומים קשים (ב-23 אחוזים) ודימומים תוך מוחיים (ב-54 אחוזים). לא נמצאו הבדלים משמעותיים מבחינת אוטמים לבביים בין Dabigatran (שני המינונים) ל-Apixaban
לא מן הנמנע שממצאים אלה קשורים להבדלים באוכלוסיית הנבדקים, לשוני במדדים להכללה במחקר ולהגדרת התוצאות.
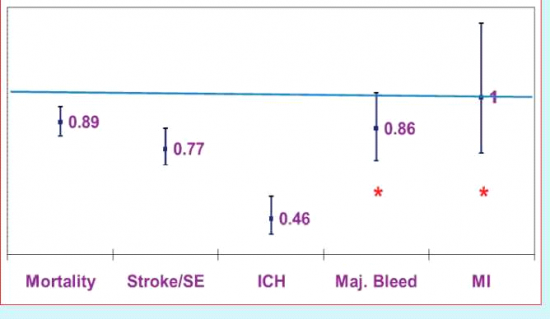
ניתוח של 12 מחקרים, Meta-analysis (כלל 54,875 מטופלים) של נוגדי הקרישה החדשים בהשוואה ל-Warfarin [12], הראה ירידה בתמותה הכללית (95%CI=0.83-0.96 ;RR=0.89), בתמותת לב וכלי דם (0.82-0.98=RR=0.89; 95%CI) ובשיעור אירועים מוחיים ותסחיפים מערכתיים (0.70-0.86=RR=0.77; 95%CI). זאת בשילוב עם הנטייה להורדת שיעור הדימומים הקשים (RR=0.86; 95%CI=0.72-1,02) וירידה משמעותית ומרשימה בדימומים מוחיים (0.39-RR 0.46; 95%CI, 0.56). לא נמצא הבדל בשיעור של אוטמים לבביים (0.75-1.33=RR=1.00; 95%CI), אך לא הייתה אחידות בממצא זה בין המחקרים שנבדקו.
על סמך מחקרים אלה אושרו Dabigatran, Rivaroxaban ו-Apixaban למניעת אירועים מוחיים בחולים הסובלים מפרפור עלייתי שלא על רקע מחלה מסתמית, הן בארצות הברית והן במדינות אירופה.
- CI=Confidence Interval, RR=Relative Risk
תפקודי קרישה והערכת מידת האנטיקואגולציה (Anticoagulation) בנוכחות נוגדי הקרישה החדשים
טיפול בנוגדי הקרישה החדשים אינו דורש, כאמור, מעקב מעבדתי שגרתי. בדיקות קרישה שגרתיות, כולל זמן Prothrombin (Prothrombin Time, PT), INR וזמן Thromboplastin חלקי (Partial Thromboplastin Time, PTT) מופרעות בדרך כלל גם בחולים הנוטלים נוגדי קרישה חדשים, אולם מידת ההפרעה המעבדתית אינה משקפת באופן ישיר את רמת האנטיקואגולציה המושגת על ידי הטיפול [13] [14]. הערכה מדויקת של מידת האנטיקואגולציה עלולה להיות נחוצה וחיונית במצבים הבאים:
- התפתחות של דמם משמעותי
- חשד לכישלון טיפולי (התפתחות אירוע תסחיפי תחת הטיפול)
- צורך בניתוח או התערבות דחופה
- צורך בהתאמת מינון במקרים חריגים
השפעת נוגדי הקרישה החדשים על בדיקות קרישה שגרתיות
- PT, INR: אינם מושפעים ממעכבים ישירים של Thrombin (Dabigatran) ואינם משקפים את רמת האנטיקואגולציה. מעכבים ישירים של גורם הקרישה Xa (Rivaroxaban, Apixaban) גורמים להארכת PT ו-INR אולם לא ניתן להשתמש בתוצאה להערכה של רמת הפעילות [15],[16]
- PTT: הארכתו מאפיינת את כל נוגדי הקרישה החדשים, אולם הבדיקה רגישה יותר ויכולה לשמש להערכת מידת האנטיקואגולציה בחולים המטופלים ב-Dabigatran: ערכי PTT תקינים מעידים על השפעה נוגדת קרישה קל או מתאר קרישה תקין [17],[18]
- זמן קרישה ל-Ecarin (Ecarin Clotting Time, ECT), זמן Thrombin (Thrombin Time, TT): בדיקות אלו רגישות ביותר להערכת מידת הפעילות של Dabigatran ואינן מושפעות מהמעכבים הישירים של גורם הקרישה Xa [19]
תחת הטיפול בנוגדי הקרישה החדשים ניתן לצפות בירידה של רמת Fibrinogen, עלייה ברמות של חלבון C (Protein C), חלבון S (Protein S) ו-Lupus antigoagulant אולם תוצאות אלו אינן אבחנתיות ומוגדרות כחיובי-כוזב (False-positive) [20]. הערכה מדויקת של מידת הפעילות של Dabigatran ניתן לקבל כאמור בעזרת בדיקת TT, בדיקת TT מדוללת, מבחן Hemoclot (Hemoclot assay) או זמן קרישה ל-Ecarin, בעוד שמבחן Anti-Xa (Anti-Xa assay) מיועד להערכה מדויקת של הפעילות של Rivaroxaban ו-Apixaban [21] [22].
מעבר בין נוגדי קרישה שונים ונוגדי הקרישה החדשים
במטופלים הנוטלים מעכבי ויטמין K ניתן להתחיל עם נוגדי הקרישה החדשים באופן מיידי כאשר INR יורד מתחת ל-2, או למחרת, כשהוא בטווח 2.5-2. המעבר מנוגדי הקרישה החדשים למעכבי ויטמין K דורש חפיפה של מספר ימים עד להשגת ערך INR טיפולי לאור התחלה פעולה מאוחרת (של מעכבי ויטמין K). חשוב לזכור כי INR מושפע ממעכבים ישירים של גורם הקרישה Xa (Xarelto, Eliquis), לכן מומלץ לבדוק INR בתקופה של החפיפה:
- זמן קצר לפני נטילת המנה הקבועה של Xarelto ו-Eliquis
- כ-24 שעות לאחר נטילת המנה האחרונה של Xarelto ו-Eliquis, בעת הפסקתן המוחלטת
בחולים המטופלים ב-Heparin, ניתן להתחיל עם נוגדי הקרישה החדשים בעת הפסקה הטיפול ב-Heparin. בחולים המטופלים בזריקות Clexane (Low molecular weight heparin), ניתן להתחיל עם נוגדי הקרישה החדשים בזמן המתוכנן למתן הזריקה הבאה.
במעבר בין נוגד קרישה חדש אחד לנוגד קרישה חדש אחר, ניתן להתחיל את השני במועד המנה הבאה של הראשון. התייחסות מיוחדת מתחייבת בנוכחות תפקוד כלייתי לקוי במידה בינונית/קשה [23].
חשיבות ההיענות לטיפול וגישה ל"מנה המפוספסת"
טיפול בנוגדי הקרישה החדשים אינו מחייב מעקב מעבדתי שגרתי. עם זאת, לאור זמן מחצית החיים הקצר, השפעתן על מערכת קרישה חולפת לאחר 24-12 שעות תוך עליית הסיכון לאירוע תסחיפי. עקב כך, מקבלת היענות מתמשכת לטיפול משנה חשיבות בקרב המטופלים הנוטלים את נוגדי הקרישה החדשים.
- אי נטילת מנה בודדת: במקרה זה אין לקחת מנה כפולה בהמשך. במטופלים הנוטלים טיפול פעם ביום (Xarelto), ניתן לקחת את "המנה המפוספסת" עד 12 שעות מהמועד המתוכנן, אולם מעל 12 שעות יש להמתין עד מועד המנה הבאה. במטופלים הנוטלים תרופה פעמיים ביום (Pradaxa, Eliquis), ניתן לקחת את "המנה המפוספסת" עד 6 שעות לאחר המועד המתוכנן, אלם מעל 6 שעות יש להמתין עד מועד המנה הבאה
- נטילה של מנה כפולה: מטופלים הנוטלים תרופה פעם ביום (Xarelto) ימשיכו טיפול וייטלו את המנה המתוכננת הבאה במועד המתוכנן. במטופלים הנוטלים טיפול פעמיים ביום (Pradaxa, Eliquis), מומלץ לדלג על המנה הבאה ולאחר מכן להמשיך בסדר הרגיל
- אי וודאות לגבי נטילת המנה: במטופלים הנוטלים טיפול פעם ביום (Xarelto), יש צורך ב"מנת השלמה" ובהמשך נטילת המנה הבאה במועד המתוכנן. במטופלים הנוטלים תרופה פעמיים ביום (Pradaxa, Eliquis), אין צורך ב"מנת השלמה" והמנה הבאה תינטל כמתוכנן
דימומים בחולים הנוטלים את נוגדי הקרישה החדשים
למרות שהמחקרים על נוגדי הקרישה החדשים הראו ירידה בשיעור הדימומים בהשוואה למעכבי ויטמין K, מטופלים הנוטלים את התרופות החדשות מצויים גם הם בסיכון לדמם.
הגישה לחולה המדמם כוללת[24]:
- הערכת הדמם:
- חומרת ומקור הדמם
- האם מדובר בדימום פעיל?
- בירור טיפול התרופתי:
- באיזו תרופה החולה מטופל?
- מתי נלקחה המנה האחרונה של התרופה?
- האם ייתכן כי המטופל נטל מנת יתר (במכוון או שלא במכוון)?
- האם המטופל נוטל תרופה או תרופות נוספות היכולות להשפיע על יכולת עצירת הדימום (Hemostasis) [לדוגמה: אספירין, Plavix (Clopidogrel)]?
- בירור מחלות נוספות:
- האם יש למטופל אי ספיקת כליות או כבד העלולה לגרום להשפעת אניטיקואגולציה מוגברת תוך נטילת מינון סטנדרטי של התרופה?
- האם למטופל יש מחלות נלוות (הפרעות קרישה) היכולות להחמיר את הדימום [לדוגמה: מחלות כבד, אורמיה (Uremia)]
- נוגדי הקרישה החדשים מעכבים באופן הפיך את גורמי הקרישה והם בעלי זמן מחצית חיים קצרה משל Warfarin
- הסיכון לדימומים קשים עם נוגדי הקרישה החדשים נמוך ובאופן כללי הוא דומה או פחוּת מנוגדי קרישה אחרים[25], אך יחד עם זאת, נצפו דימומים מסכני חיים
- ברוב המקרים של דימומים הקשורים לנוגדי הקרישה החדשים; מפסיקים את התרופה, מטפלים בעירוי מוצרי דם במידת הצורך, מטפלים בדימום באופן אנטומי (Anatomically) על ידי ניתוח, Endoscopy, טיפול מקומי וכיוצא בזה, וכן נותנים טיפול המעודד Hemostasis כמו לדוגמה מוצרים Antifibrinolytic Hexakapron (Tranexamic acid), Epsilon-aminocaproic acid][26],[27]
- טיפול ייחודי על פי התרופה יכול לכלול:
- Dabigatran– בחולים עם דימום קשה הכולל דימום מסכן חיים (תוך מוחי, Gastrointestinal קשה) ההמלצה היא לטפל על ידי טיפול Antifibrinolytic. טיפול Antifibrinolytic מומלץ לעיתים גם בטיפול של דימום קשה לא מסכן חיים באופן מיידי (לדוגמה: חשד למינון יתר, מחלות נלוות, החמרה בתסמיני דימום). ישנה המלצה לטיפול בפחם פעיל פומי במידה והמנה האחרונה של נוגד הקרישה היתה בשעתיים האחרונות. ניתן לעשות גם המודיאליזה (Hemodialysis) בחולים מסויימים אשר ישנה יכולת גבוהה או אפשרות לפינוי התרופה[28],[29]. לחולים עם סיכון תמותה מיידי ממשי, בנוסף לטיפול הנזכר למעלה, ישנה המלצה לטיפול ב-Idarucizumab. לאלו שאין בהישג ידם Idarucizumab, ניתן לטפל ב-Activated Prothrombin Complex Concentrate (aPCC, [לדוגמה: Factor Eight Inhibitor Bypassing Agent (FEIBA)]. לא ניתן טיפול משולב של שתי התרופות יחד (Idarucizumab ו- aPCC). הנסיון עם Idarucizumab מוגבל והטיפול ב-PCC נושא סיכון פרוטרומבוטי (Prothrombotic) משמעותי ולכן עדיף להימנע מהטיפול במוצרים אלו מלבד במצבים חריגים ביותר[30],[31],[32],[33],[34],[35],[36],[37],[38],[39]. בחולים עם דימומים פחות קשים, ההמלצה היא לא להשתמש ב- aPCC או ב- Idarucizumab
- Rivaroxaban, Apixaban – בחולים עם דימום קשה כולל דימומים מסכני חיים (דימום תוך מוחי או ממערכת העיכול) ההמלצה היא טיפול Antifibrinolytic. טיפול Antifibrinolytic מומלץ לעיתים גם בטיפול של דימום קשה לא מסכן חיים באופן מיידי (לדוגמה: חשד למינון יתר, מחלות נלוות, החמרה בתסמיני דימום). ישנה המלצה לטיפול בפחם פעיל פומי במידה והמנה האחרונה של נוגד הקרישה נלקחה מעט קודם לכן (Rivaroxaban בשמונה השעות האחרונות; Apixaban בשש השעות האחרונות)[40],[41]. לא ניתן לבצע המודיאליזה במעכבים הישירים של גורם הקרישה Xa[42] (בשל קישור גבוה לחלבונים והיות שהפינוי העיקרי של המעכבים הישירים של גורם הקרישה Xa אינו כלייתי; המודיאליזה אינה מומלצת גם בנוכחות דמם פעיל תחת תרופות אלו [43]). לחולים עם סיכון תמותה מיידי ממשי, בנוסף לטיפול הנזכר למעלה, ההמלצה היא לטפל ב-Unactivated 4-factor PCC שהוא תרכיז של גורמי קרישה פעילים- Xa, IXa, VIIa, IIa (Octaplex). מאחר והטיפול ב-PCC נושא סיכון פרוטרומבוטי משמעותי ואין מספיק נסיון ומחקרים בחולים המטופלים במעכבי גורם הקרישה Xa, עדיף להימנע מהטיפול במוצרים אלו מלבד במצבים קיצוניים ביותר[30],[31],[32],[33],[34],[35],[36],[37],[38],[39]. בחולים עם דימומים פחות קשים, ההמלצה היא לא להשתמש ב- PCC
במקרה של דמם קל (דימום אפי, עורי), החולה יטופל שמרנית בעזרת הפעלת לחץ ודחייה של המנה הבאה של נוגד הקרישה. במקרה של דימום בחומרה בינונית (ממערכת העיכול, מערכת השתן וכדומה) מומלץ להפסיק זמנית את הטיפול בנוגדי הקרישה החדשים ולנסות להשתלט על הדימום בעזרת פעולה פולשנית (טיפול מקומי, צריבה וכדומה) או בניתוח. מתן נוזלים, דם, FFP (Fresh Frozen Plasma) (אם הוא חיוני להגדלת נפח הדם) מומלץ על פי שיקול דעת קליני. במקרים מסוימים במטופלי Pradaxa ניתן לשקול כאמור מתן פחם פעיל וביצוע המודיאליזה דחופה.
הפסקה וחידוש של נוגדי הקרישה החדשים בשל פעולה פולשנית או ניתוח
ניהול הטיפול בנוגדי קרישה לפני פעולה פולשנית או ניתוח הוא בעיה נפוצה. מחד, אי הפסקת הטיפול גורמת לעליה בשיעור הדימומים במהלך ואחרי הפעלה הפולשנית או הניתוח. מאידך, הפסקת הטיפול מעלה את הסיכון לאירוע תסחיפי, בעיקר בהקשר של ניתוחים גדולים. בהשוואה למעכבי ויטמין K, ניהול הטיפול בנוגדי הקרישה החדשים לפני הניתוח הוא נוח וקל יותר. עקב פעילות מהירה וזמן מחצית חיים קצרה יחסית אין בדרך כלל צורך בטיפול מגשר בעת הפסקת הטיפול בנוגדי הקרישה החדשים . מטופלים בעלי סיכון גבוה במיוחד לאירוע תסחיפי יזדקקו בכל זאת לטיפול מגשר על ידי Heparin או Clexane לפרק זמן קצר [44].
פעולות וניתוחים מתוכננים
המועד המיטבי להפסקת הטיפול בנוגדי הקרישה במקרים אלו תלוי בשלושה גורמים עיקריים:
- הסיכון לדמם
- זמן מחצית חיים של נוגד הקרישה
- התפקוד הכלייתי (המשפיע על זמן פינוי התרופה)
פעולות פולשניות עם סיכון נמוך לדמם הן:
Endoscopy של מערכת העיכול, Bronchoscopy, Cystoscopy, Hysterscopy, Arthroscopy, ביופסית בלוטת התריס והשד, צינתור כלילי, השתלת קוצב לב קבוע, בדיקה אלקטרופיזיולוגית (Electrophysiology study) כולל צריבה של רפרוף ופרפור פרוזדורים (Atrial fibrillation and flutter ablation).
ניתוחים עם סיכון נמוך לדמם הם:
כריתת רחם, כריתת כיס מרה, תיקון בקע, הסרת גידולים ממאירים עוריים, ניתוחים אורטופדיים (כף יד, כף רגל, כתף), ניתוח ירוד (Cataract), עקירת שיניים [45],[46].
פעולות פולשניות וניתוחים עם סיכון גבוה לדמם הם: ניתוחי לב וכלי דם, ניתוחים אורטופדיים (החלפת מפרקים, Laminectomy), ניתוחי ראש וצוואר, כריתת שד, כריתת ערמונית, כריתת פוליפים ממערכת העיכול, ביופסיות כבד וכליה וכל ניתוח אחר הנמשך מעל 45 דקות [46],[47].
הפסקת הטיפול ב-Pradaxa לפני פעולה פולשנית או ניתוח: היות שזמן מחצית החיים של התרופה תלוי בתפקוד הכלייתי, במקרים של פעולה פולשנית או ניתוח עם סיכון נמוך לדמם, מומלץ להפסיק את הטיפול ב-Pradaxa 48-24 שעות לפני ההתערבות במטופלים עם תפקוד כלייתי תקין או מופחת במידה קלה [CrCl בטווח 80-50 מיליליטר(מ"ל)/דקה], ו-72-48 שעות לפני ההתערבות במטופלים עם תפקוד כלייתי מופחת במידה בינונית (CrCl בטווח 50-30 מ"ל/דקה) [23],[48],[49]. במקרים של פעולה פולשנית או ניתוח עם סיכון גבוה לדמם, מומלץ להפסיק את הטיפול ב-Pradaxa 3 ימים לפני ההתערבות במטופלים עם תפקוד כלייתי תקין או מופחת במידה קלה, ו-5-4 ימים לפני ההתערבות במטופלים עם תפקוד כלייתי מופחת במידה בינונית [23],[50]. במקרים מורכבים ניתן להיעזר בבדיקות תפקודי קרישה (PTT, TT).
הפסקת הטיפול במעכבים ישירים של גורם Xa (Xarelto, Eliquis) לפני פעולה פולשנית או ניתוח: במקרים של פעולה פולשנית או ניתוח עם סיכון נמוך לדמם, מומלץ להפסיק את התרופות Xarelto ו-Eliquis 48-24 שעות לפני ההתערבות במטופלים עם תפקוד כלייתי תקין או מופחת במידה קלה (CrCl גדול מ-50 מ"ל/דקה). במטופלים עם אי ספיקת כליות בינונית ויותר מתקדמת (CrCl בטווח 50-15 מ"ל/דקה), מומלץ להפסיק את התרופות האלו 72-48 שעות לפני ההתערבות. במקרים של פעולה פולשנית או ניתוח עם סיכון גבוה לדמם, מומלץ להפסיק לקיחת Xarelto ו-Eliquis 3 ימים לפני ההתערבות במטופלים עם CrCl גדול מ-50 מ"ל/דקה, ו-4 ימים לפני ההתערבות במטופלים עם אי ספיקת כליות מתקדמת (CrCl בטווח 50-15 מ"ל/דקה) [23],[44],[51].
חידוש הטיפול בנוגדי הקרישה החדשים לאחר פעולה פולשנית או ניתוח: מומלץ לחדש את הטיפול 24 שעות אחרי התערבות עם סיכון נמוך לדמם, ו-72-48 שעות אחרי ההתערבות עם סיכון גבוה לדמם. טיפול מגשר עם Clexane מומלץ במצבים הבאים:
- מטופלים שאינם מסוגלים ליטול תרופות דרך הפה לאחר ניתוח כגון לאחר ניתוח כריתת קיבה, בנוכחות חסימת מעיים שיתוקית (Paralytic ileus) או כל מצב אחר היכול להשפיע על ספיגת התרופה במערכת העיכול
- מטופלים עם סיכון גבוה במיוחד לאירוע תסחיפי [52],[53]
התערבות דחופה בחולים הנוטלים את נוגדי הקרישה החדשים
במקרה של התערבות דחופה, יש להעריך את פרופיל הקרישה (TT/PTT ל-Pradaxa, PT ורמת Xa למעכבים ישירים של גורם הקרישה Xa) והתפקוד הכלייתי ולברר את זמן נטילת המנה האחרונה של התרופה. יש לדחות במידת האפשר את הניתוח לפרק זמן של מחצית חיים אחת או שתיים של התרופות החדשות. במטופלים ב-Pradaxa יש לשקול מתן פחם פעיל ואף ביצוע המודיאליזה דחופה. אין לתת מוצרי דם [FFP, PCC, aPCC, (Recombinant factor VIIa) rVIIa] לפני או במהלך הניתוח לצורך מניעת הדימומים אלא במקרה של התפתחות דמם משמעותי. יש להימנע מביצוע הרדמה ספינלית (Spinal) עד 48 שעות מנטילת המנה האחרונה של נוגד קרישה חדש [54].
היפוך קצב חשמלי בחולים הנוטלים את נוגדי הקרישה החדשים
על פי מחקר RELY, היפוך קצב חשמלי במקרה של פרפור עלייתי במטופלים הנוטלים Pradaxa נחשב כבטוח מבחינת שיעור האירועים התסחיפיים והדימומים בהשוואה למעכבי ויטמין K, ובלבד שניתן לקבל מידע מהימן על לקיחת התרופה טרם ההיפוך. מידע מקביל על מעכבים ישירים של גורם הקרישה Xa אינו מספיק מהימן לכן במטופלים הנוטלים Xarelto או Eliquis מומלץ לבצע בדיקת אקו לב דרך הוושט (TransEsophageal Echo, TEE) לשלילת נוכחות קרישי הדם בחללי הלב לפני היפוך קצב חשמלי [55].
ביבליוגרפיה
- ↑ 1.0 1.1 Camm AJ, LipGYH, Atar Detal. 2012 focused update of the ESC Guidelines for the management of atrial fibrillation Eur Heart J 2012;33:2719-47.
- ↑ Ezekowitz MD, Connolly SJ, Parekh A, et al. Rationale and design of RE-LY: randomized evaluation of long-term anticoagulant therapy, warfarin, compared with dabigatran. Am Heart J 2009;157:805-10
- ↑ Pollack CV Jr, Reilly PA, Eikelboom J, Glund S, Verhamme P, Bernstein RA, Dubiel R, Huisman MV, Hylek EM, Kamphuisen PW, Kreuzer J, Levy JH, Sellke FW, Stangier J, Steiner T, Wang B, Kam CW, Weitz JI. Idarucizumab for Dabigatran Reversal. N Engl J Med. 2015;373(6):511. Epub 2015 Jun 22.
- ↑ Connolly SJ, Milling TJ Jr, Eikelboom JW, Gibson CM, Curnutte JT, Gold A, Bronson MD, Lu G, Conley PB, Verhamme P, Schmidt J, Middeldorp S, Cohen AT, Beyer-Westendorf J, Albaladejo P, Lopez-Sendon J, Goodman S, Leeds J, Wiens BL, Siegal DM, Zotova E, Meeks B, Nakamya J, Lim WT, Crowther M, ANNEXA-4 Investigators. Andexanet Alfa for Acute Major Bleeding Associated with Factor Xa Inhibitors. N Engl J Med. 2016;375(12):1131. Epub 2016 Aug 30.
- ↑ Connolly SJ, Milling TJ Jr, Eikelboom JW, Gibson CM, Curnutte JT,Laulicht B, Bakhru S, Jiang X, et al. Antidote for new oral anticoagulants: Mechanism of action and binding specificity of PER977. ISTH abstract. 2013.
- ↑ Ansell JE, Bakhru SH, Laulicht BE, Steiner SS, Grosso M, Brown K, Dishy V, Noveck RJ, Costin JC. Use of PER977 to reverse the anticoagulant effect of edoxaban. N Engl J Med. 014;371(22):2141. Epub 2014 Nov 5.
- ↑ Connolly SJ, Ezekowitz MD, Yusuf S, et al. Dabigatran versus warfarin in patients with atrial fibrillation. N Engl J Med 2009; 361:1139-51.
- ↑ Patel MR, Mahaffey KW, Garg J, etal. Rivaroxaban versus warfarin in nonvalvular atrial fibrillation. N Engl J Med 2011:365:883-9
- ↑ Connolly SJ, Eikelboom J, JoynerC etal. Apixaban in patients with atrial fibrillation. N Engl J Med 2011; 364:806 -17.
- ↑ Granger CB, Alexander JH, McMurray JJ, et al. ARISTOTLE Committees and Investigators. Apixaban vs. warfarin in patients with atrial fibrillation. N Engl J Med 2011:365:981-992
- ↑ LipGYH, LarsenTB, Skjoth F et al. Indirect comparisons of new oral anticoagulant drugs for efficacy and safety when used for stroke prevention in atrial fibrillation, J Am Coll Cardiol 2012;60:738-46.
- ↑ Dentali F, Riva N, Crowther M et al. Efficacy and safety of the novel oral anticoagulants in atrial fibrillation: A systematic review and meta-analysis of the literature. Circulation published online October 15,2012.
- ↑ Van Ryn J, Stangier J, Haertter S, atal. Dabigatran etexilate-a novel, reversible, oral direct Thrombin inhibitor: interpretation of coagulation assays and reversal of anticoagulant activity. Thromb Haemost 2010:103:1116-1127.
- ↑ Huisman MV, Lip GY, Diener HC, Brueckmann M, van Ryn J, Clemens A. Dabigatran etexilate for stroke prevention in patients with atrial fibrillation: resolving uncertainties in routine practice. Thromb Haemost 2012; 107:838-847.
- ↑ Eriksson Bl, Quinlan DJ,WeitzJI. Comparative pharmacodynamics and pharmacokinetics of oral direct Thrombin and factor xa inhibitors in development, Clin Pharmacokinet 2009; 48:1 -22.
- ↑ Samama MM, GuinetC. Laboratory assessment of new anticoagulants. Clin Chem Lab Med 2011;49:761-772.
- ↑ LindahlTL, Baghaei F, Blixter IF, etal. Effects of the oral, direct Thrombin inhibitor dabigatran on five common coagulation assays. Thromb Haemost 2011; 105:371-378.
- ↑ Freyburger G, Macouillard G, Labrouche S, et al. Coagulation parameters in patients receiving Dabigatran etexilate or rivaroxaban: two observational studies in patients undergoing total hip or total knee replacement. Thromb Res 2011; 127:457-465.
- ↑ Stangier J, Feuring M. Using the HEMOCLOT direct Thrombin inhibitor assay to determine plasma concentrations of dabigatran. Blood Coagul Fibrinolysis 2012; 23:138-143
- ↑ Funk DM, Coagulation assays and anticoagulant monitoring, Hematology Am Soc Hematol Educ Program. 2012;2012:460-5
- ↑ Raghavan N, Frost CE, Yu Z, et al. Apixaban metabolism and pharmacokinetics after oral administration to humans. Drug Metab Dispos 2009:37:74-81.
- ↑ Rohde G. Determination of Rivaroxaban - a novel, oral, direct Factor Xa inhibitor-in human plasma by high-performance liquid chromatography-tandem mass spectrometry. J Chromatogr B Analyt Technol Biomed Life Sci 2008; 872:43-50.
- ↑ 23.0 23.1 23.2 23.3 Heidbuchel H,VerhammeP,AlingsM.EHRA practical guide on the use of new oral anticoagulants in patients with non-valvular atrial fibrillation
- ↑ Management of bleeding in patients receiving direct oral anticoagulants, UpToDate online, July 2017
- ↑ Chai-Adisaksopha C, Hillis C, Isayama T, Lim W, Iorio A, Crowther M. Mortality outcomes in patients receiving direct oral anticoagulants: a systematic review and meta-analysis of randomized controlled trials. J Thromb Haemost. 2015 Nov;13(11):2012-2020. Epub 2015 Oct 5.
- ↑ Siegal DM, Garcia DA, Crowther MA. How I treat target-specific oral anticoagulant-associated bleeding. Blood. 2014 Feb;123(8):1152-8. Epub 2014 Jan 2.
- ↑ Kaatz S, Kouides PA, Garcia DA, Spyropolous AC, Crowther M, Douketis JD, Chan AK, James A, Moll S, Ortel TL, Van Cott EM, Ansell J. Guidance on the emergent reversal of oral thrombin and factor Xa inhibitors. Am J Hematol. 2012 May;87 Suppl 1:S141-5. Epub 2012 Apr 4.
- ↑ Getta B, Muller N, Motum P, Hsu D, Zebeljan D, Rosenfeld D. Intermittent haemodialysis and continuous veno-venous dialysis are effective in mitigating major bleeding due to dabigatran. Br J Haematol. 2015 May;169(4):603-4. Epub 2014 Nov 25.
- ↑ Chai-Adisaksopha C, Hillis C, Lim W, Boonyawat K, Moffat K, Crowther M. Hemodialysis for the treatment of dabigatran-associated bleeding: a case report and systematic review. J Thromb Haemost. 2015 Oct;13(10):1790-1798. Epub 2015 Sep 29.
- ↑ 30.0 30.1 Marlu R, Hodaj E, Paris A, Albaladejo P, Cracowski JL, Pernod G. Effect of non-specific reversal agents on anticoagulant activity of dabigatran and rivaroxaban: a randomised crossover ex vivo study in healthy volunteers. Thromb Haemost. 2012;108(2):217. Epub 2012 May 25.
- ↑ 31.0 31.1 Wong H, Keeling D. Activated prothrombin complex concentrate for the prevention of dabigatran-associated bleeding. Br J Haematol. 2014;166(1):152. Epub 2014 Mar 12.
- ↑ 32.0 32.1 Htun KT, McFadyen J, Tran HA. The successful management of dabigatran-associated critical end-organ bleeding with recombinant factor VIIa. Ann Hematol. 2014;93(10):1785. Epub 2014 Mar 2.
- ↑ 33.0 33.1 Ross B, Miller MA, Ditch K, Tran M. Clinical experience of life-threatening dabigatran-related bleeding at a large, tertiary care, academic medical center: a case series. J Med Toxicol. 2014;10(2):223.
- ↑ 34.0 34.1 Dager WE, Gosselin RC, Roberts AJ. Reversing dabigatran in life-threatening bleeding occurring during cardiac ablation with factor eight inhibitor bypassing activity.Crit Care Med. 2013 May;41(5):e42-6.
- ↑ 35.0 35.1 Dumkow LE, Voss JR, Peters M, Jennings DL. Reversal of dabigatran-induced bleeding with a prothrombin complex concentrate and fresh frozen plasma. Am J Health Syst Pharm. 2012 Oct;69(19):1646-50.
- ↑ 36.0 36.1 Maurice-Szamburski A, Graillon T, Bruder N. Favorable outcome after a subdural hematoma treated with feiba in a 77-year-old patient treated by rivaroxaban. J Neurosurg Anesthesiol. 2014 Apr;26(2):183.
- ↑ 37.0 37.1 Perzborn E, Gruber A, Tinel H, Marzec UM, Buetehorn U, Buchmueller A, Heitmeier S, Laux V. Reversal of rivaroxaban anticoagulation by haemostatic agents in rats and primates. Thromb Haemost. 2013 Jul;110(1):162-72. Epub 2013 May 02.
- ↑ 38.0 38.1 Lambourne MD, Eltringham-Smith LJ, Gataiance S, Arnold DM, Crowther MA, Sheffield WP. Prothrombin complex concentrates reduce blood loss in murine coagulopathy induced by warfarin, but not in that induced by dabigatran etexilate. J Thromb Haemost. 2012 Sep;10(9):1830-40.
- ↑ 39.0 39.1 Pragst I, Zeitler SH, Doerr B, Kaspereit FJ, Herzog E, Dickneite G, van Ryn J. Reversal of dabigatran anticoagulation by prothrombin complex concentrate (Beriplex P/N) in a rabbit model. J Thromb Haemost. 2012 Sep;10(9):1841-8.
- ↑ http://www.bayerresources.com.au/resources/uploads/PI/file9466.pdf (Accessed on May 21, 2014).
- ↑ http://packageinserts.bms.com/pi/pi_eliquis.pdf (Accessed on May 21, 2014).
- ↑ Parasrampuria DA, Marbury T, Matsushima N, Chen S, Wickremasingha PK, He L, Dishy V, Brown KS. Pharmacokinetics, safety, and tolerability of edoxaban in end-stage renal disease subjects undergoing haemodialysis. Thromb Haemost. 2015;113(4):719. Epub 2015 Jan 8.
- ↑ Stangier J, Rathgen K, Stahle H, etal. Influence of renal impairment on the pharmacokinetics and pharmacodynamics of oral dabigatran etexilate: an openlabel, parallel-group, single-centre study. Clin Pharmacokinet 2010;49:259 268
- ↑ 44.0 44.1 Pierre Sie, Charles M. Samamab, Anne Godier etal. Surgery and invasive procedures in patients on long-term treatment with direct oral anticoagulants: Thrombin or factor-Xa inhibitors. Recommendations of the Working Group on perioperative haemostasis and the French Study Group on thrombosis and haemostasis. Archives of Cardiovascular Disease 12011) 104,669—676
- ↑ Douketis JD. Pharmacologic properties of the new oral anticoagulants: a clinician-oriented review with a focus on perioperative management. Curr Pharm Des. 2010; 16(311:3436-3441
- ↑ 46.0 46.1 Douketis JD, Spyropoulos AC, Spencer FA, et al. Perioperative management of antithrombotic therapy: Antithrombotic Therapy and Prevention of Thrombosis, 9th Ed.: American College of Chest Physicians Evidence-Based Clinical Practice Guidelines. Chest 2012:141(2 Suppl):e326Se350S
- ↑ Douketis JD, Johnson JA, Turpie AG. Lowmolecular- weight heparin as bridging anticoagulation during interruption of warfarin: assessment of a standardized periprocedural anticoagulation regimen. Arch Intern Med.2004; 164(12):!319-1326.
- ↑ Alikhan R, etal. The acute management of haemorrhage, surgery and overdose in patients receiving dabigatran. Emerg Med J 2013;0:1-6. D0L10.1136/ emermed -2012-201976
- ↑ Graeme J. Hankeyand John W. Eikelboom. Dabigatran Etexilate: A New Oral Thrombin Inhibitor. Circulation. 2011;123:1436-1450
- ↑ Pradaxa (dabigatran etexilate mesylate) capsules (prescribing information]. Ridgefield, CT: Boehringer Ingelheim Pharmaceuticals, Inc; 2012.
- ↑ Alex C. Spyropoulos and James D. Douketis. Howl treat anticoagulated patients undergoing an elective procedure or surgery.Blood, 2012 120; 2954-2962
- ↑ Golembiewski J, Chernin E, Chopra T. Prevention and treatment of postoperative nausea and vomiting. Am J Health Syst Pharm. 2005; 62(12): 1247-1260; quiz 1261-1262.
- ↑ Stangier J, Stahle H, Rathgen K, Fuhr R. Pharmacokinetics and pharmacodynamics of the direct oral Thrombin inhibitor dabigatran in healthy elderly subjects. Clin Pharmacokinet. 2008; 47(1): 47-59
- ↑ Gogarten W,Vandermeulen E, Van Aken H, etal. Regional anaesthesia and antithrombotic agents: recommendations of the European Society of Anaesthesiology. Eur J Anaesthesiol 2010; 27:999—1015.
- ↑ Camm AJ, Lip GYH, Atar D etal. 2012 focused update of the ESC Guidelines forthe management of atrial fibrillation Eur Heart J 2012;33:2719-47.
קישורים חיצוניים
המידע שבדף זה נכתב על ידי ד"ר יורי גלוזמן ופרופ' יוסף רוזנמן, המערך הקרדיולוגי, המרכז הרפואי ע"ש וולפסון, חולון


 כניסה
כניסה  עקבו אחרינו בפייסבוק
עקבו אחרינו בפייסבוק