ניהול היריון עם עובר יחיד החשוד בהאטה בגדילה תוך רחמית - FGR - נייר עמדה
הופניתם מהדף ניהול היריון עם עובר החשוד בהאטה בגדילה תוך רחמית – IUGR לדף הנוכחי.
|
| |
|---|---|
| ניהול הלידה בהיריון רב עוברים | |
| ניירות עמדה של האיגוד הישראלי למיילדות וגינקולוגיה | |
| תחום | מיילדות |
| האיגוד המפרסם | החברה הישראלית לרפואת האם והעובר, , החברה הישראלית לאולטרה-סאונד במיילדות וגינקולוגיה |
| קישור | באתר האיגוד הישראלי למיילדות וגינקולוגיה |
| תאריך פרסום | ינואר 2025 |
| יוצר הערך | צוות הכנת נייר העמדה |
לערכים נוספים הקשורים לנושא זה, ראו את דפי הפירושים: – האטה בגדילה תוך רחמית, מעקב היריון ובדיקות סקר טרום היריון
הקדמה
האטה בגדילה תוך-רחמית (FGR, Fetal Growth Restriction) מהווה תופעה שכיחה יחסית (5 עד 10 אחוזים מכלל ההיריונות), כרוכה בסיכון מוגבר לתמותה ולתחלואה לטווח הקצר כתוצאה של מוות תוך-רחמי, היפוקסיה תוך-רחמית, מצוקה עוברית במהלך הלידה, שאיפת מקוניום לריאות, היפוגליקמיה, פוליציטמיה, וסיבוכים מטבוליים נאונטליים אחרים. לטווח הבינוני קיים שיעור מוגבר של שיתוק מוחין, הפרעות למידה וליקויים בתפקוד הקוגניטיבי[1][2]. בטווח הארוך, האטה בגדילה התוך-רחמית מעלה את הסיכון להתפתחות מחלות קרדיווסקולריות, יתר לחץ דם, סוכרת, היפרליפדמיה והשמנת יתר בגיל המבוגר. ההאטה בגדילה מייצגת קבוצה רבגונית של עוברים הקטנים לגיל ההיריון וקשורה לאטיולוגיות שונות, לשיטות ניהול היריון שונות ולפרוגנוזה שונה ממקרה למקרה. ב-70-50 אחוזים מהעוברים הקטנים לגיל ההיריון, הסיבה היא רקע סביבתי-משפחתי והללו אינם חשופים יותר מעוברים אחרים לסיבוכים תוך-רחמיים או נאונטליים. ככל שנגדיר האטה בגדילה באחוזון נמוך יותר לעקומת גדילה נורמאלית, יגבר הסיכוי לזיהוי תת-הקבוצה המצויה בסיכון מוגבר לתחלואה ולתמותה.
מטרת נייר עמדה זה היא להמליץ על אופן האבחון והניהול של היריון יחיד החשוד בהאטה בגדילה תוך-רחמית. יש לציין, שעד היום אין הוכחה מדעית חד משמעית שניהול או התערבות כלשהי מורידים את שיעור התמותה, התחלואה והסיבוכים במצב זה זאת מאחר ובחלק מן המקרים הנזק התוך-רחמי כבר נוצר בשלבים המוקדמים של ההיריון.
הגדרה
חשד להאטה בגדילה - Small for Gestational Age
- חשד להאטה בגדילה תוך-רחמית עולה כאשר הערכת משקלו של העובר נמדדת מתחת לאחוזון 10 לעקומת גדילה נורמאלית אשר אושרה לשימוש בהתאם לנספח א' של נייר עמדה זה
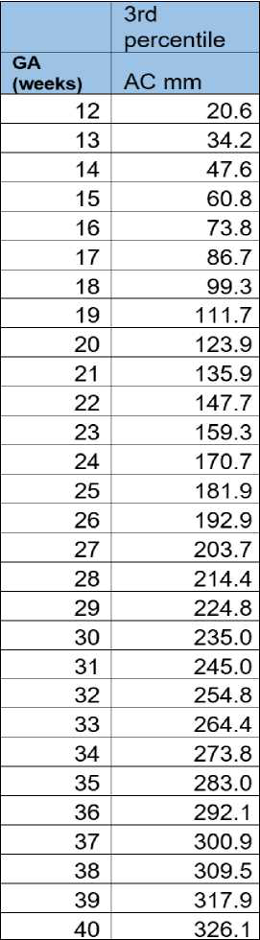
- ישנם איגודים הממליצים להשתמש בהיקף הבטן (AC) להגדרת האטה בגדילה תוך רחמית גם בנוכחות הערכת משקל תקינה[3][4]. המלצת האיגוד: להשתמש בהיקף הבטן להגדרת האטה בגדילת העובר (בנוכחות הערכת משקל תקינה) רק כאשר היקף הבטן נמדד קטן מאחוזון 3[5](נספח א', טבלה 2) לגיל ההיריון וזאת על מנת להימנע מאבחון יתר
- עוברים עם חשד להאטה בגדילה המצריכים בירור ראשוני יוגדרו ככאלה שהערכת משקלם קטנה מאחוזון 10 ו/או היקף הבטן קטן מאחוזון 3[5](על פי העקומות בנספח א'). עוברים אלו יוגדרו כ-SGA - Small for Gestational Age ולהם יידרש בירור[6]
- בעוברים עם חשד להאטה בגדילה יש להעריך האם יש עדות לתהליך פתולוגי הן מבחינת הנתונים הקליניים של האישה: מחלות יתר לחץ דם, מחלה אוטואימונית ועוד, והן מבחינת בדיקת האולטרה-סאונד: כמות המים, וזרימות הדם
האטה בגדילה התוך רחמית - Fetal Growth Restriction
הקריטריונים להאטה בגדילת העובר - FGR - הם:
- הערכת משקל קטנה מאחוזון 3
- הערכת משקל באחוזונים 3–10 או היקף בטן מתחת לאחוזון 3 עם הפרעה בתנגודת בבדיקות דופלר עוברי
- נהוג לחלק FGR לשתי קבוצות לפי זמן ההופעה[3]:
- הופעה מוקדמת (early FGR) - כאשר ההסתמנות היא לפני שבוע 32. מהווה 20 אחוזים עד 30 אחוזים מהמקרים של FGR
- הופעה מאוחרת (late FGR) - כאשר ההסתמנות היא אחרי שבוע 32. מהווה 70 אחוזים עד 80 אחוזים מהמקרים של FGR
אבחנה
- אבחון האטה בגדילה מתבסס על ידיעת גיל ההיריון המדויק
- גיל ההיריון יקבע על פי תאריך וסת אחרון אם מחזורי הוסת הם סדירים, אם קיים פער בין גיל ההיריון לפי וסת אחרון ובדיקת על-קול, יש לוודא גיל היריון בעזרת מידע על תאריך הביוץ (אם קיים מידע מסוג זה) או באמצעות בדיקת על קול שבוצעה בתחילת ההיריון. אם אין מידע כלל התיקון ייעשה על פי שיקול קליני
- תיקון גיל ההיריון לפי US:
- שבועות 6–10 פער של יותר מ-4 ימים
- שבועות 11–13 פער של יותר מ-6 ימים
- אחרי שבוע 14 ופער של יותר מ-6 ימים, תיקון גיל ההיריון ייעשה על פי שיקול קליני
- בהריונות IVF גיל ההיריון ייקבע בהתאם להחזרת העובר. תאריך ויום גידולו בתרבית ישמשו לחישוב “הביוץ" ומועד הווסת האחרון ייקבע 14 ימים טרם לכך
- לשם חישוב הערכת משקל העובר מומלץ להשתמש במדידות ובנוסחאות המופיעות בנספח א'
- הדיוק בהערכת המשקל בבדיקת על-קול מוגבל. אי-לכך, ייתכן, כי משקל עוברים שהוערך כתקין לפני הלידה, יימצא כקטן מאחוזון 10 לגיל ההיריון לאחר הלידה. מצד שני, ייתכן שלאחר היריון שנוהל בהנחה שקיימת האטה בגדילה תוך-רחמית, ייוולד עובר שמשקלו תקין
- במקרים של חשד להאטה בגדילה ניתן להעריך את קצב הגדילה על ידי מדידות חוזרות של הערכת משקל בהפרשים של לפחות שבועיים
- במקרים בהם יש שבירת אחוזונים של עקומות גדילה ללא ממצאים העונים על ההגדרה של האטה בגדילה התוך רחמית, לא מומלץ בירור נוסף אלא מעקב גדילה בלבד
- במצבים בהם מדד היקף ראש העובר עונה על הגדרת מיקרוצפליה יש להשלים בירור בהתאם לנייר עמדה 31: ניהול היריון עם חשד למיקרוצפליה בעובר, 2015. אין להתייחס אל היקף ראש קטן (כלומר מינוס שתי סטיות תקן והלאה) כאילו חלק מההאטה בגדילת העובר שאינו מצריך בירור
- אם עצם הירך קצרה מאחוזון 2.5 מומלץ בירור גדילת העצמות הארוכות בגוף
המלצות לבירור
במקרים בהם הערכת המשקל נמוכה מאחוזון 3 העובר מוגדר כ-FGR ולכן מומלץ
- מעקב גדילה מדי שבועיים אם מדדי הדופלר תקינים
- בדיקות דופלר:
- יש לבצע בדיקת דופלר של עורקי הטבור
- ניתן לבצע בדיקות דופלר נוספות בהתאם לשיקול דעת קליני וגיל ההיריון
- בירור זיהום תוך רחמי (Toxoplasma, CMV)
- בירור מבני:
- יש לוודא ביצוע סקירת מערכות מאוחרת תקינה לפי הנחיות נייר העמדה מספר 8. אם בוצעה סקירה אשר סוכמה כתקינה אין צורך בסקירה נוספת
- אם לא בוצעה סקירה מאוחרת יש לבצע סקירת מערכות במגבלות גיל ההיריון על פי נייר עמדה מספר 8
- אקו לב עובר - בהתאם לנייר עמדה מספר 32 והיתכנות קלינית
- ייעוץ גנטי במגבלות גיל ההיריון והצורך ביילוד דחוף (כולל דיון על צורך בדיקור מי שפיר והבדיקות שתישלחנה)
- כאשר יש סימנים ברורים של אי ספיקה שלייתית (למשל, AREDV בעורק טבורי) אין חובה לבצע בירור גנטי
במקרים בהם הערכת המשקל נמצאת בטווח שבין אחוזון 3 ל-10 או נמצא היקף בטן קטן מאחוזון 3 (SGA) מומלץ
- מעקב גדילה כעבור 2–3 שבועות אם מדדי הדופלר תקינים
- בדיקות דופלר:
- יש לבצע בדיקת דופלר של עורקי הטבור
- ניתן לבצע בדיקות דופלר נוספות בהתאם לשיקול דעת קליני וגיל ההיריון
- בירור מבני:
- יש לוודא ביצוע סקירת מערכות מאוחרת תקינה לפי הנחיות נייר העמדה מספר 8. אם בוצעה סקירה אשר סוכמה כתקינה אין צורך בסקירה נוספת
- אם לא בוצעה סקירה מאוחרת יש לבצע סקירת מערכות במגבלות גיל ההיריון על פי נייר עמדה מספר 8
- בירור זיהומי אם יש סיפור קליני המעלה חשש לזיהום
- ייעוץ גנטי (במגבלות גיל ההיריון והאפשרות של צורך ביילוד דחוף - כולל דיון על צורך בדיקור מי שפיר והבדיקות שתשלחנה לבירור) יבוצע כאשר יש בנוסף את אחד או יותר מהבאים:
- תסמונת גנטית משפחתית הקשורה עם האטה בגדילה התוך רחמית
- הופעה מוקדמת מאוד של ההאטה בגדילה (לפני שבוע 24)
- ריבוי מי שפיר AFI מעל 250 ממילימטר
- ממצאים אנטומיים חריגים נוספים בעל קול (למעט סמנים רכים אשר מהווים התוויה לבירור על פי נייר עמדה סמנים רכים)
- במקרים בהם יש שבירת אחוזונים (שני רבעונים) של עקומות גדילה ללא ממצאים העונים על ההגדרה של האטה בגדילה התוך רחמית - לא מומלץ בירור נוסף אלא מעקב גדילה בלבד
מעקב וניהול ההיריון
ההחלטה האם המעקב של עובר הסובל מהאטה בגדילה תוך-רחמית ייעשה באופן אמבולטורי או במסגרת אשפוז, תהיה על סמך משתנים קליניים וסונוגרפיים ועל פי שיקול דעת הצוות המטפל (הערכת המשקל ובדיקות הדופלר).
אופן המעקב
בהיריונות החשודים לאי-ספיקה שלייתית עם הערכת משקל קטנה מאחוזון 10 המעקב יכלול: מעקב גדילה, תנועות עובר, ניטור דופק לב העובר (CTG, Cardiotocography) בהתאם לשבוע ההיריון, מדדים ביו-פיזיקאליים (BPP - Biophysical profile) ומדדי דופלר (Doppler) של תנגודת לזרימת דם. תכיפות הבדיקות תקבע על סמך גיל ההיריון, חומרת ההאטה בגדילה והאטיולוגיה המשוערת.
- ניטור דופק לב העובר - ייעשה על-פי גיל ההיריון, חומרת ההפרעה בגדילה התוך-רחמית ועל-פי שיקולים קליניים
- מדדים ביו-פיזיקאליים - אין מחקר מבוסס המגדיר את החשיבות של הפרופיל הביו-פיזיקאלי במעקב אחרי עוברים הסובלים מהאטה בגדילה תוך-רחמית. קיימים נתונים רבים, הקושרים בין המצב החימצוני של העובר לפרופיל הביו-פיזיקאלי. ניתן להשתמש בבדיקה זו לצורך מעקב על-פי שיקול קליני
- למעקב אחר כמות מי השפיר יש חשיבות מיוחדת ואבחנה זאת משמשת כמדד נוסף לשקילת יילוד בשל המתאם בין מיעוט מי שפיר לבין תחלואה ותמותה פרינטאלית
- שימוש בדופלר למדידת תנגודת לזרימת דם בעורק הטבורי הוכח כמדד שיכול לסייע בניהול של האטה בגדילה תוך-רחמית, מאחר שבאמצעותו ניתן לחזות סיכון מוגבר לתמותה ולתחלואה פרינטאלית. שימוש בדופלר בעורקים או בוורידים נוספים באם או בעובר נקבעים לפי השיקול הקליני של הצוות המטפל ובהתאם לחומרת המקרה וגיל ההיריון[7][8] על פי עמדת האיגוד:
- יש לבצע הערכה של זרימת הדם בעורקי הטבור (UA) בכל מקרה של SGA - הערכת משקל מתחת לאחוזון 10 או היקף בטן מתחת לאחוזון 3
- ההערכה של התנגודת בעורקי הטבור היא מדידת הדופלר היחידה שנמצאה כמשנה מהלך קליני בעבודות — Evidence Based Medicine
- אין הכרח לבצע בדיקות דופלר נוספות בניהול היריונות עם האטה בגדילה התוך רחמית (FGR)
- במצבים של Early FGR לפני שבוע 26 תתבצע הערכה אינדיבידואלית על פי מאפיינים קליניים ורצון הזוג לנוכח הפרוגנוזה הקשה. יש לקחת בחשבון את מגבלות הניטור העוברי בשבועות אלו, בעיקר בנוכחות FGR
- במצבים של היעדר זרימה דיאסטולית או זרימה דיאסטולית הפוכה בעורק הטבור יש לשקול אשפוז
- במקרי FGR בהם הוחלט על מעקב אמבולטורי, יבוצע מעקב על ידי מוניטור עוברי, פרופיל ביופיזיקאלי ודופלר בהתאם לשיקול דעת קליני ובהתאם לשבוע ההיריון
תיזמון ואופן היילוד
במקרים בהם יש צורך ביילוד מוקדם, מומלץ מתן סטרואידים להאצת הבשלות העוברית טרם היילוד, אם הסטטוס האימהי והעוברי מאפשר. במקרים בהם יש צורך ביילוד מוקדם לפני שבוע 32, יש לשקול מתן מגנזיום לצורך neuroprotection.
- ההחלטה על יילוד מוקדם מושפעת משילוב הממצאים: גיל ההיריון, חומרת ההאטה בגדילה, ניטור דופק לב העובר, מדדים ביו-פיזיקאליים ומדדי דופלר
- במקרים בהם ההאטה בגדילת העובר איננה מלווה בהפרעות בדופלר או נובעת מגורמים גנטיים או זיהומיים - לא נמצא יתרון ביילוד מוקדם
- במצבים של האטה בגדילה המתגלה סמוך למועד או במועד ניתן לבצע ניהול שמרני או ליילד על-פי שיקולים קליניים
- היות שברוב המוחלט של המקרים של late FGR הדופלר בעורק הטבורי יהיה תקין, השימוש בדופלר של MCA עשוי לסייע בקביעת מועד יילוד
- במקרים של חשד להאטה קלה בגדילה (הערכת משקל באחוזון 3–10) בנוכחות מדדים ביופיזיקאלים, כמות מים וזרימות דופלר תקינים, אין מניעה מניהול שמרני עד שבוע 40+39 להיריון
- להלן ההמלצות ליילוד לאחר הכנת העובר (צלסטון, מגנזיום) כל עוד הניטור העוברי מאפשר, בהתאם לממצאים בבדיקות הדופלר ולגיל ההיריון. יש מקום להתאים את ההמלצות לכל מקרה באופן פרטני:
- היפוך זרימה דיאסטולית בעורק טבורי - מקובל לשקול ליילד בשבוע 30–32
- היעדר זרימה דיאסטולית בעורק טבורי - מקובל לשקול ליילד בשבוע 32–34
- לצורך החלטה על יילוד לפני שבוע 32 ניתן להיעזר בבדיקות דופלר נוספות
- ב-late FGR מקובל ליילד בשבוע 36–38 במצבים הבאים:
- הערכת משקל מתחת לאחוזון 3
- תנגודת גבוהה בזרימות בעורק טבורי (UAPI מעל אחוזון 95) או כל הפרעת דופלר אחרת על פי שיקול דעת קליני
- במקרים של חשד להאטה בגדילה עם הערכת משקל בין אחוזון 10-3 או היקף בטן קטן מאחוזון 3 בנוכחות מדדים ביופיזיקאלים, נפח מי שפיר וזרימות דופלר תקינים, אין מניעה מניהול שמרני ושקילת יילוד בשבוע 40+6-39+0.
ניהול הלידה
אופן הלידה יקבע על סמך שיקול מילדותי קליני. בהחלטה על צורת הלידה יש לקחת בחשבון את המשתנים המיילדותיים, חומרת ההפרעה בגדילה, פרמטרים ביופיזיקאליים וממצאי הדופלר.
- בלידה נרתיקית ייעשה מאמץ לבצע ניטור רציף
- המידע שקיים אינו מצביע על יתרון בניתוח קיסרי
הערכה אחרי לידה וטיפול מניעתי
- בנשים עם היסטוריה של FGR על רקע שלייתי, אשר חייב יילוד לפני שבוע 34 מומלץ להשלים בירור APLA (Anti-Phospho-Lipid Antibody)
- אין צורך בבירור קרישיות יתר מולדת בעקבות היסטוריה של FGR בהיריון קודם
- יש לשקול טיפול באספירין (מומלץ להתחילו לפני שבוע 16 להיריון) לנשים עם היסטוריה של FGR על רקע שלייתי, אשר חייב יילוד לפני שבוע 34 להיריון
נספח א׳ - עקומות גדילה לאוכלוסייה ישראלית
- ניתן להשתמש בנוסחאות שונות של הערכת המשקל. כדי לשמור על אחידות, בישראל הוחלט:
- לחשב את הערכת המשקל תוך שימוש בנוסחת 4 Hadlock שהוגדרה בשנת 1985 ומסתמכת על ארבעה מדדים: HC, AC, FL, BPD[9]
- המרה בין הערכת המשקל לאחוזונים תתבצע לפי עקומת הדלוק[6]. נספח א' טבלה 1. המחשבון זמין באתר המצורף www.akumot.com
- החלטות ההמשך בנוגע לבירור וטיפול תהיינה על פי אחוזוני המשקל שהתקבלו בהתאם לעקומת הדלוק על-פי החלטת האיגוד, הנייר יעלה לדיון חוזר בעוד שנתיים לאחר עבודה עם עקומות הגדילה של הדלוק
- האיגוד יפעל להטמעת עקומת שפיגל-יגל במכשירי האולטרסאונד ובתוכנות השונות. על פי החלטת האיגוד, דיון חוזר בנושא עקומות הגדילה יתבצע בעוד כ-3 שנים ממועד פרסום נייר עמדה זה
| GA | FW (gram) | ||||
| (weeks) | 3% | 10% | 50% | 90% | 97% |
| 10 | 26 | 29 | 35 | 41 | 44 |
| 11 | 34 | 37 | 45 | 53 | 56 |
| 12 | 48 | 58 | 68 | 73 | |
| 13 | 55 | 61 | 73 | 85 | 91 |
| 14 | 70 | 77 | 93 | 109 | 116 |
| 15 | 88 | 97 | 1 17 | 137 | 146 |
| 16 | 110 | 121 | 146 | 171 | 183 |
| 17 | 136 | 150 | 181 | 212 | 226 |
| 18 | 167 | 185 | 223 | 261 | 279 |
| 19 | 205 | 227 | 273 | 319 | 341 |
| 20 | 248 | 275 | 331 | 387 | 414 |
| 21 | 299 | 331 | 399 | 467 | 499 |
| 22 | 359 | 398 | 478 | 559 | 598 |
| 23 | 426 | 471 | 568 | 665 | 710 |
| 24 | 503 | 556 | 670 | 784 | 838 |
| 25 | 589 | 652 | 785 | 918 | 981 |
| 26 | 685 | 758 | 913 | 1068 | 1141 |
| 27 | 791 | 876 | 1055 | 1234 | 1319 |
| 28 | 908 | 1004 | 1210 | 1416 | 1513 |
| 29 | 1034 | 1 145 | 1379 | 1613 | 1724 |
| 30 | 1169 | 1294 | 1559 | 1824 | 1949 |
| 31 | 1313 | 1453 | 1751 | 2049 | 2189 |
| 32 | 1465 | 1621 | 1953 | 2285 | 2441 |
| 33 | 1622 | 1794 | 2162 | 2530 | 2703 |
| 34 | 1783 | 1973 | 2377 | 2781 | 2971 |
| 35 | 1946 | 2154 | 2595 | 3036 | 3244 |
| 36 | 2110 | 2335 | 2813 | 3291 | 3516 |
| 37 | 2271 | 2513 | 3028 | 3543 | 3785 |
| 38 | 2427 | 2686 | 3236 | 3786 | 4045 |
| 39 | 2576 | 2851 | 3435 | 4019 | 4294 |
| 40 | 2714 | 3004 | 3619 | 4234 | 4524 |
בטבלה מוצגים המשקלים הממוצעים (בגרמים) על-פי שבוע ההיריון כמו גם אחוזון 3, 10, 90, ו-97 לכל שבוע היריון[6].
נספח ב׳ - אטיולוגית להאטה בגדילה תוך רחמית
| גורמים עובריים | גורמים אימהיים | גורמים שלייתיים |
|---|---|---|
| הפרעות כרומוזומליות | מחלה כרונית (קרדיו-וסקולרית) ותסמונת APLA (Antiphospholipid Antibodies) | הפרדות שלייה כרונית |
| מומים מולדים מולטיפקטוריאלים (מבניים, תסמונות) | אם במשקל, גובה ומוצא אתני קטנים | אוטמים שלייתיים |
| היריון מרובה עוברים | תת-תזונה, חוסר עליה במשקל | שליית פתח |
| זיהומים Toxoplasmosis,CMV ומחוללים אחרים לפי נסיבות המקרה | צריכת חומרים מזיקים, עישון, אלכוהול, סמים | אי ספיקה שלייתית |
| הפרעה בהטמעה גנטית Aberrant genomic) Imprinting, Unipaternal disomy) | היריון בתנאי חיים בגובה רב, הפרעה היפוקסית | שלייה קטנה |
| רעלת הריון | ||
| מומי רחם |
נספח ג' - סיכום הבדיקות הנלוות
ייעוץ גנטי - יש התוויה להפנייה לייעוץ גנטי במקרים הבאים
- האטה בגדילה עם הערכת משקל קטנה מאחוזון 3
- האטה בגדילה עם הערכת משקל אחוזונים 3–10 או היקף בטן קטן מאחוזון 3 בשילוב אחד או יותר מהבאים:
- תסמונת גנטית משפחתית הקשורה עם האטה בגדילה התוך רחמית
- הופעה מוקדמת מאוד של ההאטה בגדילה (לפני שבוע 24)
- ריבוי מי שפיר AFI מעל 250 מילימטר
- ממצאים אנטומיים חריגים נוספים בעל קול (למעט סמנים רכים אשר מהווים התוויה לבירור על פי נייר עמדה סמנים רכים)
- במקרים מסוימים לא ניתן להפנות לייעוץ גנטי מספק עקב גיל היריון מתקדם או צורך ביילוד דחוף
בירור מבני לכל העוברים עם הערכת משקל קטנה מאחוזון 10 או היקף בטן קטן מאחוזון 3
- יש לוודא ביצוע סקירת מערכות מאוחרת תקינה לפי הנחיות נייר העמדה מספר 8. אם בוצעה סקירה אשר סוכמה כתקינה אין צורך בסקירה נוספת
- אם לא בוצעה סקירה מאוחרת יש לבצע סקירת מערכות במגבלות גיל ההיריון על פי נייר עמדה מספר 8
בירור זיהומי ל-CMV וטוקסופלזמה יתבצע על סמך בדיקות סרולוגיות (ודיקור מי שפיר על פי התוויה קלינית) במקרים הבאים
- עוברים עם הערכת משקל קטנה מאחוזון 3
- עוברים עם הערכת משקל אחוזונים 3–10 או היקף בטן קטן מאחוזון 3 רק אם יש סיפור קליני המעלה חדש לזיהום
אקו לב עובר - יומלץ במקרים בהם הערכת משקל העובר קטן מאחוזון 3.
צוות הכנת נייר העמדה
- צוות כתיבת מהדורה רביעית (2022)
- פרופ' טל בירון - שנטל
- פרופ' בועז וייס
- פרופ' יואב ינון
- פרופ' רוני מימון
- ד"ר חן סלע
- פרופ' גלי פריאנטה
- ד"ר הדר רוזן
- ד"ר יעל שקי - תמיר
- פרופ' רינת גבאי בן זיו
- פרופ' לירן הירש
- ד"ר דן ולסקי
- ד"ר דנה ויטנר
- פרופ' רון בלוססקי
- פרופ' יואל בראון
- פרופ' רון ברדין
- ד"ר קרינה קריידן חרץ
- צוות כתיבת המהדורה הראשונה של נייר העמדה 2001:
- פרופ' ארנון סמואלוב
- ד"ר זיגי רוטמנש
- פרופ' ארנון ויזניצר
- פרופ' מיכאל קופרמינץ
- צוות עדכון המהדורה השנייה של נייר העמדה 2010:
- שלב ראשון
- פרופ' איל סיון
- ד"ר משה מנשה
- פרופ' יוסי עזרא
- פרופ' אייל ענתבי
- ד"ר מוטי ברדיצ'ב
- ד"ר אריאל מני
- שלב שני
- פרופ' קובי בר
- ד"ר יורי פרליץ
- ד"ר יריב יוגב
- ד"ר מיכל קובו
- ד"ר סורינה גריסרו-גרנובסקי
- ד"ר אלי גוטרמן
- פרופ' אייל ענתבי
- צוות כתיבת מהדורה שלישית 2019:
- פרופ' אריאל מני
- פרופ' טל בירון-שנטל
- פרופ' יואב ינון
- פרופ' משנה קליני זהר נחום
- ד"ר חן סלע
- פרופ' משנה קליני עדו שולט
- פרופ' אייל שיינר
- אושר במועצת האיגוד הישראלי למיילדות וגינקולוגיה ב-14.11.18. על-פי החלטת האיגוד, תוקף הנייר הינו שנתיים מיום פרסומו והוא יעלה לדיון חוזר בעוד שנתיים לאחר עבודה עם עקומות הגדילה של הדלוק.
ביבליוגרפיה
- ↑ Regev R, Lusky A, Dolfin T, Litmanovitz I, Arnon S, Reichman B; Israel Neonatal Network. Excess mortality and morbidity among small-for-gestational-age premature infants: a population-based study. J Pediat 2003; 143: 186-191
- ↑ Baschat AA, Hecher K. Fetal growth restriction due to placental disease. Semin Perinat 2004; 28: 67-80
- ↑ 3.0 3.1 Lees CC, Stampalija T, Baschat A, da Silva Costa F, Ferrazzi E, Figueras F, Hecher K, Kingdom J, Poon LC, Salomon LJ, Unterscheider J. ISUOG Practice Guidelines: diagnosis and management of small-for- gestational-age fetus and fetal growth restriction. Ultrasound Obstet Gynecol. 2020;56:298-312
- ↑ Martins JG, Biggio JR, Abuhamad A. Society for Maternal-Fetal Medicine Consult Series #52: Diagnosis and management of fetal growth restriction: Am J Obstet Gynecol. 2020;223:B2-B17
- ↑ 5.0 5.1 5.2 Hadlock FP, et al., Estimating fetal age: Computer-assisted analysis of multiple fetal growth parameters. Radiology 1984; 152:497-5011
- ↑ 6.0 6.1 6.2 6.3 דניאל-שפיגל א, מנדל מ, יגל ש. עקומות להערכת משקל העובר באוכלוסייה הישראלית. הרפואה 157:2:2018
- ↑ Ferrazzi E, Bozzo M, Rigano S et al. Temporal sequence of abnormal Doppler changes in the peripheral and central circulatory systems of the severely growth-restricted fetus. US Obstet Gyn 2002; 19: 140-146
- ↑ Cruz-Martinez R, Figueras F, Hernandez-Andrade E, Oros D, Gratacos E. Fetal brain Doppler to predict cesarean delivery for nonreassuring fetal status in term small for gestational age fetuses. Obstet Gynecol 2011;117:618-626
- ↑ Hadlock FP, Harrist RB, Sharman RS, Deter RL, Park SK. Estimation of fetal weight with the use of head, body, and femur measurements--a prospective study. Am J Obstet Gynecol. 1985;151:333-7


 כניסה
כניסה  עקבו אחרינו בפייסבוק
עקבו אחרינו בפייסבוק