פרקים ברפואה פליאטיבית - כאב
פרקים ברפואה פליאטיבית
מאת פרופסור פסח שוורצמן
היחידה לשיכוך כאב וטיפול פליאטיבי, הפקולטה למדעי הבריאות, אוניברסיטת בן גוריון בנגב.
לערכים נוספים הקשורים לנושא זה, ראו את דפי הפירושים: – כאב, טיפול פליאטיבי
כאב הוא חוויה תחושתית ורגשית סובייקטיבית, הנגרם על רקע פגיעה פיזית ברקמות או פגיעה הנתפסת ככזו על ידי המוח. כאב שאינו מטופל עלול לגרום לחוסר שינה, לעצבות או לדיכאון, לחרדה, לחוסר יכולת לתפקד או לעבוד, להתבודדות חברתית ולעיתים אף לקשיים בביצוע פעילות יומיומית פשוטה, כגון הליכה וישיבה ממושכת.
סוגי כאב
כאב נוסיספטיבי
כאב הנובע מפגיעה בעצמות או ברקמה אחרת בגוף, כגון פלאורה, עור או דופן מעי, הגורמת להפעלת החיישנים השונים לכאב. בכאב נוסיספטיבי מערכת העצבים הפריפרית ומערכת העצבים המרכזית תקינות.
כאב נוירופט׳ (עצבי)
כאב הנובע מנזק שנגרם למערכת העצבים הפריפרית או למערכת העצבים המרכזית (המערכת הסומטוסנסורית). בין הגורמים לכאב עצבי ניתן למנות חבלה, רקמת גידול הלוחצת על עצב, על מקלעת עצבים, או על שורש חוט השדרה, כאב הנגרם כתוצאה מהפרשת חומרים שונים על ידי גידול או זיהום, או כתוצאה מהטיפול בגידול כגון תרופות כימותרפיות, קרינה או ניתוח.
על פי רוב, הכאב ממוקם היטב ומצוי באזור הנזק לעצב או מוקרן לדרמטום. הכאב יכול להיות חד עם התפרצויות התקפיות. אופי הכאב העצבי מתואר בדרך כלל כתחושה המדמה זרם חשמלי, שריפה, צריבה, נימול או דקירה. לעיתים נלווים לכאב ליקוי תחושתי (היפראסטזיה או היפואסטזיה), איבוד רפלקסים או שינויים מוטוריים.
עוצמת כאב
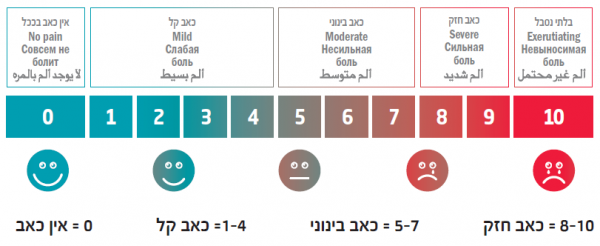
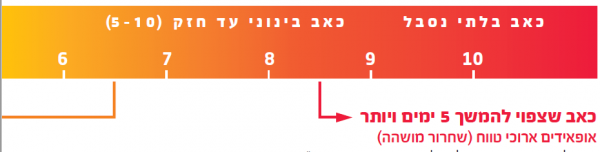
נהוג לבקש מהמטופל להעריך את עוצמת הכאב ממנו הוא סובל באמצעות "סרגל אומדן" מ־0 עד 10, כאשר 0 הוא מצב בו אין כאב בכלל, ואילו 10 מצביע על כאב מקסימלי, בלתי נסבל. על אף שמדובר בסרגל סובייקטיבי, הוא עבר תיקוף במספר רב של עבודות ונחשב ככלי הטוב ביותר העומד לרשותנו למדידת עוצמת הכאב.
מאפייני כאב
בנוסף לעוצמת הכאב, יש לערוך עם המטופל ראיון מקיף אשר יכלול את ההיבטים הבאים:
- מיקום והקרנה - היכן כואב? לאן הכאב מקרין?
- זמן - מתי החל הכאב? האם הוא בא וחולף, או שהוא קבוע? כמה זמן נמשך כל התקף? באיזו תדירות?
- איכות - תיאור הכאב במילים על ידי החולה, למשל: שורף, עמום, דוקר, הרגשת כובד, לחץ, סחיטה, נימול, דקירות
- גורמים מחמירים - אילו גורמים מחמירים את הכאב, למשל: תנוחה, תנועה, ארוחה, בליעה, זמן, שינו" מצב-רוח
- גורמים מקלים - אילו גורמים מקלים את הכאב?
- השפעת הכאב - מהי השפעת הכאב על פעילות ואיכות חיים?
- טיפול קודם בכאב - אילו טיפולים או תרופות ניתנו בעבר? באילו מינונים ומה היו דרכי המתן? האם עזרו? האם היו תופעות לוואי? האם היה מינון קבוע או שהחולה נטל אותן לפי הצורך? כמה זמן נמשך הטיפול?
עקרונות הטיפול בכאב
השארת השליטה בידי המטופל
כאב עלול לגרום למטופל לתחושת חוסר אונים ולאובדן שליטה, ולכן בכל תוכנית טיפולית יש להחזיר את תחושת השליטה למטופל. הדבר נעשה על ידי שיתוף המטופל ובני משפחתו בתהליך קבלת ההחלטות ובבחירת השיטה הטיפולית, כך שתופחת התלות בצוות הרפואי המטפל. יש להעדיף תרופות במתן דרך הפה או דרך העור/ריריות.
תיאום ציפיות
יש לספק למטופל מידע על מגוון שיטות הטיפול האפשריות. חשוב להדגיש בפניו את האפשרות לשילוב מספר שיטות במקביל וכי יהיה צורך בטיפול מתמשך, בדומה לטיפול במחלות כרוניות אחרות.
בחירת שיטת הטיפול המתאימה
מתוך מגוון השיטות האפשריות, יש לבחור ביחד עם המטופל את השיטה המתאימה למצבו ולסביבה הטיפולית בה הוא נתון.
אין שיטת טיפול אחת שמתאימה לכל המטופלים. יש להתאים לכל מטופל את סוג ואופן הטיפול המתאימים לו ביותר על פי צרכיו האישיים.
שילוב בין שיטות טיפול
ניתן, ואף מומלץ, להשתמש במקביל במספר שיטות טיפול או לשלב בין הטיפולים.
הערכה מחדש והתאמת הטיפול בהתאם
הכאב אצל המטופל הפליאטיבי הוא דינמי ולכן, על מנת לוודא איזון מיטבי, יש לבצע למטופל הערכה תקופתית.
אין להשתמש באינבו (Placebo) כשיטה לטיפול בכאב
טיפול תרופתי
בחירת סוג הטיפול לשיכוך כאב
תרופות הן אמצעי הטיפול הנפוץ, היעיל והזמין ביותר לשימוש. התרופות המצויות בשימוש הן תרופות אופיואידיות, תרופות לא אופיואידיות ותרופות נלוות (כגון סטרואידים, נוגדי דיכאון, נוגדי פרכוס).
עוצמת התרופות לשיכוך כאבים נקבעת בהתאם לעוצמת הכאב שמדווח המטופל על גבי "מעלית הכאב".
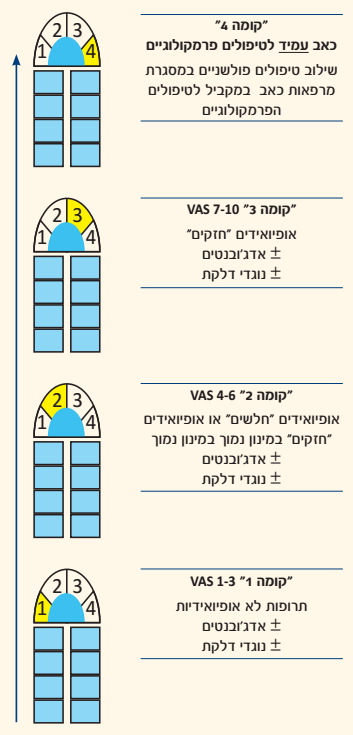
עיקרון מעלית הכאב
- התאם את משככי כאב לעוצמת הכאב עליה מדווח המטופל כרגע.
- כאשר המטופל מדווח על עוצמת כאב חזקה יש לתת לו אופיואידים חזקים, גם אם לא קיבל לפני לכן משככי כאב חלשים יותר
- יש לשקול תמיד שילוב של תרופות אופיואידיות לשיכוך כאב עם תרופות שאינן אופיואידיות ו/או תרופות נלוות, על מנת לאפשר שיכוך כאב מרבי ולהקטין את האפשרות לתופעות לוואי
בחירת דרך מתן התרופות
יש לבחור את הדרך הפשוטה ביותר למתן התרופות כך שתתאפשר שליטה מרבית בניהול הטיפול בכאב על ידי המטופל ובני משפחתו. לפיכך, יש להעדיף מתן תרופה דרך הפה (בבליעה), תרופה דרך הריריות, או במתן טרנסדרמאלי - באמצעות מדבקות לספיגה דרך העור.
- מקרים בהם המטופל אינו יכול ליטול את התרופות דרך הפה (חסימה, הקאות, הפרעה בהכרה), יש לשקול מתן תרופות בספיגה עורית (מדבקות), דרך ריריות האף או במתן רקטאלי.
- במקרים בהם לא ניתן לתת את התרופות דרך העור, דרך הריריות או באופן רקטאלי, יש לשקול מתן תרופה באופן פראנטרלי (תוך-ורידי, תת-עורי)
במקרים יוצאי דופן, יש לשקול גם מתן תרופות בדרך אפידורלית או ישירות לנוזל חוט השדרה.
יש להימנע ממתן תרופה לתוך השריר.
מתן תרופות מסביב לשעון, בפרקי זמן קבועים
יש לאפשר למטופל שיכוך כאב רציף במשך כל שעות היום והלילה. לפיכך, יש לתת את התרופות בפרקי זמן מתאימים. יש להעדיף מתן תרופות ארוכות טווח, בהתאם לתכונות הפרמקולוגיות של התרופה.
טיפול בכאב מתפרץ באמצעות תרופות הצלה (rescue medication)
אירועי כאב מתפרץ הם החמרות זמניות בכאב על רקע כאב מתמשך מאוזן - הם עלולים להופיע ספונטנית מספר פעמים ביום. לעיתים, אירועים אלו קשורים לפעילות ספציפית, כגון לאחר רחצה או עליה במדרגות. לטיפול סביב השעון יש להוסיף תרופות הצלה (בתכשירים קצרי טווח) כדי להקל על ההחמרות הזמניות בכאב מתפרץ.
אופיאודים - מינון התחלתי וכיצד להגיע למינון המתאים
לפני התחלת הטיפול, יש לתת הסבר אודות הטיפול ולהדגיש כי קיימת שכיחות נמוכה של התמכרויות וסבילות לטיפול. כמו כן, יש להזהיר את המטופל שלא להפסיק בפתאומיות את התרופה - הפסקת הטיפול חייבת להיעשות אך ורק בתיאום עם הרופא.
- התחל טיפול קבוע באופיואיד ארוך טווח במינון הקטן ביותר האפשרי
- אם החולה או משפחתו חוששים מתופעות לוואי, או אם היו תופעות לוואי בעבר, יש להתחיל במתן אופיואיד קצר טווח (אק"ט) במינון הקטן ביותר האפשרי, כל ארבע שעות, ובנוסף, לתת תרופת הצלה לפי הצורך (עד כל שעה) בנוסף למינון הקבוע
- עם תחילת הטיפול יש להתעדכן לפחות פעם ביום בנוגע למצב המטופל
- למחרת תחילת הטיפול יש לסכם מה הייתה המנה היומית של האופיואיד קצר הטווח בעשרים וארבע שעות, ולהמיר אותה בצורת אופיואיד ארוך טווח (אא"ט). יש להמליץ על מנת הצלה של אופיואיד קצר טווח לפי הצורך (בדרך כלל 10-20% מהמנה היומית). יש להדריך את המטופל ליטול מנת הצלה של אופיואיד קצר טווח במקרים בהם הכאב מתגבר, או אם מופיע התקף כאב. מטופל הזקוק ליותר משלוש מנות הצלה ביום, אינו מאוזן וחייב לדווח על כך לרופא המטפל. במקרה זה יש לחזור ולסכם את המנה היומית של האופיואיד ארוך טווח. כמו כן, יש לסכם את סך התוספות (מנת הצלה) של האופיואיד הקצר טווח להן נזקק המטופל, ולמחרת להמיר את המנה זו באופיואיד ארוך טווח.
- כאשר יש צורך במנת הצלה, מומלץ (אך לא הכרחי) לשאוף למתן אופיואיד קצר טווח מאותו הסוג של האופיואיד ארוך הטווח שניתן למטופל, למעט מדבקות פנטניל המחייבות מתן אופיואיד קצר טווח מקבוצה אחרת ומתדון שאינו קיים כאופיואיד קצר טווח
- יש להמשיך ולהתאים את המינון כמצוין לעיל
- במקרים בהם אין תגובה, יש להגדיל את המנה היומית ב-30% עד 50%
- אם המטופל נוטל באופן קבוע רק אופיואיד קצר טווח, כל ארבע שעות, ניתן להכפיל (פי 2) את המנה שהמטופל נוטל לפני השינה, על מנת לחסוך ממנו את הצורך להתעורר כדי ליטול את מנת הלילה
- אם המטופל אינו מסוגל לבלוע, יש לתת אופיואיד באחד מהאופנים הבאים:
- מתן טרנסדרמאלי - דרך העור
- מתן רקטאלי (במינון הזהה למנה הפומית)
- מתן תת-עורי (שליש מהמנה הפומית) - בדרך כלל על ידי שימוש במשאבה
- מתן תוך-ורידי (שליש מהמנה הפומית) - בדרך כלל על ידי שימוש במשאבה
- מתן אפידורלי (ספינלי)
- כאשר אין תגובה לאופיואיד, ובמקרים בהם לאחר העלאות מינון חוזרות או מתפתחות תופעות לוואי:
- יש לשקול החלפה לאופיואיד אחר - Opioid Rotation
- יש להעריך האם מקור הכאב עצבי
- יש לשקול הוספת תרופה נלווית
- יש להעריך האם מדובר בהתפתחות נדירה של סבילות (Tolerance)
- יש להעריך גורמים סביבתיים, נפשיים ומשפחתיים
- יש לשקול שימוש בשיטות פולשניות
- אין טעם להשתמש בתערובת של שני אופיואידים חזקים או של שני אופיואידים חלשים
- יש להקפיד על רישום תקין של המרשם. (נספח 4)
התרופות הזמינות בישראל
תרופות שאינן אופיואידיות
קבוצת תרופות זו משמשת לטיפול בדרגת כאב קלה עד בינונית. מגוון התרופות גדול, והוא כולל בין היתר:
Paracetamol (פארצטמול)
פראצטמול היא תרופה לשיכוך כאב והורדת חום, ללא תכונות נוגדות דלקת. התרופה אינה משפיעה על רירית הקיבה ואינה משפיעה על אגרגציית טסיות.
לפארצטמול כושר ספיגה טוב ומהיר מהמעי והיא מגיעה לרמות מרביות בדם כחצי שעה לאחר נטילתה. זמן מחצית החיים של התרופה הוא כשעתיים, והשפעתה נמשכת כארבע שעות. המינון המומלץ למבוגר הוא 1 גרם למנה. המנה המקסימלית המומלצת היא כ-4 גרם ליממה. לאחרונה אף הומלץ לרדת ל-3 גרם ליממה, עקב לקיחת יתר. מנת יתר של מעל 10–16 גרם תגרום לנזק קשה לכבד ולנזק כלייתי העלול להסתיים במוות.
צורות הגשה זמינות בארץ: סירופ בריכוז של - 80 מ"ג, 25-50 מ"ג/סמ"ק, נרות: 150 מ"ג, 250 מ"ג, טבליות, של 500 מ"ג ובקבוקונים של 05 או 001 סמ"ק ברכוז של 01 מ"ג/סמ"ק.
Dypirone (דיפירון)
דיפירון היא תרופה לשיכוך כאב והורדת חום. נספגת היטב במעי ומתחילה את פעולתה כחצי שעה לאחר נטילתה. זמן מחצית החיים ארוך יותר מזה של פארצטמול ולכן השפעתה נמשכת 5–6 שעות. לא מומלץ ליטול יותר מ־4 גרם ליממה. תופעת לוואי נדירה היא אגרנולוציטוזיס שאינה תלויה במינון. בכאב שלאחר ניתוח - יש עבודות המדווחות על יעילות דומה לאופיואיד.
צורות הגשה זמינות בארץ: טבליה של 500 מ"ג, טיפות 500 מ"ג/סמ"ק, ואמפולות 1 גרם/2 סמ"ק.
Nonsteroidal anti-inflammatory drugs - NSAIDs
לתרופות האנטי-דלקתיות יש גם השפעה אנלגטית (שיכוך כאב) ואנטיפירטית (הורדת חום). תרופות נוגדות דלקת מתחלקות למעכבות לא סלקטיביות של ציקלואוקסיגנאז-1 (1 COX) ולתכשירים המעכבים סלקטיבית בעיקר את אנזים ציקלואוקסיגנאז-2 (2 COX).
בקבוצת התכשירים שאינם סלקטיביים (1-COX) מצויות תרופות מוכרות וותיקות, כגון: Indomethacin, Diclofenac, Naproxen, Lornoxicam, Ibufen. קבוצת מעכבי 2-COX סלקטיביים כוללת תרופות כגון: Etoricoxib, Celecoxib, Valdecoxib.
היתרונות בעיכוב סלקטיבי של 2-COX הם שכיחות נמוכה יותר של תופעות לוואי במערכת העיכול, כגון התפתחות כיבים, דימום או התנקבויות, ובכך שאינו גורם לעיכוב אגרגציית הטסיות.
היעילות האנלגטית של שתי הקבוצות דומה. אין הבדל בין שתי הקבוצות באפשרות לפגיעה הכלייתית. התפרסמו עדויות לגבי הסיכון הקרדיווסקולרי של שתי קבוצות אלו כאשר נעשה שימוש לטווח ארוך.
- אצל מטופלים מעל גיל 65, עם סיכון גבוה להתפתחות תופעות לוואי במערכת העיכול, ועם עבר של דימומים או כיבים במערכת העיכול, שיש להם תחלואה נוספת כגון אי ספיקת כליות או אי ספיקת לב, השימוש ב-2 COX סלקטיבי הוא מוצדק. אם הדבר אינו מתאפשר, יש לשקול הוספת מעכבי משאבות פרוטונים (PPI) דוגמת אומפרזול, או פרוסטגלנדינים דוגמת מיזופרוסטול (חוסמי קולטני H2 אינו נחשב כטיפול מונע!).
- אין להשתמש ב-NSAIDs בשילוב עם סטרואידים
- יש להיזהר משימוש בו זמנית ב-NSAIDs ובנוגדי קרישה
- אין מניעה להמשך טיפול באספירין
Tramadol (טרמאדול)
התרופה Tramadol היא מקבילה סינתטית של Codeine. זהו אגוניסט חלש לקולטן אופיאט μ, אך בארץ תרופה זו אינה נחשבת לאופיואיד. השפעתה מתחילה כשעה לאחר נטילת התרופה ונמשכת כשש שעות (בתכשיר הקצר טווח). המינון המרבי המומלץ הוא 400 מ"ג ליממה, מחולק לשתיים עד שלוש מנות יומיות. המינון המרבי המומלץ עם תכשיר חד יומי once daily) OD) הוא 300 מ"ג ליממה. תופעות הלוואי השכיחות כוללות: סחרחורת, ישנוניות, עצירות ובחילה. על מנת להפחית תופעות אלו יש להתחיל במינון נמוך ולהעלות את המינון בהדרגה.
צורות הגשה זמינות בארץ: טבליות לשחרור מיידי (50, 100 מ"ג) ואיטי (200,100, 300 מ"ג), טיפות (100 מ"ג/ סמ"ק) וכדורים מסיסים למציצה (50 מ"ג). יש להימנע מלרשום תרופה זו בחולים הסובלים מפרכוסים.
תרופות נלוות
תרופות נלוות נועדו במקורן לטיפול במצבי חולי שונים, אך נמצאו יעילות גם בטיפול בסוגי כאב מסוימים. לדוגמה לתרופות נוגדות דיכאון או נוגדות כפיון ישנה גם השפעה אנלגטית, והן ניתנות גם לחולים שאינם סובלים מדיכאון או מאפילפסיה.
סטרואידים
ניתן להוסיף סטרואידים למשככי כאב בכדי לשפר את יעילות הטיפול ולהקטין את תופעות הלוואי. טיפול בסטרואידים ניתן במקרים בהם יש לחץ תוך-גולגולתי מוגבר, לחץ על חוט השדרה (Spinal Cord Compression), או כאשר הכאב הוא ממקור עצבי או ממקור גרמי.
הסטרואיד השכיח בשימוש כתרופה נלווית לטיפול בכאב הוא Dexamethasone במינונים של עד 20 מ"ג 4 מ"ג ליממה. במקרים של חשד משמעותי ללחץ חריף על חוט השדרה, ניתן להגיע למינונים של עד 100 מ"ג ליממה. סטרואידים משמשים במטופלים אונקולוגים גם כמגבירי תיאבון, כמשפרי מצב רוח וכנוגדי בחילה והקאה.
נוגדי כפיון
תרופות מסוג נוגדי כפיון שכיחות בשימוש בכאב ממקור עצבי. לא נמצאו הבדלים משמעותיים ביעילות תרופות הכיפיון השונות. תופעות הלוואי השכיחות הן הפרעות במערכת העצבים המרכזית, המתבטאות בעייפות, נמנום והפרעות בשווי משקל, ועל כן מומלץ להעלות את המינון בהדרגה. אין צורך בניטור רמות דם.
תרופות לאלחוש מקומי
קבוצה זו יעילה בטיפול בכאב ממקור עצבי. לדוגמה Lidocaine הניתנת דרך הווריד או במתן תת-עורי. ( ניספח 5)
נוגדי דיכאון
מבין נוגדי הדיכאון, קבוצת הטריציקליים נחשבת ליעילה ביותר בעיקר בטיפול בכאב ממקור עצבי. התרופה שצברה את הניסיון הרב ביותר היא Amitriptyline. ההשפעה האנלגטית מושגת כעבור שבוע, ללא קשר לפעילות נוגדת הדיכאון. יש להתחיל במינון נמוך של עד 25 מ"ג 10 מ"ג, לתת את כל המנה בלילה, ולהעלות מינון בהדרגה. אחת לחמישה ימים ניתן להשתמש גם בנוגדי דיכאון אחרים כגון Desipramine וImipramine.
בשל תופעות הלוואי השכיחות בשימוש בנוגד׳ דיכאון טריציקליים (עייפות, ישנוניות, יובש בפה ועצירות), ניתן לשקול שימוש גם בנוגדי דיכאון סלקטיביים אחרים מקבוצת SNRI (Venlafaxine וDuloxetine).
תרופות אופיואידיות
בכאב חזק ניתן לטפל במשככי כאב אופיאודים. מרבית החולים בסרטן יזדקקו לשימוש באופיואידים.
אופיאודים קצרי טווח - בשחרור מהיר
תרופות אלו מהוות אבן יסוד בטיפול בכאב בקרב מטופלי סרטן. אופיואידים קצרי טווח משמשים לטיפול בכאב מתפרץ אשר מופיע לאחר פעילות מסוימת ושנמשך בדרך כלל מעל לשעה.
על אף יעילותם הרבה, המוכחת מזה שנים רבות, ישנם אנשים הנמנעים משימוש בתרופות אלה מחשש להתמכרות, הפסקת נשימה, סבילות (Tolerance) או מחשש שמא שימוש מוקדם באופיואידים לא יאפשר את שיכוך הכאב בעתיד, עם התפתחות המחלה. לחששות אלה אין בסיס מדעי. לפיכך, על הרופאים לרשום אופיואידים למטופלים הזקוקים לכך.
- להלן קבוצות האופיואידים בהן משתמשים בארץ
טבליות מורפין סולפט - (Morphine Sulphate (Morphine Immediate Release MIR
התרופה מתחילה לפעול תוך 20 עד 30 דקות מנטילתה, ומגיעה לשיא פעילותה לאחר שעה. טווח ההשפעה הוא עד ארבע שעות. טבליות MIR מיועדות לכיול הצריכה היומית של המורפין, וניתן להשתמש בהן גם כתרופת הצלה במצבים של כאב מתפרץ (Breakthrough Pain).
מינונים זמינים: 15 מ"ג, 30 מ"ג.
אמפולות Fentanyl
צורות מתן:
- בולוס 1–2 מק"ג/ק"ג/מנה תוך־ורידי
- 25-100 מק"ג מנה או עירוי רציף 1–2 מק"ג/ק"ג/שעה, או 25–200 מק"ג/ שעה
- PCA כעשרים מק"ג כל 5 עד 10 דקות
אמפולות מורפין הידרוכלוריד או מורפין סולפט
האמפולות ניתנות לשימוש במתן תת-עורי או תוך-ורידי. המינון ההתחלתי המומלץ הוא 10 עד 20 מ"ג.
ניתן גם להכין סירופ מורפין עם ריכוז מרבי של 100 מ"ג/סמ"ק ולתת אמפולה בשתייה כל 4 שעות, בעיקר למטופלים המתקשים בבליעה.
בישראל לא קיים תכשיר מסחרי מוכן לשתייה.
במתן תוך ורידי מגיע לשיא תוך כ-10 דקות.
במתן תת-עורי מגיע לשיא תוך כ-30 דקות.
Oxycodone אוקסיקודון
התכשיר דומה בפעולתו למורפין בשחרור מיידי (MIR) והוא בעל פרופיל תופעות לוואי דומה, אך עוצמתו גדולה פי 1.5 ממורפין.
צורות הגשה זמינות בארץ: סירופ 2 Oxycod מ"ג/סמ"ק או כאוקסיקוד פורטה 10 מ"ג / סמ"ק, טבליות (Percocet) אוקסיקודון 5 או 10 מ"ג, או בשילוב עם פרצטמול 325 מ"ג, אמפולות בנות 1 או 2 סמ"ק בריכוז 10 מ"ג/סמ"ק. (ניתן למהול בסליין או דקסטרוז 5%).
Hydromorphone הידרומורפון
התכשיר דומה בפעולתו למורפין בשחרור מיידי ולמורפין הידרוכלוריד, אך במתן פראנטרלי עוצמתו גבוהה פי 7.5.
צורות הגשה זמינות בארץ: זריקה - מגיע באמפולות של Palladone) Hydromorphone injection 10 mg/ml, 2 mg/ml).
אופיאודים בשחרור מהיר - Rapid onset opioids
Actiq אקטיק לכסניות לספיגה דרך החיך (Oral Trans Mucosal Fentanyl)
Actiq הן לכסניות הנספגות דרך רירית החיך על ידי חכוך מקומי. ההשפעה מתחילה תוך 15 דקות ומגיעה לשיאה תוך 45 דקות.
הלכסניות זמינות במגוון מינונים: 200, 400, 600, 800, 1200, 1600 מק"ג.
Pecfent פקפנט תרסיס פנטניל לאף
השפעת התכשיר מתחילה תוך דקות ספורות. מינונים זמינים בארץ: בקבוקון בעל 8 מנות במינונים של 100 מק"ג ו- 400 מק"ג.
Abstral אבסטרל
טבליות Fentanyl, תת-לשוניות.
מינונים זמינים בישראל: 100, 200, 400, 600, 800 מק"ג.
תכשירים אלה משמשים לטיפול בכאב מתפרץ קצר אשר חולף תוך פחות משעה. (אותם כאבים שאק"ט אינם נותנים מענה מתאים).
אופיאודים בשחרור מושהה - ארוכי טווח
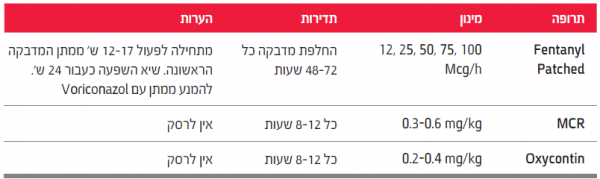
טבליות מורפין Morphine Controlled Release) MCR)
MCR מיועדת לטיפול מתמשך בכאב. טבליה של MCR מגיעה לשיא פעולתה שעתיים עד 4 שעות לאחר נטילתה, ועל כן אין להשתמש בה כתרופת הצלה.
מתן פומי כל 12 שעות (ל-10% עד 30% מהמטופלים יש לתת את התרופה כל 8 שעות). אין לרסק או לשבור את טבליות ה-MCR.
מינונים זמינים: 10, 30 ו-100 מ"ג.
Sustained release Oxycodone אוקסיקודון בשחרור מבוקר
עוצמת אוקסיקודון היא פי 1.5 ממורפין.
צורת מתן: מתן פומי כל 8–12 שעות. בדומה 7-MCR, אין לרסק את הטבליה.
מינונים זמינים (אוקסיקונטין): טבליות של 5, 10, 20, 40 ו-80 מ"ג.
Targin טרגין
אוקסיקודון בשילוב עם נלוקסון. שילוב הנלוקסון נועד למנוע/להפחית עצירות הנגרמת על ידי אופיואידים.
מינונים זמינים: טבליות של 5, 10, 20, 40 מ"ג.
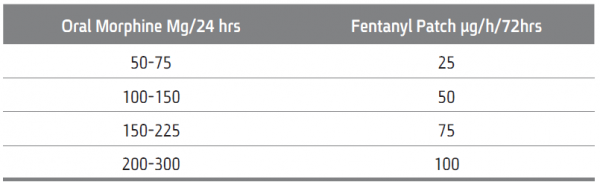
Fentanyl Patch מדבקת פנטניל
פנטניל בשחרור מושהה למשך 72 שעות. התרופה מתחילה לפעול במהלך 12–17 שעות ממתן המדבקה הראשונה. שיא השפעתה הוא כעבור 24 שעות מהדבקת המדבקה הראשונה. רמת הפנטניל נשמרת קבועה בדם במהלך הטיפול, אך השפעת התרופה יורדת 48–72 שעות לאחר הסרת המדבקה. כ-20% מהמטופלים יזדקקו להחלפת מדבקה כל 48 שעות.
המדבקות זמינות במינונים: 12.5, 25, 50, 75 ,100 מק"ג/שעה.
Methadone מתדון
מתדון אינו אופיואיד בשחרור מושהה אך יש לו השפעה אנלגטית ארוכת טווח. זמן מחצית החיים של התרופה בשימוש קבוע הוא 19–96 שעות. המינון השקול למינונים חד פעמיים, או במינונים נמוכים חוזרים, הוא לפי יחס מינוני מורפין מתדון 1:1, אך משתנה במינונים גבוהים. התרופה מוכרת ^Adolan והיא ניתנת למכורים לסמים לצורך גמילה, דבר שהקנה לה סטיגמה שלילית. עם זאת, מדובר באופיואיד יעיל ככל אופיואיד אחר, ואולי אף יעיל יותר כשמדובר בכאב עצבי.
מינונים זמינים: ריכוז של 0.04% וריכוז של 5%. מומלץ למהול את המינון הגבוה. הריכוז המומלץ למינון נח הוא מתדון 1% (10 מ"ג/ סמ"ק)
(Butrans (Buprenorphine בוטראנס
אופיואיד אגוניסט אנטגוניסט המיועד לטיפול בכאבים בינוניים וחזקים ממושכים. זמין במדבקות עוריות (טרנסדרמאליות) בריכוזים של 5, 10, 20 מק"ג/שעה. יש להחליף מדבקה אחת ל-7 ימים.
אופיואידים שאינם מומלצים
Meperidine) Pethidine)
יעיל רק למשך שעתיים-שלוש, ניתן בזריקה תוך-שרירית או תוך-ורידית. אופיואיד זה מתפרק לנורמפרידין אשר מצטבר בגוף ועלול להביא לתופעות לוואי במערכת העצבים המרכזית (פרכוסים ובלבול). לתרופה זו אין מקום בטיפול בכאב אונקולוגי.
Pentazocine) Talwin)
תכשיר אנלגטי חלש בעל שכיחות גבוהה של תופעות לוואי פסיכומימטיות ואפקט תקרה. במינונים גבוהים התרופה עלולה להביא לעלייה בלחץ בעורק הריאתי ובשל כך להביא לקוצר נשימה. תרופה זו אינה מתאימה לטיפול בכאב אצל חולי סרטן.
טיפול בתופעות לוואי של אופיואידים
על אף שאופיואידים משמשים במשכני כאב יעילים, הטיפול בהם מלווה בתופעות לוואי. עם זאת, ניתן לטפל או להפחית תופעות לוואי אלה על ידי שימוש במספר אסטרטגיות:
- החלפת אופיואיד (Opioid Rotation)
- הפחתת מינון האופיואיד על ידי שילוב של שיטות ו/או תכשירים אחרים
- טיפול מכוון בתופעות הלוואי
החלפת אופיואיד (Opioid Rotation)
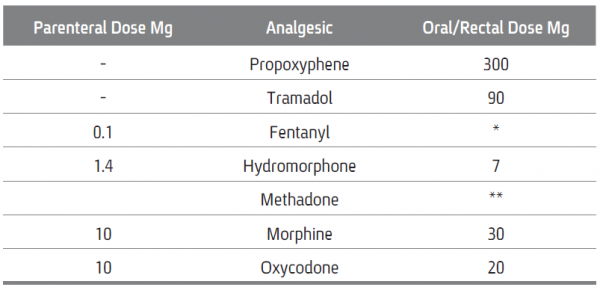
במקרה של כישלון טיפולי, או כאשר רמת שיכוך הכאב אינה מספקת ו/או קיימות תופעות לוואי, ניתן להחליף אופיואיד אחד באופיואיד אחר על-פי טבלאות ההמרה (ראו טבלאות המרה בהמשך).
- למטופל שכאבו היה מאוזן יש לתת כ-75% מהמינון שנקבע על פי טבלת ההמרה
- אם כאב המטופל אינו מאוזן יש לתת את מלוא מנת האופיואיד החדש על פי טבלת ההמרה
- אין חפיפה בתגובה האנלגטית ותופעות הלוואי בין אופיואיד אחד למשנהו אצל אותו מטופל
מעבר מאופיואיד ארוך טווח (מורפין, אוקסיקודון) למדבקת פנטניל
- יש להפסיק מתן אופיואיד ארוך טווח
- במקביל יש להדביק את מדבקת הפנטניל במינון השווה למינון היומי של האופיואיד ארוך הטווח שהופסק (על פי טבלת ההמרה)
- לפי הצורך, ב-12 השעות הבאות יש לתת אופיואיד קצר טווח נגד כאבים מתפרצים
מעבר ממדבקת פנטניל לאופיואיד ארוך טווח )מורפין, אוקסיקודון)
- יש להסיר את מדבקת הפנטניל
- כ-8–12 שעות לאחר הסרת המדבקה יש להתחיל במתן אופיואיד ארוך טווח במינון המתאים (על פי טבלת ההמרה)
- במקרה של כאבים מתפרצים, יש לתת אופיואיד קצר טווח כתרופת הצלה, כמקובל
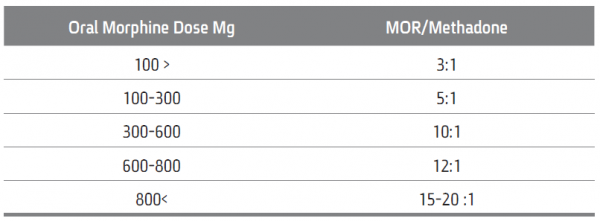
יחסי ההמרה המצוינים בטבלאות הבאות מבוססים על הערכות בלבד ועשויים להשתנות מחולה לחולה ובמצבי כאב שונים. יש לעקוב בקפידה אחר רמת שיכוך הכאב ותופעות הלוואי בימים שלאחר ביצוע ההמרה.
טבלאות המרת אופיואידים
המרה מפנטניל למורפין
המרה ממורפין למתדון (**)
(**) מאחר שההמרה תלוית מינון יש להיזהר מהמרה למתדון ללא ניסיון קודם.
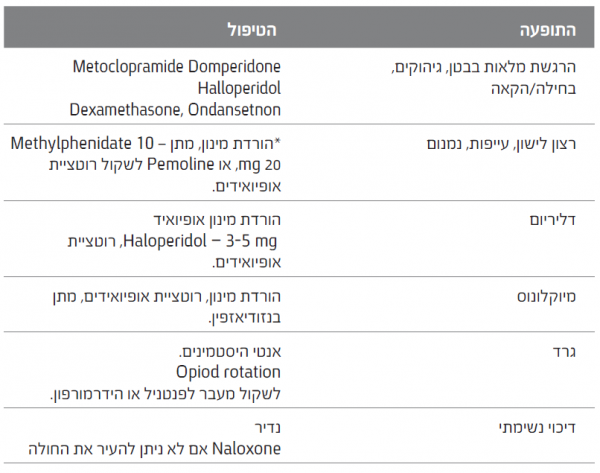
תופעות לוואי שכיחות והטיפול בהן
עצירות
עצירות היא הפרעה נפוצה בקרב מטופלים המקבלים תרופות מקבוצת האופיואידים. הסיבות לעצירות הן צריכת כמות קטנה של נוזלים ותנועתיות בלתי מספקת של המעי הגס. עצירות עלולה לגרום לאי נוחות ולעיתים היא מלווה בכאבי בטן, בחילה וחוסר תיאבון. ברוב המקרים עצירות מלווה בסבל ומובילה להחמרה של תסמינים רבים נוספים.
מטופלים ובני משפחתם נוטים להמעיט בדיווח על סימני העצירות ולכן יש לבצע אומדן עצירות יזום ובדיקה גופנית. שלבי ההתערבות בעצירות כוללים מניעה וטיפול תרופתי.
מניעה:
- שתייה של לפחות 8–10 כוסות נוזלים ליום
- תזונה עשירה בסיבים, פירות וירקות טריים בקליפתם, פירות יבשים
- פעילות גופנית, ככל שניתן
טיפול תרופתי: התכשירים נחלקים לשלוש קבוצות של מנגנוני פעולה:
- סופחי נוזלים (אוסמוטי) - שקיות של גרגירים להמסה בשתייה ומזון:
- Syr. Avilac/Duphalac 30cc X1-2 /day
- Importal (Lactulose) - 10gr 1-2 /day
- מגבירי תנועתיות המעי (פריסטלטי)
- Tab. Laxative/Laxadine 1-4 /day
- Tea Senna
- מרככי צואה
- .Ducosoft 100-200mgr. /day Caps./Syr
- Supp. Glycerin 1-2 /day
השלבים המומלצים הם:
- מתן תכשיר מגרה פריסטלטיקה בשילוב עם תכשיר מרכך
- אם תוכן היציאה קשה, יש להוסיף תכשיר אוסמוטי
- ביצוע בדיקה רקטלית לאבני צואה והוספת נרות גליצרין או חוקן עם Fleet Enema
- עדיף להתחיל בתכשיר אופיואיד הגורם לעצירות בשכיחות נמוכה יותר כמו טרגין, בעיקר במטופלים עם רקע או פוטנציאל לפתח עצירות
בכל מתן של אופיואידים יש להתחיל במקביל בטיפול בתכשירים נוגדי עצירות ובכך למנוע תופעה זו. יש להדריך את המטופל ומשפחתו בחשיבות ההתמדה בטיפול מונע עצירות.
בחילות והקאות
בחילות והקאות עלולות להופיע בתחילת הטיפול או בעליית מינון, ולרוב הן חולפות תוך 7–10 ימים. מרבית המטופלים מפתחים סבילות לתופעה. הסבילות מתפתחת לבחילות שנובעות מקישור לרצפטורים במוח, אך לא לבחילות שמקורן בתנועתיות המעי. אם הבעיה נמשכת יש להציע טיפול נגד בחילה, כגון:
- Metoclopramide (Pramin) 30-240 mg/day
- Domperidone (Motilium) 3-6 tabs/day
- Haloperidol (Halidol) 0.5-5mg/day
- Dexamethasone - 4-12mg/day
- Lorivan (Lorazepam) 0.5-2mg/day
- 5 HT H3 - Zofran, Kytril
ניתן לשקול מתן טיפול מונע בשבוע הראשון לתחילת הטיפול באופיואיד.
רדימות
תופעה זו עשויה להיות זמנית ולהיעלם ימים ספורים לאחר תחילת הטיפול או לאחר שינוי המינון. אם הרדימות אינה חולפת, יש לנקוט בצעדים הבאים:
- יש לשקול להפסיק או להפחית מינון תרופה אחרת שעלולה לדכא את מערכת העצבים המרכזית
- יש להעריך האם קיימות סיבות נוספות לרדימות, כגון: זיהום, בעיה מטבולית או גרורות במוח
- אם התגובה האנלגטית טובה, יש לשקול הוספת פסיכוסטימולנט, כגון: Ritalin) Methylphenidate) במינון של 5–10 מ"ג, פעמיים ביום, או Cylert) Pemoline) במינון של עד 37 מ"ג 18.5 מ"ג, פעמיים ביום. ניתן לנטר את המינון בהתאם לתגובה
- אם התופעה נמשכת על אף כל הצעדים שננקטו, יש לשקול הוספת תרופה נלווית או תרופה לא אופיואידית שתאפשר להוריד את מינון האופיואיד
- אם כל הנ"ל אינו עוזר, יש לשקול החלפה לאופיואיד אחר (Opioid Rotation) או לשנות את צורת מתן האופיואיד
- שינוי במצב ההכרה עלול להוות סימן מקדים לדיכוי נשימתי ולכן יש לבדוק ולעקוב אחר קצב הנשימה
בלבול
- יש לשקול הפסקה או הפחתה של מתן תרופה אחרת העלולה לגרום לבלבול
- יש להעריך האם קיימות סיבות נוספות לבלבול, כגון: זיהום, בעיה מטבולית או גרורות במוח
- אם התופעה נמשכת חרף כל הצעדים שננקטו, יש לשקול הוספת תרופה נלווית או תרופה לא אופיואידית שתאפשר להוריד את מינון האופיואיד
- אם כל הנ"ל אינו עוזר, יש לשקול החלפה לאופיואיד אחר (Opioid Rotation) או לשנות את דרך מתן האופיואיד
- אם המטופל מבולבל או הוזה, יש לשקול מתן Haloperidol (במינון התחלתי של 0.5 מ"ג, שלוש פעמים ביום). בהמשך יש לעלות בהדרגה בהתאם לצורך
דיכוי נשימתי
זוהי תופעת הלוואי החמורה ביותר, אך היא נדירה מאוד בחולים הסובלים מכאב. לדיכוי נשימתי תמיד קודמת תופעת דיכוי מערכת העצבים המרכזית, ובעיקר שינוי במצב ערנותו של החולה. הביטוי הקליני של דיכוי נשימתי מתבטא בירידה בקצב הנשימה. מצוקה נשימתית עם טכיפניאה וחרדה לעולם אינה נגרמת כתוצאה מטיפול באופיואיד. אם היא מופיעה יש לחפש לה סיבות אחרות, כגון דלקת ריאות או תסחיף ריאתי. מטרת הטיפול בדיכוי נשימתי היא מחד להגביר את קצב הנשימה, ומאידך להימנע מתופעות גמילה או הגברת הכאב. כדי להשיג מטרה זו יש לנקוט בצעדים הבאים:
- אם ניתן להעיר את המטופל אין לתת נלוקסון אלא להפחית את המינון היומי ב-25% ולעכב מנות הצלה עד להתייצבות. מצב ההכרה הוא הסימן הטוב ביותר לדיכוי נשימתי אפשרי
- אם מצב ההכרה של המטופל מידרדר, לא ניתן להעירו, וקיימת ירידה בקצב הנשימה, יש להכין תמיסה של נלוקסון 4 מ"ג מדוללת בסליין 9 סמ"ק ולהזריק 1 סמ"ק תוך- ורידי ולעקוב אחר הנשימה
מאחר שלנלוקסון זמן מחצית חיים קצר, מטופלים המקבלים תכשירי אופיואידים ארוכי טווח עשויים להזדקק למנות חוזרות או לעירוי של נלוקסון, למניעת הישנות הדיכוי הנשימתי, ועל כן יש לשקול העברת המטופל להשגחה באשפוז.
מיוקלונוס
תופעת המיוקלונוס עשויה לחלוף באופן עצמאי, אך אם התופעה מטרידה יש לנסות לתת Clonazepam במינון של 0.5 מ"ג פעמיים ביום.
אם התופעה אינה חולפת למרות הטיפול, יש לשקול החלפת אופיואיד או הפחתת המינון והוספת תרופות נלוות.
אצירת שתן
מופיעה בעיקר אצל גברים קשישים, למרות שסבילות לתופעה זו מתפתחת מהר.
במקרים מסוימים יש לשקול:
- החלפת אופיואיד כדי למנוע צורך בהחדרת צנתר לשלפוחית השתן
- הפחתת תרופות עם אפקט אנטי כולינרגי
- החלפת צורת מתן התרופה.
תלות ואופיואידים
סבילות (Tolerance)
תופעה פרמקולוגית המאופיינת בירידה הדרגתית בתגובה לתרופה עם הזמן מתעורר הצורך להגדיל את מינון התרופה בכדי להשיג את אותה השפעה טיפולית כמו בתחילת הטיפול בתנאי, שלא הייתה התקדמות במחלה. תופעה זו נדירה ביותר.
תלות גופנית (Physical Dependence)
זוהי תופעה פארמקולוגית של "תסמונת גמילה", המתפתחת במקרה של הפסקה פתאומית של הטיפול, ירידה במינון האופיואיד או בעקבות מתן אנטגוניסט. תופעה זו אינה מהווה בעיה קלינית, אם מורים למטופל שלא להפסיק את הטיפול בבת אחת, ואם נמנעים משימוש באנטגוניסט.
תלות פסיכולוגית ("התמכוות") (Psychological Dependence)
זוהי תופעה פסיכולוגית התנהגותית המביאה לאובדן שליטה על השימוש בתרופה ולשימוש כפייתי בה, עד כדי כך שהיא עלולה לגרום נזק למשתמש בה ו/או לסובבים אותו. התפתחות של התמכרות בעקבות שימוש רפואי באופיואיד נדירה מאוד.
לתופעות שונות הנגרמות על ידי האופיואידים - קצב התפתחות סבילות משתנה. הסבילות לדיכוי נשימתי, לבחילה, להקאה ולרדימות מתפתחת בדרך כלל מהר מאוד, ואילו סבילות לעצירות, אם מתפתחת, היא איטית מאוד.
אצל רוב המטופלים הסיבה להעלאת מינון התרופה האופיואידית אינה סבילות אנלגטית, אלא החמרת המחלה והתקדמותה.
תופעות הנלוות לטיפול באופיואידים ודרך הטיפול בהן
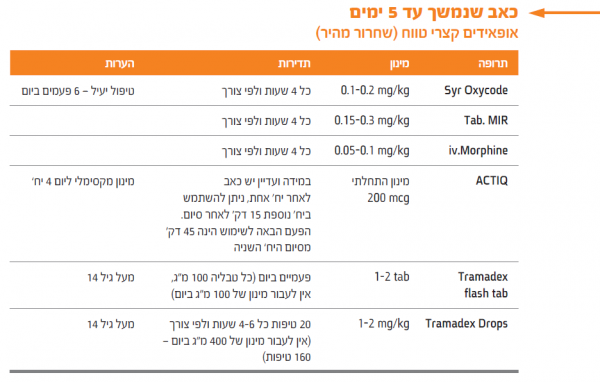
מפה לטיפול בכאב בילדים
פרוטוקול הטיפול בתרשים זה נועד לסייע לצוות הרפואי והסיעודי במתן טיפול יעיל בכאב כרוני ואקוטי, באמצעות תרופות מתאימות. הפרוטוקול מתייחס לטיפול בחולים אונקולוגים (ילדים).
סרגלי כאב
מתחילים ומוסיפים מנות הצלה של אופיאדים קצרי טווח ואחר כך נותנים ארוכי טווח וממשיכים בארוני טווח ומנות הצלה לפי הצורך.
- Rescue dose - מנות הצלה - אופיאזיט קצרי טווח
- 10-20% מהמנה היומית הכוללת
- ניתן לחזור על מנות ההצלה כל שעה כאשר התרופה ניתנת P.O או כל 15 דק' אם ניתנת .I.V עד שיכוך כאב
- אם ניתנו יותר מ-3 מנות הצלה ליום - יש לשקול שינוי מינון הבסיס היומי של תרופות נוגדות כאב
- המינון המתוקן החדש שווה למינון הבסיס של אופיאידים ארוכי טווח + סך כל מנות ההצלה שניתנו באותו יום
תרופות משלימות - תורמות להגברת ההשפעה משככת הכאבים וטיפול בתסמינים הנלווים Dexamethasone, Lyrica, Elatrol, Gabapentin


 כניסה
כניסה  עקבו אחרינו בפייסבוק
עקבו אחרינו בפייסבוק