שאתות בכבד - היבטים כירורגיים - Liver tumors - surgical aspects
עקרונות בכירורגיה
מאת ד"ר צבי קויפמן
| עקרונות בכירורגיה | ||
|---|---|---|

| ||
| שם המחבר | ד"ר צבי קויפמן | |
| שם הפרק | כירורגיה של הכבד | |
לערכים נוספים הקשורים לנושא זה, ראו את דף הפירושים – גידולי כבד
כיסיות ושאתות של הכבד
- (Hepatic cell carcinoma (HCC
- Liver cell adenoma
- (Fibrolamellar carcinoma (FLC
- Cholangiocarcinoma
- Hepatoblastoma
- Sarcoma
- Angiosarcoma
- Rhabdomyosarcoma
- Leiomyosarcoma
- Lymphoma
- Malignant teratoma
- Benign tumor
- Hemangioma
- Lymphangioma
- Fibroma
- Lipoma
- Leiomyoma
- Teratoma
- (Adrenal cell rest (Grawitz tumor
- Cyst
- Congenital solitary or polycyst
- Parasitic
- Traumatic
- Inflammatory
- Neoplastic:
- Cyst adenoma
- Dermoid
- Cyst teratoma
- Metastatic
- Steroid induced liver tumor
שאתות שפירות
את השאתות מחלקים ל:
- שאתות פרנכימטיות:
- Hepatic cell adenoma
- Bile cell adenoma
- Mixed hepatic cell adenoma
- המרטומות.
- שאתות שמקורן וסקולרי:
- המנגיומה.
- לימפאנגיומה.
- שאתות כיסתיות:
- ציסטאדנומה.
- דרמואיד.
- ציסט טרטומה.
- גידולים מזנכימלים:
- פיברומה.
- ליפומה.
- Leiomyoma
השאתות השפירות הן בעלות חשיבות קלינית בגלל הצורך להבדילן משאתות ממאירות. האדנומה למרות היותה נדירה היא השנייה בשכיחותה לאחר ההמנגיומות. לרוב היא א-תסמינית ורק שאתות גדולות דורשות ניתוח.
שאתות וסקולריות
המנגיומה הינה השאת השפירה השכיחה ביותר בכבד. היא מופיעה:
- כשאת קפילרית.
- כשאת קוורנוזית (Cavernous), השכיחה יותר.
המנגיומות קטנות, תת קפסולריות, שנמצאו בלפרוטומיה אין צורך לכרות. המנגיומות גדולות, התופסות את מרבית רקמת הכבד, שכיחות יותר בילדים מאשר במבוגרים ושכיחות יותר בזכרים מאשר בנקבות, והן מסוכנות ביותר.
תסמינים קליניים
רוב ההמנגיומות הן א-תסמיניות. ההמנגיומה יכולה להופיע כגוש בבטן. קרע של המנגיומה הוא נדיר ויכול להרוג את החולה. המנגיומה שכיחה פי 5 בנשים מאשר בגברים. המנגיומות גדולות כואבות לפעמים. בחלק מהחולים ניתן למצוא תרומבוציטופניה. המנגיומות כאלה יכולות לגרום לאי-ספיקת לב. המנגיומות יכולות לגדול בזמן הריון או בזמן שימוש בגלולות למניעת הריון.
אבחנה
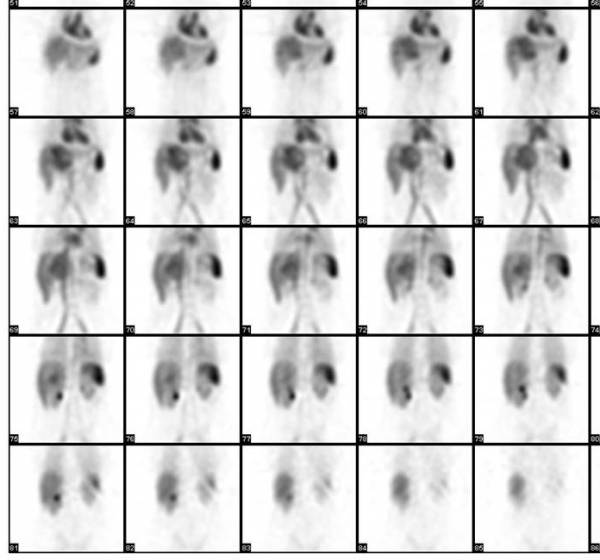
האבחנה מתבצעת על-ידי מיפוי כבד שבו ההמנגיומה מופיעה כגוש בכבד בהזרקת כדוריות אדומות מסומנות בחומר רדיואקטיבי אפשר לראות במיפוי שהן מתרכזות בהמנגיומה - ממצא שהוא אבחנתי.
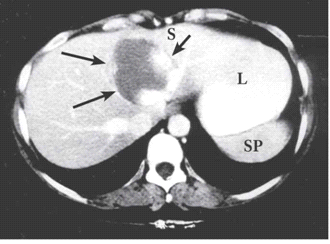
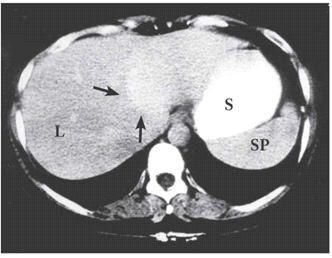
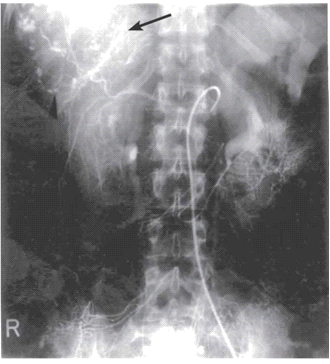
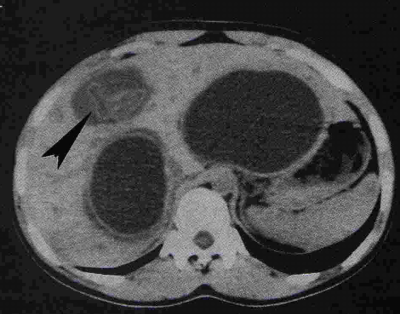
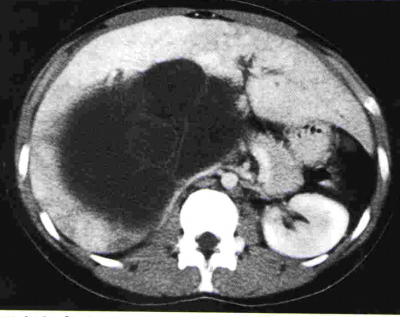
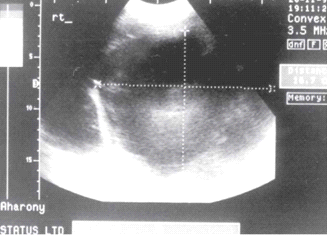
בטומוגרפיה ממוחשבת ניתן לראות מילוי של חומר ניגוד בהמנגיומה (תצלומים 15.10-17.10).
באנגיוגרפיה ניתן לראות גוש וסקולרי ביותר (תצלום 18.10).
טיפול
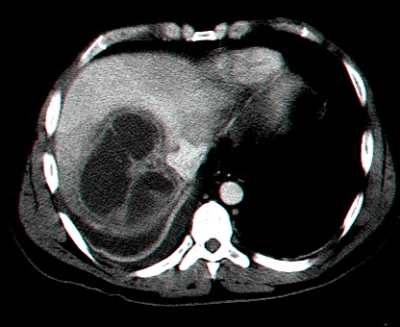
הטיפול בהמנגיומות הוא שמרני וכולל מעקב באחד מאמצעי ההדמיה. בהמנגיומות שגדלות או המנגיומות תסמיניות הגורמות לחץ על איברים או דימום, הטיפול בהן הינו כריתה כירורגית שלהן. בדרך כלל אפשר להסתפק באנוקלאציה (Enucleation) של ההמנגיומה ולעתים רחוקות יש צורך בכריתת כבד (תמונה 6.10-7.10).
לפעמים כאשר ההמנגיומה גדולה היא עלולה לגרום לגודש עצום ולאי-ספיקת כבד ואז ממליצים לקשור את עורק הכבד. בחולים שלא ניתן לנתחם אפשר להקרין את השאת ולגרום לפיברוזיס שלה.
המרטומות
המרטומות של הכבד מורכבות מאלמנטים של תאי כבד, כלי מרה וכלי דם, שאיבדו את הארכיטקטורה שלהם. הן יכולות להיות מרובות או בודדות ובגדלים שונים. אין צורך לטפל בהן, אלא אם הן מאוד גדולות, או שלא ניתן להבדיל בינן לבין שאת ממארת.
כיסיות
כיסיות של הכבד הן ממצא לא שכיח, לרוב הן כיסיות מולדות ונוצרות מהתרחבות כיסתית של כלי מרה שפסקו להתפתח בשלב העוברי. הכיסיות יכולות להיות מרובות, מלוות בשינויים כיסתיים גם באיברים אחרים כמו הכליות. הכיסיות יכולות להיות:
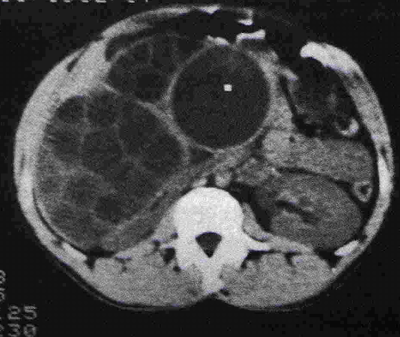
- בודדות (תצלום 19.10).
- מרובות (תצלום 20.10):
- נאופלסטיות (תצלום 21.10).
- מורסות (תצלום 22.10).
- טפיליות (תצלום 23.10).
תסמינים קליניים
הכיסיות הללו לרוב לא מאובחנות לפני גיל ההתבגרות, רובן הן א-תסמיניות. האבחנה מועלית כאשר ממששים גוש בבטן העליונה.
אבחנה
- באולטרה-סאונד אפשר להדגים גוש כיסתי. האולטרה-סאונד הפך לאמצעי האבחנתי החשוב בכיסיות של הכבד (תצלום 24.10).
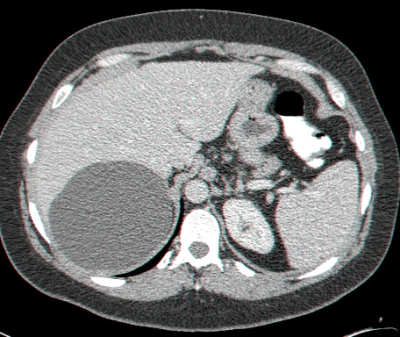
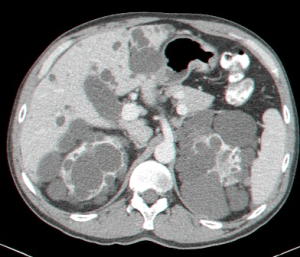
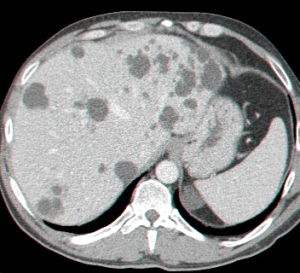
- בטומוגרפיה ממוחשבת ניתן לראות גוש בכבד (תצלום 25.10).
| תצלום 25.10: ציסטות מרובות בכבד. מימין הציסטות הן חלק ממחלה פוליציסטית מערכתית. משמאל ציסטות המוגבלות לכבד בלבד. | |
|---|---|
|
|
- בארטריוגרפיה ניתן לראות גוש חסר כלי דם בכבד.
יש להבחין בין כיסית גדולה לשאת נדירה של הכבד הנקראת ציסטאדנומה.
טיפול
הטיפול בכיסית הבודדת הינו שמרני בעיקרו. כיסית גדולה ותסמינית אפשר לנקז או לכרות. אם כיסית נכרתה ממלאים את החלל הנותר בפדר. בכיסיות מרובות של הכבד אין צורך לטפל.
FNH (Focal nodular hyperplasia)
מדובר בגידול השפיר השכיח ביותר בכבד שאינו ממקור של כלי דם. גידול זה קיים אצל שני המינים ובכל הגילאים, אך הוא שכיח יותר אצל נשים בגילאי 20-50. ככל הנראה הגידול נובע מתגובה היפרפלסטית של רקמת הכבד באיזור שסביב כלי דם לא תקין. ברוב המקרים מדובר בגידול בודד, שגודלו פחות מ- 5 ס"מ ובעל מאפיינים היסטולוגיים של היפרפלזיה כבדית.
האבחנה – רוב החולים הם א-תסמיניים והשאת מתגלה באקראי. במיעוט המקרים תיתכן תחושת אי-נוחות בטנית או גוש במישוש בבדיקת כבד.
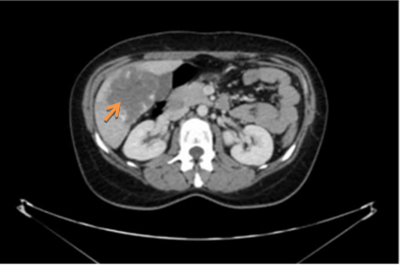
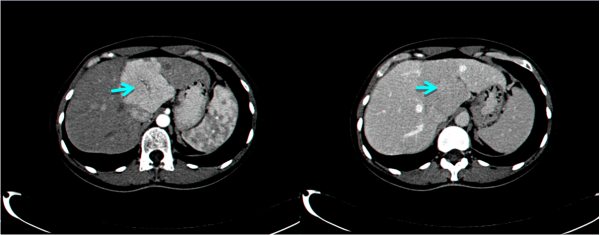
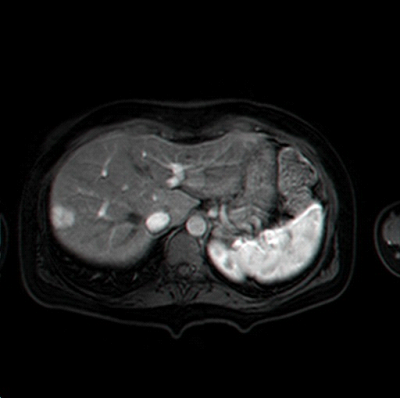
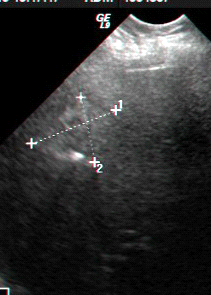
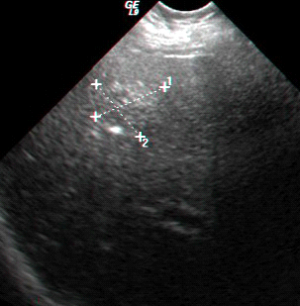
בבדיקות מעבדה: תפקודי הכבד לרוב תקינים, אך תיתכן עליה קלה ברמת האנזימים. האבחנה מתבצעת על ידי טומוגרפיה ממוחשבת (תמונה 26.10 ) או תהודה מגנטית (תמונה 27.10) כך שבדרך כלל אין צורך לקחת ביופסיה. באולטרה-סאונד ניתן להדגים גוש בכבד (תמונה 28.10).
|
|
| תמונה 28.10 : הדגמה של FNH באולטרה-סאונד כבד. השנתות מצביעות על גודל השאת. |
|---|
קשר לגלולות למניעת הריון - קיים קשר כלשהו בין נטילת גלולות למניעת הריון לבין הופעת השאת. אך בגלל שאין הוכחות חותכות לקיום קשר זה וגם לא ברורה משמעותו, אין מניעה להמשיך ליטול גלולות למניעת הריון או הורמונים גם בנשים עם FNH, אולם קיימת המלצה למעקב על ידי בדיקות הדמיה כל 6-12 חודשים.
לרוב הגידולים נשארים באותו גודל או אפילו קטנים ואינם גורמים לסיבוכים, אם כי תוארו מקרים של גדילת הגידול אצל נשים שנטלו גלולות או תכשירים אחרים המכילים אסטרוגן. כמו כן תוארו מקרים של הגדלת הגידול בזמן הריון. אין כל עדויות להפיכת גידול זה לממאיר.
ההמלצות - אם אכן אובחן הגידול על ידי בדיקות הדמיה כמתואר לעיל, כדאי לעשות מעקב 3 ו- 6 חודשים לאחר האבחנה (גם כן על ידי בדיקות הדמיה) כדי להראות שהגידול נשאר יציב בגודלו ושמאפייניו אכן שפירים, ולאחר מכן אין צורך בהמשך מעקב, למעט נשים הנוטלות גלולות שמומלץ אצלן המשך מעקב, כמתואר לעיל. כלומר, כל עוד הגידול נשאר יציב בגודלו, אין צורך בטיפול.
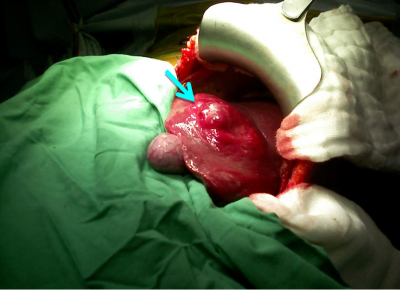
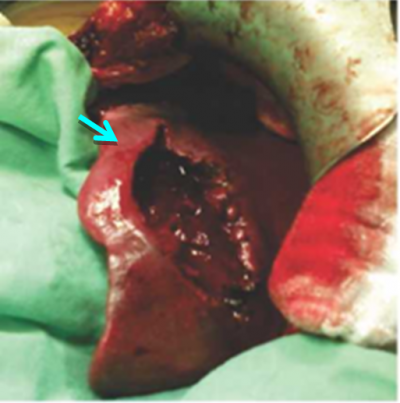
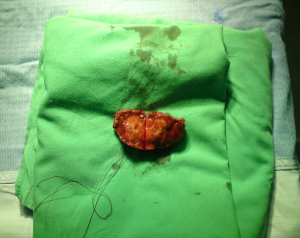
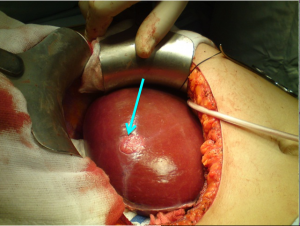
במקרים נדירים ביותר של גידולים גדולים או כאלה הגורמים לסימפטומים, יש צורך בניתוח לכריתת השאת (תמונה 8.10).
|
|
| |
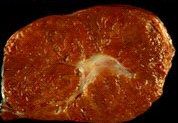
| תמונה 8.10: FNH משמאל מראה השאת בניתוח (חץ). מימין FNH לאחר הוצאתו מהכבד. למטה חתך מאקרוסקופי של הגוש. | |
|---|---|
באישה עם שאת קטנה, הסיכון במהלך הוא מינימאלי. אך אצל נשים עם גידול שגודלו מעל 8 ס"מ, יש צורך במעקב צמוד במהלך ההריון.
ראו גם
- לנושא הקודם: כיסית אכינוקוקית - היבטים כירורגיים - Echinococcus cyst - surgical aspects
- לנושא הבא: שאתות ממאירות בכבד - היבטים כירורגיים - Malignant liver tumors - surgical aspects
- לתוכן העניינים של הפרק
- לתוכן העניינים של הספר
- לפרק הקודם: כירורגיה של הלבלב
- לפרק הבא: כירורגיה של הטחול
המידע שבדף זה נכתב על ידי ד"ר צבי קויפמן, מומחה בכירורגיה, מנהל היחידה לבריאות השד, מרכז רפואי מאיר, כפר סבא


 כניסה
כניסה  עקבו אחרינו בפייסבוק
עקבו אחרינו בפייסבוק