השמנת יתר - הנחיה קלינית
הופניתם מהדף BMI לדף הנוכחי.
|
| ||
|---|---|---|
| מניעה וטיפול בהשמנת יתר | ||
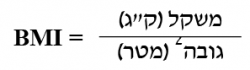
| ||
| הוועדה המקצועית | האיגוד הישראלי לרפואת משפחה, האיגוד הישראלי לרפואה פנימית, האיגוד הישראלי לאנדוקרינולוגיה, החברה לחקר, מניעה וטיפול בהשמנת יתר, החברה לתזונה קלינית, המחלקה למטבוליזם ותזונת האדם, בית הספר לרפואה, האוניברסיטה העברית, ירושלים, המרכז הלאומי לבקרת מחלות, משרד הבריאות, שירות המזון והתזונה, משרד הבריאות | |
| תחום | קטגוריה:אנדוקרינולוגיה וסוכרת | |
| קישור | באתר ההסתדרות הרפואית | |
| תאריך פרסום | 2003 | |
| הנחיות קליניות מתפרסמות ככלי עזר לרופא/ה ואינן באות במקום שיקול דעתו/ה בכל מצב נתון | ||
לערכים נוספים הקשורים לנושא זה, ראו את דף הפירושים – השמנה
קווים מנחים אלה נכתבו על ידי קבוצת העניין בנושא מניעה וטיפול בהשמנת יתר המשלבת רופאי משפחה מומחים, קבוצת מומחים ונציגי איגודים וחברות נוספים מהסתדרות הרפואית בישראל אשר חברו יחד לנסח המלצות למניעה וטיפול בהשמנת יתר במבוגרים במסגרת רפואת המשפחה בקהילה. עבודה זו מתבססת על המלצות ה-NIH האמריקאי, איגודים אמריקאים נוספים וקוים מנחים שפורסמו באירופה.
מטרה: לסייע בהורדת שיעור השמנת היתר באוכלוסיית ישראל הבוגרת ולהפחית את התחלואה הקשורה בה.
קהל היעד: רופאי משפחה, רופאים, אחיות, פסיכולוגים, עובדים סוציאליים ודיאטנים המטפלים בהשמנת יתר.
עודף משקל והשמנת יתר הפכו לתופעה נפוצה בישראל כמו במדינות רבות בעולם ומטופלים רבים הלוקים בה זקוקים לטיפול והכוונה. המקום המתאים ביותר לטיפול הוא במרפאות הקהילה וזאת עקב השכיחות הגבוהה של מחלות נוספות נלוות להשמנת היתר. הטיפול צריך להינתן על ידי צוות רב תחומי הכולל אחות, דיאטנית ואנשי צוות נוספים כגון מדריך כושר גופני, עובד סוציאלי, פסיכולוג ויועצים מומחים לפי הצורך אך מומלץ שרופא המשפחה ידריך וירכז את הטיפול במסגרת רפואת הקהילה, תוך שימוש במשאבים המוקצים לכך.
טיפול באוכלוסייה נבחרת ייתכן גם במסגרות נוספות המתמחות בסוכרת, לחץ דם או השמנה ועד אשר במרפאות מקצועיות במרכזים רפואיים במקרים בעייתיים ו/או קיצוניים של השמנה.
שיתוף הפעולה ברמה הלאומית כולל גם גורמים נוספים כגון פעולות לעידוד פעילות גופנית על ידי הקצאת מסלולי הליכה מאובטחים ורציפים ברשויות המקומיות, יצירת שבילי נסיעה לרוכבי אופנים בעידוד משרד התחבורה ועידוד בדרכים נוספות לפעילות גופנית. שיתוף פעולה של משרד הבריאות ומשרד המסחר והתעשייה בסימון ברור של תכולת השומן והאנרגיה במאכלים שונים ועידוד הצריכה של מאכלים דלי קלוריות וכן ההכרה בצורך של בניית תוכנית התערבות וגילוי מוקדם של נטייה להשמנה בקרב ילדים.
חלק חשוב של ההתמודדות עם התופעה הוא הקצאת משאבים לצורכי קידום בריאות הכוללים הסברה באמצעי תקשורת ובאמצעים אחרים אודות אכילה בריאה, פעילות גופנית וחשיבות השמירה על המשקל. הצלחת ההטמעה של הקווים המנחים טמונה בדיונים ברמה המקומית ופיתוח של תוכניות מקומיות ליישומן ובמאמץ משלים להכשרת צוותים רב מקצועיים לטיפול בהשמנה כאשר עדיפות תינתן לאוכלוסייה בסיכון גבוה.
הגדרה
המדד הנפוץ להגדרת עודף משקל והשמנה הוא ה־BMI (Body Mass index). המדד מחושב על ידי חלוקת משקל הגוף (בקילוגרמים) בריבוע הגובה (ללא נעליים) במטרים. את דרגות ההשמנה מקובל לחלק לפי ערך ה־BMI:
- 25 - 29.9: עודף משקל
- 30 - 39.9: השמנה
- 40 ומעלה: השמנת יתר חולנית
מלבד ערכי ה־BMI ישנה חשיבות גם לפיזור השומן.
השמנה מרכזית (בטנית או בצורת "תפוח") מהווה גורם מנבא בלתי תלוי להתפתחות תחלואה הקשורה להשמנה ושכיחות יתר של הסינדרום המטאבולי, בעוד השמנה בירכיים (השמנת "אגס") לא. מדד קל ונוח להערכת השמנה כזו הוא היקף הבטן. היקף בטן (הנחיה למדידה בנספח) מעל 102 ס"מ (סנטימטר) בגבר ומעל 88 ס"מ באישה מעידים על השמנה מרכזית הדורשת טיפול גם אם ה־BMI קטן מ־30.
אטיולוגיה
השמנה מתפתחת כשקיים חוסר איזון בין כמות אנרגיה גדולה הנכנסת לגוף כתוצאה מאכילת יתר לבין הוצאת אנרגיה פחותה הנובעת מפעילות גופנית ברמה נמוכה.
השמנה היא מחלה כרונית רבת גורמים המתפתחת כתוצאה משילוב של גורמים גנטיים וסביבתיים.
הגורם הגנטי מורכב, ומחקרים מעידים כי יש לו משקל בהתפתחות השמנת היתר.
בגורמים הסביבתיים ניתן לכלול גם משתנים חברתיים, התנהגותיים, תרבותיים ונפשיים. גורמים אלו אחראיים במידה משמעותית להתפתחות מגפת ההשמנה העולמית.
- גורמי סיכון להשמנת יתר
- סיפור משפחתי
- אורח חיים נטול פעילות גופנית
- ברות (דיאטה) עתירת שומן וקלוריות
- תרופות
- מצבים פסיכו־סוציאלים
- מחלות אנדוקריניות
שכיחות התופעה
הנתונים לגבי אוכלוסיית ישראל הבוגרת נבדקו בסקר של משרד הבריאות (מב"ת) שבוצע בשנים 1999–2000, ומראים על שכיחות השמנת יתר (BMI מעל 30) של 19.9 אחוזים בקרב הגברים ו־25.9 אחוזים מקרב הנשים ובסך הכל השכיחות באוכלוסייה כולה היא כ־23 אחוזים.
סיבוכי המחלה
השמנה מהווה גורם סיכון להתפתחות תחלואה וגם לתמותה מוגברת.
המחלות והמצבים הבאים קיימים בשכיחות מוגברת בקרב הסובלים מהשמנה:
- תחלואה הקשורה להשמנת יתר
- תחלואה מוגברת ביותר (סיכון יחסי מעל פי 3):
- תחלואה מוגברת (סיכון יחסי 2–3):
- תחלואה מוגברת (סיבון יחסי 1–2):
- מומים בעובר מסוג - Neural Tube Defects
- סרטן השד - בנשים לאחר חדילת האורח (פוסט מנופאוזליות)
- סרטן הרחם, צוואר הרחם ושחלות
- סרטן המעי הגס וערמונית בגברים
- הפרעות בסדירות המחזור ובעיות פוריות על רקע אי ביוץ
- סיכוני הרדמה
- אפליה והפרעות חברתיות/תעסוקתיות
- הגבלות בתעסוקה, סיכוי נמוך להתקבל בחלק מהמשרות
- דחק חברתי, דימוי עצמי נמוך, בידוד חברתי, מצבי רוח דיכאוניים
- הגברת סיכון לנכות, יציאה לפרישה מוקדמת והכנסה נמוכה
מטרות
שמירה על הירידה במשקל המושגת בשלב הראשון לטווח ארוך היא מטרת התוכנית.
לשם כך ישנן שלוש שיטות טיפול עיקריות לצורך ירידה במשקל:
- טיפול לא תרופתי
- טיפול תרופתי
- טיפול ניתוחי
הטיפול הלא תרופתי - שינוי סגנון החיים
כללי
שינוי סגנון החיים מהווה אבן יסוד למניעה וטיפול בהשמנת יתר ובמחלות כרוניות רבות הן במבוגרים והן במניעת תחלואה בילדים.
טפל בחולה ברגישות ובכבוד - שמנים רבים מתלוננים על יחס לא הולם מצד הקהילה הרפואית. כל חולה מצריך בתחילה טיפול פרטני ומותאם ומעקב לאורך זמן. זאת בדומה למחלות כמו סוכרת ויתר לחץ דם. הערכה פסיכו־סוציאלית בסיסית היא חלק בלתי נפרד מהערכת ההשמנה. בדוק האם יש צורך בטיפול פסיכולוגי מקביל או נוסף - כגון טיפול בדיכאון. בעיות נפשיות ברקע שלא יזכו לפתרון יקשו על הצלחת הטיפול השמנת היתר.
טיפול בסיסי
הטיפול בהשמנה מבוסס על שינוי באורח החיים. כל מטופל הסובל מעודף משקל, גם אם בכוונתו לקבל טיפול תרופתי או טיפול כירורגי חייב בטיפול הבסיסי. הטיפול ניתן באופן הטוב ביותר על ידי צוות רב מקצועי ובגישה כוללנית: ייעוץ רפואי לשם הערכת גורמי סיכון, הגבלת התכולה היומית הקלורית, טיפול התנהגותי ופעילות גופנית. המטרה היא להכניס לחיי המטופל הרגלי אכילה ופעילות גופנית נכונים. יש צורך במעקב רצוף והמשכי אחר התקדמות התוכנית, חיזוקים חיוביים למטופל והכשרה מתמדת לצוות המטפל.
המטופל מוזמן להשתתף בקבוצה טיפולית לצורך מעקב ארוך טווח. טיפול כזה יכול להביא לירידה של כחצי קילוגרם בשבוע ללא צורך בטיפול תרופתי נוסף. אולם על מנת לשמור על ההישג של הירידה במשקל המעקב חייב להיות מתמשך.
קביעה של יעדים ברי השגה. יעד הירידה במשקל וכן קצב הירידה במשקל חייבים להיות סבירים וברי השגה (12). כאשר נקבע היעד, הירידה במשקל צריכה להיות הדרגתית. לרוב השמנים יעד של כ־10 אחוזים הוא סביר כאשר הירידה הממוצעת במשקל צריכה להיות כחצי קילוגרם לשבוע. אם ישנו סיפור משפחתי של עודף משקל גם ירידה של 5 אחוזים במשקל או אי עליה במשקל לטווח ארוך תחשב כהצלחה. לא נכון להציב כמטרה משקל סופי תקין. קביעה כזו תביא לאכזבה ובמקרים לא מעטים אף לתגובה הפוכה של עליה במשקל.
קשר ומעקב קבוע. בכל תוכנית יש צורך במפגשים קבועים, בתחילה אחת לשבוע־שבועיים ובהמשך התדירות יכולה להיות אחת לחודש וזאת למשך שנה אחת לפחות. הפגישות כוללות רופא וכן את הצוות הרב־תחומי המטפל. הפגישות צריכות להיות יזומות על ידי אחות, רופא או חבר צוות אחר ומתוכננות מראש. בפגישות יש לדון בחינוך לתזונה נכונה, בסיבות לעלייה במשקל, שינוי באורחות החיים, נזקי המשקל העודף ועוד. יש חשיבות למפגש בקבוצה המאפשר החלפת חוויות ותמיכה הדדית ויש לעודד את המטופל להשתתף בהם.
דגש על שמירת המשקל החדש, לאחר השגת הירידה במשקל חשוב להמשיך במפגשים ולהדגיש את החשיבות של השמירה על המשקל החדש.
על המטופל להביע הסכמה מדעת להשתתף בתוכנית, יש להציג בפניו את סיכויי ההצלחה הידועים. ניתן להחתים את החולה על הסכמתו כחלק מהמחויבות שלו לטיפול.
תפקיד הרופא - רופא חייב תמיד ללוות כל תוכנית כזו.
חלקי הטיפול ההכרחיים
ייעוץ - לפני התחלת הטיפול יש להסביר לחולה מה הן הסיבות הרפואיות (מחלות הרקע) שבעטיין יש צורך בטיפול, בכך מושגת הסטה של העיקר מירידה במשקל אל השינוי באורח החיים לאורח חיים בריא יותר. זו ההזדמנות להדגיש שוב את שינוי אורח החיים ואת החשיבות של פעילות גופנית סדירה ומתונה להצלחת התוכנית.
הגבלת אנרגיה (קלוריות) - הברות (דיאטה) דורשת התאמה פרטנית ומוגדרת על ידי "היכולת לרדת במשקל ולשמור על המשקל החדש". ההגדרה צריכה להיות מקובלת על המטופל ועל המטפל כאחד. דיאטה עם הגבלת אנרגיה בינונית היא הנפוצה והמומלצת.
למטופלים בריאים ללא מחלות רקע נוספות המרכיבים היומיים של הברות (דיאטה) מופחתת האנרגיה צריכים להיות בהתאם לחלוקה המקובלת בין אבות המזון. התוכנית חייבת להיות מציאותית ומעשית ולכלול בתוכה שינוי של הרגלי האכילה. יש להתחשב בהרגלי האכילה הקיימים, אורח החיים, המוצא, העדה, מחלות נלוות, תרופות נלוות שהמטופל נוטל באופן קבוע. יש לשלב שתייה מרובה נטולת ערך קלורי יחד עם הדיאטה (עד 12 כוסות ליום). יש להקפיד לבחון האם במקביל לשינוי בבמת יש צורך גם בשינוי משטר התרופות (לדוגמה הפחתה של אינסולין). אם הברות נשמרת לאורך זמן יש לוודא כי היא מכסה את צורכי החולה בוויטמינים ומינרלים. יש צורך להשלים ויטמינים ומינרלים לתצרוכת היומית המומלצת (RDI).
הרופא יתווה את סוג הברות ומטרותיה. על המטופל לגלות מוטיבציה וליישם את התוכנית שהותוותה. הדיאטן ימליץ ויתאם יחד עם המטופל את מרכיבי הברות. שיתוף פעולה ותקשורת טובה בין רופא המשפחה, הדיאטן והמטופל הוא תנאי הכרחי על מנת לנהל את הטיפול באופן מיטבי.
שינוי באורחות החיים - שינוי בהרגלי האכילה, שינויים בהרגלי הפעילות הגופנית ושינוי בתגובה הנפשית לעודף המשקל העם אבן היסוד בטיפול.
התוכנית המומלצת כוללת:
- ניטור עצמי - ניהול יומן יומי של כלכלה כאמצעי עזר. יש לעבור על היומנים במהלך המפגשים ובכך לאתר נקודות תורפה. חשוב ללמד את המטופל להעריך נכון את גודל המנות שהוא אוכל
- שליטה על גורמים סביבתיים - מאפשרת למטופל לאתר ולהתמודד עם סיכונים סביבתיים לתוכנית הדיאטה כגון: חגים, נסיעות, מסיבות, עייפות, השמטה של ארוחות. אחת הגישות היא חינוך לאכילה בזמנים קבועים ובמקומות קבועים, לא לאכול כאשר לא רעבים ולקחת אתך לכל מקום בגדי אימון גופני
- חינוך ל"מקרים ותגובות" - מתן "פרסים" לשינויים כגון הגברת משך הזמן של הפעילות הגופנית היומית או ירידה בכמות המזון השמן. כמו כן חיפוש דרכי התמודדות עם מצבי לחץ כמו מדיטציה, טכניקות הרפיה ופעילות גופנית
- שינויים קוגניטיביים - למשל יצירת שינוי בגישה של המטופל למשקל שלו ולאכילה
- השתתפות בקבוצת תמיכה - חשובה מאוד בהתמודדות עם חוסר הוודאות ועם הדימוי העצמי הנמוך. הקבוצה המומלצת היא 10–20 משתתפים וסגורה (אז ההתמדה של חברי הקבוצה גבוהה יותר). כמו כן יש לגייס לתהליך את בן/בת הזוג ובני משפחה אחרים (הורים, ילדים), המהווים נדבך חשוב הן בשינוי סביבת הברות והן בתמיכה נפשית.
השינוי באורחות החיים חייב להיות הדרגתי ובתחילה להתמקד במצבים כמו דרכי ההתמודדות עם אכילה באירועים, אכילה בקצב איטי יותר
פעילות גופנית - פעילות גופנית קבועה ובמידה בינונית מביאה כשלעצמה לירידה קלה במשקל ומפחיתה תחלואה ותמותה. זהו מרכיב חיוני בכל תוכנית לירידה במשקל. פעילות גופנית סדירה היא המנבא החשוב ביותר להצלחה בשמירה על המשקל החדש בטווח הארוך. הפעילות הגופנית יעילה במיוחד בגברים עם היקף מותניים רחב. בשילוב עם הגבלת הקלוריות לפעילות הגופנית יתרונות כגון העלאת ההוצאה הקלורית, הפחתה של אובדן מסת הגוף הרזה, ירידה בסיכון הלבבי - דרך השינוי בפרופיל השומנים והפחתת התנגודת לאינסולין. ישנו שינוי פסיכולוגי חיובי, הכולל שיפור במצב הרוח, התמודדות טובה יותר עם לחצים והרגשה כללית טובה יותר. השיפורים המטבוליים מושגים גם ללא הגעה למשקל הגוף האידיאלי.
המטרה היא להגיע לפעילות גופנית בינונית במשך שלושים דקות ויותר ברוב ימי השבוע, אך כל עלייה ברמת הפעילות הגופנית מועילה. במטופלים שאינם עוסקים כלל בפעילות גופנית עדיף להציב יעדי ביניים כמו פעילות גופנית בינונית (הליכה, שחייה, רכיבה על אופניים) במשך 30 דקות, 3 פעמים בשבוע. יש לכן לתת דגש להתמדה ולנוחות בפעילות הנבחרת וכן בהכנסת מרכיב הפעילות הגופנית לאורחות החיים הקבועות של המטופל. יש לעודד את הפעילות הגופנית בכל מפגש. אם המטופל לא יכול לבצע פעילות גופנית רציפה של יותר מעשר דקות יש להמליץ על פעילות ומנוחה לסירוגין וכן להמליץ על חיפוש הזדמנויות במסגרת פעילות יומית רגילה להעלאת רמת הפעילות הגופנית כמו שימוש במדרגות במקום במעלית וחנייה מרוחקת יותר.
יהיו חולים שעקב מגבלות או מחלות רקע לא יוכלו לבצע פעילות אלא לאחר התאמה דקדקנית ומקצועית. שיתוף מאמן כושר גופני להתאמה אישית של פעילות גופנית מומלצת (בעיקר כחלק מצוות רב מקצועי), עשויה להעלות את רמת הפעילות הגופנית של הפרט.
שמירה על המשקל החדש לאורן זמן - שמירה על המשקל החדש היא משימה קשה יותר מהירידה במשקל בייחוד כאשר הירידה במשקל הושגה בעיקר אודות להגבלה באנרגיה. יש צורך במחויבות לשינוי אורחות חיים מתמשך, שינוי בתגובות ההתנהגותיות ובהרגלי האכילה שכן התוכנית למעשה היא לכל חיי המטופל.
יש לאמץ את עשרת העקרונות הבאים:
- גישה וטיפול רב תחומית - כולל רופא, איש בריאות הנפש, דיאטנית וכן מאמני כושר גופני
- עידוד בקרה עצמית של הרגלי האכילה, מאזן האנרגיה והפעילות הגופנית
- עידוד פעילות גופנית כחלק הכרחי מהרגלי החיים שכן ההשתתפות וההתמדה בפעילות הגופנית הם המנבאים הטובים ביותר לשמירה על המשקל החדש
- לימוד עקרונות התזונה הנבונה והמגוונת - למשל קנייה רק של מזונות עם ערך קלורי נמוך ותכנון נכון של ארוחות לתכולת אנרגיה נמוכה
- מומלץ לקבע מטרות חיוביות וברות השגה ועידוד חשיבה חיובית של המטופל
- הגברת המוטיבציה על ידי שימוש ביומני אכילה המחזקים שינויים חיוביים באורח החיים אצל המתמידים ורישום ומעקב לאורך זמן של המשקל
- לחנך להימנעות מ"מעידות" ולנצל את ה"מעידות" כמו באירוע חברתי באופן חיובי לעתיד
- עידוד המטופל לדברים חיוביים כגון תחביבים, פעילות התנדבותית, מודעות עצמית גבוהה
- הדגשת התועלת הרפואית של הירידה במשקל והשמירה על המשקל החדש
- השתתפות בקבוצת תמיכה סגורה ובהדרכה חיצונית
הטיפול התרופתי בהשמנה ובהשמנת יתר חולנית
(פרק זה עודכן על ידי מערכת ויקירפואה, אוגוסט 2020) הרציונל (Rational) בטיפול תרופתי להשמנה ולהשמנת יתר חולנית
הפחתה במשקל הגוף דורשת מהאדם להשיג מאזן אנרגיה שלילי, בעיקר על ידי הפחתה של צריכת קלוריות ושימור או העלאה של הוצאת אנרגיה. זהו אתגר לא פשוט, בעיקר עקב הגורמים הרבים הפועלים כנגד שימור של גירעון קלורי ארוך-טווח. ניתן לחלק גורמים מכשילים אלה לכאלה שנמצאים בסביבת האדם ולכאלה המצויים בגופו.
אנו חיים בסביבה אובסוגנית, שבה מזונות ומשקאות עתירי אנרגיה, מפתים, קלים להשגה וזולים. אנו נמצאים תחת לחץ קבוע לצרוך יותר קלוריות, מאשר נדרש עבור משקל גוף בריא.
בנוסף לכך, תהליכים ביולוגיים אדפטיביים (Adaptive) בגופינו, מופעלים במהלך הפחתה קלורית כדי להגן על משקל הגוף. מערכות אלה פועלות בעיקר על מרכזי בקרת אנרגיה במוח, להגביר את התיאבון ולהפחית הוצאת אנרגיה.
הלחצים הדואליים (Dual) מחוץ ובתוך גוף האדם תורמים לקושי להפחית את משקל הגוף והם אלה שהניחו את הבסיס לשימוש המשולב של שינוי בסגנון החיים עם תרופות נגד השמנה.
הפחתת תחושת הרעב וההשתוקקות למזון, והגברת תחושת השובע, באמצעות תרופות נגד השמנה, עשויות לסייע לאנשים עם השמנה, להיענות בצורה טובה יותר, להפחתה הקלורית שנקבעה עבורם, עם יותר שליטה ונחישות.
קהל היעד לטיפול תרופתי
רשות התרופות והמזון האמריקאית (Food and Drug Administration ,FDA) אישרה את השימוש בטיפול תרופתי עבור חולים עם BMI>30 קילוגרם/מטר2 (מטר מרובע) או עבור חולים עם BMI>27 קילוגרם/מטר2 עם תחלואה נילוות הקשורה להשמנה כמו סוכרת סוג 2, יתר לחץ דם, הפרעות שומנים, דום נשימתי חסימתי בשינה ומחלת לב.
אחת מההנחיות לטיפול תרופתי בעודף משקל ובהשמנת יתר חולנית, שנוספה במאה ה-21 קובעת תקופת ניסיון עבור הטיפול התרופתי, כדי לבחון את יעילותו: יש להעריך את התגובה לתרופות נגד השמנה, לאחר 12 שבועות של טיפול. קביעת התגובתיות לאחר 3 חודשי טיפול מבוססת על נתוני ניתוח נתונים Post Hoc, שהראו שאנשים שלא הפחיתו ממשקלם, ערך יעד שנקבע מראש, בשלביו הראשונים של הטיפול, הצליחו פחות להפחית ממשקלם, שנה לאחר התחילת הטיפול.
למרות הרציונל בשימוש בתרופות להפחתת משקל, פחות מ-2 אחוזים מהאנשים המוגדרים כסובלים מהשמנה, מטופלים באמצעות תרופות מירשם. חלק מהסיבות לשיעור נמוך זה, הן היעדר של הכשרה רפואית בתחום, היכרות מוגבלת של הרופאים עם תרופות נגד השמנה, חששות לגבי בטיחותן ועוד.
החשש לגבי בטיחות של תרופות כנגד השמנת יתר חולנית, ניתן להצדקה, במידה מסוימת, משום שמספר תרופות מקבוצה זו הוסרו בעבר מהשוק, בישראל ומחוץ לה, כמו Fenfluramine, Rimonabant (Acomplia) ו-Sibutramine (Reductil).
עם זאת, התרופות המאושרות לשימוש הן בעלות ניסיון ארוך טווח ובטיחות קרדיווסקולרית (Cardiovascular) מוכחת. רשומות בישראל התרופות: Phentermine (Razin), Orlistat (Xenical) ו-Liraglutide (Victoza, Saxenda, Xultophy).
תרופות בישראל לטיפול בהשמנה
רוב תרופות המרשם המאושרות לטיפול בהשמנה, שייכות לקטגוריית התרופות מדכאות התיאבון (אנורקסיגניות, Anorexigenic), שפעילותן בעיקר במוח, כמו Phentermine. תרופה אחרת (Orlistat) פועלת במערכת העיכול וחוסמת ספיגת שומן. נכנסו לשימוש תרופות הפועלות הן על המוח והן על מערכת העיכול, כדוגמת Liraglutide.
הסיווג המסורתי של התרופות לטיפול בהשמנה התבסס על משך השימוש של התרופה, אלא שכל התרופות קיצרות-הטווח לטיפול בהשמנה, אושרו לשימוש לפני שהתברר כי טיפול בהשמנה דורש גישת טיפול ארוכת-טווח. Phentermine היא התרופה קצרת-הטווח הוותיקה ביותר ורשומה בישראל.
לבד מ-Phentermine, המותווית לטיפול קצר-טווח (עד 3 חודשים) בהשמנת יתר חולנית חמורה, בחולים עם BMI מינימלי של 30 ק"ג/מ'2, אשר לא הגיבו לדיאטה מתאימה, שאר שלוש התרופות הרשומות בישראל, מותוות לשימוש ארוך-טווח, כטיפול מוסף (לדיאטה דלת-קלוריות ולפעילות גופנית מוגברת) למבוגרים עם BMI התחלתי של 30 ק"ג/מ'2 או יותר (השמנת יתר חולנית) או למבוגרים עם BMI של 27 ק"ג/מ'2 או יותר (עודף משקל), עם נוכחות של תחלואה נילווית אחת לפחות, הקשורה למשקל (למשל, יתר לחץ דם, דיסליפידמיה, טרום-סוכרת וסוכרת סוג-2). הרופא המטפל עשוי לשקול את הפסקת הטיפול לאחר 12 שבועות, אם החולים לא איבדו לפחות 5 אחוזים ממשקל גופם בתחילת הטיפול.
Liraglutide
המרכיב הפעיל של Saxenda (Novo Nordisk, ישראל), הניטלת כזריקה תת-עורית, הוא Glucagon-Like Peptide-1 analogue) GLP-1) המצוי בגוף. GLP-1 אנדוגני מופרש, באופן טבעי, מתאי L במעיים (Gastric enteroendocrine cells) כמו גם מנוירונים בגזע המוח, כתגובה לצריכת מזון, וגורם להפחתה בתיאבון.
Liraglutide פועל הן במערכת העיכול והן במוח: בנוסף להשפעתו כהורמון Incretin (מביא להפרשת אינסולין (Insulin), במנגנון תלוי Glucose), Liraglutide מעכב ריקון קיבתי והפרשת Glucagon. במוח, Liraglutide מגרה קולטני GLP-1 בגרעין ההיפותלמי (Hypothalamic) המרכזי, האחראי לשליטה בתיאבון (Arcuate nucleus - ARC) וכך מפחית צריכת מזון.
מסגרת הניסויים הקליניים SCALE (Satiety and Clinical Adiposity – Liraglutide Evidence) שבחנה את השימוש של Liraglutide בחולים עם עודף משקל/השמנת יתר, עם או ללא סוכרת, הראתה כי 36.1 אחוזים ו-22.5 אחוזים של המטופלים בקבוצה ה-Liraglutide, לעומת קבוצת ה-Placebo שהדגימה הפחתה של 5 אחוזים ו-10 אחוזים או יותר ממשקל גופם בתחילת הטיפול ולאחר 56 שבועות טיפול, בהתאמה. כמו כן, ניצפו שיפורים משמעותיים בהמוגלובין המסוכרר (Hemoglobin A1c ,HbA1c) וברמות הפלזמה של גלוקוז ואינסולין בצום.
Liraglutide נמצא יעיל בהפחתה ובשימור ההפחתה במשקל, באוכלוסייה של חולם עם השמנת יתר, כולל באלה עם יתר לחץ דם, Dyslipidemia, סוכרת מסוג 2 ודום נשימה חסימתי בשינה. התרופה עשויה להוות בחירה טיפולית מתאימה במיוחד עבוד חולים עם השמנת יתר, ועם סוכרת סוג 2, עקב השפעותיה מפחיתות הגלוקוז.
תופעות הלוואי השכיחות של Liraglutide, כוללות בחילה, שלשול, עצירות והקאות. התרופה אינה מיועדת לחולים עם היסטוריה משפחתית של סרטן מדולרי של בלוטת התריס (Medullary cancer of the thyroid) או ניאופלזיה אנדוקרינית מרובה (Multiple Endocrine Neoplasia, MEN).
Phentermine
המרכיב הפעיל בכמוסות Razin הוא Sympathomimetic noradrenergic amine השייך למשפחה האמפטמינים (Amphetamines), קבוצה של חומרים ממריצים, אשר שינויים במבנם הכימי הוביל, מצד אחד לשימור ההשפעה האנורקסיגנית ומצד שני, להפחתה בתכונות הממריצות ובפוטנציאל ההתמכרות, המאפיינים קבוצה זו.
Phentermine אושר לשימוש בארצות הברית כבר ב-1959, כתוספת להתערבות בסגנון החיים, עבור השמנת יתר חולנית. נכון לשנת 2018, Phentermine הוא המרכיב האנורקסיגני הנרשם ביותר בארצות הברית.
Phentermine פועל על ידי הגברת השחרור של Serotonine, Dopamine ו-Noradrenaline במוח, עם ההשפעה הגדולה ביותר על שחרור Noradrenaline ב-Hypothalamus, מה שמביא לגירוי של קולטנים בטא-אדרנרגיים (Beta adrenergic) ומקדם דיכוי תיאבון.
בניסויים קליניים של שימוש קצר טווח (עד 12 שבועות), Phentermine הביא להפחתה ממוצעת במשקל של 6.4-3.0 ק"ג, יותר מקבוצת הביקורת, עם אחוז גבוה יותר של מטופלים שהפחיתו לפחות 5 אחוזים ממשקלם, בהשוואה לקבוצת הביקורת. ניצפתה אף הפחתה ברמות הכולסטרול (Cholesterol) והיקף המתניים, עם סבילות טובה.
תופעות הלוואי השכיחות ביותר הקשורות ל-Phentermine, והנגזרות מהשתייכותו למשפחת האמפטמינים (Amphetamines) הממריצים, הן יובש בפה ונדודי שינה. שימוש ארוך בתרופה עלול לגרום לתלות.
Orlistat
המרכיב הפעיל של כמוסות Xenical, פועל ברירית המעי, בה נקשר וחוסם Orlistat את הפעילות של ליפזות אנדוגניות (Endogenous lipases), שהם אנזימים המשתחררים על ידי הלבלב כתגובה לצריכת שומן ומפרקים את השומן לחומצות שומן ולמונואצילגליצרולים (Monoacylglycerol). כתוצאה מכך, מעכב Orlistat את הפירוק של מולקולות (Molecules) השומן ואת ספיגתן, מה שמוביל להפחתה בצריכה הקלורית. התרופה ניטלת עם הארוחות במשך היום.
תוצאות מהניסוי הקליני XENDOS (XENical in the prevention of Diabetes in Obese Subjects), לאחר שנה של טיפול עם Orlistat, הראו כי בהשוואה לקבוצת הביקורת, 27.7 אחוזים יותר חולים בקבוצת ה-Orlistat השיגו הפחתה של יותר מ-5 אחוזים ממשקל גופם. ההבדל המשמעותי בין הקבוצות נותר גם אחרי 4 שנים של טיפול, אם כי בערך נמוך יותר (15.5 אחוזים). התועלת של Orlistat, על מרכיבים אחרים של התסמונת המטבולית (Metabolic syndrome), הודגמה על ידי ירידה בסיכון של 41 אחוזים בהיארעות הכוללת של סוכרת סוג-2 בקבוצת הטיפול ובירידה של 52 אחוזים בהתקדמות לסוכרת סוג-2, בחולים עם השמנת יתר חולנית ועם העמסת Glucose פומית לקויה, לאחר 4 שנים של טיפול.
תופעות הלוואי העיקריות של Orlistat הן של מערכת העיכול, וקשורות ישירות לכמות השומן בדיאטה.
מכיוון ש-Orlistat ניספג רק בצורה מינימלית ממערכת העיכול, הוא נטול תופעות לוואי מערכתיות, אך הסבילות לתרופה קשורה לאי-הספיגה של שומן מהדיאטה ובהמשך להפרשתו בצואה. תופעות לוואי של צואה שומנית, התרוקנות תכופה, דחף להתרוקן, גזים עם הפרשות דווחו בכ-10 אחוזים מהמשתמשים בתרופה.
אירועי תופעות הלוואי מתרחשים בדרך כלל בתחילת הטיפול, ופוחתים כאשר החולים משיגים שליטה על צריכת השומן שלהם. עיכוב ספיגת השומן על ידי התרופה, עלול לפגום בספיגתם של ויטמינים מסיסי שמן כמו ויטמיני A ,D ,E ,K או Beta carotene ויש צורך להשלימם באמצעות תכשירי Multi-vitamin ובהפרדה של לפחות שעתיים מעת נטילת Xenical.
(*)אין באמור לעיל, משום ייעוץ או המלצה רפואית או תרופתית כלשהם, והמידע אינו בא להחליף בדיקה וייעוץ על ידי רופא מומחה או טיפול תרופתי.
(*) בכל עניין רפואי או תרופתי, יש לפנות לרופא המטפל.
הטיפול הניתוחי
מטופלים יופנו לניתוח בהתאם לעקרונות הבאים:
- טיפול אינטנסיבי לא ניתוחי, כולל ייעוץ דיאטטי, ינוסה בתחילה
- בחירה של מטופלים בעלי מוטיבציה מיודעים היטב ובעלי סיכון ניתוחי סביר
- קיום BMI מעל 40 או מעל 35 עם 2 גורמי סיכון נוספים
- הערכת צוות רב מקצועי (כולל ייעוץ פסיכיאטרי) להערכת מוכנות המטופל לניתוח
גם ירידה של 5–10 אחוזים במשקל היא משמעותית בשיפור המצב המטאבולי, וייתכן שתאפשר הפחתת הטיפול התרופתי במחלות הנלוות להשמנה.
יתרונות של ירידה בת 10 ק"ג במשקל:
- תמותה:
- ירידה של 20 אחוזים בתמותה כללית
- ירידה של 30 אחוזים בתמותה הקשורה לסוכרת
- ירידה של 40 אחוזים בתמותה מסרטן שנקשר להשמנת יתר
- לחץ דם:
- ירידה של 10 מ"מ (מילימטר) כספית בלחץ הדם הסיסטולי
- ירידה של 20 מ"מ כספית בלחץ הדם הדיאסטולי
- סוכרת:
- ירידה של 50 אחוזים בערכי הגלוקוז בצום
- שומני הדם:
- ירידה של 10 אחוזים בסך הכולסטרול
- ירידה של 15 אחוזים
- ירידה של 30 אחוזים בטריגליצרידים
- עלייה של 8 אחוזים ב־HDL
- כללי:
משפרת כאבי גב ופרקים, מפחיתה קוצר נשימה ומורידה שכיחות דום נשימה בשינה
לסיכום
- השמנת יתר מהווה בעיה בריאותית משמעותית ושכיחותה בעולם כולו עולה
- הטיפול בהשמנה מבוסס על שינוי באורח החיים, ועידוד השינוי מומלץ לכל המטופלים
- הטיפול ניתן באופן מיטבי על ידי צוות רב מקצועי ובגישה הכוללת ייעוץ רפואי לשם הערכת גורמי סיכון, הגבלת התכולה היומית הקלורית, טיפול התנהגותי והגברת פעילות גופנית
- טיפול תרופתי להשמנת יתר עשוי לעזור לירידה במשקל תוך שילובו עם גישות התנהגותיות נכונות וכחלק מטיפול כוללני
- במטופלים בעלי מוטיבציה, ירידה מתונה והדרגתית של 5 - 10 אחוזים במשקל משמעותית לשיפור המצב המטאבולי וייתכן ותאפשר הפחתת הטיפול התרופתי במחלות הנלוות להשמנה
- הטיפול הניתוחי יעיל, אך צריך להיות מוגבל למטופלים עם השמנת יתר חולנית
תפוגה: קווים מנחים אלה נכונים לאוקטובר 2002. יש לבדוק המלצות אלה בעוד 18 חודש.
נספח - הערכה רפואית של המטופל עם השמנת יתר
ההערכה הרפואית הסגולית לייעוץ במטופל עם השמנת יתר היא בנוסף להערכה רפואית מלאה של מצבו וכדאי שתכלול:
- מדידת משקל - בבגדים בלבד (ללא מעילים וללא נעליים) ____ ק"ג
- מדידת גובה - ללא נעליים ____ ס"מ
- מדידת הקף המותניים - נעשית בעמידה, באמצע בין הצלע התחתונה בכלוב הצלעות לבין ILIAC CRESTTI (ולא בטבור או במקסימום היקף הבטן) ____ ס"מ
- BMI ____
- משקל גבוה ביותר ב־10 שנים אחרונות ____ ק"ג
- משקל נמוך ביותר ב־10 שנים אחרונות ____ ק"ג
- לחץ דם: להשתמש בשרוולית רחבה המתאימה ללוקים בעודף משקל ____ מ"מ כספית
- הרגלי חיים: פעילות גופנית, הרגלי אכילה, איזה דיאטות עבר והסיבות לכישלון, מצב תעסוקה ועישון
- תרופות העלולות להשפיע על עלייה במשקל כמו: טריציקליים, אנטיפסיכוטיים, אנטיהיסטמינים, סולפניל אוריאה, אינסולין וסטרואידים
- סיפור משפחתי: מחלות לב, סוכרת, יתר לחץ דם, השמנת יתר, שבץ מוחי, דום נשימה בשינה, ממאירות
- מחלות רקע: מחלות לב, סוכרת, יתר לחץ דם, שבץ מוחי, דום נשימה בשינה, ממאירות והפרעה בסבילות לגלוקוז
- מעבדה: סוכר בצום, פרופיל ליפידים, תפקודי בלוטת התריס, חומצה אורית ותפקודי כבד
- קבע את מוכנות המטופל לשינוי בהרגלי חייו:
- לא מוכן כלל
- חושב על כך
- מתכונן לשנות
- עושה את השינוי
- שומר על השינוי
- קבע עם המטופל מטרה ראשונית ריאלית ומתונה לירידה במשקל
- קבע עם המטופל את אפשרויות הטיפול
- קבע עם המטופל ביקורים חוזרים מתוכננים מראש למעקב ותמיכה. לראשונה כל שבועיים בחודש הראשון ואחר כך אחת לחודש בשלושה חודשים הבאים
ראו גם
ביבליוגרפיה
- ראו בהנחיה הסגורה, באתר ההסתדרות הרפואית


 כניסה
כניסה  עקבו אחרינו בפייסבוק
עקבו אחרינו בפייסבוק