הבדלים בין גרסאות בדף "פרקים ברפואה פליאטיבית - בחילה והקאה - Nausea and vomiting"
| (12 גרסאות ביניים של אותו משתמש אינן מוצגות) | |||
| שורה 4: | שורה 4: | ||
}} | }} | ||
{{הרחבה|ערכים=[[בחילות והקאות]], [[טיפול פליאטיבי]]}} | {{הרחבה|ערכים=[[בחילות והקאות]], [[טיפול פליאטיבי]]}} | ||
| − | בחילה והקאה | + | בחילה והקאה הם תסמינים שכיחים בטיפול הפליאטיבי. כ-70%-40% מחולי הסרטן סובלים מתסמינים אלה, והם שכיחים במיוחד בקרב חולים הסובלים מ[[גידולים במערכת העיכול]], [[סרטן שד]], [[סרטן שחלה]] ו[[סרטן מוח]]. ניתן להקל על החולים באמצעות אבחון שקול וזהיר של הגורמים לתסמינים אלה, ובחירה של תרופות מתאימות וצורת מתן הולמת. |
| − | + | ||
הקאה ובחילה הן תגובה רפלקסיבית שמקורה במדולה שבגזע המוח. הקאה נובעת מגירוי יתר של אחד האתרים - גירוי וסטיבולרי, גירוי במערכת העיכול, כתוצאה מהרחבה של הקיבה ובשל גירוי מרכזי מוחי. | הקאה ובחילה הן תגובה רפלקסיבית שמקורה במדולה שבגזע המוח. הקאה נובעת מגירוי יתר של אחד האתרים - גירוי וסטיבולרי, גירוי במערכת העיכול, כתוצאה מהרחבה של הקיבה ובשל גירוי מרכזי מוחי. | ||
| − | |||
| − | |||
| − | |||
| − | |||
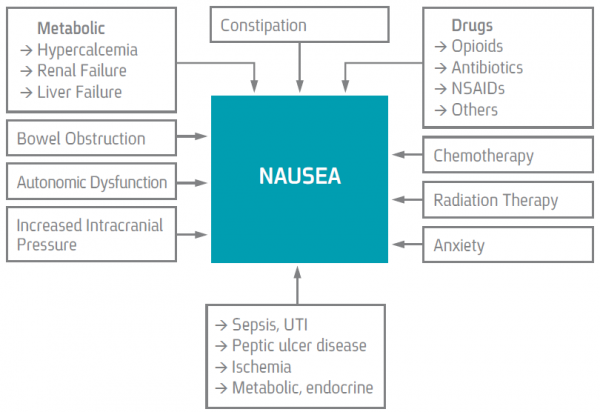
| − | + | ==סיבות שכיחות לבחילה== | |
| + | |||
| + | [[קובץ:Nausea.png|מרכז|600 פיקסלים]] | ||
| + | |||
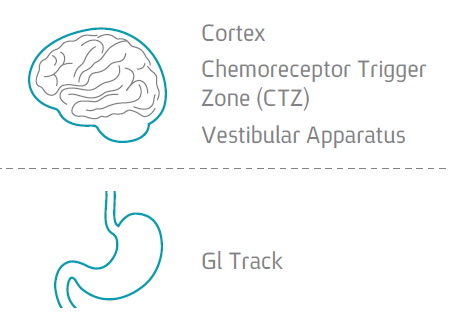
| + | ==מנגנון היווצרות בחילה והקאה== | ||
| − | הערכת המטופל | + | [[קובץ:Nausea1.png|מרכז|600 פיקסלים]] |
| − | זמן הופעת התסמינים: אחרי ארוחה (גסטריק סטזיס), עם תנועה (מחלה וסטיבולרית), בשכיבה ( גירוי מנינגיאלי, עלית לחץ תוך גולגולתי) | + | |
| − | הופעת בחילה או הקאה הקשורה למזון מוצק או שתיית נוזלים | + | ==הערכת המטופל== |
| − | תרופות (אופיאודים, אנטיביוטיקה, כמוטרפיה, סטרואידים) | + | *זמן הופעת התסמינים: אחרי ארוחה ([[גסטריק סטזיס]]), עם תנועה (מחלה וסטיבולרית), בשכיבה ( גירוי מנינגיאלי, עלית לחץ תוך גולגולתי) |
| − | כאבים נלווים (כאבי ראש | + | *הופעת בחילה או הקאה הקשורה למזון מוצק או שתיית נוזלים |
| − | הרגלי מעיים, יציאות | + | *תרופות (אופיאודים, אנטיביוטיקה, כמוטרפיה, סטרואידים) |
| − | הטלת שתן | + | *כאבים נלווים ([[כאבי ראש]] ו[[כאבי בטן]]) |
| − | פגיעה בתפקוד יומיומי | + | *הרגלי מעיים, יציאות |
| − | תסמינים נלווים ( צרבת, הפרעות בליעה, | + | *הטלת שתן |
| − | בדיקה גופנית | + | *פגיעה בתפקוד יומיומי |
| − | פה (פטרת) | + | *תסמינים נלווים ( [[צרבת]], הפרעות בליעה, חום, שיעול, שיהוקים, סחרחורת ועוד). |
| − | בטן (אורגנו מגליה, ניע מוגבר, מיימת, סימני גירוי צפקי) | + | |
| − | רקטום (אבני צואה) | + | ;בדיקה גופנית: |
| − | עור, ריריות (צהבת, פריחה, סימני התייבשות) | + | *פה (פטרת) |
| − | חום וסימני זיהום | + | *בטן (אורגנו מגליה, ניע מוגבר, מיימת, סימני גירוי צפקי) |
| − | בדיקה נוירולוגית | + | *רקטום (אבני צואה) |
| − | סימני התייבשות (דהידרציה) | + | *עור, ריריות (צהבת, פריחה, סימני התייבשות) |
| − | בהתאם לאנמנזה ולממצאי הבדיקה הגופנית, יש לשקול ביצוע בדיקות נוספות לזיהוי | + | *חום וסימני זיהום |
| − | הגורמים הבסיסיים להופעת בחילה והקאה. | + | *בדיקה נוירולוגית |
| − | עקרונות כלליים לטיפול בבחילה והקאה | + | *סימני התייבשות (דהידרציה) |
| − | במידת האפשר, חפש וטפל על פי הגורם לתופעה | + | |
| − | חפש סיבות הפיכות וטפל בהן | + | בהתאם לאנמנזה ולממצאי הבדיקה הגופנית, יש לשקול ביצוע בדיקות נוספות לזיהוי הגורמים הבסיסיים להופעת בחילה והקאה. |
| − | הערך פרוגנוזה | + | |
| − | הערך את העדפות החולה ומשפחתו | + | ==עקרונות כלליים לטיפול בבחילה והקאה== |
| − | הערך את מצבו הנפשי החברתי והרגשי של החולה, ושל משפחתו | + | *במידת האפשר, חפש וטפל על פי הגורם לתופעה |
| − | הפסק תרופות מיותרות | + | *חפש סיבות הפיכות וטפל בהן |
| − | בחר בהתערבות אבחנתית וטיפולית הפחות פולשנית בהתאם להערכתך את תוחלת | + | *הערך פרוגנוזה |
| − | החיים המוערכת של החולה כך שהחולה יוכל ליהנות מטיפול זה | + | *הערך את העדפות החולה ומשפחתו |
| − | שקול האם תוצאות הבדיקה ישנו את הגישה הטיפולית, ועד כמה ביצוע הבדיקה תקשה על החולה ומשפחתו | + | *הערך את מצבו הנפשי החברתי והרגשי של החולה, ושל משפחתו |
| − | טיפול פומי | + | *הפסק תרופות מיותרות |
| − | זכור שלרוב החולים התופעה נגרמת בשל מספר סיבות - נסה להעריך את המנגנון בחולה הספיציפי. חלק מהחולים יצטרכו טיפול תרופתי משולב | + | *בחר בהתערבות אבחנתית וטיפולית הפחות פולשנית בהתאם להערכתך את תוחלת החיים המוערכת של החולה כך שהחולה יוכל ליהנות מטיפול זה |
| − | הענק טיפול מניעתי | + | *שקול האם תוצאות הבדיקה ישנו את הגישה הטיפולית, ועד כמה ביצוע הבדיקה תקשה על החולה ומשפחתו |
| − | טיפול לא | + | *טיפול פומי הוא הטיפול האופטימאלי ביותר לצורך מניעת התסמינים ( פרט למקרים שהחולה מקיא באופן פעיל ) |
| − | הדרך את המטופל להימנע ממאכלים שיש להם ריח או טעם חזק (מתוק, שומני, חריף) | + | *זכור שלרוב החולים התופעה נגרמת בשל מספר סיבות - נסה להעריך את המנגנון בחולה הספיציפי. חלק מהחולים יצטרכו טיפול תרופתי משולב |
| − | המלץ למטופל ללבוש בגדים לא הדוקים. | + | *הענק טיפול מניעתי |
| − | טיפול | + | |
| + | ==טיפול לא תרופתי== | ||
| + | *הדרך את המטופל להימנע ממאכלים שיש להם ריח או טעם חזק (מתוק, שומני, חריף) | ||
| + | *המלץ על אכילת ארוחות קטנות לעיתים קרובות. אם המטופל מעדיף לא לאכול או לא לשתות וכך למנוע את הבחילה ואת ההקאות, מומלץ להכיר ולכבד את החלטתו | ||
| + | *הפסק תרופות שאינן נחוצות, העלולות לגרום לבחילה או להקאה | ||
| + | *המלץ למטופל ללבוש בגדים לא הדוקים. | ||
| + | |||
| + | ==טיפול תרופתי== | ||
עקרונות בחירת תרופה נוגדת הקאה | עקרונות בחירת תרופה נוגדת הקאה | ||
| − | זהה את הגורמים לבחילה והקאה וטפל בהם ( גסטריטיס - PPI, פטרת בפה - תרופה אנטי-פטרייתית, דלקת ריאות - אנטיביוטיקה | + | *זהה את הגורמים לבחילה והקאה וטפל בהם ( גסטריטיס - PPI, פטרת בפה - תרופה אנטי-פטרייתית, דלקת ריאות - אנטיביוטיקה) |
| − | טפל לפי המנגנון המעורב - גירוי מערכת העיכול, בעיה וסטיבולרית, גירוי מרכזי הקאה ועוד | + | *טפל לפי המנגנון המעורב - גירוי מערכת העיכול, בעיה וסטיבולרית, גירוי מרכזי הקאה ועוד |
| − | לפעמים דרוש שילוב תרופות במנגנונים שונים | + | *לפעמים דרוש שילוב תרופות במנגנונים שונים |
| − | טפל בתרופה במינונים קבועים ומתמידים | + | *טפל בתרופה במינונים קבועים ומתמידים |
| − | בחר בדרך הכי מתאימה למתן התרופה | + | *בחר בדרך הכי מתאימה למתן התרופה |
| − | סיכום | + | |
| + | ==סיכום== | ||
גישה לטיפול בבחילה והקאה לאחר שנישללו גורמים הפיכים | גישה לטיפול בבחילה והקאה לאחר שנישללו גורמים הפיכים | ||
| − | + | #התחל טיפול ^(Metoclopramide (Pramin במינון של 10–20 מ"ג, כל 6–8 שעות | |
| − | + | #אם אין הטבה, כדאי לשקול הוספת תרופה שנייה, כמו 2*Halidol 0.5-2.5 mg. ובהמשך 4–20 dexamethasone מ"ג, כל בוקר | |
| − | כאשר מתן שתי התרופות, במינון מלא, אינו עוזר, יש לבצע מחדש הערכת מטופל ולחפש סיבות נוספות שטרם טופלו. בהתאם לממצאים יש להוסיף תרופה שלישית ורביעית שתביא להפסקת או הפחתת התסמינים. מנגנון פעולה. | + | |
| − | תכשירים | + | כאשר מתן שתי התרופות, במינון מלא, אינו עוזר, יש לבצע מחדש הערכת מטופל ולחפש סיבות נוספות שטרם טופלו. בהתאם לממצאים יש להוסיף תרופה שלישית ורביעית שתביא להפסקת או הפחתת התסמינים. מנגנון פעולה. |
| − | Serotonin Antagonists | + | |
| − | Ondansetron 8-24 mg IV/PO qd | + | ==תכשירים נוגדי הקאה ברפואה פליאטיבית== |
| − | Palonosetron 0.25 mg IV X 1 dose | + | {| class="wikitable" |
| − | Granisetron 1 mg IV or 2 mg PO qd | + | |- |
| − | Dolasetron 100 mg IV/PO qd | + | ! colspan="2"|Serotonin Antagonists |
| − | Substance P Antagonists | + | |- |
| − | Aprepitant (Emend) 125 mg on day 1, 80 mg on days 2-3 | + | | Ondansetron||8-24 mg IV/PO qd |
| − | Dopamine Antagonists | + | |- |
| − | Phenothiazines | + | |Palonosetron||0.25 mg IV X 1 dose |
| + | |- | ||
| + | |Granisetron||1 mg IV or 2 mg PO qd | ||
| + | |- | ||
| + | |Dolasetron||100 mg IV/PO qd | ||
| + | |- | ||
| + | !colspan="2"|Substance P Antagonists | ||
| + | |- | ||
| + | |Aprepitant (Emend)||125 mg on day 1, 80 mg on days 2-3 | ||
| + | |- | ||
| + | !colspan="2"|Dopamine Antagonists | ||
| + | |- | ||
| + | |Phenothiazines|| | ||
| + | |- | ||
Prochlorperazine 10 mg PO/PR q4-6h | Prochlorperazine 10 mg PO/PR q4-6h | ||
| − | Perphenazine 2-4 mg PO q4-6h max 24 mg/day | + | |- |
| − | Thiethylperazine 10 mg PO/PR/IM qd-tid | + | |Perphenazine||2-4 mg PO q4-6h max 24 mg/day |
| − | Metoclopramide 10-40 mg PO/IV tid-qid | + | |- |
| − | Butyrophenones | + | |Thiethylperazine||10 mg PO/PR/IM qd-tid |
| − | Haloperidol 0.5-2 mg IV/PO q4-8h | + | |- |
| − | Droperidol 2.5-5 mg IV q3-4h | + | |Metoclopramide||10-40 mg PO/IV tid-qid |
| − | Corticosteroids | + | |- |
| − | Dexamethasone 4-20 mg PO/IV qd | + | !colspan="2"|Butyrophenones |
| − | Methylprednisolone 50-100 mg IV qd | + | |- |
| − | Antihistamines | + | |Haloperidol||0.5-2 mg IV/PO q4-8h |
| − | Diphenhydramine 25-50 mg IV/PO q4-6h | + | |- |
| − | Dimenhydrinate 50-100 mg PO/IV q4-6h | + | |Droperidol||2.5-5 mg IV q3-4h |
| − | Meclizine 25-50 mg PO qd | + | |- |
| − | Promethazine 12.5-25 mg PO/PR/IV/IM q4h | + | !colspan="2"|Corticosteroids |
| − | Trimethobenzamide 300 mg PO tid-qid or 200 mg PR/IM tid-qid | + | |- |
| − | + | |Dexamethasone||4-20 mg PO/IV qd | |
| − | Anticholinergics | + | |- |
| − | Scopolamine 1.5-3 mg TD q72h | + | |Methylprednisolone||50-100 mg IV qd |
| − | Hyoscyamine 0.125-0.25 mg SL/PO q4h | + | |- |
| − | Cannabinoids | + | !colspan="2"|Antihistamines |
| − | Dronabinol 2.5-10 mg bid-tid | + | |- |
| − | Nabilone 1-2 mg bid | + | |Diphenhydramine||25-50 mg IV/PO q4-6h |
| − | Anxiolytics | + | |- |
| − | Lorazepam 0.5-2 mg PO/IV q4-6h | + | |Dimenhydrinate||50-100 mg PO/IV q4-6h |
| − | Atypical Antipsychotics | + | |- |
| − | Olanzapine 2.5-5 mg qd-bid | + | |Meclizine||25-50 mg PO qd |
| − | + | |- | |
| − | + | |Promethazine||12.5-25 mg PO/PR/IV/IM q4h | |
| − | + | |- | |
| − | + | |Trimethobenzamide||300 mg PO tid-qid or 200 mg PR/IM tid-qid | |
| − | + | |- | |
| − | + | !colspan="2"|Anticholinergics | |
| − | + | |- | |
| − | + | |Scopolamine||1.5-3 mg TD q72h | |
| − | + | |- | |
| + | |Hyoscyamine||0.125-0.25 mg SL/PO q4h | ||
| + | |- | ||
| + | !colspan="2"|Cannabinoids | ||
| + | |- | ||
| + | |Dronabinol||2.5-10 mg bid-tid | ||
| + | |- | ||
| + | |Nabilone||1-2 mg bid | ||
| + | |- | ||
| + | !colspan="2"|Anxiolytics | ||
| + | |- | ||
| + | |Lorazepam||0.5-2 mg PO/IV q4-6h | ||
| + | |- | ||
| + | !colspan="2"|Atypical Antipsychotics | ||
| + | |- | ||
| + | |Olanzapine||2.5-5 mg qd-bid | ||
| + | |} | ||
| + | ==ביבליוגרפיה== | ||
| + | <div class="mw-content-ltr"> | ||
| + | #Baines MJ; ABC of palliative care. Nausea, vomiting, and intestinal obstruction.; BMJ. 1997 Nov 1; 315(7116): 1148-50. | ||
| + | #Kinzbrunner BM, Weinreb NJ, Policzer JS. 20 common problems. End-of- Life Care. The McGraw-Hill Companies; 2002. | ||
| + | #O'Brien C. Nausea and vomiting. Canadian Family Physician, June 2008; 54: 861-863. | ||
| + | #Doyle D, Hanks G, Cherny N, Calman N. Oxford textbook of palliative medicine. 3rd ed. New York, NY: Oxford University Press; 2005. | ||
| + | #A guide to symptom management in palliative care. Yorkshire Cancer Network. Publication Date: May 2007 Review Date: May 2009. | ||
| + | #Valler A. Handbook of Palliative Care in Cancer. | ||
| + | #Mellar PD, Walsh D. Treatment of nausea and vomiting in advanced cancer. Support Care Cancer. 2000; 8: 444-452 | ||
| + | </div> | ||
[[קטגוריה:רפואה פליאטיבית]] | [[קטגוריה:רפואה פליאטיבית]] | ||
גרסה אחרונה מ־12:33, 5 באפריל 2020
פרקים ברפואה פליאטיבית
מאת פרופסור פסח שוורצמן
היחידה לשיכוך כאב וטיפול פליאטיבי, הפקולטה למדעי הבריאות, אוניברסיטת בן גוריון בנגב.
לערכים נוספים הקשורים לנושא זה, ראו את דפי הפירושים: – בחילות והקאות, טיפול פליאטיבי
בחילה והקאה הם תסמינים שכיחים בטיפול הפליאטיבי. כ-70%-40% מחולי הסרטן סובלים מתסמינים אלה, והם שכיחים במיוחד בקרב חולים הסובלים מגידולים במערכת העיכול, סרטן שד, סרטן שחלה וסרטן מוח. ניתן להקל על החולים באמצעות אבחון שקול וזהיר של הגורמים לתסמינים אלה, ובחירה של תרופות מתאימות וצורת מתן הולמת.
הקאה ובחילה הן תגובה רפלקסיבית שמקורה במדולה שבגזע המוח. הקאה נובעת מגירוי יתר של אחד האתרים - גירוי וסטיבולרי, גירוי במערכת העיכול, כתוצאה מהרחבה של הקיבה ובשל גירוי מרכזי מוחי.
סיבות שכיחות לבחילה
מנגנון היווצרות בחילה והקאה
הערכת המטופל
- זמן הופעת התסמינים: אחרי ארוחה (גסטריק סטזיס), עם תנועה (מחלה וסטיבולרית), בשכיבה ( גירוי מנינגיאלי, עלית לחץ תוך גולגולתי)
- הופעת בחילה או הקאה הקשורה למזון מוצק או שתיית נוזלים
- תרופות (אופיאודים, אנטיביוטיקה, כמוטרפיה, סטרואידים)
- כאבים נלווים (כאבי ראש וכאבי בטן)
- הרגלי מעיים, יציאות
- הטלת שתן
- פגיעה בתפקוד יומיומי
- תסמינים נלווים ( צרבת, הפרעות בליעה, חום, שיעול, שיהוקים, סחרחורת ועוד).
- בדיקה גופנית
- פה (פטרת)
- בטן (אורגנו מגליה, ניע מוגבר, מיימת, סימני גירוי צפקי)
- רקטום (אבני צואה)
- עור, ריריות (צהבת, פריחה, סימני התייבשות)
- חום וסימני זיהום
- בדיקה נוירולוגית
- סימני התייבשות (דהידרציה)
בהתאם לאנמנזה ולממצאי הבדיקה הגופנית, יש לשקול ביצוע בדיקות נוספות לזיהוי הגורמים הבסיסיים להופעת בחילה והקאה.
עקרונות כלליים לטיפול בבחילה והקאה
- במידת האפשר, חפש וטפל על פי הגורם לתופעה
- חפש סיבות הפיכות וטפל בהן
- הערך פרוגנוזה
- הערך את העדפות החולה ומשפחתו
- הערך את מצבו הנפשי החברתי והרגשי של החולה, ושל משפחתו
- הפסק תרופות מיותרות
- בחר בהתערבות אבחנתית וטיפולית הפחות פולשנית בהתאם להערכתך את תוחלת החיים המוערכת של החולה כך שהחולה יוכל ליהנות מטיפול זה
- שקול האם תוצאות הבדיקה ישנו את הגישה הטיפולית, ועד כמה ביצוע הבדיקה תקשה על החולה ומשפחתו
- טיפול פומי הוא הטיפול האופטימאלי ביותר לצורך מניעת התסמינים ( פרט למקרים שהחולה מקיא באופן פעיל )
- זכור שלרוב החולים התופעה נגרמת בשל מספר סיבות - נסה להעריך את המנגנון בחולה הספיציפי. חלק מהחולים יצטרכו טיפול תרופתי משולב
- הענק טיפול מניעתי
טיפול לא תרופתי
- הדרך את המטופל להימנע ממאכלים שיש להם ריח או טעם חזק (מתוק, שומני, חריף)
- המלץ על אכילת ארוחות קטנות לעיתים קרובות. אם המטופל מעדיף לא לאכול או לא לשתות וכך למנוע את הבחילה ואת ההקאות, מומלץ להכיר ולכבד את החלטתו
- הפסק תרופות שאינן נחוצות, העלולות לגרום לבחילה או להקאה
- המלץ למטופל ללבוש בגדים לא הדוקים.
טיפול תרופתי
עקרונות בחירת תרופה נוגדת הקאה
- זהה את הגורמים לבחילה והקאה וטפל בהם ( גסטריטיס - PPI, פטרת בפה - תרופה אנטי-פטרייתית, דלקת ריאות - אנטיביוטיקה)
- טפל לפי המנגנון המעורב - גירוי מערכת העיכול, בעיה וסטיבולרית, גירוי מרכזי הקאה ועוד
- לפעמים דרוש שילוב תרופות במנגנונים שונים
- טפל בתרופה במינונים קבועים ומתמידים
- בחר בדרך הכי מתאימה למתן התרופה
סיכום
גישה לטיפול בבחילה והקאה לאחר שנישללו גורמים הפיכים
- התחל טיפול ^(Metoclopramide (Pramin במינון של 10–20 מ"ג, כל 6–8 שעות
- אם אין הטבה, כדאי לשקול הוספת תרופה שנייה, כמו 2*Halidol 0.5-2.5 mg. ובהמשך 4–20 dexamethasone מ"ג, כל בוקר
כאשר מתן שתי התרופות, במינון מלא, אינו עוזר, יש לבצע מחדש הערכת מטופל ולחפש סיבות נוספות שטרם טופלו. בהתאם לממצאים יש להוסיף תרופה שלישית ורביעית שתביא להפסקת או הפחתת התסמינים. מנגנון פעולה.
תכשירים נוגדי הקאה ברפואה פליאטיבית
Prochlorperazine 10 mg PO/PR q4-6h| Serotonin Antagonists | |
|---|---|
| Ondansetron | 8-24 mg IV/PO qd |
| Palonosetron | 0.25 mg IV X 1 dose |
| Granisetron | 1 mg IV or 2 mg PO qd |
| Dolasetron | 100 mg IV/PO qd |
| Substance P Antagonists | |
| Aprepitant (Emend) | 125 mg on day 1, 80 mg on days 2-3 |
| Dopamine Antagonists | |
| Phenothiazines | |
| Perphenazine | 2-4 mg PO q4-6h max 24 mg/day |
| Thiethylperazine | 10 mg PO/PR/IM qd-tid |
| Metoclopramide | 10-40 mg PO/IV tid-qid |
| Butyrophenones | |
| Haloperidol | 0.5-2 mg IV/PO q4-8h |
| Droperidol | 2.5-5 mg IV q3-4h |
| Corticosteroids | |
| Dexamethasone | 4-20 mg PO/IV qd |
| Methylprednisolone | 50-100 mg IV qd |
| Antihistamines | |
| Diphenhydramine | 25-50 mg IV/PO q4-6h |
| Dimenhydrinate | 50-100 mg PO/IV q4-6h |
| Meclizine | 25-50 mg PO qd |
| Promethazine | 12.5-25 mg PO/PR/IV/IM q4h |
| Trimethobenzamide | 300 mg PO tid-qid or 200 mg PR/IM tid-qid |
| Anticholinergics | |
| Scopolamine | 1.5-3 mg TD q72h |
| Hyoscyamine | 0.125-0.25 mg SL/PO q4h |
| Cannabinoids | |
| Dronabinol | 2.5-10 mg bid-tid |
| Nabilone | 1-2 mg bid |
| Anxiolytics | |
| Lorazepam | 0.5-2 mg PO/IV q4-6h |
| Atypical Antipsychotics | |
| Olanzapine | 2.5-5 mg qd-bid |
ביבליוגרפיה
- Baines MJ; ABC of palliative care. Nausea, vomiting, and intestinal obstruction.; BMJ. 1997 Nov 1; 315(7116): 1148-50.
- Kinzbrunner BM, Weinreb NJ, Policzer JS. 20 common problems. End-of- Life Care. The McGraw-Hill Companies; 2002.
- O'Brien C. Nausea and vomiting. Canadian Family Physician, June 2008; 54: 861-863.
- Doyle D, Hanks G, Cherny N, Calman N. Oxford textbook of palliative medicine. 3rd ed. New York, NY: Oxford University Press; 2005.
- A guide to symptom management in palliative care. Yorkshire Cancer Network. Publication Date: May 2007 Review Date: May 2009.
- Valler A. Handbook of Palliative Care in Cancer.
- Mellar PD, Walsh D. Treatment of nausea and vomiting in advanced cancer. Support Care Cancer. 2000; 8: 444-452


 כניסה
כניסה  עקבו אחרינו בפייסבוק
עקבו אחרינו בפייסבוק