הבדלים בין גרסאות בדף "פרספסין - Presepsin"
(←ראו גם) |
|||
| (2 גרסאות ביניים של אותו משתמש אינן מוצגות) | |||
| שורה 50: | שורה 50: | ||
==הערך הפרוגנוסטי של presepsin== | ==הערך הפרוגנוסטי של presepsin== | ||
| − | מחקר שנערך באיטליה על 100 מטופלים עם ספסיס (מתוכם 50 שנפטרו בדיעבד, ו-50 ששרדו), רמת presepsin ביום 1 והעלייה ברמה זו עם הזמן הייתה באופן משמעותי גבוהה יותר באלה שנפטרו. כאשר רמת procalcitonin לא הייתה שונה בין שתי הקבוצות עד יום 7. נמצא ש-presepsin היה המדד הבלתי-תלוי היחיד שהיה כרוך בתמותה עד יום 28 ביחידת טיפול נמרץ, והראה דיוק פרוגנוסטי גבוה יותר | + | מחקר שנערך באיטליה על 100 מטופלים עם ספסיס (מתוכם 50 שנפטרו בדיעבד, ו-50 ששרדו), רמת presepsin ביום 1 והעלייה ברמה זו עם הזמן הייתה באופן משמעותי גבוהה יותר באלה שנפטרו. כאשר רמת procalcitonin לא הייתה שונה בין שתי הקבוצות עד יום 7. נמצא ש-presepsin היה המדד הבלתי-תלוי היחיד שהיה כרוך בתמותה עד יום 28 ביחידת טיפול נמרץ, והראה דיוק פרוגנוסטי גבוה יותר מאשר procalcitonin (Masson וחב' ב-Crit Care משנת 2014). מחקר גרמני של 140 מטופלים שהופנו ליחידת טיפול נמרץ עם חשש לספסיס, מצא קשר ישיר ברור ומשמעותי בין רמות presepsin לבין תמותה (p<0.0001). קשר כזה לא נמצא בבחינת הריכוז של procacitonin. מחקר זה מצא ערך ממוצע של רמת presepsin של 823 פיקוגרם/מ"ל לשורדים בעת הקבלה ליחידת הטיפול הנמרץ, ו-2,124 פיקוגרם/מ"ל ללא-שורדים (p<0.0001). לעומת זאת הערכים הממוצעים של procalcitonin של שורדים ושל אלה שאינם שורדים נקבעו כ-1.84 ננוגרם/מ"ל ו-2.0 ננוגרם/מ"ל, דהיינו לא היה הבדל פרוגנוסטי בשתי הקבוצות (p=0.7452) תוך שימוש ב-procalcitonin. כמו כן נמצא ערך ניבוי שלילי (NPV) גבוה של 92.4% של presepsin באשר ליכולתו לשלול תמותה בעת הקבלה לאשפוז. |
נמצא שרמות presepsin היו משמעותית גבוהות יותר בהגעה ליחידת טיפול נמרץ באלה המאובחנים עם ספסיס, לעומת ביקורת של מאושפזים ללא ספסיס. רמות ממוצעות של presepsin היו משמעותית גבוהות יותר עם מטופלים מאובחנים עם ספסיס שלא שרדו (תמותה תוך 60 יום), בהשוואה למאובחני ספסיס ששרדו. תוצאות אלה הושגו במדגם של 189 חולים על ידי Ulla וחב' ב-Critical Care משנת 2013). | נמצא שרמות presepsin היו משמעותית גבוהות יותר בהגעה ליחידת טיפול נמרץ באלה המאובחנים עם ספסיס, לעומת ביקורת של מאושפזים ללא ספסיס. רמות ממוצעות של presepsin היו משמעותית גבוהות יותר עם מטופלים מאובחנים עם ספסיס שלא שרדו (תמותה תוך 60 יום), בהשוואה למאובחני ספסיס ששרדו. תוצאות אלה הושגו במדגם של 189 חולים על ידי Ulla וחב' ב-Critical Care משנת 2013). | ||
| − | מחקר נוסף שמדד רמת presepsin בשיטת PATH-FAST במצבים פתולוגיים שונים הגיע לערכים הבאים: נבדקים בריאים | + | [[קובץ:Sepsis5.png|מרכז|600 פיקסלים]] |
| − | 121.4294.2± פיקוגרם/מ"ל; נבדקים עם הדבקות מקומיות 611.3 721.0± פיקוגרם/מ"ל; נבדקים עם systemic inflammatory response syndrome - (SIRS) - 333.5±130.6 פיקוגרם/מ"ל; ספסיס - 817.9±527 פיקוגרם/מ"ל ; נבדקים עם ספסיס חמור - 1,992.9±506.7 פיקוגרם/מ"ל. במחקר השוואתי עם סמנים אחרים של ספסיס המבוססים על עקומות ROC, השטח מתחת לעקומה (AUC)של presepsin נקבע כ-0.845, שהיה גדול יותר מה-AUC של precalcitonin שנקבע כ-0.652, וכן גדול יותר מה-AUC של C-reactive protein שנקבע כ-0.815, או מזה | + | |
| + | מחקר נוסף שמדד רמת presepsin בשיטת PATH-FAST במצבים פתולוגיים שונים הגיע לערכים הבאים: נבדקים בריאים 121.4294.2± פיקוגרם/מ"ל; נבדקים עם הדבקות מקומיות 611.3 721.0± פיקוגרם/מ"ל; נבדקים עם systemic inflammatory response syndrome - (SIRS) - 333.5±130.6 פיקוגרם/מ"ל; ספסיס - 817.9±527 פיקוגרם/מ"ל ; נבדקים עם ספסיס חמור - 1,992.9±506.7 פיקוגרם/מ"ל. במחקר השוואתי עם סמנים אחרים של ספסיס המבוססים על עקומות ROC, השטח מתחת לעקומה (AUC) של presepsin נקבע כ-0.845, שהיה גדול יותר מה-AUC של precalcitonin שנקבע כ-0.652, וכן גדול יותר מה-AUC של [[C-reactive protein]] שנקבע כ-0.815, או מזה של [[IL-6]] שנקבע כ-0.672. כן נמצא שהיה מתאם טוב בין דֵּרוּג APACHE II המהווה מדד לחומרת המחלה, לבין רמת presepsin על פי Shozushim וחב'. | ||
Oka וחב' דיווחו ב-BMC Urology משנת 2021 על משמעותו של presepsin כמנבא הלם ספטי במטופלים עם UTI. | Oka וחב' דיווחו ב-BMC Urology משנת 2021 על משמעותו של presepsin כמנבא הלם ספטי במטופלים עם UTI. | ||
| − | נמצא שביום האשפוז לא היה הבדל משמעותי | + | |
| + | נמצא שביום האשפוז לא היה הבדל משמעותי ברמת presepsin בין קבוצת SIRS ובין אלה שהם non-SIRS כאשר p=0.276. לעומת זאת, הערך הממוצע של presepsin נמצא גבוה יותר משמעותית בקבוצת ההלם הספטי (p<0.001). נמצא שערך presepsin מעל 500 פיקוגרם/מ"ל הוא גורם סיכון בלתי-תלוי של הלם ספטי (P=0.007). עקומת ROC לאבחון הלם ספטי, הראתה AUC של 0.881 עבור presepsin, לעומת ערכי AUC של 0.690 עבור procalcitonin וערך AUC של 0.583 עבור CRP. נתונים אלה מצביעים על presepsin כסמן טוב לאבחון של הלם ספטי במאושפזים עם רקע של UTI. | ||
==הוראות לביצוע הבדיקה== | ==הוראות לביצוע הבדיקה== | ||
| − | דם ורידי נלקח למבחנת ספירת דם המכילה EDTA או למבחנת הפארין, והדם סורכז 10 דקות במהירות | + | דם ורידי נלקח למבחנת ספירת דם המכילה EDTA או למבחנת הפארין, והדם סורכז 10 דקות במהירות 3,000g. הפלזמה המופרדת הוקפאה בטמפרטורה של מינוס 70 מעלות צלזיוס. Presepsin נמדד תוך שימוש במערכת PAST-FAST immunoanalyzer (של חברת Mitsubishi Europe מדיסלדורף, גרמניה), המבוססת על chemiluminescence enzyme immunoassay לא-תחרותי בדם מלא או בפלזמה (Kurihara וחב' ב-Anal Biochem משנת 2008). ערכת PATH-FAST למדידת presepsin כוללת מחסנית (cartridge) המורכבת מ-16 בארות, המכילות מיקרו-חלקיקים מגנטיים המצופים על נוגדנים חד-שבטיים ממקור עכבר המכוונים כנגד presepsin. נוגדנים רב-שבטיים מארנבת מצומדים לאנזים alkaline phosphatase, מצע כמילומיניסצנטי, בופרים של הדגרה, ונוזלי שטיפה. Presepsin בדגימת הפלזמה נקשר לנוגדנים כנגדו ליצירה של אימונו-קומפלקס עם הנוגדנים המצומתים ל-alkaline phosphatase ועם הנוגדנים המצפים את החלקיקים המגנטיים. לאחר הרחקת הנוגדנים הלא-קשורים המסומנים עם האנזים בטכנולוגיית MAGTRATION על ידי שטיפה ישירה של החלקיקים המגנטיים, מוסיפים את המצע הכמילומיניסצנטי לאימונו-קומפלקס. לאחר 10 דקות הדגרה, הלומיניסנציה הנוצרת על ידי הריאקציה האנזימטית מתגלה על ידי photomultiplier לצורך חישוב ריכוז presepsin בפלזמה על ידי מדידת האמיסיה של האור. פרוצדורה אוטומטית זו נמשכת 17 דקות, ונפח הפלזמה המשמש ב-assay זה הוא 100 מיקרוליטר. |
==ראו גם== | ==ראו גם== | ||
| + | * [[מדריך בדיקות מעבדה|חזרה לדף מדריך בדיקות מעבדה]] | ||
| + | * [[מחלות בקטריאליות/ זיהום בקטריאלי-אלח-דם|בדיקות מעבדה - מחלות בקטריאליות/ זיהום בקטריאלי-אלח-דם]] | ||
| + | |||
| + | |||
| + | {{ייחוס בן עמי}} | ||
| + | |||
| + | [[קטגוריה:בדיקות מעבדה - זיהום בקטריאלי]] | ||
| + | [[קטגוריה:בדיקות מעבדה: כימיה בדם]] | ||
גרסה אחרונה מ־15:12, 3 בינואר 2022
| מדריך בדיקות מעבדה | |
| פרספסין | |
|---|---|
| Presepsin | |
| שמות אחרים | sCD14-st, soluble CD14 subtype |
| מעבדה | כימיה בדם |
| תחום | הערכת מצב של ספסיס |
| טווח ערכים תקין | מתחת 300 פיקוגרם/מ"ל במבוגרים, או מתחת 550 פיקוגרם/מ"ל ביילודים |
| יוצר הערך | פרופ' בן-עמי סלע |
נתונים על ספסיס
לערכים נוספים הקשורים לנושא זה, ראו את דף הפירושים – אלח דם
Sepsis מוגדר כתסמונת תגובה לדלקת סיסטמית (SIRS) שהיא קטלנית באופן פוטנציאלי, הנגרמת על ידי זיהום חמור (Angus ו-van der Poll ב-N Eng J Med משנת 2013, ו-Cetinkaya וחב' ב-Clin Risk Manag Ther משנת 2014).
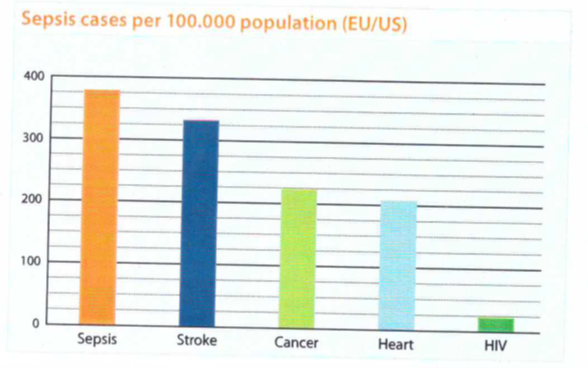
ספסיס משקף למעשה מצב של דיס-רגולציה של המודבק למזהם המדביק (Singer וח' ב-JAMA משנת 2016). ספסיס פוגע במיליוני אנשים ברחבי העולם מדי שנה, וגורם בארצות הברית כל שנה ל-750,000 הגעות לבתי חולים, מתוכם 570,000 הגעות ליחידות טיפול נמרץ, ו-200,000 פטירות בשנה, כאשר ההוצאה התקציבית השנתית על טיפולים בספסיס במדינה זו מסתכמים ב-16.7 מיליארד דולר (Levy וחב' ב-Lancet Infect Dis משנת 2012). על פי הגוף העולמי העוסק במצוינות טיפולית, התמותה מספסיס בארצות מתפתחות אף חמור יותר (56% תמותה בברזיל מכלל תרחישי ספסיס, ו-45% תמותה במדינות מתפתחות אחרות, זאת בהשוואה ל-30% תמותה מספסיס במדינות מפותחות (Westphal וחב' ב-J Crit Care משנת 2011). נתונים מעודכנים מראים שבסין כל שנה 1 מתוך 100,000 סינים נפטר מספסיס (או 13,000 נפטרים בשנה, אם כי בהתחשב בעובדה שרבים בארץ זו מתגוררים באזורים כפריים המוחקים מבתי חולים, ונפטרים בביתם, מספר הפטירות מספסיס עלול להיות גבוה פי 5–10) (על פי Chen וחב' ב-Int J Infect Dis משנת 2015). כללית, המספר הגלובלי של אירועי ספסיס נמצא בקו עלייה. רוב הפטירות מתרחשות במהלך החודש הראשון מאז האבחון (Angus וחב' ב-Crit Care משנת 2001). פטירות באלה עם ספסיס חמור יכולות להגיע ל-50% מהמקרים (Endo וחב' ב-JJAAM משנת 2012, וגם אלה השורדים עלולים לסבול ממוגבלויות שונות וזקוקים לטיפול שיקומי ממושך (Winters וחב' ב-Crit Care Med משנת 2010), כאשר הקשישים מתוכם עלולים לסבול מפגיעה קוגניטיבית ותפקודית עיקשת (Iwashyna וחב' ב-JAMA משנת 2010). אף על פי שניכר שיפור בהתנהלות במקרים של ספסיס, שהביא להפחתה משמעותית בתמותה, שיעור אלה עם ספסיס הנפטרים במחלה נותר גבוה (Jawad וחב' ב-J Global Health משנת 2012).
הפיזיולוגיה של presepsin
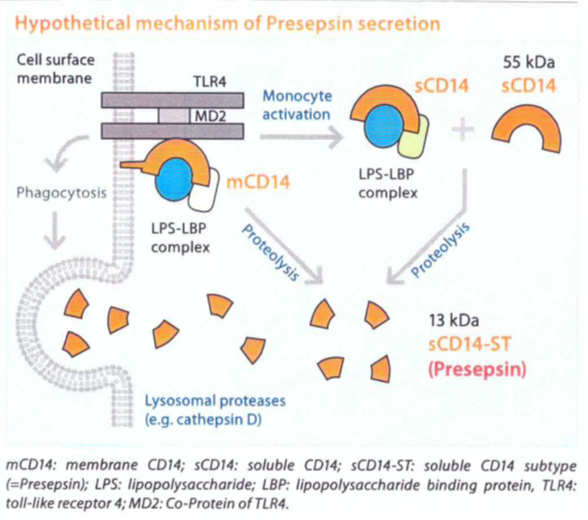
הנחיות עכשוויות ממליצות שתרפיה אנטי-בקטריאלית תיושם מיד באלה החשודים לספסיס (Dellinger וחב' ב-Intensive Care Med משנת 2013), עם זאת, קיים תרחיש של SIRS שאינו נגרם מזיהום בחולים קריטיים רבים ללא תסמינים ספציפיים, וההבדלה בין ספסיס לבין SIRS בשלב מוקדם, יכולה להיות מאתגרת. סמנים אחדים יכולים לשמש לאבחון של ספסיס, אך אף לא אחד מהם היה בעל ספציפיות ורגישות על מנת לשמש בשגרה הקלינית. CRP ו-procalcitonin היו בשימוש נרחב, אך הם מוגבלים ביכולתם להבדיל בין ספסיס לבין מצבים דלקתיים אחרים, או לנבא את תוצאי התרחיש (Henriquez-Camacho ו-Losa ב-Int Biomed Res משנת 2014, לפיכך החיפוש אחר סמן שיסייע באבחון מוקדם של ספסיס צבר תאוצה. בשנת 2004 התגלה presepsin לראשונה ביפן במטופלים עם ספסיס (Okamura ב-Rinsho byori משנת 2015), וממצא זה אושר בשנת 2005, כשנקבע ש- presepsin הוא sCD14-subtype (להלן sCD14-st) (על פי Yaegashi וחב' ב-J Infect Chemother משנת 2005). Prepesin הוא פרגמנט גליקופרוטאיני מסיס בגודל של 13 אלף קילו-דלטון מהקצה ה-N טרמינלי של CD14 שגודלו 55 קילו-דלטון, והוא מופרש לצירקולציה במהלך שפעול של מונוציטים המזהים LPS של חיידקים מזהמים (Mussap וחב' ב-J Matern Fetal Neonatal Med משנת 2011, ו-Wright וחב ב-Science משנת 1990). Prsepsin מכיל 64 חומצות אמינו (Chenevier-Gobeaux וחב' ב-Clin Chim Acta משנת 2015). התפרסמו מספר מחקרים סותרים באשר לסגולותיו של presepsin כסמן מאבחן של ספסיס (Zou וחב' ב-World J Emerg Med משנת 2014). בשנת 2015 הדיוק האבחוני של presepsin אושר על ידי מטה-אנליזה (Zhang וחב' ב-Medicine משנת 2015, Wu וחב' ב-PLoS One מאותה שנה, ו-Zhang וחב' ב-Crit Care מאותה שנה). עם זאת, בעוד שמספר מחקרים הראו רמות presepsin משמעותית נמוכות יותר בשורדים מספסיס בהשוואה ללא-שורדים (Liu וחב' ב-Crit Care משנת 2013, Behnes וחב' באותו כתב עת משנת 2014, Masson וחב' באותו כתב עת משנת 2014, Carpio וחב' ב-Clin Chim Acta משנת 2015, Ali וחב' באותו כתב עת משנת 2016, Klouche וחב' ב-Ann Intensive Care משנת 2016, ו-Kim וחב' באותו כתב עת משנת 2017), מחקרים אחרים לא אישרו ממצא זה (Yu וחב' ב-Am J Emerg Med משנת 2017, ו-Kweon וחב' ב-J Crit Care משנת 2014). מטה אנליזה של 10 מחקרים שכללו במקובץ 1,616 מאובנים עם ספסיס, מאשרת אף היא רמה יותר נמוכה של presepsin באלה מהמאושפזים ששרדו את התרחיש בהשוואה לאלה שלא שרדו (Yang וחב' ב-PLoS One משנת 2018).
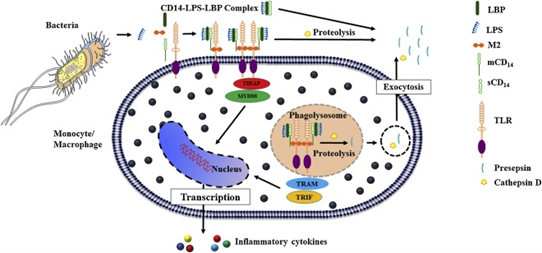
CD14 מופיע על פני תאים שונים כגון מונוציטים, מקרופאגים וגרנולוציטים, ומשמש קולטן בזיקה גבוהה לליפו-פוליסכרידים (LPS) ולחלבונים הקושרים LPS (להלן LBPs) ועל ידי כך משפעלים את toll-like receptor 4 (להלן TLR4) שהוא חלק מקסקדת האיתותים מקדמי הדלקת הפועלים כנגד הדבקה של פתוגנים שונים. לאחר השפעול של TLR4, הקומפלקס LPS-LBP-CD14 עובר אינטרנליזציה אל תוך הפאגו-ליזוזומים, שם הוא מבוקע ו-presepsin מסיס מופרש לצירקולציה.
Presepsin כמדד לספסיס ביילודים בעיתם ובאלה הנולדים טרם-עת
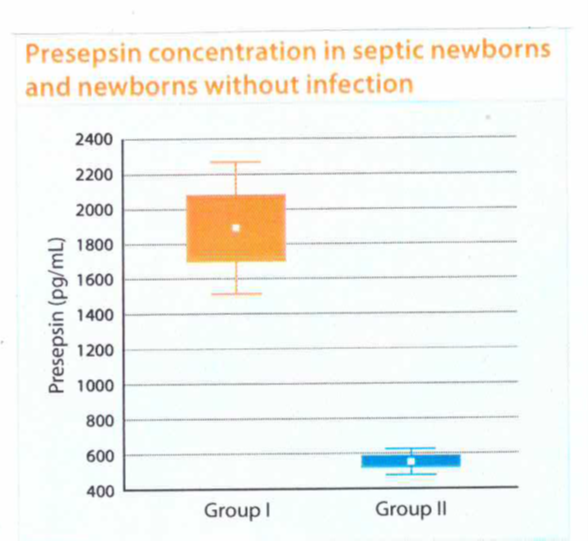
ספסיס מהווה עדיין סיבה עיקרית לתחלואה קשה ותמותה ביילודים, ובעיקר באלה הנולדים כפגים (Palazzi וחב' ב-Infect Fetus Newborn Infants Dis משנת 2006). שיעור התמותה עלול להגיע ל-60-70% בפגים במשקל נמוך ביותר (פחות מ-1,500 גרם) (Shane ו-Stoll ב-J Infect משנת 2014). מלבד היותו גורם המאיים על החיים, ספסיס עלול לגרום לתופעות רפואיות עתידיות בשורדים ולפגוע בעיקר בהתפתחות הנוירולוגית (Klinger וחב' ב-Pediatrics משנת 2010, ו-Stoll וחב' ב-JAMA משנת 2004). כיוון שספסיס עלול להתפתח במהירות למצב של הלם ספטי ולפגיעה בתפקוד של איברים רבים, אבחון מוקדם של התרחיש הוא קריטי לשיפור ההישרדות. אך האבחון של ספסיס עלול להיות קשה ביילודים, כיוון שהתסמינים הראשונים הם חריפים אך לא ספציפיים באופן שעלול להחשידם כשייכים למחלה לא זיהומית. תרבית-דם נחשבת "מדד הזהב" לאבחון ספסיס, אך נדרשות לפחות 48–72 שעות לקבלת תוצאותיה, פרט לעובדה שיש בבדיקה זו אחוז לא מבוטל של תוצאות שליליות-כזובות במיוחד בשלבי ספסיס מוקדמים בהם רגישות תרבית הדם נמוכה מ-10% (Kellogg וחב' ב-J Clin Microbiol משנת 2000). שתי הבדיקות המקובלות: CRP ו-procalcitonin, הן בעלות מגבלות באבחון ספסיס ביילודים: CRP חסר ספציפיות להבדיל באופן עקבי בין מצבים דלקתיים כתוצאה מהדבקות או כאלה שלא נובעים מהדבקות, ובנוסף רמת CRP עולה יחסית מאוחר (Hofer וחב' ב-Neonatology משנת 2012, Mathai וחב' ב-Indian Pediatr משנת 2004, Chiesa וחב' ב-Clin Chim Acta משנת 2011, Mussap וחב' ב-Semin Fetal Neonatal Med משנת 2013, ו-Meem וחב' ב-J Glob Health משנת 2011). ל-procalcitonin יש אמנם היתרון שהוא עולה מהר יותר, ונראה אף יותר ספציפי בהדבקות בקטריאליות, אך הוא תלוי בגיל ההיריון ובגיל היילוד בפרט בימים הראשונים לאחר הלידה (Mussap וחב' ב-J Chemother משנת 2007). החלו להתפרסם מחקרים על נתוני presepsin ביילודים (Mussap וחב' ב-J Matern Fetal Neonate Med משנת 2012, Poggi וחב' ב-Pediatrics משנת 2015, Topcuoglu וחב' ב-J Matern Fetal Neonate Med משנת 2015, ו-Mussap וחב' ב-Clin Chim Acta משנת 2015). מחקרם של Mussap וחב' כלל 188 יילודים עם חשש להדבקות, בהם נמדדו רמות presepsin, procacitonin ו-CRP בשלושה ימים רצופים, ונמצא ששני המדדים הראשונים היו מסוגלים להבדיל בין הדבקה בקטריאלית לבין SIRS או הדבקות לא-בקטריאליות אחרות, בעוד ש-CRP היה פחות יעיל בהבדלה זו. Presepsin מדד ברמה ממוצעת של 1,772±1,009 פקוגרם/מ"ל ביילודים עם ספסיס, וברמה ממוצעת של 556±158 פיקוגרם/מ"ל בילודים בריאים.
Pogni וחב' ב-PLos One משנת 2015, דיווחו על ממצאי רמת persepsin ביילודים full term או preterm. במחקר נכללו 684 יילודים, כאשר 484 מתוכם נולדו בעיתם ו-220 מתוכם נולדו טרם-עת בשבועות ה-24–36 של ההיריון). ביילודים לאחר היריון מלא הערך הממוצע של presepsin נקבע כ-603.5 פיקוגרם/מ"ל, בעוד שביילודים טרם-עת, רמת presepsin הייתה בממוצע 620 פיקוגרם/מ"ל, גבוהה אך במעט לעומת רמתו ביילודים full term. רמת presepsin ביילודים גבוהה בהרבה מזו של מבוגרים בריאים. כן לא נמצא הבדל ברמת presepsin ביילודים טרם-עת שנולדו בין השבועות ה-24 עד 36 להיריון.
Presepsin כסמן חדש לחישוב סיכון באלה שעברו ניתוחי לב
מחקרים עדכניים מצביעים על אפשרות ששפעול מערכת החיסון תורם לפתוגנזה של מחלות לב ואי-ספיקת לב (Kashiwagi וחב' ב-Atherosclerosis משנת 2012, ו-Timmers וחב' ב-Cadiovasc Res מאותה שנה), כמו גם לפגיעות מרבדים טרשתיים (Matusik וחב' ב-Thromb Haemost משנת 2012). לדוגמה, הביטוי של toll-like receptor 4 על פני מונוציטים בצירקולציה שהם +CD14, יכולים לשחק תפקיד חשוב בפתוגנזה של מחלת עורקים כליליים. Macrophage colony-stimulating factor משרה הפיכה של ++CD14 למונוציטים +CD14CD16. במהלך תהליך זה CD14 מופרש לצירקולציה כ-CD14 מסיס, שהוא אינדיקטור של שפעול מונוציטים המגורה גם על ידי גורמים כגון LPS, חלבוני heat-shock, איסכמיה, היפוקסיה רקמתית והתרחבות של החדר השמאלי (Wrigley וחב' ב-Eur J Heart Fail משנת 2011). רמות מוגברות של presepsin כרוכות אף הן עם התרחשויות מוגברות של מחלת לב, ומתמותה מסיבות כלשהן בקשישים (Reiner וחב' ב-Arterioscler Thromb Vasc Biol משנת 2013). בקרב אלה שעוברים פרוצדורה המחייבת חיבורם למכונת לב-ריאה יש שפעול של מסלולים דלקתיים העלולים להסתיים ב-SIRS והפרשת ציטוקינים מעודדי דלקת (Van וחב' ב-Chest משנת 1997). לכן יש סבירות שרמות מוגברות של presepsin תתרענה מפני סיבוכים דלקתיים באלה המתאוששים מניתוחי לב מורכבים (Popov וחב' ב-Kardiochir Toracochirurgia Pol משנת 2015).
Bomberg וחב' מדווחים ב-Anesthesiology משנת 2017, על מחקרם בשאלה שלמעלה: 856 מנותחי-לב נבחנו לרמות presepsin ופרוקלציטונין 30 יום, 6 חודשים ושנתיים לאחר הניתוח בהקשר לתוצאים הקליניים שלהם. התמותה במהלך 30 הימים הראשונים הייתה 3.2%, לאחר 6 חודשים היא הגיעה ל-6.1%, ומקץ שנתיים הגיעה התמותה ל-10.4%. הרמה הממוצעת של presepsin לפני הניתוח הייתה משמעותית גבוהה יותר מרמת חלבון זה באלה שלא שרדו 30 יום לאחר הניתוח מאשר באלה ששרדו לאחר 30 יום (842 פיקוגרם'מ"ל לעומת 160 פיקוגרם/מ"ל (הבדל מאוד משמעתי סטטיסטית, 0.001p<). תוצאות אלו היו דומות גם באשר לשורדים אחר 6 חודשים ושנתיים. Presepsin סיפק מידע טוב יותר לגבי התמותה בכל אחד משלושת פרקי הזמן שלאחר הניתוח. גם בהשוואה לפרוקלציטונין, presepsin הראה עדיפות. מסקנת מחקר זה הייתה שרמות מוגברות של presepsin לפני ניתוחי לב מורכבים, עשויה לשמש מנבא בלתי-תלוי של תמותה לאחר הניתוח. מערכות החיסון הטבעית (innate) והאדפטיבית הכרחיות להגן על הגוף מפני מיקרואורגניזמים מדביקים. עם זאת, תגובות חיסוניות אלו עלולות לסייע להגברת מנגנונים מקדמי-דלקת, להביא לשיבוש תפקוד האנדותל, ולאיבוד שיווי המשקל של תהליכי קרישה ולהחמרת הפגיעה באיברים שונים (Kumar וחב' ב-Crit Care Med משנת 2006).
Procalcitonin שהוא הפרופפטיד הבלתי פעיל של קלציטונין, מופרש על ידי הפאטוציטים ומונוציטים היקפיים וכן על ידי תאי C של התירואיד (Assicot וחב' ב-Lancet משנת 1993), המשמש כסמן ביולוגי לזיהוי של הדבקות בקטריאליות, כולל של ספסיס (Simon וחב' ב-Clin Infect Dis משנת 2004, ו-Tang וחב' ב-Lancet Infect Dis משנת 2007). עם זאת, 3 מטה-אנליזות הולידו תוצאות סותרות (Wacker וחב' ב-Lancet Infect Dis משנת 2013 ו-Uzzan וחב' ב-Crit Care Ned משנת 2006). המטה-אנליזה העדכנית ביותר כוללת 30 מחקרים, עם אי הסכמה לגבי ערך ה-cutoff של רמת פרוקלציטונין לגבי זיהוי ספסיס בקטריאלי המקובל של 1.1 ננוגרם/מ"ל בו הרגישות הממוצעת היא של 77%, והספציפיות הממוצעת היא של 79%.
בשנת 2004 הודגם לראשונה ש-presepsin מגביר את תגובת הפונדקאי להדבקה מיקרוביאלית (Yaegashi וחב' ב-J Infect Chemother משנת 2005). כאשר מתרחש שפעול של ה-cascade של אתותים תומכי-דלקת כנגד גורמים מדביקים, נוצרות צורות מסיסות של CD14 ומופרשות לצירקולציה או כתוצאה של תהליכי פגוציטוזה, הוא במהלך ביקוע פרוטאוליטי על פני תאים מונוציטים (Ackland ו-Prowle ב-Intensive Care Med משנת 2015). רמת presepsin עולה באופן ספציפי במהלך ספסיס, ועליה פחות אינטנסיבית שלו נקבעה במהלךSIRS . לפיכך מספר הולך וגדל של מחקרים הצביעו על presepsin כסמן ראוי לאבחון ספסיס (Behanes וחב' ב-Crit Care משנת 2014, ו-Zhang וחב' באותו כתב עת משנת 2015).
הערך האבחוני והפרוגנוסטי של presepsin ושל procalcitonin נבחנו במדגם של 144 מטופלים, מתוכם 44 מאובחנים עם ספסיס חמור (להלן SS), 46 מאובחנים עם הלם ספטי (להלן SSh), 25 מאובחנים עם SIRS ו-19 מאובחנים עם דלקת ריאות שאינה SIRS. מחקר זה של Klouche וחב' ב-Ann Intensive Care משנת 2016, מצא שרמות presepsin ו-procalcitonin גבוהות משמעותית במאושפזים ספטיים מאשר במטופלים לא-ספטיים, וגבוהים עוד יותר המאושפזים עם הלם ספטי מאשר הנבדקים בקבוצות אחרות. אמנם הדיוק של אבחון ספסיס של presepsin ושל procalcitonin הוא בר השוואה (עם AUC של 0.75 ו-0.80, בהתאמה), אך יש ל-presepsin יתרון בבדיקה של 72 מתוך 144 הנבדקים עם כשל נשימתי חריף, ביכולתו לזהות את אלה עם severe community pneumonia acquired (להלן sCAP) שהיא משמעותית טובה יותר מזו של procalcitonin. נתוני המחקר מראים שרמות presepsin ניבאו באופן טוב יותר תמותה במהלך האשפוז ביחידת טיפול נמרץ בחולים עם ספסיס או עם sCAP.
מחקר של Novelli וחב' ב-Transplant Proc משנת 2013, נועד לבחון את יעילות presepsin באבחון מוקדם של ספסיס ב-80 מטופלים מבוגרים מתוכם 35 שעברו השתלת איברים, ו-35 שעברו ניתוחי בטן בגיל הממוצע של 56.1 שנה. בדיקת presepsin בוצעה 48 שעות לאחר הניתוח, במקביל לביצוע בדיקת תרבית-דם, והראתה 100% רגישות של מדידת pesepsin.
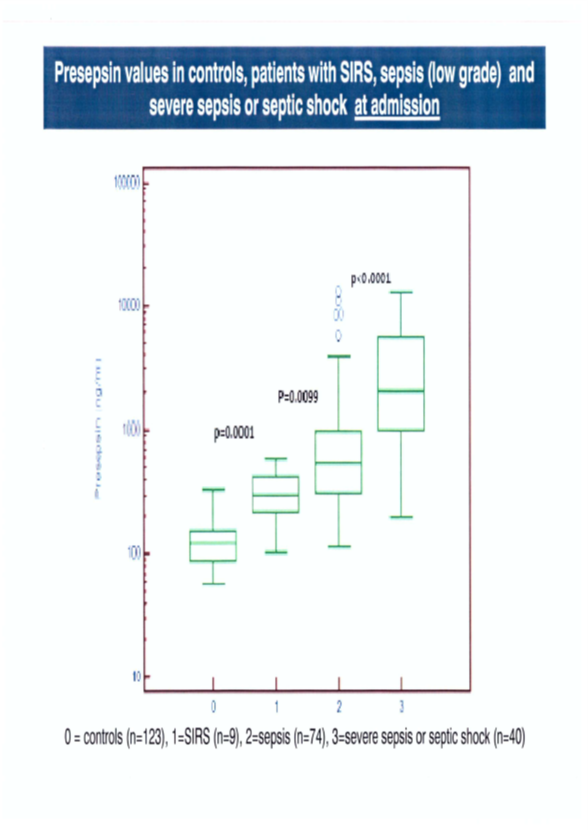
הערך הפרוגנוסטי של presepsin
מחקר שנערך באיטליה על 100 מטופלים עם ספסיס (מתוכם 50 שנפטרו בדיעבד, ו-50 ששרדו), רמת presepsin ביום 1 והעלייה ברמה זו עם הזמן הייתה באופן משמעותי גבוהה יותר באלה שנפטרו. כאשר רמת procalcitonin לא הייתה שונה בין שתי הקבוצות עד יום 7. נמצא ש-presepsin היה המדד הבלתי-תלוי היחיד שהיה כרוך בתמותה עד יום 28 ביחידת טיפול נמרץ, והראה דיוק פרוגנוסטי גבוה יותר מאשר procalcitonin (Masson וחב' ב-Crit Care משנת 2014). מחקר גרמני של 140 מטופלים שהופנו ליחידת טיפול נמרץ עם חשש לספסיס, מצא קשר ישיר ברור ומשמעותי בין רמות presepsin לבין תמותה (p<0.0001). קשר כזה לא נמצא בבחינת הריכוז של procacitonin. מחקר זה מצא ערך ממוצע של רמת presepsin של 823 פיקוגרם/מ"ל לשורדים בעת הקבלה ליחידת הטיפול הנמרץ, ו-2,124 פיקוגרם/מ"ל ללא-שורדים (p<0.0001). לעומת זאת הערכים הממוצעים של procalcitonin של שורדים ושל אלה שאינם שורדים נקבעו כ-1.84 ננוגרם/מ"ל ו-2.0 ננוגרם/מ"ל, דהיינו לא היה הבדל פרוגנוסטי בשתי הקבוצות (p=0.7452) תוך שימוש ב-procalcitonin. כמו כן נמצא ערך ניבוי שלילי (NPV) גבוה של 92.4% של presepsin באשר ליכולתו לשלול תמותה בעת הקבלה לאשפוז.
נמצא שרמות presepsin היו משמעותית גבוהות יותר בהגעה ליחידת טיפול נמרץ באלה המאובחנים עם ספסיס, לעומת ביקורת של מאושפזים ללא ספסיס. רמות ממוצעות של presepsin היו משמעותית גבוהות יותר עם מטופלים מאובחנים עם ספסיס שלא שרדו (תמותה תוך 60 יום), בהשוואה למאובחני ספסיס ששרדו. תוצאות אלה הושגו במדגם של 189 חולים על ידי Ulla וחב' ב-Critical Care משנת 2013).
מחקר נוסף שמדד רמת presepsin בשיטת PATH-FAST במצבים פתולוגיים שונים הגיע לערכים הבאים: נבדקים בריאים 121.4294.2± פיקוגרם/מ"ל; נבדקים עם הדבקות מקומיות 611.3 721.0± פיקוגרם/מ"ל; נבדקים עם systemic inflammatory response syndrome - (SIRS) - 333.5±130.6 פיקוגרם/מ"ל; ספסיס - 817.9±527 פיקוגרם/מ"ל ; נבדקים עם ספסיס חמור - 1,992.9±506.7 פיקוגרם/מ"ל. במחקר השוואתי עם סמנים אחרים של ספסיס המבוססים על עקומות ROC, השטח מתחת לעקומה (AUC) של presepsin נקבע כ-0.845, שהיה גדול יותר מה-AUC של precalcitonin שנקבע כ-0.652, וכן גדול יותר מה-AUC של C-reactive protein שנקבע כ-0.815, או מזה של IL-6 שנקבע כ-0.672. כן נמצא שהיה מתאם טוב בין דֵּרוּג APACHE II המהווה מדד לחומרת המחלה, לבין רמת presepsin על פי Shozushim וחב'.
Oka וחב' דיווחו ב-BMC Urology משנת 2021 על משמעותו של presepsin כמנבא הלם ספטי במטופלים עם UTI.
נמצא שביום האשפוז לא היה הבדל משמעותי ברמת presepsin בין קבוצת SIRS ובין אלה שהם non-SIRS כאשר p=0.276. לעומת זאת, הערך הממוצע של presepsin נמצא גבוה יותר משמעותית בקבוצת ההלם הספטי (p<0.001). נמצא שערך presepsin מעל 500 פיקוגרם/מ"ל הוא גורם סיכון בלתי-תלוי של הלם ספטי (P=0.007). עקומת ROC לאבחון הלם ספטי, הראתה AUC של 0.881 עבור presepsin, לעומת ערכי AUC של 0.690 עבור procalcitonin וערך AUC של 0.583 עבור CRP. נתונים אלה מצביעים על presepsin כסמן טוב לאבחון של הלם ספטי במאושפזים עם רקע של UTI.
הוראות לביצוע הבדיקה
דם ורידי נלקח למבחנת ספירת דם המכילה EDTA או למבחנת הפארין, והדם סורכז 10 דקות במהירות 3,000g. הפלזמה המופרדת הוקפאה בטמפרטורה של מינוס 70 מעלות צלזיוס. Presepsin נמדד תוך שימוש במערכת PAST-FAST immunoanalyzer (של חברת Mitsubishi Europe מדיסלדורף, גרמניה), המבוססת על chemiluminescence enzyme immunoassay לא-תחרותי בדם מלא או בפלזמה (Kurihara וחב' ב-Anal Biochem משנת 2008). ערכת PATH-FAST למדידת presepsin כוללת מחסנית (cartridge) המורכבת מ-16 בארות, המכילות מיקרו-חלקיקים מגנטיים המצופים על נוגדנים חד-שבטיים ממקור עכבר המכוונים כנגד presepsin. נוגדנים רב-שבטיים מארנבת מצומדים לאנזים alkaline phosphatase, מצע כמילומיניסצנטי, בופרים של הדגרה, ונוזלי שטיפה. Presepsin בדגימת הפלזמה נקשר לנוגדנים כנגדו ליצירה של אימונו-קומפלקס עם הנוגדנים המצומתים ל-alkaline phosphatase ועם הנוגדנים המצפים את החלקיקים המגנטיים. לאחר הרחקת הנוגדנים הלא-קשורים המסומנים עם האנזים בטכנולוגיית MAGTRATION על ידי שטיפה ישירה של החלקיקים המגנטיים, מוסיפים את המצע הכמילומיניסצנטי לאימונו-קומפלקס. לאחר 10 דקות הדגרה, הלומיניסנציה הנוצרת על ידי הריאקציה האנזימטית מתגלה על ידי photomultiplier לצורך חישוב ריכוז presepsin בפלזמה על ידי מדידת האמיסיה של האור. פרוצדורה אוטומטית זו נמשכת 17 דקות, ונפח הפלזמה המשמש ב-assay זה הוא 100 מיקרוליטר.
ראו גם
המידע שבדף זה נכתב על ידי פרופ' בן-עמי סלע, המכון לכימיה פתולוגית, מרכז רפואי שיבא, תל-שומר;
החוג לגנטיקה מולקולארית וביוכימיה, פקולטה לרפואה, אוניברסיטת תל-אביב (יוצר הערך)


 כניסה
כניסה  עקבו אחרינו בפייסבוק
עקבו אחרינו בפייסבוק