הבדלים בין גרסאות בדף "נבולייזר - הנחיה קלינית"
מ (הפעיל הגנה על נבולייזר - הנחיה קלינית: הנחיה קלינית ([edit=sysop] (לצמיתות) [move=sysop] (לצמיתות))) |
|||
| (24 גרסאות ביניים של 4 משתמשים אינן מוצגות) | |||
| שורה 1: | שורה 1: | ||
{{הנחיה קלינית | {{הנחיה קלינית | ||
|שם ההנחיה=השימוש בנבולייזרים | |שם ההנחיה=השימוש בנבולייזרים | ||
| + | |תמונה=Nebulizer.JPG | ||
|הוועדה המקצועית=החברה הישראלית לאירוסולים ברפואה | |הוועדה המקצועית=החברה הישראלית לאירוסולים ברפואה | ||
|עריכה= | |עריכה= | ||
| שורה 7: | שורה 8: | ||
|תאריך פרסום=2008 | |תאריך פרסום=2008 | ||
}} | }} | ||
| − | + | '''נבולייזרים''' ('''Nebulizer'''; עדיין לא נקבע מונח בשפה העברית){{הערה|האקדמיה ללשון עברית הציעה את המונח '''מערפל'''.}} נמצאים בשימוש נרחב ברפואה. למרות השימוש הרב בנבולייזרים אין בישראל מידע ברור ומעודכן על השימוש המושכל בהם. לנוכח זאת החליטה החברה הישראלית לאירוסולים (Aerosol) על כתיבתן של הנחיות לשימוש בנבולייזרים. | |
| − | '''נבולייזרים''' ('''Nebulizer'''; עדיין לא נקבע מונח בשפה העברית){{הערה|האקדמיה ללשון עברית הציעה את המונח '''מערפל'''.}} נמצאים בשימוש נרחב ברפואה. למרות השימוש הרב בנבולייזרים אין בישראל מידע ברור ומעודכן על השימוש המושכל בהם. לנוכח זאת החליטה החברה הישראלית לאירוסולים על כתיבתן של הנחיות לשימוש בנבולייזרים. | ||
;מטרות | ;מטרות | ||
| − | # מתן מידע אודות נבולייזרים והשימוש המושכל בהם | + | # מתן מידע אודות נבולייזרים והשימוש המושכל בהם |
| − | # התוויות לשימוש במצבי חולי שונים | + | # התוויות לשימוש במצבי חולי שונים |
| − | # יעילות, איכות ובטיחות הטיפול בנבולייזר | + | # יעילות, איכות ובטיחות הטיפול בנבולייזר |
| − | # שיפור הטיפול באמצעות נבולייזר | + | # שיפור הטיפול באמצעות נבולייזר |
;קהל היעד | ;קהל היעד | ||
| − | רופאים, חוקרים, אחיות, | + | רופאים, חוקרים, אחיות, פרמדיקים, רוקחים, פיזיותרפיסטים וטכנאי הנשמה. |
== מהו נבולייזר == | == מהו נבולייזר == | ||
| − | + | נבולייזר הוא מערכת ההופכת נוזל לתרסיס לצורך טיפול בשאיפה. יש להבדיל בין מערכת ליצירת תרסיס הפועלת על ידי גז ([[משאפים ידניים]]) לבין נבולייזר אשר פועל על ידי חשמל, אוויר דחוס או חמצן. | |
| − | נבולייזר הוא מערכת ההופכת נוזל לתרסיס לצורך טיפול בשאיפה. יש להבדיל בין מערכת ליצירת תרסיס הפועלת על | ||
[[קובץ:נבולייזר.PNG|מרכז]] | [[קובץ:נבולייזר.PNG|מרכז]] | ||
| − | המרכיב המרכזי במערכת הנבולייזר | + | המרכיב המרכזי במערכת הנבולייזר הוא מיכל (כוסית) לתרופה. באמצעות אנרגיה המועברת אל הנוזל בכוסית, הופך הנוזל לתרסיס, המגיע לדרכי הנשימה של המטופל באמצעות צנרת המחברת את ה'''מיכל''' עם '''ממשק מטופל''' (מסיכה או פיה). |
| − | |||
| − | |||
| − | האנרגיה המופעלת על תמיסה נוזלית בכוסית הנבולייזר מביאה לפרוק התמיסה לחלקיקי תרסיס. בהתאם למקור האנרגיה קיימים שני סוגי נבולייזרים: האחד מסוג '''סילון ג'ט''' | + | ;כיצד נוצר התרסיס בנבולייזר: |
| + | האנרגיה המופעלת על תמיסה נוזלית בכוסית הנבולייזר מביאה לפרוק התמיסה לחלקיקי תרסיס. בהתאם למקור האנרגיה קיימים שני סוגי נבולייזרים: האחד מסוג '''סילון ג'ט''' שהוא השכיח יותר, והשני מסוג '''אולטראסוני'''. | ||
| − | בנבולייזר מסוג '''סילון ג'ט''' האנרגיה מגיעה | + | בנבולייזר מסוג '''סילון ג'ט''' האנרגיה מגיעה על ידי אוויר דחוס או חמצן במקרים בהם יש צורך בכך, ואילו בנבולייזר '''אולטראסוני''' האנרגיה נוצרת מריטוט (Vibration) תכוף של גביש חשמלי. |
[[קובץ:נבולייזר1.PNG|מרכז]] | [[קובץ:נבולייזר1.PNG|מרכז]] | ||
| שורה 37: | שורה 35: | ||
בנבולייזר מסוג '''סילון ג'ט''' - האוויר הדחוס או החמצן, מגיע ממדחס חשמלי או מצנרת האספקה הראשית בתוך קירות המתקן הרפואי או ממיכל אוויר דחוס. האוויר העובר דרך פתח צר (ונטורי) בכוסית הנבולייזר (A), יוצר לחץ שלילי בקרבת הפתח הצר (B). לחץ שלילי זה יוצר ואקום שגורם ליניקה של התמיסה הנמצאת מתחתיו (C). התמיסה נשאבת מעלה, פוגעת במכסה הכוסית ומתפרקת לטיפות תרסיס בגדלים שונים. הטיפות הגדולות נופלות חזרה למיכל ואילו הטיפות הקטנות יוצאות אל המטופל כתרסיס עדין (D). | בנבולייזר מסוג '''סילון ג'ט''' - האוויר הדחוס או החמצן, מגיע ממדחס חשמלי או מצנרת האספקה הראשית בתוך קירות המתקן הרפואי או ממיכל אוויר דחוס. האוויר העובר דרך פתח צר (ונטורי) בכוסית הנבולייזר (A), יוצר לחץ שלילי בקרבת הפתח הצר (B). לחץ שלילי זה יוצר ואקום שגורם ליניקה של התמיסה הנמצאת מתחתיו (C). התמיסה נשאבת מעלה, פוגעת במכסה הכוסית ומתפרקת לטיפות תרסיס בגדלים שונים. הטיפות הגדולות נופלות חזרה למיכל ואילו הטיפות הקטנות יוצאות אל המטופל כתרסיס עדין (D). | ||
| − | '''בנבולייזר אולטראסוני''', הגביש הפיאצו חשמלי עובר ויברציה בתדירות גבוהה שיוצרת תרסיס עדין של הנוזל שמעליו. נבולייזר אולטראסוני הרבה יותר נייד וניתן להפעלה | + | '''בנבולייזר אולטראסוני''', הגביש הפיאצו חשמלי עובר ויברציה בתדירות גבוהה שיוצרת תרסיס עדין של הנוזל שמעליו. נבולייזר אולטראסוני הרבה יותר נייד וניתן להפעלה על ידי סוללה או אף ברכב. המכשיר הוא שקט ביותר ומשך ההפעלה שלו קצר, ניתן לסיים את הטיפול בכרבע מהזמן הנדרש בנבולייזר מסוג סילון. חסרונותיו של המכשיר האולטראסוני נובעים מכך שהחלקיקים הנוצרים גדולים יותר מאשר בנבולייזר סילון רגיל. |
| − | בנוסף, מכשירים אלו יקרים יותר, ואינם מתאימים | + | בנוסף, מכשירים אלו יקרים יותר, ואינם מתאימים ל[[תרופות]] בתרחיף מכיוון שהם ירססו רק את הנוזל ולא את התרופה. הם אינם יעילים בהתחדדות [[אסתמה - Asthma|אסתמה]] בילדים (לא ברור המצב במבוגרים), ואינם מסוגלים לרסס תרופות צמיגות מדי. נבולייזר אולטראסוני אינו נמצא לכן בשימוש נרחב. |
| − | + | פותחה טכנולוגיה של ריסוס אולטרא סוני המבוססת על רטט של ממברנה עדינה Vibrating Mesh Technology. נבולייזרים מדור חדש זה שקטים ומאוד יעילים, מרססים את התרופה בזמן מהיר וקצר מאוד אך עלותם מאוד יקרה. | |
== יתרונות וחסרונות הנבולייזר == | == יתרונות וחסרונות הנבולייזר == | ||
| − | |||
;יתרונות הנבולייזר | ;יתרונות הנבולייזר | ||
| − | * קלות בשימוש. החולה נושם נשימה טבעית נינוחה ללא צורך בתאום הנשימה עם מתן התרסיס | + | * קלות בשימוש. החולה נושם נשימה טבעית נינוחה ללא צורך בתאום הנשימה עם מתן התרסיס |
| − | * יכולת לרסס כמויות גדולות - | + | * יכולת לרסס כמויות גדולות - 15–20 סנטימטר מעוקב לשעה |
| − | * יכולת לרסס תרופות שלא ניתן לתת אותן במשאף ידני | + | * יכולת לרסס תרופות שלא ניתן לתת אותן במשאף ידני |
| − | * אפשרות לספק באמצעותו גם חמצן | + | * אפשרות לספק באמצעותו גם חמצן |
| − | * אפשרות לראות בעין את התרופה הנשאפת | + | * אפשרות לראות בעין את התרופה הנשאפת |
;חסרונות הנבולייזר | ;חסרונות הנבולייזר | ||
| − | * מחיר גבוה יחסית של המכשיר | + | * מחיר גבוה יחסית של המכשיר |
| − | * זמן ריסוס ארוך יחסית (טיפול ממוצע נמשך 20 - 15 דקות) | + | * זמן ריסוס ארוך יחסית (טיפול ממוצע נמשך 20-15 דקות) |
| − | * ילדים קטנים מתקשים לסבול את מגע המסיכה והרעש הנגרמים | + | * ילדים קטנים מתקשים לסבול את מגע המסיכה והרעש הנגרמים על ידי המדחס ולכן לעיתים קרובות מתנגדים לטיפול |
| − | * המדחסים בדרך כלל מסורבלים למדי, כבדים, לא ניידים בקלות ודורשים מקור מתח חשמלי. קיימת שונות ניכרת בין מכשירים שונים וגם בין הפעלות חוזרות של אותו המכשיר | + | * המדחסים בדרך כלל מסורבלים למדי, כבדים, לא ניידים בקלות ודורשים מקור מתח חשמלי. קיימת שונות ניכרת בין מכשירים שונים וגם בין הפעלות חוזרות של אותו המכשיר |
| − | * יש צורך בטיפולים תחזוקתיים קבועים למניעת זיהומים | + | * יש צורך בטיפולים תחזוקתיים קבועים למניעת זיהומים |
== איכות הנבולייזרים == | == איכות הנבולייזרים == | ||
| − | |||
איכות נבולייזרים נקבעת על-פי עומק החדירה ופיזורם של החלקיקים המהססים בדרכי הנשימה והריאות, וכן על-פי קצב יצירת התרסיס בנבולייזר. | איכות נבולייזרים נקבעת על-פי עומק החדירה ופיזורם של החלקיקים המהססים בדרכי הנשימה והריאות, וכן על-פי קצב יצירת התרסיס בנבולייזר. | ||
=== הגעה ופיזור חלקיקי התרסיס בדרכי הנשימה === | === הגעה ופיזור חלקיקי התרסיס בדרכי הנשימה === | ||
| − | |||
שלושה נתונים חשובים לקביעת מיקום ההגעה של התרסיס הנשאף לדרכי הנשימה: | שלושה נתונים חשובים לקביעת מיקום ההגעה של התרסיס הנשאף לדרכי הנשימה: | ||
| − | # גודל טיפות התרסיס | + | # גודל טיפות התרסיס |
| − | # דפוס הנשימה | + | # דפוס הנשימה |
| − | # מבנה ומצב דרכי הנשימה (ראה סקירת מצבים קליניים). | + | # מבנה ומצב דרכי הנשימה (ראה סקירת מצבים קליניים) |
| + | {{רווח קשיח}}[[קובץ:נבולייזר2.PNG|מרכז|]]{{רווח קשיח}} | ||
| − | + | מכל השלושה, '''הנתון התלוי בנבולייזר הוא גודל הטיפות'''. נבולייזרים יוצרים גדלים שונים של חלקיקים. טיפות בעלות קוטר '''גדול''' (מעל 8 מיקרון) נעצרות באורו-פרינקס (Oropharynx) ('''A'''). טיפות בקוטר '''בינוני''' (בגודל 5–8 מיקרון) ייעצרו בדרכי הנשימה הגדולות ובאזורי פיצול דרכי הנשימה ('''B'''). לעומתן, טיפות מהקוטר '''הקטן''' מ-5 מיקרון מגיעות בדרך של דיפוזיה ושקיעה אל דרכי הנשימה - הסימפונות הקטנים ('''C'''). | |
| − | + | '''מכשיר טוב''' יוגדר כמכשיר אשר יאפשר יצירת טיפות תרסיס בקוטר 5-0.5 מיקרון בזמן הקצר ביותר בנוחות מרבית. | |
| − | |||
| − | '''מכשיר טוב''' יוגדר כמכשיר אשר יאפשר יצירת טיפות תרסיס בקוטר 5 - 0.5 מיקרון בזמן הקצר ביותר בנוחות מרבית. | ||
'''דפוס הנשימה''': דפוס אופטימלי להגעה לדרכי נשימה מרוחקים יהיה קצב קבוע ומתון עם נשימות עמוקות ואיטיות. נשימות מהירות מגבירות תנועה בליסטית ושקיעה באורופרינקס או בסימפונות מרכזיים יותר. | '''דפוס הנשימה''': דפוס אופטימלי להגעה לדרכי נשימה מרוחקים יהיה קצב קבוע ומתון עם נשימות עמוקות ואיטיות. נשימות מהירות מגבירות תנועה בליסטית ושקיעה באורופרינקס או בסימפונות מרכזיים יותר. | ||
| − | כאשר הטיפול ניתן | + | כאשר הטיפול ניתן במסיכה, הרי זו חייבת להיות צמודה לפנים. מסיכה במרחק שני סנטימטרים מהפנים מפחיתה את הכמות הנשאפת לכדי מחצית. |
=== גורמים המשפיעים על קצב יצירת התרסיס === | === גורמים המשפיעים על קצב יצירת התרסיס === | ||
| + | ;זרימת הגז לנבולייזר: | ||
| + | ככל שזרימת הגז מהירה יותר, עולה קצב יצירת התרסיס, גודל החלקיקים קטן ומשך הנבוליזציה גם הוא מתקצר. רוב הנבולייזרים יעבדו אופטימאלית בזרימת גז של 10-6 ליטר לדקה. (רצוי לברר אצל היצרן מה קצב זרימת הגז המומלצת לכל נבולייזר). | ||
| − | + | בשל העובדה שהתרופה נשאפת רק בזמן השאיפה (אינספיריום, Inspirium), הרי שכמחצית התרופה המופקת מהנבולייזר אינה נשאפת כלל והבזבוז הוא גדול. קיימים מכשירים חדשים המייצרים תרסיס אך ורק לזמן השאיפה, אך הם מורכבים ויקרים ותלויים בשיתוף פעולה של המטופל. | |
| − | |||
| − | + | ;נפח שארית: | |
| + | זוהי כמות הנוזל הנשארת בכוסית בסוף הנבוליזציה. כמות זו תלויה בסוג הנבולייזר. לסוגי נבולייזרים שונים יש נפחי שארית שונים. ככל שכמות הנוזל הנשארת קטנה יותר - כמות התרופה שרוססה גדולה יותר, במלים אחרות - יעילות המכשיר טובה יותר. בנבולייזר בעל נפח שארית קטן - מספיק להכניס בכוסית כמות התחלתית קטנה - למשל 2.5-2 מיליליטר. לעומת זאת בנבולייזר עם נפח שארית גדול (יותר מ-1 מיליליטר) יש להכניס לכוסית 3–4 מיליליטר. נפח מילוי גדול יותר מאריך את משך הנבוליזציה. | ||
| − | + | ;תכונות פיזיקאליות של התרופה: | |
| − | |||
| − | |||
| − | ;תכונות פיזיקאליות של התרופה | ||
קיימות שתי אפשרויות לריסוס תרופה נוזלית: | קיימות שתי אפשרויות לריסוס תרופה נוזלית: | ||
| − | # תרופה המומסת באופן מלא בנוזל (Solution), בדרך כלל תמיסה מלח פיזיולוגית ( | + | # תרופה המומסת באופן מלא בנוזל (Solution), בדרך כלל תמיסה מלח פיזיולוגית (NaCL{{כ}} 0.9 אחוז) |
| − | # תרופה כתרחיף (Suspension): מצב בו חלקיקי התרופה צפים בנוזל | + | # תרופה כתרחיף (Suspension): מצב בו חלקיקי התרופה צפים בנוזל |
| + | {{רווח קשיח}} | ||
חלוקה זו חשובה משום שאי אפשר לתת תרופה כתרחיף דרך נבולייזר אולטראסוני אלא רק בנבולייזר סילוני. | חלוקה זו חשובה משום שאי אפשר לתת תרופה כתרחיף דרך נבולייזר אולטראסוני אלא רק בנבולייזר סילוני. | ||
== מצבים קליניים לטיפול בנבולייזרים == | == מצבים קליניים לטיפול בנבולייזרים == | ||
| − | + | * '''ילדים''': אסתמה, לרינגיטיס ([[Laryngitis]]), ברונכיוליטיס ([[Bronchiolitis]]) | |
| − | * '''ילדים''': אסתמה, לרינגיטיס, ברונכיוליטיס | + | * '''פגים''': [[Respiratory Distress Syndrome]]{{כ}}{{כ}} (RDS) ו-[[Bronchopulmonary Dysplasia]]{{כ}} (BPD) |
| − | * '''פגים''': | + | * '''מבוגרים''': אסתמה, [[COPD]] |
| − | * '''מבוגרים''': אסתמה, COPD | + | * '''קשישים''': [[מחלות דרכי הנשימה]] ובעיקר COPD |
| − | * '''קשישים''': מחלות דרכי הנשימה ובעיקר COPD | ||
* '''מחלקה לטיפול נמרץ''': מצבי חולי הדורשים טיפול נשימתי | * '''מחלקה לטיפול נמרץ''': מצבי חולי הדורשים טיפול נשימתי | ||
* '''שונות''': | * '''שונות''': | ||
| − | ** Cystic Fibrosis | + | ** [[Cystic Fibrosis]] |
| − | ** HIV | + | ** [[HIV]] |
| − | ** טיפול פליאטיבי | + | ** [[טיפול פליאטיבי]] |
| − | ** ברונכיאקטזיות | + | ** [[ברונכיאקטזיות]] (Bronchiectasis) |
** נבולייזרים לברור אבחנתי | ** נבולייזרים לברור אבחנתי | ||
=== ילדים === | === ילדים === | ||
| − | + | ;כללי: | |
| − | ;כללי | + | משאפים עם תאי תיווך (Spacer) זולים יותר ממכשירי אינהלציה ומועדפים לטיפול בילדים. יחד עם זה במקרים בהם ילדים לא יכולים "לסבול" שימוש במסיכות וספייסרים מסיבות שונות, או כאשר יש צורך לרסס תרופות אשר אינן קיימות במשאפים, יש לתת הטיפול דרך נבולייזרים. בכל מקרה (ספייסרים או נבולייזרים) יש לעודד ילדים לנשום דרך הפה וכן דרך פיה ולא דרך האף. |
| − | משאפים עם תאי תיווך ( | ||
ה'''שימוש בנבולייזרים במצבים קליניים שונים בילדים:''' | ה'''שימוש בנבולייזרים במצבים קליניים שונים בילדים:''' | ||
| − | ;אסתמה | + | ;אסתמה: |
| − | יש לטפל על-פי הנחיות | + | יש לטפל על-פי הנחיות ההסתדרות הרפואית בישראל ועדכון GINA{{כ}} (Global Initiative for Asthma). |
'''בטיפול מונע קבוע''' - רצוי להשתמש באמצעים אחרים מנבולייזרים כמו משאפים רגילים עם ספייסרים או משאפי אבקה. | '''בטיפול מונע קבוע''' - רצוי להשתמש באמצעים אחרים מנבולייזרים כמו משאפים רגילים עם ספייסרים או משאפי אבקה. | ||
| − | '''בהתחדדות''' של אסתמה יש חשיבות להערכת חומרת ההתקף ולטיפול מהיר. | + | '''בהתחדדות''' של אסתמה יש חשיבות להערכת חומרת ההתקף ולטיפול מהיר. אף על פי שמקובל כבר יותר לטפל במשאפים וספייסרים הרי יש מקום גם לטיפול בנבולייזרים, בעיקר אם רוצים גם לטפל בחמצן. |
| − | |||
| − | |||
| − | + | '''בהתקף קשה''' יש לתת [[מרחיבי סמפונות]] בתכיפות גבוהה בהתחלה (כל 20 דקות). מחקרים מבוקרים הראו שאין יתרון לנבולייזר על פני משאף עם ספייסר. | |
| − | + | ניתן לשקול טיפול מתמשך Continuous nebulization של [[ונטולין]] בעיקר במחלקות טיפול נמרץ. | |
| − | |||
| − | + | ;לרינגיטיס: | |
| + | בטיפול בלרינגיטיס וכן במצבים קשים למניעת צנרור קנה (אינטובציה) וייצוב חולים לפני העברה לטיפול נמרץ, מקובל להשתמש ב[[אדרנלין]] (3–5 מיליליטר של תמיסת 1:1000). | ||
| − | + | האפקט קצר טווח (1–2 שעות) ויש להיות מודעים לחזרה מחדש של התופעות. הטיפול אינו מסוכן. | |
| − | + | גם סטרואידים באינהלציה (אמפולות [[Budesonide|בודזונייד רספיולס]] כל 6 שעות או [[Fluticasone|פלוטיקזון נבולס]]) מקובלים לטיפול. | |
| − | |||
| − | * ההסכמה שבהבנה היום בספרות, כולל מחקרי Cochrane, היא שכאשר מדובר בתינוקות המגיעים למיון או לאשפוז באבחנה של ברונכיוליטיס, אשר היו בריאים קודם (מתחת לגיל חצי שנה וללא אקזמה אטופית או צפצופים בעברם) - אין מקום לטיפול בסטרואידים | + | ;ברונכיוליטיס: |
| − | * לגבי בטא אגוניסטים או אדרנלין: רק | + | במשך השנים נעשו ניסיונות רבים לטפל בברונכיוליטיס בעזרת אינהלציות של חומרים שונים כמו: [[Beta-adrenergic agonist|בטא אגוניסטים]] או אדרנלין, סטרואידים, [[Ribavirin|ריבאווירין]] וכן תמיסה פיזיולוגית היפרטונית (סליין היפרטוני). |
| − | * התכשיר האנטי וירלי ריבאווירין עורר תקוות גדולות שנכזבו. שוב צריך להדגיש שמדובר בתינוקות בריאים בשלב חד - עניין שונה לגמרי מתינוקות עם חסר אימוני כמו אחרי השתלת מח עצם | + | * ההסכמה שבהבנה היום בספרות, כולל מחקרי Cochrane, היא שכאשר מדובר בתינוקות המגיעים למיון או לאשפוז באבחנה של ברונכיוליטיס, אשר היו בריאים קודם (מתחת לגיל חצי שנה וללא [[Atopic dermatitis|אקזמה אטופית]] או צפצופים בעברם) - אין מקום לטיפול בסטרואידים |
| + | * לגבי בטא אגוניסטים או אדרנלין: רק לעיתים יש שיפור לטווח קצר, אך התרופות לא משפיעות על הצורך באשפוז ומשך האשפוז | ||
| + | * התכשיר האנטי וירלי (Anti-viral) ריבאווירין עורר תקוות גדולות שנכזבו. שוב צריך להדגיש שמדובר בתינוקות בריאים בשלב חד - עניין שונה לגמרי מתינוקות עם חסר אימוני כמו אחרי [[השתלת מח עצם]] | ||
| − | |||
| − | + | '''תמיסה פיזיולוגית היפרטונית''': דווח על הצלחה בטיפול עם תמיסה פיזיולוגית היפרטונית. גישה זו מתבססת ספציפית על הפתופיזיולוגיה של ברונכיוליטיס (שהיא שונה מאסתמה) ומטרתה לטפל ב[[בצקת בדרכי הנשימה|בצקת בדופן דרכי הנשימה]] ובהפרשות המרובות. מחקרים אלה מראים שיפור סימפטומטי וקיצור ימי אשפוז עם פרופיל בטיחותי מצוין. סקירת Cochrane עדכנית ממליצה על טיפול זה בברונכיוליטיס. המינון שניתן - 4 מיליליטר סליין היפרטוני 3 אחוזים עם 0.5 מיליליטר בטא-אגוניסט (ונטולין או [[Terbutaline|בריקלין]] או אדרנלין), זאת כדי למנוע ברונכוספזם (Bronchospasm). | |
| − | * חוסר סורפקטנט בשלב המוקדם של RDS ניתן לטיפול בעזרת אינהלצית סורפקטנט | + | ===פגים=== |
| − | * | + | * חוסר [[סורפקטנט]] בשלב המוקדם של RDS ניתן לטיפול בעזרת אינהלצית סורפקטנט אף על פי שהדרך המקובלת היא הזרקה תוך קנית של הסורפקטנט |
| + | * Bronchopulmonary dysplasia{{כ}}: יש מידע סותר לגבי יעילות של סטרואידים ואין מספיק מידע על תופעות הלוואי. יש עדויות מספר על יעילות קצרת טווח של מרחיבי סמפונות בתינוקות מונשמים אך הבעיה העיקרית היא אבוד תרופה בדפנות צנרת ההנשמה | ||
=== מבוגרים === | === מבוגרים === | ||
| − | + | ;אסתמה: | |
| − | ;אסתמה | ||
יש התוויה לטיפול בנבולייזרים בהתקפים ובאסתמה כרונית: | יש התוויה לטיפול בנבולייזרים בהתקפים ובאסתמה כרונית: | ||
'''התקף חד''' - יש לתת חמצן במקום אוויר להפעלת הנבולייזר. | '''התקף חד''' - יש לתת חמצן במקום אוויר להפעלת הנבולייזר. | ||
| − | '''אסתמה כרונית'''{{ש}}כאשר מומלץ לחולה על טיפול בנבולייזר יש לוודא שהוא מקבל הוראות הדרכה מלאות, לצרף | + | '''אסתמה כרונית'''{{ש}}כאשר מומלץ לחולה על טיפול בנבולייזר יש לוודא שהוא מקבל הוראות הדרכה מלאות, לצרף תוכנית טיפולית כתובה ולעקוב באופן רציף אחרי החולה. |
מומלץ טיפול בנבולייזרים רק באסתמה לא מאוזנת קשה ובאופן הבא בלבד: | מומלץ טיפול בנבולייזרים רק באסתמה לא מאוזנת קשה ובאופן הבא בלבד: | ||
| − | * נעשתה אבחנה שאכן מדובר באסתמה | + | * נעשתה אבחנה שאכן מדובר באסתמה |
| − | * יש רברסיביליות של לפחות 200 | + | * יש רברסיביליות של לפחות 200 מיליליטר ב־FEV1{{כ}} (Forced expiratory volume) או 60 ליטר/דקה במד נשיפה אחרי מרחיב סמפונות |
| − | * לאחר שנכשל ניסיון טיפולי במרחיבי סמפונות דרך משאפים | + | * לאחר שנכשל ניסיון טיפולי במרחיבי סמפונות דרך משאפים |
| − | מינון מקובל | + | {{רווח קשיח}} |
| + | |||
| + | מינון מקובל הוא 2.5 מיליגרם ונטולין או 5 מיליגרם בריקלין. [[Ipratropium bromide|איפראטרופיום ברומיד]]: 250 עד 500 מיקרוגרם | ||
'''שימוש בסטרואידים''' - אין מחקרים מבוקרים על יעילות של סטרואידים באינהלציה על ידי נבולייזר בהשוואה למשאף במבוגרים באסתמה כרונית. ייתכן וטיפול כזה יכול להוריד תלות בסטרואידים פומיים. | '''שימוש בסטרואידים''' - אין מחקרים מבוקרים על יעילות של סטרואידים באינהלציה על ידי נבולייזר בהשוואה למשאף במבוגרים באסתמה כרונית. ייתכן וטיפול כזה יכול להוריד תלות בסטרואידים פומיים. | ||
| − | ;COPD | + | ;COPD: |
| − | '''החמרות או התקפי קוצר נשימה:''' | + | '''החמרות או התקפי קוצר נשימה:''' |
| + | |||
| + | '''בהתקף קל''' רצוי לטפל במרחיבי סימפונות במשאפים (ונטולין, בריקלין, [[Aerovent|ארובנט]] או משאפים משולבים; במקרים קשים יותר ניתן לטפל באינהלציות ונטולין (5-2.5 מיליגרם) או בריקלין (10-5 מיליגרם) או ארובנט (200 מיקרוגרם) כל 6-4 שעות ליום יומיים עד לשיפור קליני. | ||
'''במקרים קשים''', או במקרים שלא מגיבים למרחיב סימפונות יחיד ניתן לשלב ונטולין (בריקלין) עם ארובנט. | '''במקרים קשים''', או במקרים שלא מגיבים למרחיב סימפונות יחיד ניתן לשלב ונטולין (בריקלין) עם ארובנט. | ||
| − | אם יש צורך באשפוז ויש עדות לצבירת | + | אם יש צורך באשפוז ויש עדות לצבירת [[CO2]] יש לתת טיפולים בנבולייזרים עם אוויר ולא עם חמצן. לקראו השחרור מאשפוז רצוי להעביר הטיפול למשאפים. |
| − | ;טיפול ביתי | + | ;טיפול ביתי: |
| − | ניתן | + | ניתן בדרך כלל לתת הטיפול דרך משאפים. רק מיעוט חולים יזדקק לטיפול בנבולייזר באורח קבוע. לפני מתן נבולייזר מומלצת הערכה הכוללת אימות האבחנה, הערכה של יעילות טיפולים על ידי סימפטומים ותגובה חיובית במד נשיפה. |
=== קשישים === | === קשישים === | ||
| − | + | * נבולייזרים לבני 65 ומעלה ניתנים בדרך כלל לטיפול במרחיבי סימפונות במינון גבוה לחולי COPD קשים או אסתמה קשה, או במקרים קלים יותר כאשר החולה לא הצליח להשתמש במשאפים | |
| − | * נבולייזרים לבני 65 ומעלה ניתנים | + | * מועמד לטיפול בנבולייזר צריך לעבור הערכה ואימות של יעילות הטיפול. קשישים ללא הפרעה קוגניטיבית יוכלו למלא יומן סימפטומים ומד נשיפה כמו חולים צעירים יותר |
| − | * מועמד לטיפול בנבולייזר צריך לעבור הערכה ואימות של יעילות הטיפול. קשישים ללא הפרעה קוגניטיבית יוכלו למלא יומן סימפטומים ומד נשיפה כמו חולים צעירים יותר | + | * לחלק ניכר מהקשישים יש [[בעיות קוגניטיביות]], [[בעיות קואורדינציה]] ו[[פגיעה בזיכרון|זיכרון]] או [[חולשה מוטורית]] שימנעו שימוש נכון במשאפים וידרשו הערכה של טיפול בנבולייזר |
| − | * לחלק ניכר מהקשישים יש בעיות קוגניטיביות, בעיות קואורדינציה | + | * עם העלייה בגיל התגובה לביטא אגוניסטים קטנה יותר, ולכן יש לשקול מתן [[t:Anticholinergics - R03BB|אנטיכולינרגיים]]. בקשישים יש גם שכיחות גבוהה של [[גלאוקומה]] ו[[הגדלת הערמונית]]. על מנת להפחית סכנה של נזק לעיניים מומלץ טיפול דרך פיה ולא מסיכה |
| − | * עם העלייה בגיל התגובה | + | {{רווח קשיח}} |
| − | + | ;התאמת הטיפול: | |
| − | ;התאמת הטיפול | ||
בחירת הטיפול במסכה או דרך פיה נעשית בתיאום עם המטופל. | בחירת הטיפול במסכה או דרך פיה נעשית בתיאום עם המטופל. | ||
בהתקף חד המטופלים מעדיפים בדרך כלל נבולייזר על פני משאפים (ייתכן עקב הרושם שנבולייזר מועדף בשימוש בבתי חולים ומאחר ונבולייזר מספק כמות גדולה של חומר בהשאפה). | בהתקף חד המטופלים מעדיפים בדרך כלל נבולייזר על פני משאפים (ייתכן עקב הרושם שנבולייזר מועדף בשימוש בבתי חולים ומאחר ונבולייזר מספק כמות גדולה של חומר בהשאפה). | ||
| − | במהלך פינוי באמבולנס יש צורך במתן השאפה כאשר הגז לייצור התרסיס הוא חמצן. לחולי מחלת ריאה כרונית (COPD) החמצן מותר עד לנסיעה של 15 דקות. מעבר לכך יש צורך במעקב ריווי חמצן צמוד על מנת לשמור על ריוויון החמצן בערכים 92 | + | במהלך פינוי באמבולנס יש צורך במתן השאפה כאשר הגז לייצור התרסיס הוא חמצן. לחולי מחלת ריאה כרונית (COPD) החמצן מותר עד לנסיעה של 15 דקות. מעבר לכך יש צורך במעקב ריווי חמצן צמוד על מנת לשמור על ריוויון החמצן בערכים 92-90 אחוזים ועל מנת למנוע צבירת דו תחמוצת הפחמן. |
=== מצבי חולי שונים === | === מצבי חולי שונים === | ||
| − | |||
==== Cystic Fibrosis ==== | ==== Cystic Fibrosis ==== | ||
| + | * '''מרחיבי סימפונות''': | ||
| + | {{רווח קשיח}} | ||
| + | ;בשגרה | ||
| + | בחלק מהחולים בסיסטיק פיברוזיס יש הצרות דרכי הנשימה המגיבה למרחיבי סימפונות. בחולים אלו הסובלים מצפצופים או בכאלה המדגימים שיפור קליני או בתפקודי ריאות לאחר מתן מנה של ביטא-אגוניסטים ניתן לנסות טיפול ממושך במרחיבי סימפונות. | ||
| − | + | בנוסף לכך ייתכן ויש יתרון לטיפול קבוע במרחיבי סימפונות לשיפור תפקוד תאי הריסים המצפים את מערכת הנשימה. ניסיון טיפולי ארוך טווח במרחיבי סימפונות יש לבצע רק במצב קליני יציב ויש לעקוב אחרי תפקודי הריאות. אין מחקרים שהשוו נבולייזרים למשאפים ידניים ב-CF. | |
| − | + | ;בזמן החמרות: | |
| − | |||
| − | |||
| − | |||
| − | |||
| − | ;בזמן החמרות | ||
יש לשקול תמיד מתן מרחיבי סימפונות בהחרפות נשימתיות. המינון דומה באסתמה או COPD. | יש לשקול תמיד מתן מרחיבי סימפונות בהחרפות נשימתיות. המינון דומה באסתמה או COPD. | ||
| − | ;פיזיותרפיה | + | ;פיזיותרפיה: |
| − | מרחיבי סימפונות משפרים כיוח (פינוי מוקוצילארי), ועשויים לעזור כטיפול לפני פיזיותרפיה. | + | מרחיבי סימפונות משפרים כיוח (פינוי מוקוצילארי), ועשויים לעזור כטיפול לפני פיזיותרפיה. עם זאת, אין מחקרים קליניים שאישרו זאת. |
| − | ;סטרואידים | + | ;סטרואידים: |
| − | + | אף על פי שמחקרים הראו שלמתן ממושך של [[פרדניזון]] דרך הפה השפעה מועילה בטיפול בסיסטיק פיברוזיס, אין עדויות מחקריות ליעילות של סטרואידים בשאיפה CFO. | |
| + | * '''[[t:Dornase alfa|rhDNase]] (פולמוזים)''' | ||
| − | + | יש להתחיל טיפול ומעקב רק במרכז מוכר לטיפול של סיסטיק פיברוזיס ולפי הוראות רופא מומחה. המינון המקובל הוא 2.5 מיליגרם (1 אמפולה) פעם ביום. ברוב המקרים ניתן להתחיל בטיפול אמבולטורי ועם מכשירים מאושרים לטיפול בתרופה זו. יש צורך במעקב קליני ואחר תפקודי הריאות. מקובל שבתוך 3 חודשים ניתן לקבוע את אופן התגובה לפי השיפור בתפקודי הריאות או הרגשתו של החולה. מחקרים שפורסמו מראים שיש תועלת בטיפול מוקדם בחולים עם מחלה קלה ותפקודי ריאה שמורים ועוד לפני שהתפתחו שינויים בולטים בסימפונות. | |
| − | + | הסיכוי להצלחה בילדים באמצעות rhDNAse הוא: | |
| − | |||
| − | הסיכוי להצלחה בילדים באמצעות rhDNAse | ||
* בחולים עם ליחה מוגלתית | * בחולים עם ליחה מוגלתית | ||
* בחולים עם יותר מהתלקחות אחת בשנה של אירוע הפרעה נשימתית | * בחולים עם יותר מהתלקחות אחת בשנה של אירוע הפרעה נשימתית | ||
| − | * בחולים עם FVC קטן מ-80 | + | * בחולים עם FVC{{כ}} (Forced Vital Capacity) קטן מ-80 אחוזים מהצפוי |
* בחולים עם היענות טובה לטיפולים קודמים | * בחולים עם היענות טובה לטיפולים קודמים | ||
| − | ישנם מחקרים המראים יעילות טיפול | + | ישנם מחקרים המראים יעילות טיפול ב-rhDNase בחולי CF עם מחלת ריאות קלה. הטיפול מאט את קצב התקדמות המחלה. לכן בכל מקרה מומלץ להתחיל בטיפול ל-3 חודשים, ולשקול המשך המתן לפי התגובה. |
| − | + | * '''אנטיביוטיקה''': | |
| − | * '''אנטיביוטיקה''' | + | {{רווח קשיח}} |
| − | מתן אינהלציות אנטיביוטיקה ב- CF עשוי לעכב או למנוע הופעת מושבות מוקדמת עם פסאודומונאס אארוגינוזה שתגרום ל'התיישבות' כרונית. בחולים עם 'התיישבות' כרונית המטרה בטיפול היא למנוע הידרדרות קלינית. | + | מתן אינהלציות [[אנטיביוטיקה]] ב-CF עשוי לעכב או למנוע הופעת מושבות מוקדמת עם [[פסאודומונאס אארוגינוזה]] שתגרום ל'התיישבות' כרונית. בחולים עם 'התיישבות' כרונית המטרה בטיפול היא למנוע הידרדרות קלינית. |
| − | הערכה של הצלחת הטיפול תיעשה | + | הערכה של הצלחת הטיפול תיעשה על ידי הערכה [[ספירומטריה|ספירומטרית]], הקטנה בכמות הליחה ובצורך למתן אנטיביוטיקה תוך ורידית ושיפור סובייקטיבי. |
| − | יש להפסיק הטיפול בהיעדר תגובה קלינית, או בנוכחות של תופעות לוואי, אי היענות או בידוד של זני חיידקים מסוג בורקהולדריה ספציה באופן קבוע. | + | יש להפסיק הטיפול בהיעדר תגובה קלינית, או בנוכחות של תופעות לוואי, אי היענות או בידוד של זני חיידקים מסוג [[בורקהולדריה ספציה]] באופן קבוע. |
| − | התרופות המקובלות לטיפול באינהלציה הן טוברמיצין, גנטמיצין אמיקצין | + | התרופות המקובלות לטיפול באינהלציה הן [[טוברמיצין]], [[גנטמיצין]], [[אמיקצין]] ו[[קוליסטין]]. התכשירים הניתנים היו תכשירים שיועדו למתן תוך ורידי. נכנסה לישראל התרופה TOBI (טוברמיצין) אשר פותחה ואושרה לטיפול באינהלציה. בקרוב צפויות להופיע תרופות אנטיביוטיות נוספות כמו [[t:Aztreonam|אזטריאונם]] וקוליסטין בהרכב ומבנה המתאים לאינהלציה. רצוי לבדוק קודם מנת מבחן של האנטיביוטיקה ולשקול (עקב אפשרות של ברונכוספזם) טיפול מוקדם על ידי מרחיב סימפונות. |
| − | ;נבולייזרים לאנטיביוטיקה | + | ;נבולייזרים לאנטיביוטיקה: |
במתן אנטיביוטיקה רצוי שהמדחס יהיה בעל ספיקה של 6 ליטר/דקה לפחות. מומלץ גם נבולייזר מסוג | במתן אנטיביוטיקה רצוי שהמדחס יהיה בעל ספיקה של 6 ליטר/דקה לפחות. מומלץ גם נבולייזר מסוג | ||
| − | . | + | .Breath-enhanced open vent |
| − | יש להכין את התמיסה רק לפני השימוש. יש להחליף מחטים ומזרקים | + | יש להכין את התמיסה רק לפני השימוש. יש להחליף מחטים ומזרקים על פי הוראות היצרן. |
| − | ישנם חומרים אשר נבוליזציה שלהם יוצרת קצף המפריע לטיפול. במקרים כאלה מומלץ להמיס את התרופה במים מזוקקים במקום בתמיסה פיזיולוגית (למשל-קולירצין). כמו כן יש להשתמש בתמיסה מיד לאחר הכנתה ולא לשמור במקרר בשל חשש להתפרקות האנטיביוטיקה. | + | ישנם חומרים אשר נבוליזציה שלהם יוצרת קצף המפריע לטיפול. במקרים כאלה מומלץ להמיס את התרופה במים מזוקקים במקום בתמיסה פיזיולוגית (למשל-[[קולירצין]]). כמו כן יש להשתמש בתמיסה מיד לאחר הכנתה ולא לשמור במקרר בשל חשש להתפרקות האנטיביוטיקה. |
סביבה לחה היא מצע לגדילת חיידקים. יש לכן לנקות היטב נבולייזרים המשמשים לאנטיביוטיקה לאחר כל שימוש. | סביבה לחה היא מצע לגדילת חיידקים. יש לכן לנקות היטב נבולייזרים המשמשים לאנטיביוטיקה לאחר כל שימוש. | ||
| שורה 246: | שורה 236: | ||
כל הציוד המתכלה שבו משתמשים למתן אנטיביוטיקה בנבולייזרים צריך להיות רק לחולה יחיד. | כל הציוד המתכלה שבו משתמשים למתן אנטיביוטיקה בנבולייזרים צריך להיות רק לחולה יחיד. | ||
| − | בחולים עם זני חיידקים מסוג פסאודומונאס וספציה-רצוי להשתמש בנבולייזרים נפרדים ויש לעבוד | + | בחולים עם זני חיידקים מסוג פסאודומונאס וספציה-רצוי להשתמש בנבולייזרים נפרדים ויש לעבוד על פי הוראות הניקיון המקומיות בכל יחידה. רצוי לרסס אנטיביוטיקה בחדרים נפרדים ורצוי לחבר לנבולייזר מערכת ונטילציה. ייתכן ויש מקום גם לחדר נפרד (סגור עם חלון פתוח) בטיפול ביתי. |
| − | יש חולים אשר ייתכן ויצטרכו להשתמש ביותר ממכשיר אחד, | + | יש חולים אשר ייתכן ויצטרכו להשתמש ביותר ממכשיר אחד, לדוגמה חולה סיסטיק פיברוזיס אשר צריך לקבל אנטיביוטיקה, מרחיבי סימפונות ו-rhDNase. במצב זה בו ייתכן ומכשיר יחיד אינו מתאים לכל התרופות - קיימת אפשרות לחוסר היענות לטיפול עקב הסרבול וחוסר הנוחות. |
| + | * '''Hypertonic Saline''': | ||
| − | + | מחקרים מאוסטרליה ומארצות הברית שפורסמו הראו שתמיסה פיזיולוגית היפרטונית משפרת [[תפקודי ריאות]] ומאיטה את קצב ההידרדרות של חולי סיסטיק פיברוזיס. המלח בתמיסה מעודד יציאת מים לנוזל המצפה את מערכת הנשימה ובכך מרכך את הליחה. הריכוז המומלץ הוא 7-5 אחוזים וצורת המתן 4 סנטימטר-מעוקב פעמיים עד 3 פעמים ביום (ניתן להכין בבית המרקחת תמיסה בריכוז של 7 אחוזים על ידי ערבוב של 3 מיליליטר תמיסה בריכוז של 0.9 אחוז עם 6 מיליליטר תמיסה בריכוז של 10 אחוזים). תופעת לוואי אפשרית של תמיסה היפרטונית היא ברונכוספזם, ולכן יש לתת אינהלציה של ונטולין לפני מתן התמיסה כדי למנוע תופעה זו. | |
| − | |||
| − | מחקרים מאוסטרליה | ||
| − | ישנם מחקרים המראים כי סדר מתן האינהלציה בחולי סיסטיק פיברוזיס שמקבלים מספר | + | ישנם מחקרים המראים כי סדר מתן האינהלציה בחולי סיסטיק פיברוזיס שמקבלים מספר תרופות באינהלציה חשוב. מומלץ שהסדר יהיה: מרחיב סימפונות, תמיסה פיזיולוגית היפרטונית, פיזיותרפיה נשימתית, פולמוזים (Dnase), סטרואידים, אנטיביוטיקה. |
==== HIV ==== | ==== HIV ==== | ||
| + | [[t:Pentamidine|פנטמידין]] באינהלציה למניעה של [[דלקת ריאות]] על ידי זיהום של פנאומוציסטיס קאריני ([[PCP]]), הוא פחות יעיל מטיפול פומי ב[[Resprim|קוטרימוקסאזול]] דאפסון. | ||
| − | + | קיימת התוויה לטיפול מונע (ראשוני) כעד פנאומוציסטיס קאריני אצל חולה HIV עם: CD4 קטן מ-200 למיליליטר, יחס CD4 לסך הלימפוציטים 1:5, חום מסיבה לא ברורה או פטרת בפה. | |
| − | |||
| − | קיימת התוויה לטיפול מונע (ראשוני) כעד פנאומוציסטיס קאריני אצל חולה HIV עם: CD4 קטן מ-200 | ||
לאחר אפיזודה ראשונה של PCP יש אינדיקציה לטיפול מונע (שניוני). | לאחר אפיזודה ראשונה של PCP יש אינדיקציה לטיפול מונע (שניוני). | ||
| − | + | פנטמידין באינהלציה אינו יעיל ב-PCP קשה. | |
| − | '''שיטה''': יש להפסיק עישון לפחות שעתים קודם לטיפול. יש לטפל קודם במרחיבי סימפונות. יש לתת הדרכה לצוות לגבי התרופה. ניתן לרסס תמיסת פנטמידין מוכנה (300 | + | '''שיטה''': יש להפסיק [[עישון]] לפחות שעתים קודם לטיפול. יש לטפל קודם במרחיבי סימפונות. יש לתת הדרכה לצוות לגבי התרופה. ניתן לרסס תמיסת פנטמידין מוכנה (300 מיליגרם ב-5 מיליליטר) או אמפולות של אבקה (300 מיליגרם) יחד עם 3–5 מיליליטר מים להזרקה. |
| − | '''למניעה''': נותנים 300 - 150 | + | '''למניעה''': נותנים 300-150 מיליגרם פנטאמידין פעם בחודש. |
| − | '''לטיפול''': נותנים 600 | + | '''לטיפול''': נותנים 600 מיליגרם ליום למשך 21 יום בתוספת מתן תוך ורידי ב-5-3 ימים ראשונים. |
==== ברונכיאקטזיות ==== | ==== ברונכיאקטזיות ==== | ||
| − | + | * הטיפול בברונכיאקטזיות דומה לטיפול ב-CF מבחינת הצורך בניקוז הליחה ומניעה של זיהומים חוזרים | |
| − | * הטיפול בברונכיאקטזיות דומה לטיפול ב-CF מבחינת הצורך בניקוז הליחה ומניעה של זיהומים חוזרים | + | * כאשר טיפול פומי משולב בפיזיותרפיה נכשל, יש מקום לניסיון טיפולי ארוך טווח באינהלציות אנטיביוטיקה בתוספת לפיזיותרפיה. המינון והתכיפות דומים לאלה בסיסטיק פיברוזיס |
| − | * כאשר טיפול פומי משולב בפיזיותרפיה נכשל, יש מקום לניסיון טיפולי ארוך טווח באינהלציות אנטיביוטיקה בתוספת לפיזיותרפיה. המינון והתכיפות דומים לאלה בסיסטיק פיברוזיס | + | * להערכת הצלחת הטיפול יש לבצע הערכה קלינית של סימפטומים, כמות הליחה וכן מידת ההחמרות |
| − | * להערכת הצלחת הטיפול יש לבצע הערכה קלינית של סימפטומים, כמות הליחה וכן מידת ההחמרות | + | * בחלק קטן מהחולים יש מקום גם למרחיבי סימפונות. הצורך והתגובה יוערכו בדומה לחולים עם אסתמה או COPD |
| − | * בחלק קטן מהחולים יש מקום גם למרחיבי סימפונות. הצורך והתגובה יוערכו בדומה לחולים עם אסתמה או COPD | ||
==== מחלקה לטיפול נמרץ ==== | ==== מחלקה לטיפול נמרץ ==== | ||
| − | |||
'''כללי''': טיפול בנבולייזרים בחולים מונשמים עלול להיות פחות יעיל עקב ההנשמה אשר מפחיתה הגעה לריאות של אירוסול בכל צורה שהיא. | '''כללי''': טיפול בנבולייזרים בחולים מונשמים עלול להיות פחות יעיל עקב ההנשמה אשר מפחיתה הגעה לריאות של אירוסול בכל צורה שהיא. | ||
| − | '''ההתוויות''': חסימת דרכי אוויר חריפה: | + | '''ההתוויות''': חסימת דרכי אוויר חריפה: ביטא אגוניסטים, אנטיכולינרגיים. |
ייתכן שיש ערך לטיפולים הבאים: | ייתכן שיש ערך לטיפולים הבאים: | ||
| שורה 289: | שורה 275: | ||
* סורפקטנט ARDSO | * סורפקטנט ARDSO | ||
* אנטיביוטיקה בזיהומים ריאתיים | * אנטיביוטיקה בזיהומים ריאתיים | ||
| − | * נגזרות פרוסטאציקלין | + | * נגזרות [[t:Prostaglandin analogues - S01EE|פרוסטאציקלין]] [[יתר לחץ דם ריאתי|ביתר לחץ דם ריאתי]] |
* RIBAVIRIN לאדנו RSV^AJHM | * RIBAVIRIN לאדנו RSV^AJHM | ||
| + | {{רווח קשיח}} | ||
| − | '''שיטות''': ניתן לחבר נבולייזר לספייסר בזרוע השאיפתית של המנשם או דרך T Piece לא יותר מ-30 | + | '''שיטות''': ניתן לחבר נבולייזר לספייסר בזרוע השאיפתית של המנשם או דרך T Piece לא יותר מ-30 סנטימטר Y Pieced. יש לתת זרימת גז גבוהה ויש להפסיק לחלוח לפני ובמשך הנבוליזציה כיוון שהוא מגדיל את גודל הטיפות בתרסיס הנשאף. |
נבולייזר אולטראסוני: יש לדלל את התרופה ולמלא את כל הכוסית. גם כאן יש להפסיק פעולת הלחלוח (הומידיפייר). | נבולייזר אולטראסוני: יש לדלל את התרופה ולמלא את כל הכוסית. גם כאן יש להפסיק פעולת הלחלוח (הומידיפייר). | ||
| שורה 299: | שורה 286: | ||
==== טיפול פליאטיבי ==== | ==== טיפול פליאטיבי ==== | ||
| − | + | * ניתן להשתמש בנבולייזרים כטיפול תומך לחולים המשתעלים או מתקשים בנשימה, למשל על ידי מרהיבי סימפונות | |
| − | * ניתן להשתמש בנבולייזרים כטיפול תומך לחולים המשתעלים או מתקשים בנשימה, למשל | + | * במקרים של [[שיעול|שיעול יבש]] מטריד על רקע [[גידול]] בדרכי הנשימה, ניתן להשתמש ב-2 אחוז [[לידוקאין]] (2–5 מיליליטר). למניעת ברונכספזם מומלץ טיפול מקדים במרחיבי סימפונות. יש להימנע מאכילה ושתייה כשעה אחרי הטיפול בשל היעדר רפלקס השיעול והבליעה |
| − | * במקרים של שיעול יבש מטריד על רקע גידול בדרכי הנשימה, ניתן להשתמש ב-2 | + | * ניתן לרסס [[אופיאטים]] להקלה של [[קוצר נשימה]]. כאן מומלץ טיפול מקדים של מרחיבי סימפונות. יש לעשות טיטראציה של המנון ולעלות במינון לפי התגובה |
| − | * ניתן לרסס אופיאטים להקלה של קוצר נשימה. כאן מומלץ טיפול מקדים של מרחיבי סימפונות. יש לעשות טיטראציה של המנון ולעלות במינון לפי התגובה | + | * ניתן לרסס סטרואידים לטיפול ב[[Stridor|סטרידור]], [[לימפנגיטיס קארצינומטוזה]] או נזק מהקרנות - אך יעילותם לא מוכחת |
| − | * ניתן לרסס סטרואידים לטיפול | ||
== שימוש בנבולייזרים לצורך ברור אבחנתי == | == שימוש בנבולייזרים לצורך ברור אבחנתי == | ||
| − | |||
=== כיח מגורה === | === כיח מגורה === | ||
| + | השאפת תמיסה פיזיולוגית היפרטונית לצורך עידוד כיוח מקובלת לצורך מעקב אחר תהליכים דלקתיים בריאה וכן לקיחת כיח לתרבית במחלות כ[[שחפת]] ולאיתור Pneumocystis carinii. הפרוצדורה נעשית על ידי אינהלציה של 30-20 מיליליטר תמיסה היפרטונית ל-15-10 דקות בדרך כלל על ידי נבולייזר אולטראסוני. | ||
| − | + | יש צורך בצום של שעתיים לפחות לפני הבדיקה כדי למנוע [[הקאות ובחילות]]. יש לנקות היטב את חלל הפה. רצוי להשתמש בנבולייזר עם תפוקה גבוהה. דגימת הכיח הראשונה בדרך כלל אינה אבחנתית ומשתמשים בדגימות הבאות. לעיתים יש ירידה בחמצון בעת הבדיקה ומומלץ מעקב אחר ריווי חמצן בדם. | |
| − | |||
| − | יש צורך בצום של שעתיים לפחות לפני הבדיקה כדי למנוע הקאות ובחילות. יש לנקות היטב את חלל הפה. רצוי להשתמש בנבולייזר עם תפוקה גבוהה. דגימת הכיח הראשונה | ||
=== מבחני תגר באסתמה === | === מבחני תגר באסתמה === | ||
| − | + | לאבחנה של אסתמה ניתן להיעזר בבדיקות תגר סימפונות. בבדיקות אלה נשאף חומר (למשל [[Methacholine|מטכולין]], [[Adenosine|אדנוזין]], [[Histamine|היסטמין]]) בריכוזים עולים הגורם להתכווצות הסימפונות. בעזרת בדיקה מקבילה של תפקודי הריאות ניתן לכמת את התגובה ולהפריד בין תוצאות נורמליות לפתולוגיות. כל החומרים בהם משתמשים בבדיקות אלה ניתנים על ידי נבולייזרים. | |
| − | לאבחנה של אסתמה ניתן להיעזר בבדיקות תגר סימפונות. בבדיקות אלה נשאף חומר (למשל מטכולין, אדנוזין, היסטמין) בריכוזים עולים הגורם להתכווצות הסימפונות. בעזרת בדיקה מקבילה של | ||
=== איזוטופים רדיואקטיביים === | === איזוטופים רדיואקטיביים === | ||
| − | + | להדגמת אוורור במצבים שונים (למשל, [[תסחיף ריאתי]]) וכן להערכת הפרשת בלוטות הרוק ניתן להשתמש בנבולייזרים לריסוס אירוסולים רדיואקטיביים. | |
| − | להדגמת אוורור במצבים שונים (למשל, תסחיף ריאתי) וכן להערכת הפרשת בלוטות הרוק ניתן להשתמש בנבולייזרים לריסוס אירוסולים רדיואקטיביים. | ||
== כללי == | == כללי == | ||
| − | |||
=== מסיכה או פיה? === | === מסיכה או פיה? === | ||
| − | + | '''בדרך כלל עדיף טיפול דרך פיה'''. אם אין אפשרות לפיה, המסכה צריכה להיות מהודקת. טיפול ללא מסיכה הדוקה (Blow By) אינו יעיל כלל. בעת טיפול במסיכה אצל מבוגרים רצוי לנשום דרך הפה. ניתן היום לתת לתינוקות אינהלציות ביעילות מוכחת טובה גם על ידי כיפה (Hood), ובכך למנוע את הצורך במסכה. | |
| − | ''' | ||
'''במצבים הבאים רצויה פיה ולא מסיכה''': אנטיביוטיקה, סטרואידים, Dnase וכן בעת מתן איפראטרופיום ברומיד (ארובנט) ובחשד לגלאוקומה (כדי להימנע מהשפעה עינית). | '''במצבים הבאים רצויה פיה ולא מסיכה''': אנטיביוטיקה, סטרואידים, Dnase וכן בעת מתן איפראטרופיום ברומיד (ארובנט) ובחשד לגלאוקומה (כדי להימנע מהשפעה עינית). | ||
=== ניקוי === | === ניקוי === | ||
| − | + | יש צורך להרחיק את עודפי התרופה אשר נשארו במכשיר. יש לנקות את כוסית התרופה את הצנרת והמסיכה. | |
| − | יש צורך להרחיק את עודפי התרופה אשר נשארו במכשיר. יש לנקות את כוסית התרופה את הצנרת | ||
בשימוש במכשיר אחד אצל '''מספר מטופלים''' חובה לחטא באופן סטרילי את המכשיר לאחר כל שימוש. בשימוש אצל '''חולה בודד''' יש צורך בניקוי וחיטוי מקומי בלבד. | בשימוש במכשיר אחד אצל '''מספר מטופלים''' חובה לחטא באופן סטרילי את המכשיר לאחר כל שימוש. בשימוש אצל '''חולה בודד''' יש צורך בניקוי וחיטוי מקומי בלבד. | ||
| − | '''בטיפול כרוני''' - יש לפרק את הנבולייזר לפחות פעם ביום, לשטוף עם מים חמים ומעט סבון ולייבש. רצוי אחרי הניקוי להפעיל את הנבולייזר | + | '''בטיפול כרוני''' - יש לפרק את הנבולייזר לפחות פעם ביום, לשטוף עם מים חמים ומעט סבון ולייבש. רצוי אחרי הניקוי להפעיל את הנבולייזר "על יבש" לחצי דקה. |
| − | + | ראו הנחיות לניקיון (נספח 1). | |
| − | '''משתמשים נוספים''': כאשר על הנבולייזר מצוין " | + | '''משתמשים נוספים''': כאשר על הנבולייזר מצוין "Single use" יש להשתמש בו רק פעם אחת. כאשר כתוב "Single patient use" ניתן להשתמש בנבולייזר לאותו חולה מספר פעמים. |
=== ציוד === | === ציוד === | ||
| + | יש צורך שהמדחסים יהיו על פי תקן. יש לבדוק יעילות המדחסים אחרי כשנה. מדחס עם הספק יחד ישפיע על איכות התרסיס מהנבולייזר. | ||
| − | + | יש להתאים מדחס לנבולייזר, כך שכמות התרופה המרוססת תביא לתגובה הטיפולית המבוקשת. יש צורך לוודא יעילות של כל צרוף שכזה עם תרופות שונות וזאת או על ידי פרסומים קיימים או הפנייה למעבדה מוסמכת. | |
| − | |||
| − | יש להתאים מדחס לנבולייזר, כך שכמות התרופה המרוססת תביא לתגובה הטיפולית המבוקשת. יש צורך לוודא יעילות של כל צרוף שכזה עם תרופות שונות וזאת או | ||
יש צורך באספקה שוטפת של פיות מסיכות וצנרת. | יש צורך באספקה שוטפת של פיות מסיכות וצנרת. | ||
=== מקורות אספקה === | === מקורות אספקה === | ||
| − | |||
בישראל ניתן לרכוש נבולייזרים הנמכרים יחד עם המדחס בקופות החולים ובבתי המרקחת. | בישראל ניתן לרכוש נבולייזרים הנמכרים יחד עם המדחס בקופות החולים ובבתי המרקחת. | ||
| − | הסוג השכיח יותר | + | הסוג השכיח יותר הוא מסוג סילון ג'ט. קיימים גם נבולייזרים מסוג אולטראסוני. משווק בישראל גם נבולייזר מהדור החדש מסוג ה-Vibrating Mesh. המכשיר נמצא בשימוש בעיקר בקרב חולים הזקוקים לאינהלציות תכופות בגודל טיפות קטן במיוחד. |
אין צורך במרשם רופא לרכישת נבולייזר, אולם עם זאת חשוב שהרופא יוודא כי המטופל אכן רוכש את הנבולייזר המתאים לצרכיו, ומבצע נכון את הטיפול. מחיר המכשיר לא תמיד משקף את טיבו, ולכן יש טעם להתייעץ לפני הקניה. | אין צורך במרשם רופא לרכישת נבולייזר, אולם עם זאת חשוב שהרופא יוודא כי המטופל אכן רוכש את הנבולייזר המתאים לצרכיו, ומבצע נכון את הטיפול. מחיר המכשיר לא תמיד משקף את טיבו, ולכן יש טעם להתייעץ לפני הקניה. | ||
| − | == | + | == נספח - הוראות שימוש וניקוי נבולייזר== |
| + | ===הקדמה === | ||
| + | תרופות רבות ניתנות בשאיפה. צורת מתן זו מעביר את התרופה ישירות לדרכי הנשימה לטיפול במחלות דרכי הנשימה למשל אסתמה. | ||
| + | |||
| + | הנבולייזר עובד בעזרת אוויר בלחץ המסופק על ידי קומפרסור המותאם לכך או מצינור האוויר או החמצן הנמצא במתקן הרפואי. בעזרת האוויר בלחץ, הנבולייזר הופך את התרופה לתרסיס טיפתי בגודל מתאים להגעה לריאות. | ||
| + | |||
| + | לנבולייזר שלושה חלקים: כוסית שבה נוזל התרופה, פיה או מסיכה, צינורית פלסטיק המחברת בין הנבולייזר למדחס. | ||
| − | + | [[קובץ:נבולייזר.PNG|מרכז]] | |
| + | |||
| + | ===הוראות שימוש === | ||
| + | ===לפני הטיפול === | ||
| + | * לפני שימוש ראשון במוצר יש לפרקו ולנקותו לפי ההוראות בהמשך. יש לוודא שכל חלקי המוצר שלמים ואין בהם פגמים או סדקים | ||
| + | * יש לנקות את המוצר לאחר כל שימוש וכן לפני אחסנתו לזמן ממושך ולאחריה | ||
| + | * רחץ ידיים לפני השימוש | ||
| + | * השתמש בכוסית נבולייזר חדשה | ||
| + | * פתח את מכסה הכוסית | ||
| + | * מדוד (בעזרת מזרק או כלי מדידה) את כמות התרופה שהומלצה על ידי הרופא יחד עם הנוזל הנוסף (בדרך כלל תמיסה פיזיולוגית/מים להזרקה), והוסף אל תוך כוסית הנבולייזר | ||
| + | * אם הומלץ על שימוש באמפולות פלסטיק (עם תרופה מוכנה), פתח את האמפולה על ידי סיבוב, לחץ וסחוט את תוכנה אל הכוסית | ||
| + | * יש להבריג חזרה את המכסה לכוסית ולסגור בכוח כדי למנוע נזילה של התרופה או בריחה של האוויר המסופק בלחץ. בריחה של אוויר תקטין את יעילות הנבולייזר ותאריך את משך הזמן הנחוץ לסיום התרופה בכוסית | ||
| + | * חבר את צינור האוויר מהמדחס אל הנבולייזר | ||
| + | * חבר פיה או מסיכה לנבולייזר | ||
| + | * הפעל את המדחס ובדוק שיוצא תרסיס מהנבולייזר | ||
| + | |||
| + | ===בזמן הטיפול === | ||
| + | * רצוי לעשות את הטיפול במקום מואר ונוח בבית | ||
| + | * יש להניח את המדחס על משטח יציב | ||
| + | * החזק הנבולייזר במאונך כדי למנוע נזילות מהכוסית | ||
| + | * החזק המסכה בצמוד לפנים (ולא במרחק מהפנים) כך שהמסכה מכסה את האף והפה | ||
| + | * הפעל המדחס וראה שיוצא תרסיס | ||
| + | * תוך כדי הטיפול ניתן לטפוח קלות על הנבולייזר - הטפיחות מסייעות לטיפות הגדולות לרדת אל הכוסית ולהיות זמינות מחדש ליצירת תרסיס | ||
| + | * המשך בטיפול עד גמר התרופה או עד ששומעים שהריסוס אינו אחיד ויש "פצפוצים" | ||
| + | |||
| + | ===ניקוי === | ||
| + | * ניקוי סדיר ובהתאם להוראות ימנע סתימות במערכת הנבולייזר וכן ימנע זיהומים אפשריים | ||
| + | * יש לנקות נבולייזר אחרי כל שימוש וטיפול | ||
| + | * יש לפרק ולהרכיב בהתאם להוראות ספציפיות של כל יצרן | ||
| + | * יש לוודא שהמדחס מנותק מהנבולייזר וכן מהחשמל | ||
| + | |||
| + | ===הוראות ניקוי === | ||
| + | # יש לשטוף את כל החלקים (למעט צינורית הפלסטיק שאין צורך לנקותה!) במים חמים וסבון. יש לשטוף היטב את הקדחים במכסה ובכוסית | ||
| + | # אין להכניס את החלקים למכונת רחיצת כלים | ||
| + | # אין להשתמש בחומרי ניקוי פרט לסבון כלים נוזלי | ||
| + | # אחרי שטיפה במים, לנער שאריות המים, לחבר הנבולייזר למדחס ולהפעיל המדחס למשך כ-20 שניות לשם ייבוש מהיר של הנבולייזר ולהניח על מגבת לייבוש | ||
| + | # להרכיב לאחר סיום ייבוש החלקים | ||
| + | {{רווח קשיח}} | ||
| + | |||
| + | כאשר הטיפול בנבולייזרים הוא יום יומי, רצוי כל 3-2 ימים לבצע ניקוי בעזרת חומץ ומים: | ||
| + | * הכן בקערה תמיסה של 1/4 חומץ לבן 3/4-1 מים חמים. השרה את כל חלקי הנבולייזר למשך שעה | ||
| + | * הוצא החלקים מהתערובת ושטוף במים נקיים. זרוק את התערובת ואל תשתמש בה שוב | ||
| + | * חבר הנבולייזר למדחס והפעל המדחס למשך כ-20 שניות לשם ייבוש מהיר של הנבולייזר | ||
| + | * הנח החלקים על מגבת לייבוש | ||
| + | * לפני אחסון יש לוודא שהנבולייזר יבש לחלוטין | ||
== הערות שוליים == | == הערות שוליים == | ||
| − | |||
{{הערות שוליים}} | {{הערות שוליים}} | ||
| שורה 370: | שורה 396: | ||
[[קטגוריה:פולמונולוגיה]] | [[קטגוריה:פולמונולוגיה]] | ||
[[קטגוריה:פנימית]] | [[קטגוריה:פנימית]] | ||
| + | [[קטגוריה:רפואה דחופה]] | ||
גרסה אחרונה מ־09:45, 28 באוגוסט 2022
|
| ||
|---|---|---|
| השימוש בנבולייזרים | ||
| 250px | ||
| הוועדה המקצועית | החברה הישראלית לאירוסולים ברפואה | |
| תחום | טיפול נמרץ, ילדים, פולמונולוגיה, פנימית | |
| קישור | באתר ההסתדרות הרפואית | |
| תאריך פרסום | 2008 | |
| הנחיות קליניות מתפרסמות ככלי עזר לרופא/ה ואינן באות במקום שיקול דעתו/ה בכל מצב נתון | ||
נבולייזרים (Nebulizer; עדיין לא נקבע מונח בשפה העברית)[1] נמצאים בשימוש נרחב ברפואה. למרות השימוש הרב בנבולייזרים אין בישראל מידע ברור ומעודכן על השימוש המושכל בהם. לנוכח זאת החליטה החברה הישראלית לאירוסולים (Aerosol) על כתיבתן של הנחיות לשימוש בנבולייזרים.
- מטרות
- מתן מידע אודות נבולייזרים והשימוש המושכל בהם
- התוויות לשימוש במצבי חולי שונים
- יעילות, איכות ובטיחות הטיפול בנבולייזר
- שיפור הטיפול באמצעות נבולייזר
- קהל היעד
רופאים, חוקרים, אחיות, פרמדיקים, רוקחים, פיזיותרפיסטים וטכנאי הנשמה.
מהו נבולייזר
נבולייזר הוא מערכת ההופכת נוזל לתרסיס לצורך טיפול בשאיפה. יש להבדיל בין מערכת ליצירת תרסיס הפועלת על ידי גז (משאפים ידניים) לבין נבולייזר אשר פועל על ידי חשמל, אוויר דחוס או חמצן.
המרכיב המרכזי במערכת הנבולייזר הוא מיכל (כוסית) לתרופה. באמצעות אנרגיה המועברת אל הנוזל בכוסית, הופך הנוזל לתרסיס, המגיע לדרכי הנשימה של המטופל באמצעות צנרת המחברת את המיכל עם ממשק מטופל (מסיכה או פיה).
- כיצד נוצר התרסיס בנבולייזר
האנרגיה המופעלת על תמיסה נוזלית בכוסית הנבולייזר מביאה לפרוק התמיסה לחלקיקי תרסיס. בהתאם למקור האנרגיה קיימים שני סוגי נבולייזרים: האחד מסוג סילון ג'ט שהוא השכיח יותר, והשני מסוג אולטראסוני.
בנבולייזר מסוג סילון ג'ט האנרגיה מגיעה על ידי אוויר דחוס או חמצן במקרים בהם יש צורך בכך, ואילו בנבולייזר אולטראסוני האנרגיה נוצרת מריטוט (Vibration) תכוף של גביש חשמלי.
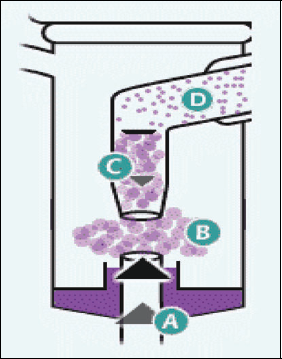
בנבולייזר מסוג סילון ג'ט - האוויר הדחוס או החמצן, מגיע ממדחס חשמלי או מצנרת האספקה הראשית בתוך קירות המתקן הרפואי או ממיכל אוויר דחוס. האוויר העובר דרך פתח צר (ונטורי) בכוסית הנבולייזר (A), יוצר לחץ שלילי בקרבת הפתח הצר (B). לחץ שלילי זה יוצר ואקום שגורם ליניקה של התמיסה הנמצאת מתחתיו (C). התמיסה נשאבת מעלה, פוגעת במכסה הכוסית ומתפרקת לטיפות תרסיס בגדלים שונים. הטיפות הגדולות נופלות חזרה למיכל ואילו הטיפות הקטנות יוצאות אל המטופל כתרסיס עדין (D).
בנבולייזר אולטראסוני, הגביש הפיאצו חשמלי עובר ויברציה בתדירות גבוהה שיוצרת תרסיס עדין של הנוזל שמעליו. נבולייזר אולטראסוני הרבה יותר נייד וניתן להפעלה על ידי סוללה או אף ברכב. המכשיר הוא שקט ביותר ומשך ההפעלה שלו קצר, ניתן לסיים את הטיפול בכרבע מהזמן הנדרש בנבולייזר מסוג סילון. חסרונותיו של המכשיר האולטראסוני נובעים מכך שהחלקיקים הנוצרים גדולים יותר מאשר בנבולייזר סילון רגיל.
בנוסף, מכשירים אלו יקרים יותר, ואינם מתאימים לתרופות בתרחיף מכיוון שהם ירססו רק את הנוזל ולא את התרופה. הם אינם יעילים בהתחדדות אסתמה בילדים (לא ברור המצב במבוגרים), ואינם מסוגלים לרסס תרופות צמיגות מדי. נבולייזר אולטראסוני אינו נמצא לכן בשימוש נרחב.
פותחה טכנולוגיה של ריסוס אולטרא סוני המבוססת על רטט של ממברנה עדינה Vibrating Mesh Technology. נבולייזרים מדור חדש זה שקטים ומאוד יעילים, מרססים את התרופה בזמן מהיר וקצר מאוד אך עלותם מאוד יקרה.
יתרונות וחסרונות הנבולייזר
- יתרונות הנבולייזר
- קלות בשימוש. החולה נושם נשימה טבעית נינוחה ללא צורך בתאום הנשימה עם מתן התרסיס
- יכולת לרסס כמויות גדולות - 15–20 סנטימטר מעוקב לשעה
- יכולת לרסס תרופות שלא ניתן לתת אותן במשאף ידני
- אפשרות לספק באמצעותו גם חמצן
- אפשרות לראות בעין את התרופה הנשאפת
- חסרונות הנבולייזר
- מחיר גבוה יחסית של המכשיר
- זמן ריסוס ארוך יחסית (טיפול ממוצע נמשך 20-15 דקות)
- ילדים קטנים מתקשים לסבול את מגע המסיכה והרעש הנגרמים על ידי המדחס ולכן לעיתים קרובות מתנגדים לטיפול
- המדחסים בדרך כלל מסורבלים למדי, כבדים, לא ניידים בקלות ודורשים מקור מתח חשמלי. קיימת שונות ניכרת בין מכשירים שונים וגם בין הפעלות חוזרות של אותו המכשיר
- יש צורך בטיפולים תחזוקתיים קבועים למניעת זיהומים
איכות הנבולייזרים
איכות נבולייזרים נקבעת על-פי עומק החדירה ופיזורם של החלקיקים המהססים בדרכי הנשימה והריאות, וכן על-פי קצב יצירת התרסיס בנבולייזר.
הגעה ופיזור חלקיקי התרסיס בדרכי הנשימה
שלושה נתונים חשובים לקביעת מיקום ההגעה של התרסיס הנשאף לדרכי הנשימה:
- גודל טיפות התרסיס
- דפוס הנשימה
- מבנה ומצב דרכי הנשימה (ראה סקירת מצבים קליניים)
מכל השלושה, הנתון התלוי בנבולייזר הוא גודל הטיפות. נבולייזרים יוצרים גדלים שונים של חלקיקים. טיפות בעלות קוטר גדול (מעל 8 מיקרון) נעצרות באורו-פרינקס (Oropharynx) (A). טיפות בקוטר בינוני (בגודל 5–8 מיקרון) ייעצרו בדרכי הנשימה הגדולות ובאזורי פיצול דרכי הנשימה (B). לעומתן, טיפות מהקוטר הקטן מ-5 מיקרון מגיעות בדרך של דיפוזיה ושקיעה אל דרכי הנשימה - הסימפונות הקטנים (C).
מכשיר טוב יוגדר כמכשיר אשר יאפשר יצירת טיפות תרסיס בקוטר 5-0.5 מיקרון בזמן הקצר ביותר בנוחות מרבית.
דפוס הנשימה: דפוס אופטימלי להגעה לדרכי נשימה מרוחקים יהיה קצב קבוע ומתון עם נשימות עמוקות ואיטיות. נשימות מהירות מגבירות תנועה בליסטית ושקיעה באורופרינקס או בסימפונות מרכזיים יותר.
כאשר הטיפול ניתן במסיכה, הרי זו חייבת להיות צמודה לפנים. מסיכה במרחק שני סנטימטרים מהפנים מפחיתה את הכמות הנשאפת לכדי מחצית.
גורמים המשפיעים על קצב יצירת התרסיס
- זרימת הגז לנבולייזר
ככל שזרימת הגז מהירה יותר, עולה קצב יצירת התרסיס, גודל החלקיקים קטן ומשך הנבוליזציה גם הוא מתקצר. רוב הנבולייזרים יעבדו אופטימאלית בזרימת גז של 10-6 ליטר לדקה. (רצוי לברר אצל היצרן מה קצב זרימת הגז המומלצת לכל נבולייזר).
בשל העובדה שהתרופה נשאפת רק בזמן השאיפה (אינספיריום, Inspirium), הרי שכמחצית התרופה המופקת מהנבולייזר אינה נשאפת כלל והבזבוז הוא גדול. קיימים מכשירים חדשים המייצרים תרסיס אך ורק לזמן השאיפה, אך הם מורכבים ויקרים ותלויים בשיתוף פעולה של המטופל.
- נפח שארית
זוהי כמות הנוזל הנשארת בכוסית בסוף הנבוליזציה. כמות זו תלויה בסוג הנבולייזר. לסוגי נבולייזרים שונים יש נפחי שארית שונים. ככל שכמות הנוזל הנשארת קטנה יותר - כמות התרופה שרוססה גדולה יותר, במלים אחרות - יעילות המכשיר טובה יותר. בנבולייזר בעל נפח שארית קטן - מספיק להכניס בכוסית כמות התחלתית קטנה - למשל 2.5-2 מיליליטר. לעומת זאת בנבולייזר עם נפח שארית גדול (יותר מ-1 מיליליטר) יש להכניס לכוסית 3–4 מיליליטר. נפח מילוי גדול יותר מאריך את משך הנבוליזציה.
- תכונות פיזיקאליות של התרופה
קיימות שתי אפשרויות לריסוס תרופה נוזלית:
- תרופה המומסת באופן מלא בנוזל (Solution), בדרך כלל תמיסה מלח פיזיולוגית (NaCL 0.9 אחוז)
- תרופה כתרחיף (Suspension): מצב בו חלקיקי התרופה צפים בנוזל
חלוקה זו חשובה משום שאי אפשר לתת תרופה כתרחיף דרך נבולייזר אולטראסוני אלא רק בנבולייזר סילוני.
מצבים קליניים לטיפול בנבולייזרים
- ילדים: אסתמה, לרינגיטיס (Laryngitis), ברונכיוליטיס (Bronchiolitis)
- פגים: Respiratory Distress Syndrome (RDS) ו-Bronchopulmonary Dysplasia (BPD)
- מבוגרים: אסתמה, COPD
- קשישים: מחלות דרכי הנשימה ובעיקר COPD
- מחלקה לטיפול נמרץ: מצבי חולי הדורשים טיפול נשימתי
- שונות:
- Cystic Fibrosis
- HIV
- טיפול פליאטיבי
- ברונכיאקטזיות (Bronchiectasis)
- נבולייזרים לברור אבחנתי
ילדים
- כללי
משאפים עם תאי תיווך (Spacer) זולים יותר ממכשירי אינהלציה ומועדפים לטיפול בילדים. יחד עם זה במקרים בהם ילדים לא יכולים "לסבול" שימוש במסיכות וספייסרים מסיבות שונות, או כאשר יש צורך לרסס תרופות אשר אינן קיימות במשאפים, יש לתת הטיפול דרך נבולייזרים. בכל מקרה (ספייסרים או נבולייזרים) יש לעודד ילדים לנשום דרך הפה וכן דרך פיה ולא דרך האף.
השימוש בנבולייזרים במצבים קליניים שונים בילדים:
- אסתמה
יש לטפל על-פי הנחיות ההסתדרות הרפואית בישראל ועדכון GINA (Global Initiative for Asthma).
בטיפול מונע קבוע - רצוי להשתמש באמצעים אחרים מנבולייזרים כמו משאפים רגילים עם ספייסרים או משאפי אבקה.
בהתחדדות של אסתמה יש חשיבות להערכת חומרת ההתקף ולטיפול מהיר. אף על פי שמקובל כבר יותר לטפל במשאפים וספייסרים הרי יש מקום גם לטיפול בנבולייזרים, בעיקר אם רוצים גם לטפל בחמצן.
בהתקף קשה יש לתת מרחיבי סמפונות בתכיפות גבוהה בהתחלה (כל 20 דקות). מחקרים מבוקרים הראו שאין יתרון לנבולייזר על פני משאף עם ספייסר.
ניתן לשקול טיפול מתמשך Continuous nebulization של ונטולין בעיקר במחלקות טיפול נמרץ.
- לרינגיטיס
בטיפול בלרינגיטיס וכן במצבים קשים למניעת צנרור קנה (אינטובציה) וייצוב חולים לפני העברה לטיפול נמרץ, מקובל להשתמש באדרנלין (3–5 מיליליטר של תמיסת 1:1000).
האפקט קצר טווח (1–2 שעות) ויש להיות מודעים לחזרה מחדש של התופעות. הטיפול אינו מסוכן.
גם סטרואידים באינהלציה (אמפולות בודזונייד רספיולס כל 6 שעות או פלוטיקזון נבולס) מקובלים לטיפול.
- ברונכיוליטיס
במשך השנים נעשו ניסיונות רבים לטפל בברונכיוליטיס בעזרת אינהלציות של חומרים שונים כמו: בטא אגוניסטים או אדרנלין, סטרואידים, ריבאווירין וכן תמיסה פיזיולוגית היפרטונית (סליין היפרטוני).
- ההסכמה שבהבנה היום בספרות, כולל מחקרי Cochrane, היא שכאשר מדובר בתינוקות המגיעים למיון או לאשפוז באבחנה של ברונכיוליטיס, אשר היו בריאים קודם (מתחת לגיל חצי שנה וללא אקזמה אטופית או צפצופים בעברם) - אין מקום לטיפול בסטרואידים
- לגבי בטא אגוניסטים או אדרנלין: רק לעיתים יש שיפור לטווח קצר, אך התרופות לא משפיעות על הצורך באשפוז ומשך האשפוז
- התכשיר האנטי וירלי (Anti-viral) ריבאווירין עורר תקוות גדולות שנכזבו. שוב צריך להדגיש שמדובר בתינוקות בריאים בשלב חד - עניין שונה לגמרי מתינוקות עם חסר אימוני כמו אחרי השתלת מח עצם
תמיסה פיזיולוגית היפרטונית: דווח על הצלחה בטיפול עם תמיסה פיזיולוגית היפרטונית. גישה זו מתבססת ספציפית על הפתופיזיולוגיה של ברונכיוליטיס (שהיא שונה מאסתמה) ומטרתה לטפל בבצקת בדופן דרכי הנשימה ובהפרשות המרובות. מחקרים אלה מראים שיפור סימפטומטי וקיצור ימי אשפוז עם פרופיל בטיחותי מצוין. סקירת Cochrane עדכנית ממליצה על טיפול זה בברונכיוליטיס. המינון שניתן - 4 מיליליטר סליין היפרטוני 3 אחוזים עם 0.5 מיליליטר בטא-אגוניסט (ונטולין או בריקלין או אדרנלין), זאת כדי למנוע ברונכוספזם (Bronchospasm).
פגים
- חוסר סורפקטנט בשלב המוקדם של RDS ניתן לטיפול בעזרת אינהלצית סורפקטנט אף על פי שהדרך המקובלת היא הזרקה תוך קנית של הסורפקטנט
- Bronchopulmonary dysplasia: יש מידע סותר לגבי יעילות של סטרואידים ואין מספיק מידע על תופעות הלוואי. יש עדויות מספר על יעילות קצרת טווח של מרחיבי סמפונות בתינוקות מונשמים אך הבעיה העיקרית היא אבוד תרופה בדפנות צנרת ההנשמה
מבוגרים
- אסתמה
יש התוויה לטיפול בנבולייזרים בהתקפים ובאסתמה כרונית:
התקף חד - יש לתת חמצן במקום אוויר להפעלת הנבולייזר.
אסתמה כרונית
כאשר מומלץ לחולה על טיפול בנבולייזר יש לוודא שהוא מקבל הוראות הדרכה מלאות, לצרף תוכנית טיפולית כתובה ולעקוב באופן רציף אחרי החולה.
מומלץ טיפול בנבולייזרים רק באסתמה לא מאוזנת קשה ובאופן הבא בלבד:
- נעשתה אבחנה שאכן מדובר באסתמה
- יש רברסיביליות של לפחות 200 מיליליטר ב־FEV1 (Forced expiratory volume) או 60 ליטר/דקה במד נשיפה אחרי מרחיב סמפונות
- לאחר שנכשל ניסיון טיפולי במרחיבי סמפונות דרך משאפים
מינון מקובל הוא 2.5 מיליגרם ונטולין או 5 מיליגרם בריקלין. איפראטרופיום ברומיד: 250 עד 500 מיקרוגרם
שימוש בסטרואידים - אין מחקרים מבוקרים על יעילות של סטרואידים באינהלציה על ידי נבולייזר בהשוואה למשאף במבוגרים באסתמה כרונית. ייתכן וטיפול כזה יכול להוריד תלות בסטרואידים פומיים.
- COPD
החמרות או התקפי קוצר נשימה:
בהתקף קל רצוי לטפל במרחיבי סימפונות במשאפים (ונטולין, בריקלין, ארובנט או משאפים משולבים; במקרים קשים יותר ניתן לטפל באינהלציות ונטולין (5-2.5 מיליגרם) או בריקלין (10-5 מיליגרם) או ארובנט (200 מיקרוגרם) כל 6-4 שעות ליום יומיים עד לשיפור קליני.
במקרים קשים, או במקרים שלא מגיבים למרחיב סימפונות יחיד ניתן לשלב ונטולין (בריקלין) עם ארובנט.
אם יש צורך באשפוז ויש עדות לצבירת CO2 יש לתת טיפולים בנבולייזרים עם אוויר ולא עם חמצן. לקראו השחרור מאשפוז רצוי להעביר הטיפול למשאפים.
- טיפול ביתי
ניתן בדרך כלל לתת הטיפול דרך משאפים. רק מיעוט חולים יזדקק לטיפול בנבולייזר באורח קבוע. לפני מתן נבולייזר מומלצת הערכה הכוללת אימות האבחנה, הערכה של יעילות טיפולים על ידי סימפטומים ותגובה חיובית במד נשיפה.
קשישים
- נבולייזרים לבני 65 ומעלה ניתנים בדרך כלל לטיפול במרחיבי סימפונות במינון גבוה לחולי COPD קשים או אסתמה קשה, או במקרים קלים יותר כאשר החולה לא הצליח להשתמש במשאפים
- מועמד לטיפול בנבולייזר צריך לעבור הערכה ואימות של יעילות הטיפול. קשישים ללא הפרעה קוגניטיבית יוכלו למלא יומן סימפטומים ומד נשיפה כמו חולים צעירים יותר
- לחלק ניכר מהקשישים יש בעיות קוגניטיביות, בעיות קואורדינציה וזיכרון או חולשה מוטורית שימנעו שימוש נכון במשאפים וידרשו הערכה של טיפול בנבולייזר
- עם העלייה בגיל התגובה לביטא אגוניסטים קטנה יותר, ולכן יש לשקול מתן אנטיכולינרגיים. בקשישים יש גם שכיחות גבוהה של גלאוקומה והגדלת הערמונית. על מנת להפחית סכנה של נזק לעיניים מומלץ טיפול דרך פיה ולא מסיכה
- התאמת הטיפול
בחירת הטיפול במסכה או דרך פיה נעשית בתיאום עם המטופל.
בהתקף חד המטופלים מעדיפים בדרך כלל נבולייזר על פני משאפים (ייתכן עקב הרושם שנבולייזר מועדף בשימוש בבתי חולים ומאחר ונבולייזר מספק כמות גדולה של חומר בהשאפה).
במהלך פינוי באמבולנס יש צורך במתן השאפה כאשר הגז לייצור התרסיס הוא חמצן. לחולי מחלת ריאה כרונית (COPD) החמצן מותר עד לנסיעה של 15 דקות. מעבר לכך יש צורך במעקב ריווי חמצן צמוד על מנת לשמור על ריוויון החמצן בערכים 92-90 אחוזים ועל מנת למנוע צבירת דו תחמוצת הפחמן.
מצבי חולי שונים
Cystic Fibrosis
- מרחיבי סימפונות:
- בשגרה
בחלק מהחולים בסיסטיק פיברוזיס יש הצרות דרכי הנשימה המגיבה למרחיבי סימפונות. בחולים אלו הסובלים מצפצופים או בכאלה המדגימים שיפור קליני או בתפקודי ריאות לאחר מתן מנה של ביטא-אגוניסטים ניתן לנסות טיפול ממושך במרחיבי סימפונות.
בנוסף לכך ייתכן ויש יתרון לטיפול קבוע במרחיבי סימפונות לשיפור תפקוד תאי הריסים המצפים את מערכת הנשימה. ניסיון טיפולי ארוך טווח במרחיבי סימפונות יש לבצע רק במצב קליני יציב ויש לעקוב אחרי תפקודי הריאות. אין מחקרים שהשוו נבולייזרים למשאפים ידניים ב-CF.
- בזמן החמרות
יש לשקול תמיד מתן מרחיבי סימפונות בהחרפות נשימתיות. המינון דומה באסתמה או COPD.
- פיזיותרפיה
מרחיבי סימפונות משפרים כיוח (פינוי מוקוצילארי), ועשויים לעזור כטיפול לפני פיזיותרפיה. עם זאת, אין מחקרים קליניים שאישרו זאת.
- סטרואידים
אף על פי שמחקרים הראו שלמתן ממושך של פרדניזון דרך הפה השפעה מועילה בטיפול בסיסטיק פיברוזיס, אין עדויות מחקריות ליעילות של סטרואידים בשאיפה CFO.
- rhDNase (פולמוזים)
יש להתחיל טיפול ומעקב רק במרכז מוכר לטיפול של סיסטיק פיברוזיס ולפי הוראות רופא מומחה. המינון המקובל הוא 2.5 מיליגרם (1 אמפולה) פעם ביום. ברוב המקרים ניתן להתחיל בטיפול אמבולטורי ועם מכשירים מאושרים לטיפול בתרופה זו. יש צורך במעקב קליני ואחר תפקודי הריאות. מקובל שבתוך 3 חודשים ניתן לקבוע את אופן התגובה לפי השיפור בתפקודי הריאות או הרגשתו של החולה. מחקרים שפורסמו מראים שיש תועלת בטיפול מוקדם בחולים עם מחלה קלה ותפקודי ריאה שמורים ועוד לפני שהתפתחו שינויים בולטים בסימפונות.
הסיכוי להצלחה בילדים באמצעות rhDNAse הוא:
- בחולים עם ליחה מוגלתית
- בחולים עם יותר מהתלקחות אחת בשנה של אירוע הפרעה נשימתית
- בחולים עם FVC (Forced Vital Capacity) קטן מ-80 אחוזים מהצפוי
- בחולים עם היענות טובה לטיפולים קודמים
ישנם מחקרים המראים יעילות טיפול ב-rhDNase בחולי CF עם מחלת ריאות קלה. הטיפול מאט את קצב התקדמות המחלה. לכן בכל מקרה מומלץ להתחיל בטיפול ל-3 חודשים, ולשקול המשך המתן לפי התגובה.
- אנטיביוטיקה:
מתן אינהלציות אנטיביוטיקה ב-CF עשוי לעכב או למנוע הופעת מושבות מוקדמת עם פסאודומונאס אארוגינוזה שתגרום ל'התיישבות' כרונית. בחולים עם 'התיישבות' כרונית המטרה בטיפול היא למנוע הידרדרות קלינית.
הערכה של הצלחת הטיפול תיעשה על ידי הערכה ספירומטרית, הקטנה בכמות הליחה ובצורך למתן אנטיביוטיקה תוך ורידית ושיפור סובייקטיבי.
יש להפסיק הטיפול בהיעדר תגובה קלינית, או בנוכחות של תופעות לוואי, אי היענות או בידוד של זני חיידקים מסוג בורקהולדריה ספציה באופן קבוע.
התרופות המקובלות לטיפול באינהלציה הן טוברמיצין, גנטמיצין, אמיקצין וקוליסטין. התכשירים הניתנים היו תכשירים שיועדו למתן תוך ורידי. נכנסה לישראל התרופה TOBI (טוברמיצין) אשר פותחה ואושרה לטיפול באינהלציה. בקרוב צפויות להופיע תרופות אנטיביוטיות נוספות כמו אזטריאונם וקוליסטין בהרכב ומבנה המתאים לאינהלציה. רצוי לבדוק קודם מנת מבחן של האנטיביוטיקה ולשקול (עקב אפשרות של ברונכוספזם) טיפול מוקדם על ידי מרחיב סימפונות.
- נבולייזרים לאנטיביוטיקה
במתן אנטיביוטיקה רצוי שהמדחס יהיה בעל ספיקה של 6 ליטר/דקה לפחות. מומלץ גם נבולייזר מסוג .Breath-enhanced open vent
יש להכין את התמיסה רק לפני השימוש. יש להחליף מחטים ומזרקים על פי הוראות היצרן.
ישנם חומרים אשר נבוליזציה שלהם יוצרת קצף המפריע לטיפול. במקרים כאלה מומלץ להמיס את התרופה במים מזוקקים במקום בתמיסה פיזיולוגית (למשל-קולירצין). כמו כן יש להשתמש בתמיסה מיד לאחר הכנתה ולא לשמור במקרר בשל חשש להתפרקות האנטיביוטיקה.
סביבה לחה היא מצע לגדילת חיידקים. יש לכן לנקות היטב נבולייזרים המשמשים לאנטיביוטיקה לאחר כל שימוש. רצוי להחליף נבולייזרים צנרת ופיות המשמשים לאנטיביוטיקה כל 3 חודשים.
כל הציוד המתכלה שבו משתמשים למתן אנטיביוטיקה בנבולייזרים צריך להיות רק לחולה יחיד.
בחולים עם זני חיידקים מסוג פסאודומונאס וספציה-רצוי להשתמש בנבולייזרים נפרדים ויש לעבוד על פי הוראות הניקיון המקומיות בכל יחידה. רצוי לרסס אנטיביוטיקה בחדרים נפרדים ורצוי לחבר לנבולייזר מערכת ונטילציה. ייתכן ויש מקום גם לחדר נפרד (סגור עם חלון פתוח) בטיפול ביתי.
יש חולים אשר ייתכן ויצטרכו להשתמש ביותר ממכשיר אחד, לדוגמה חולה סיסטיק פיברוזיס אשר צריך לקבל אנטיביוטיקה, מרחיבי סימפונות ו-rhDNase. במצב זה בו ייתכן ומכשיר יחיד אינו מתאים לכל התרופות - קיימת אפשרות לחוסר היענות לטיפול עקב הסרבול וחוסר הנוחות.
- Hypertonic Saline:
מחקרים מאוסטרליה ומארצות הברית שפורסמו הראו שתמיסה פיזיולוגית היפרטונית משפרת תפקודי ריאות ומאיטה את קצב ההידרדרות של חולי סיסטיק פיברוזיס. המלח בתמיסה מעודד יציאת מים לנוזל המצפה את מערכת הנשימה ובכך מרכך את הליחה. הריכוז המומלץ הוא 7-5 אחוזים וצורת המתן 4 סנטימטר-מעוקב פעמיים עד 3 פעמים ביום (ניתן להכין בבית המרקחת תמיסה בריכוז של 7 אחוזים על ידי ערבוב של 3 מיליליטר תמיסה בריכוז של 0.9 אחוז עם 6 מיליליטר תמיסה בריכוז של 10 אחוזים). תופעת לוואי אפשרית של תמיסה היפרטונית היא ברונכוספזם, ולכן יש לתת אינהלציה של ונטולין לפני מתן התמיסה כדי למנוע תופעה זו.
ישנם מחקרים המראים כי סדר מתן האינהלציה בחולי סיסטיק פיברוזיס שמקבלים מספר תרופות באינהלציה חשוב. מומלץ שהסדר יהיה: מרחיב סימפונות, תמיסה פיזיולוגית היפרטונית, פיזיותרפיה נשימתית, פולמוזים (Dnase), סטרואידים, אנטיביוטיקה.
HIV
פנטמידין באינהלציה למניעה של דלקת ריאות על ידי זיהום של פנאומוציסטיס קאריני (PCP), הוא פחות יעיל מטיפול פומי בקוטרימוקסאזול דאפסון.
קיימת התוויה לטיפול מונע (ראשוני) כעד פנאומוציסטיס קאריני אצל חולה HIV עם: CD4 קטן מ-200 למיליליטר, יחס CD4 לסך הלימפוציטים 1:5, חום מסיבה לא ברורה או פטרת בפה.
לאחר אפיזודה ראשונה של PCP יש אינדיקציה לטיפול מונע (שניוני).
פנטמידין באינהלציה אינו יעיל ב-PCP קשה.
שיטה: יש להפסיק עישון לפחות שעתים קודם לטיפול. יש לטפל קודם במרחיבי סימפונות. יש לתת הדרכה לצוות לגבי התרופה. ניתן לרסס תמיסת פנטמידין מוכנה (300 מיליגרם ב-5 מיליליטר) או אמפולות של אבקה (300 מיליגרם) יחד עם 3–5 מיליליטר מים להזרקה.
למניעה: נותנים 300-150 מיליגרם פנטאמידין פעם בחודש.
לטיפול: נותנים 600 מיליגרם ליום למשך 21 יום בתוספת מתן תוך ורידי ב-5-3 ימים ראשונים.
ברונכיאקטזיות
- הטיפול בברונכיאקטזיות דומה לטיפול ב-CF מבחינת הצורך בניקוז הליחה ומניעה של זיהומים חוזרים
- כאשר טיפול פומי משולב בפיזיותרפיה נכשל, יש מקום לניסיון טיפולי ארוך טווח באינהלציות אנטיביוטיקה בתוספת לפיזיותרפיה. המינון והתכיפות דומים לאלה בסיסטיק פיברוזיס
- להערכת הצלחת הטיפול יש לבצע הערכה קלינית של סימפטומים, כמות הליחה וכן מידת ההחמרות
- בחלק קטן מהחולים יש מקום גם למרחיבי סימפונות. הצורך והתגובה יוערכו בדומה לחולים עם אסתמה או COPD
מחלקה לטיפול נמרץ
כללי: טיפול בנבולייזרים בחולים מונשמים עלול להיות פחות יעיל עקב ההנשמה אשר מפחיתה הגעה לריאות של אירוסול בכל צורה שהיא.
ההתוויות: חסימת דרכי אוויר חריפה: ביטא אגוניסטים, אנטיכולינרגיים.
ייתכן שיש ערך לטיפולים הבאים:
- סטרואידים BPDO
- סורפקטנט ARDSO
- אנטיביוטיקה בזיהומים ריאתיים
- נגזרות פרוסטאציקלין ביתר לחץ דם ריאתי
- RIBAVIRIN לאדנו RSV^AJHM
שיטות: ניתן לחבר נבולייזר לספייסר בזרוע השאיפתית של המנשם או דרך T Piece לא יותר מ-30 סנטימטר Y Pieced. יש לתת זרימת גז גבוהה ויש להפסיק לחלוח לפני ובמשך הנבוליזציה כיוון שהוא מגדיל את גודל הטיפות בתרסיס הנשאף.
נבולייזר אולטראסוני: יש לדלל את התרופה ולמלא את כל הכוסית. גם כאן יש להפסיק פעולת הלחלוח (הומידיפייר).
ניקיון: אין להשאיר נבולייזר מחובר למנשם ויש להסירו ולנקותו אחרי כל טיפול.
טיפול פליאטיבי
- ניתן להשתמש בנבולייזרים כטיפול תומך לחולים המשתעלים או מתקשים בנשימה, למשל על ידי מרהיבי סימפונות
- במקרים של שיעול יבש מטריד על רקע גידול בדרכי הנשימה, ניתן להשתמש ב-2 אחוז לידוקאין (2–5 מיליליטר). למניעת ברונכספזם מומלץ טיפול מקדים במרחיבי סימפונות. יש להימנע מאכילה ושתייה כשעה אחרי הטיפול בשל היעדר רפלקס השיעול והבליעה
- ניתן לרסס אופיאטים להקלה של קוצר נשימה. כאן מומלץ טיפול מקדים של מרחיבי סימפונות. יש לעשות טיטראציה של המנון ולעלות במינון לפי התגובה
- ניתן לרסס סטרואידים לטיפול בסטרידור, לימפנגיטיס קארצינומטוזה או נזק מהקרנות - אך יעילותם לא מוכחת
שימוש בנבולייזרים לצורך ברור אבחנתי
כיח מגורה
השאפת תמיסה פיזיולוגית היפרטונית לצורך עידוד כיוח מקובלת לצורך מעקב אחר תהליכים דלקתיים בריאה וכן לקיחת כיח לתרבית במחלות כשחפת ולאיתור Pneumocystis carinii. הפרוצדורה נעשית על ידי אינהלציה של 30-20 מיליליטר תמיסה היפרטונית ל-15-10 דקות בדרך כלל על ידי נבולייזר אולטראסוני.
יש צורך בצום של שעתיים לפחות לפני הבדיקה כדי למנוע הקאות ובחילות. יש לנקות היטב את חלל הפה. רצוי להשתמש בנבולייזר עם תפוקה גבוהה. דגימת הכיח הראשונה בדרך כלל אינה אבחנתית ומשתמשים בדגימות הבאות. לעיתים יש ירידה בחמצון בעת הבדיקה ומומלץ מעקב אחר ריווי חמצן בדם.
מבחני תגר באסתמה
לאבחנה של אסתמה ניתן להיעזר בבדיקות תגר סימפונות. בבדיקות אלה נשאף חומר (למשל מטכולין, אדנוזין, היסטמין) בריכוזים עולים הגורם להתכווצות הסימפונות. בעזרת בדיקה מקבילה של תפקודי הריאות ניתן לכמת את התגובה ולהפריד בין תוצאות נורמליות לפתולוגיות. כל החומרים בהם משתמשים בבדיקות אלה ניתנים על ידי נבולייזרים.
איזוטופים רדיואקטיביים
להדגמת אוורור במצבים שונים (למשל, תסחיף ריאתי) וכן להערכת הפרשת בלוטות הרוק ניתן להשתמש בנבולייזרים לריסוס אירוסולים רדיואקטיביים.
כללי
מסיכה או פיה?
בדרך כלל עדיף טיפול דרך פיה. אם אין אפשרות לפיה, המסכה צריכה להיות מהודקת. טיפול ללא מסיכה הדוקה (Blow By) אינו יעיל כלל. בעת טיפול במסיכה אצל מבוגרים רצוי לנשום דרך הפה. ניתן היום לתת לתינוקות אינהלציות ביעילות מוכחת טובה גם על ידי כיפה (Hood), ובכך למנוע את הצורך במסכה.
במצבים הבאים רצויה פיה ולא מסיכה: אנטיביוטיקה, סטרואידים, Dnase וכן בעת מתן איפראטרופיום ברומיד (ארובנט) ובחשד לגלאוקומה (כדי להימנע מהשפעה עינית).
ניקוי
יש צורך להרחיק את עודפי התרופה אשר נשארו במכשיר. יש לנקות את כוסית התרופה את הצנרת והמסיכה.
בשימוש במכשיר אחד אצל מספר מטופלים חובה לחטא באופן סטרילי את המכשיר לאחר כל שימוש. בשימוש אצל חולה בודד יש צורך בניקוי וחיטוי מקומי בלבד.
בטיפול כרוני - יש לפרק את הנבולייזר לפחות פעם ביום, לשטוף עם מים חמים ומעט סבון ולייבש. רצוי אחרי הניקוי להפעיל את הנבולייזר "על יבש" לחצי דקה.
ראו הנחיות לניקיון (נספח 1).
משתמשים נוספים: כאשר על הנבולייזר מצוין "Single use" יש להשתמש בו רק פעם אחת. כאשר כתוב "Single patient use" ניתן להשתמש בנבולייזר לאותו חולה מספר פעמים.
ציוד
יש צורך שהמדחסים יהיו על פי תקן. יש לבדוק יעילות המדחסים אחרי כשנה. מדחס עם הספק יחד ישפיע על איכות התרסיס מהנבולייזר.
יש להתאים מדחס לנבולייזר, כך שכמות התרופה המרוססת תביא לתגובה הטיפולית המבוקשת. יש צורך לוודא יעילות של כל צרוף שכזה עם תרופות שונות וזאת או על ידי פרסומים קיימים או הפנייה למעבדה מוסמכת.
יש צורך באספקה שוטפת של פיות מסיכות וצנרת.
מקורות אספקה
בישראל ניתן לרכוש נבולייזרים הנמכרים יחד עם המדחס בקופות החולים ובבתי המרקחת.
הסוג השכיח יותר הוא מסוג סילון ג'ט. קיימים גם נבולייזרים מסוג אולטראסוני. משווק בישראל גם נבולייזר מהדור החדש מסוג ה-Vibrating Mesh. המכשיר נמצא בשימוש בעיקר בקרב חולים הזקוקים לאינהלציות תכופות בגודל טיפות קטן במיוחד.
אין צורך במרשם רופא לרכישת נבולייזר, אולם עם זאת חשוב שהרופא יוודא כי המטופל אכן רוכש את הנבולייזר המתאים לצרכיו, ומבצע נכון את הטיפול. מחיר המכשיר לא תמיד משקף את טיבו, ולכן יש טעם להתייעץ לפני הקניה.
נספח - הוראות שימוש וניקוי נבולייזר
הקדמה
תרופות רבות ניתנות בשאיפה. צורת מתן זו מעביר את התרופה ישירות לדרכי הנשימה לטיפול במחלות דרכי הנשימה למשל אסתמה.
הנבולייזר עובד בעזרת אוויר בלחץ המסופק על ידי קומפרסור המותאם לכך או מצינור האוויר או החמצן הנמצא במתקן הרפואי. בעזרת האוויר בלחץ, הנבולייזר הופך את התרופה לתרסיס טיפתי בגודל מתאים להגעה לריאות.
לנבולייזר שלושה חלקים: כוסית שבה נוזל התרופה, פיה או מסיכה, צינורית פלסטיק המחברת בין הנבולייזר למדחס.
הוראות שימוש
לפני הטיפול
- לפני שימוש ראשון במוצר יש לפרקו ולנקותו לפי ההוראות בהמשך. יש לוודא שכל חלקי המוצר שלמים ואין בהם פגמים או סדקים
- יש לנקות את המוצר לאחר כל שימוש וכן לפני אחסנתו לזמן ממושך ולאחריה
- רחץ ידיים לפני השימוש
- השתמש בכוסית נבולייזר חדשה
- פתח את מכסה הכוסית
- מדוד (בעזרת מזרק או כלי מדידה) את כמות התרופה שהומלצה על ידי הרופא יחד עם הנוזל הנוסף (בדרך כלל תמיסה פיזיולוגית/מים להזרקה), והוסף אל תוך כוסית הנבולייזר
- אם הומלץ על שימוש באמפולות פלסטיק (עם תרופה מוכנה), פתח את האמפולה על ידי סיבוב, לחץ וסחוט את תוכנה אל הכוסית
- יש להבריג חזרה את המכסה לכוסית ולסגור בכוח כדי למנוע נזילה של התרופה או בריחה של האוויר המסופק בלחץ. בריחה של אוויר תקטין את יעילות הנבולייזר ותאריך את משך הזמן הנחוץ לסיום התרופה בכוסית
- חבר את צינור האוויר מהמדחס אל הנבולייזר
- חבר פיה או מסיכה לנבולייזר
- הפעל את המדחס ובדוק שיוצא תרסיס מהנבולייזר
בזמן הטיפול
- רצוי לעשות את הטיפול במקום מואר ונוח בבית
- יש להניח את המדחס על משטח יציב
- החזק הנבולייזר במאונך כדי למנוע נזילות מהכוסית
- החזק המסכה בצמוד לפנים (ולא במרחק מהפנים) כך שהמסכה מכסה את האף והפה
- הפעל המדחס וראה שיוצא תרסיס
- תוך כדי הטיפול ניתן לטפוח קלות על הנבולייזר - הטפיחות מסייעות לטיפות הגדולות לרדת אל הכוסית ולהיות זמינות מחדש ליצירת תרסיס
- המשך בטיפול עד גמר התרופה או עד ששומעים שהריסוס אינו אחיד ויש "פצפוצים"
ניקוי
- ניקוי סדיר ובהתאם להוראות ימנע סתימות במערכת הנבולייזר וכן ימנע זיהומים אפשריים
- יש לנקות נבולייזר אחרי כל שימוש וטיפול
- יש לפרק ולהרכיב בהתאם להוראות ספציפיות של כל יצרן
- יש לוודא שהמדחס מנותק מהנבולייזר וכן מהחשמל
הוראות ניקוי
- יש לשטוף את כל החלקים (למעט צינורית הפלסטיק שאין צורך לנקותה!) במים חמים וסבון. יש לשטוף היטב את הקדחים במכסה ובכוסית
- אין להכניס את החלקים למכונת רחיצת כלים
- אין להשתמש בחומרי ניקוי פרט לסבון כלים נוזלי
- אחרי שטיפה במים, לנער שאריות המים, לחבר הנבולייזר למדחס ולהפעיל המדחס למשך כ-20 שניות לשם ייבוש מהיר של הנבולייזר ולהניח על מגבת לייבוש
- להרכיב לאחר סיום ייבוש החלקים
כאשר הטיפול בנבולייזרים הוא יום יומי, רצוי כל 3-2 ימים לבצע ניקוי בעזרת חומץ ומים:
- הכן בקערה תמיסה של 1/4 חומץ לבן 3/4-1 מים חמים. השרה את כל חלקי הנבולייזר למשך שעה
- הוצא החלקים מהתערובת ושטוף במים נקיים. זרוק את התערובת ואל תשתמש בה שוב
- חבר הנבולייזר למדחס והפעל המדחס למשך כ-20 שניות לשם ייבוש מהיר של הנבולייזר
- הנח החלקים על מגבת לייבוש
- לפני אחסון יש לוודא שהנבולייזר יבש לחלוטין
הערות שוליים
- ↑ האקדמיה ללשון עברית הציעה את המונח מערפל.


 כניסה
כניסה  עקבו אחרינו בפייסבוק
עקבו אחרינו בפייסבוק