הבדלים בין גרסאות בדף "הנחיות לטיפול ומעקב במטופלים באנטיקואגולנטים החדשים (NOACS), על פי הנחיות החברה האירופאית לקרדיולוגיה מ-2013"
| (36 גרסאות ביניים של 2 משתמשים אינן מוצגות) | |||
| שורה 1: | שורה 1: | ||
| − | |||
{{מחלה | {{מחלה | ||
| שורה 10: | שורה 9: | ||
|ICD-9= | |ICD-9= | ||
|MeSH= | |MeSH= | ||
| − | |יוצר הערך= ד"ר לילך דולב | + | |יוצר הערך= ד"ר לילך דולב, מגר' נטע פדר קרנגל ודר' אולגה בריימן סקץ |
|אחראי הערך= | |אחראי הערך= | ||
}} | }} | ||
{{הרחבה|תרופות נוגדות קרישה חדשות}} | {{הרחבה|תרופות נוגדות קרישה חדשות}} | ||
| − | האנטיקואגולנטים החדשים (NOACS) מהווים חלופה אטרקטיבית ל[[טיפול נוגד קרישה]] במטופלים עם [[פרפור פרוזדורים]] שלא על רקע מסתמי. | + | '''האנטיקואגולנטים (נוגדי הקרישה) החדשים (([[NOACS]]){{כ}} New Oral AntiCoagulants)''' מהווים חלופה אטרקטיבית ל[[טיפול נוגד קרישה]] במטופלים עם [[פרפור פרוזדורים]] שלא על רקע מסתמי. |
| − | + | בתרופות אלה אין צורך בניטור, קיימות פחות [[תגובות בין תרופתיות]] ותגובות עם אוכל, זמן מחצית החיים קצר יותר, והיחס יעילות / בטיחות גבוה יותר. | |
| − | בתרופות אלה אין צורך בניטור, קיימות פחות [[ | ||
| − | |||
השימוש באנטיקואגולנטים החדשים הולך וגובר ויש צורך במידע לגבי אופן השימוש המומלץ בהם. | השימוש באנטיקואגולנטים החדשים הולך וגובר ויש צורך במידע לגבי אופן השימוש המומלץ בהם. | ||
| − | |||
חשוב לציין שישנם תחומים רבים בהם קיימת עדיין אי בהירות. | חשוב לציין שישנם תחומים רבים בהם קיימת עדיין אי בהירות. | ||
| − | |||
במרץ 2013 פורסמו על ידי החברה הקרדיולוגית האירופאית הנחיות מפורטות לשימוש באנטיקואוגלנטים החדשים. להלן סיכום ההמלצות העיקריות המופיעות במסמך הנחיות זה. | במרץ 2013 פורסמו על ידי החברה הקרדיולוגית האירופאית הנחיות מפורטות לשימוש באנטיקואוגלנטים החדשים. להלן סיכום ההמלצות העיקריות המופיעות במסמך הנחיות זה. | ||
| שורה 30: | שורה 25: | ||
יש צורך במעקב צמוד וזהיר אחר הנוטלים תרופות אלה (עדיף שתתבצע ביקורת כל 3 חודשים). | יש צורך במעקב צמוד וזהיר אחר הנוטלים תרופות אלה (עדיף שתתבצע ביקורת כל 3 חודשים). | ||
בכל ביקורת יש לבדוק: | בכל ביקורת יש לבדוק: | ||
| − | * את מידת ה[[היענות לטיפול]] והקפדה על נטילה נכונה | + | *את מידת ה[[היענות לטיפול]] והקפדה על נטילה נכונה |
| − | * האם קיים חשד ל[[טרומבואמבוליזם]] סיסטמי או ריאתי? | + | *האם קיים חשד ל[[טרומבואמבוליזם]] סיסטמי או ריאתי? |
| − | * האם יש אירועי דמם? | + | *האם יש אירועי דמם? |
| − | * האם נוטל תרופות נוספות עם וללא מרשם? (חשוב לבדוק [[ | + | *האם נוטל תרופות נוספות עם וללא מרשם? (חשוב לבדוק [[תגובות בין תרופתיות]]) |
| − | * האם יש צורך | + | *האם יש צורך בבדיקות דם? [[המוגלובין|בדיקות המוגלובין]] (לגילוי דמם סמוי), [[תפקודי כליה]] ו[[תפקודי כבד|כבד]]. |
==המעקב המעבדתי המומלץ== | ==המעקב המעבדתי המומלץ== | ||
| − | '''פעם בשנה''': [[ספירת דם]] (רמת המוגלובין), | + | '''פעם בשנה''': [[ספירת דם]] (רמת המוגלובין), תפקודי כבד ותפקודי כליה. |
| − | '''כל 6 חודשים''': תפקודי כליה באם הפינוי הכלייתי | + | '''כל 6 חודשים''': תפקודי כליה באם הפינוי הכלייתי הנו בין 30 ל-60 מ"ל לדקה, או במטופלים ב-[[Pradaxa]]{{כ}} (Dabigatran) שהנם מעל גיל 75 או שמצבם מוגדר "שברירי" ("Frail"). |
| − | '''כל 3 חודשים''': תפקודי כליה באם הפינוי הכלייתי | + | '''כל 3 חודשים''': תפקודי כליה באם הפינוי הכלייתי הוא בין 15 ל-30 מ"ל לדקה. |
'''בעת הצורך''': תפקודי כליה ו/או כבד - במקרה של מחלה העשייה לפגוע בתפקוד הכבדי או הכלייתי (לדוגמא: בעת מחלה זיהומית, החמרת [[אי ספיקת לב]]). | '''בעת הצורך''': תפקודי כליה ו/או כבד - במקרה של מחלה העשייה לפגוע בתפקוד הכבדי או הכלייתי (לדוגמא: בעת מחלה זיהומית, החמרת [[אי ספיקת לב]]). | ||
| − | == | + | == עצות לשיפור ההיענות== |
| − | * לשקול מתן תכשיר הניתן פעם ביום | + | *לשקול מתן תכשיר הניתן פעם ביום |
| − | * חינוך המטופל לגבי חשיבות הקפדה על נטילה מסודרת | + | *חינוך המטופל לגבי חשיבות הקפדה על נטילה מסודרת |
| − | * חינוך והסבר גם לבני המשפחה לגבי חשיבות נטילה מסודרת | + | *חינוך והסבר גם לבני המשפחה לגבי חשיבות נטילה מסודרת |
| − | * מעקב מסודר על ידי רופא או אחות | + | *מעקב מסודר על ידי רופא או אחות |
| − | * אם חושדים בהיענות נמוכה- יש מקום לשקול מעבר | + | *אם חושדים בהיענות נמוכה - יש מקום לשקול מעבר ל-[[Coumadin]] |
| − | ==תשומת לב לשילוב עם אספירין או NSAIDS== | + | ==תשומת לב לשילוב עם [[אספירין]] או NSAIDS== |
| + | |||
| + | מתן יחד עם [[נוגדי טסיות]] או [[NSAIDS]] מעלה סיכון לדמם (שילוב של NOACS ונוגדי טסיות מוביל לעליה של 60% בסיכון לדמם, בדומה ל-Coumadin). | ||
| − | |||
| − | |||
==המרה ל-NOAC ומ-NOACS== | ==המרה ל-NOAC ומ-NOACS== | ||
| − | '''החלפה | + | '''החלפה מ-Coumadin ל-NOAC''' - ניתן להתחיל ברגע שה-[[INR]] מתחת ל-2. אם 2-2.5 INR - אפשר להתחיל למחרת היום. |
| − | '''החלפה | + | '''החלפה מ-[[Clexane]] ל-NOAC''' - ניתן להתחיל במועד שבו הייתה אמורה להינתן הזריקה הבאה של Clexane. |
| − | '''החלפה מ-NOAC | + | '''החלפה מ-NOAC ל-Coumadin''' - מתן בו זמנית עד להשגת יעד INR. בדיקת ה-[[PT]] ממש לפני נטילת כדור ה-NOAC הבא. בדיקה חוזרת 24 שעות לאחר נטילת כדור NOAC האחרון. |
| − | '''החלפה מ-NOAC | + | '''החלפה מ-NOAC ל-Clexane''' - מתן Clexane במועד שבו היה אמור להינטל כדור NOAC הבא. |
| − | '''החלפה מ-NOAC אחד לאחר''' - נטילה במועד שבו היה אמור להילקח הכדור האחר (אלא אם כן צפויה רמה גבוהה בדם, לדוגמא בשל אי ספיקת כליות. פרטים בגוף ההנחיות). | + | '''החלפה מ-NOAC אחד לאחר''' - נטילה במועד שבו היה אמור להילקח הכדור האחר (אלא אם כן צפויה רמה גבוהה בדם, לדוגמא בשל [[אי ספיקת כליות]]. פרטים בגוף ההנחיות). |
| − | '''החלפה | + | '''החלפה מ-[[Aspirin]] או [[Plavix]] ל-NOAC''' - ניתן להתחיל מיידית ולהפסיק Aspirin או Plavix (אלא אם כן מחליטים שהיתרון בהמשך עולה על הסיכון). |
==טעויות בנטילה== | ==טעויות בנטילה== | ||
| שורה 88: | שורה 83: | ||
'''מינון יתר:''' יש להפנות לאשפוז, לבצע מעקב או טיפול חירום, בהתאם למינון שנלקח ובהתאם למצב הקליני. | '''מינון יתר:''' יש להפנות לאשפוז, לבצע מעקב או טיפול חירום, בהתאם למינון שנלקח ובהתאם למצב הקליני. | ||
| − | ==מתן NOACS למטופלים עם אי ספיקה כלייתית== | + | ==מתן NOACS למטופלים עם [[אי ספיקה כלייתית]]== |
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | + | *'''[[Pradaxa]]'''{{כ}} (Dabigatran etexilate){{כ}} - 80% מהפינוי הנו כלייתי, ו-20% כבדי. | |
| + | *'''[[Xarelto]]'''{{כ}} (Rivaroxaban){{כ}} - 35% מהפינוי הנו כלייתי, ו-65% כבדי. | ||
| + | *'''[[Eliquis]]'''{{כ}} (Apixaban){{כ}} - 27% מהפינוי הנו כלייתי, ו-73% כבדי. | ||
| − | + | ===Pradaxa=== | |
| − | (בישראל מינון זה אינו רשום להתוויה ופינוי כלייתי של פחות מ 30 מ"ל לדקה נחשב להתווית נגד למתן | + | * כשהפינוי הכלייתי 30-49 מ"ל לדקה ניתן לתת 150 מ"ג פעמיים ביום אך מומלץ לשקול מתן של 110 מ"ג פעמיים ביום באם יש סיכון מוגבר לדמם. |
| + | * מינון של 75 מ"ג פעמיים ביום אושר ע"י ה-FDA {{כ}} (Food and Drug Administration) (אך לא EMA{{כ}} (European Medicines Agency)) למטופלים עם פינוי כלייתי 15-30 מ"ל לדקה, וכן לפינוי כלייתי 30-49 מ"ל לדקה באם קיימות תגובות (אינטראקציות) המעלות את הרמה בדם. חשוב לזכור שמינון זה לא נחקר ואין עדויות קליניות לגבי יעילותו ב[[פרפור פרוזדורים]] (בישראל מינון זה אינו רשום להתוויה ופינוי כלייתי של פחות מ-30 מ"ל לדקה נחשב להתווית נגד למתן Pradaxa). | ||
| − | + | ===Xarelto=== | |
| − | + | * בפינוי כלייתי של 15-49 מ"ל לדקה מומלץ לתת במינון של 15 מ"ג ליום. | |
| + | * Xarelto במינון 15 מ"ג ליום מאושרת גם בשלב 4 (פינוי כליתי של 15-30 מ"ל לדקה). יש לתת בזהירות בחולים אלה. | ||
| − | + | ===Eliquis=== | |
| − | + | * בפינוי כלייתי של 30-80 מ"ל לדקה מומלץ להשתמש בקריטריונים לסיכון (Risk criteria) על מנת לקבוע את המינון המתאים. (הפחתת מינון ל-2.5 מ"ג פעמיים ביום באם מתקיימים לפחות 2 מהבאים: גיל ≥ 80, משקל ≤ 60, קריאטינין ≥ 1.5). | |
| + | * בפינוי כלייתי של 15-30 מ"ל לדקה המינון המומלץ הוא 2.5 מ"ג פעמיים ביום. | ||
| − | לאור מיעוט מידע - השימוש ב- NOACS לא מומלץ בחולי דיאליזה או | + | עם זאת, אין מחקרים עם תוצאים קליניים לגבי NOACS בחולים עם פינוי כלייתי מתחת ל-30 מ"ל לדקה וההנחיות האירופאיות ממליצות נגד השימוש בחולים אלה. לאור מיעוט מידע - השימוש ב-NOACS לא מומלץ בחולי [[דיאליזה]] או טרום-דיאליזה (פינוי פחות מ-15 מ"ל לדקה). |
| − | |||
| − | |||
| − | + | ===ניטור התפקוד הכלייתי=== | |
| − | אם הפינוי הכלייתי פחות מ-60 מ"ל לדקה - כל 6 חודשים. | + | במטופלים ב-NOACS - יש להקפיד על [[בדיקת תפקוד כלייתי]] לפחות פעם בשנה. אם הפינוי הכלייתי פחות מ-60 מ"ל לדקה - כל 6 חודשים. |
| − | הניטור חשוב במיוחד במטופלים | + | הניטור חשוב במיוחד במטופלים ב-Pradaxa (היות ותרופה זו מופרשת בעיקר מהכליה). במטופלים ב-Pradaxa בגיל 75 ומעלה, במטופלים הנחשבים שבריריים (Frail) - בדיקה לפחות כל 6 חודשים. |
| − | + | מחלות חריפות (זיהומים, אי ספיקת לב) משפיעות על התפקוד הכלייתי ולכן חשובה בדיקת תפקוד כלייתי במצבים אלה. | |
| − | + | ====תדירות הניטור- בהתאם לרמת התפקוד הכלייתי ומחלות נוספות==== | |
| − | + | * [[אי ספיקת כליות כרונית]] ((CRF){{כ}} Chronic renal failure) דרגה 1-2 (פינוי כלייתי מעל 60 מ"ל לדקה) - פעם בשנה. | |
| + | * אי ספיקת כליות כרונית דרגה 3 (פינוי כלייתי 30-60 מ"ל לדקה) - כל 6 חודשים. | ||
| + | * אי ספיקת כליות כרונית דרגה 4 (פינוי כלייתי מתחת ל-30 מ"ל לדקה) - כל 3 חודשים. | ||
| − | + | ==הפסקה וחידוש טיפול ב-NOACS סביב ניתוחים== | |
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | ==הפסקה וחידוש טיפול ב- NOACS סביב ניתוחים== | ||
לשם קבלת החלטה - יש לקחת בחשבון את רמת הסיכון לדמם בניתוח, ואת מאפייני החולה (תפקוד כלייתי, גיל, סיבוכי דמם בעבר ותרופות נוספות). | לשם קבלת החלטה - יש לקחת בחשבון את רמת הסיכון לדמם בניתוח, ואת מאפייני החולה (תפקוד כלייתי, גיל, סיבוכי דמם בעבר ותרופות נוספות). | ||
| − | + | אין צורך בגישור על ידי Clexane לאור הפסקה מהירה של האפקט נוגד הקרישה וכן חזרה מהירה שלו עם חידוש הטיפול. | |
| − | אין צורך בגישור על ידי | + | בניתוחים הכרוכים בסיכון נמוך לדמם (כגון ניתוח [[ירוד]] (Cataract)) מומלץ לבצע את הניתוח ברמת השפל של התרופה (כלומר 12-24 שעות לאחר נטילת המנה האחרונה של התרופה, בהתאם למשטר הטיפול). |
| − | |||
| − | בניתוחים הכרוכים בסיכון נמוך לדמם (כגון ניתוח [[ | ||
פרקטי לקבוע את הניתוח ל-18-24 שעות לאחר המנה האחרונה, ולחזור לקחת את התרופה 6 שעות לאחר הניתוח (כלומר לדלג על מנה אחת בתרופות הניתנות פעמיים ביום). | פרקטי לקבוע את הניתוח ל-18-24 שעות לאחר המנה האחרונה, ולחזור לקחת את התרופה 6 שעות לאחר הניתוח (כלומר לדלג על מנה אחת בתרופות הניתנות פעמיים ביום). | ||
| − | |||
כאשר הסיכון לדמם בניתוח גבוה, ההפסקה המומלצת היא 48 שעות לפני הניתוח. | כאשר הסיכון לדמם בניתוח גבוה, ההפסקה המומלצת היא 48 שעות לפני הניתוח. | ||
| − | במטופלים הנוטלים | + | במטופלים הנוטלים Xarelto, עם פינוי כלייתי של 15-30 מ"ל לדקה יש לשקול הפסקת הטיפול מוקדם יותר (הן בסיכון נמוך והן בסיכון גבוה לדמם, לדוגמא - 36 שעות ו- 48 שעות טרם הניתוח בהתאמה). |
| − | לגבי הפסקת | + | לגבי הפסקת Pradaxa במקרים של הפרעה בתפקוד הכלייתי - הפסקה מוקדמת יותר מומלצת כבר מפינוי כלייתי של 80 מ"ל לדקה. מועד הפסקת הטיפול תלוי בתפקוד הכלייתי ומפורט בטבלה. |
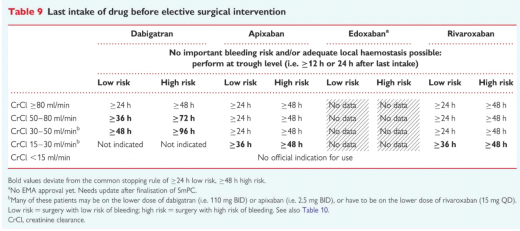
| − | ==מתן המנה האחרונה לפני הניתוח== | + | ===מתן המנה האחרונה לפני הניתוח=== |
[[קובץ:Intake.png|מרכז|520 פיקסלים]] | [[קובץ:Intake.png|מרכז|520 פיקסלים]] | ||
| − | ==דרגת הסיכון לדמם בהתערבויות כירורגיות אלקטיביות== | + | ===דרגת הסיכון לדמם בהתערבויות כירורגיות אלקטיביות=== |
| − | ;התערבויות שלא בהכרח מצריכות הפסקת הטיפול | + | ;התערבויות שלא בהכרח מצריכות הפסקת הטיפול נוגד הקרישה: |
| − | *התערבויות דנטליות (עקירה של 1-3 שיניים, ניתוח חניכיים, פתיחת אבצס, הצבת שתלים) ניתוחי | + | *התערבויות דנטליות (עקירה של 1-3 שיניים, ניתוח חניכיים, פתיחת מורסה (אבצס), הצבת שתלים) ניתוחי [[ירוד]] (Cataract) ו[[ברקית]] (Glaucoma) |
*[[אנדוסקופיה]] ללא התערבות כירורגית | *[[אנדוסקופיה]] ללא התערבות כירורגית | ||
| − | *ניתוחים שטחיים (פתיחת | + | *ניתוחים שטחיים (פתיחת מורסה, ניתוחי עור קטנים וכד') |
;התערבויות עם סיכון נמוך לדמם: | ;התערבויות עם סיכון נמוך לדמם: | ||
*אנדוסקופיה הכוללת ביופסיה | *אנדוסקופיה הכוללת ביופסיה | ||
*ביופסיה מהערמונית או משלפוחית השתן | *ביופסיה מהערמונית או משלפוחית השתן | ||
| − | *בדיקה אלקטרופיזיולוגית או אבלצית | + | *בדיקה אלקטרופיזיולוגית או [[אבלצית Radiofrequency לטכיקרדיה על חדרית]] ((SVT){{כ}} Supraventricular tachycardia) (כולל אבלציה שמאלית עם דיקור טרנס-ספטאלי יחיד) |
*אנגיוגרפיה | *אנגיוגרפיה | ||
| − | *השתלת קוצב או ICD (פרט למקרים עם אנטומיה מורכבת כגון מחלת לב מולדת) | + | *השתלת [[קוצב לבבי]] או [[דפיברילטור]] מושתל ((ICD){{כ}} Implantable cardioverter defibrillator) (פרט למקרים עם אנטומיה מורכבת כגון מחלת לב מולדת) |
;התערבויות עם סיכון גבוה לדמם: | ;התערבויות עם סיכון גבוה לדמם: | ||
| − | *אבלציה שמאלית מורכבת ( | + | *אבלציה שמאלית מורכבת (Pulmonary vein isolation; VT ablation) |
| − | *הרדמה ספינלית או אפידוראלית, LP אבחנתי | + | *[[הרדמה ספינלית]] או [[הרדמה אפידוראלית]], [[ניקור מותני]] ((LP){{כ}} Lumbar puncture) אבחנתי |
*ניתוחי חזה | *ניתוחי חזה | ||
*ניתוחי בטן | *ניתוחי בטן | ||
*ניתוחים אורטופדיים מג'וריים | *ניתוחים אורטופדיים מג'וריים | ||
| − | *ביופסית כבד | + | *[[ביופסית כבד]] |
| − | *כריתת ערמונית טרנסאורטרלית (TURP) | + | *[[כריתת ערמונית טרנסאורטרלית]] ([[TURP]]{{כ}} Transurethral resection of the prostate) |
| − | *ביופסית כליה | + | *[[ביופסית כליה]] |
| − | |||
| − | |||
| − | + | ===חידוש הטיפול לאחר ניתוח=== | |
| − | + | בהליכים עם עצירת דימום (המוסטזיס) מהירה ומלאה - ניתן לחדש כעבור 6-8 שעות מההליך (גם לאחר הרדמה ספינלית או אפידורלית לא טראומטית ו-LP לא טראומטי). | |
| + | בהליכים ניתוחיים הכרוכים בהיעדר התניידות (אימוביליזציה) - מומלץ מתן Clexane כעבור 6-8 שעות אם הושגה עצירת דימום, וחידוש נוגדי קרישה עם NOACS כעבור 48-72 שעות (השפעה נוגדת קרישה מקסימלית מושגת תוך שעתיים). | ||
| − | ==NOAC - | + | ==NOAC - התוויות רשומות במשרד הבריאות== |
| − | בטבלה זו מוצגים המינונים | + | בטבלה זו מוצגים המינונים המותרים לכל התוויה בלבד. בחירת המינון המתאים לכל מטופל הנה בהתאם לעלון הרופא ולהתאמות המינון המופיעות בטבלאות הבאות. |
{| class="wikitable" dir="ltr" | {| class="wikitable" dir="ltr" | ||
| שורה 208: | שורה 192: | ||
|} | |} | ||
| − | *בחולים עם גורמי סיכון: אירוע מוחי או TIA בעבר, גיל 75 ומעלה, | + | *בחולים עם גורמי סיכון: [[אירוע מוחי]] או [[אירוע איסכמי חולף]] ([[TIA]]) בעבר, גיל 75 ומעלה, [[סוכרת]], [[יתר לחץ דם]], [[אי ספיקת לב]] |
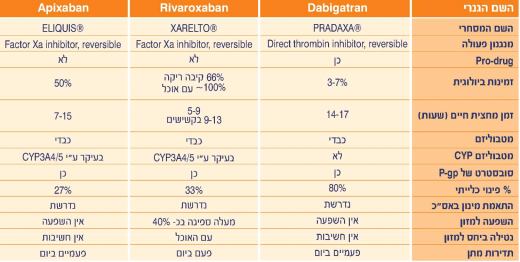
==תכונות פרמקוקינטיות של NOAC== | ==תכונות פרמקוקינטיות של NOAC== | ||
| שורה 218: | שורה 202: | ||
[[קובץ:NOAC3.png|מרכז|520 פיקסלים]] | [[קובץ:NOAC3.png|מרכז|520 פיקסלים]] | ||
| − | ==התאמת מינון של NOAC להתוויה של | + | *אין מחקרים עם תוצאים קליניים לגבי כל ה-NOACS ב- CLCr<30 ml/min וההנחיות האירופאיות ממליצות נגד השימוש בחולים אלו. |
| + | |||
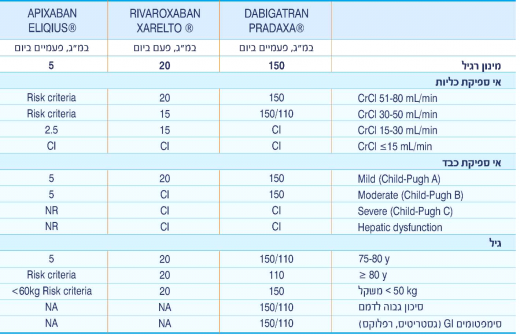
| + | ==התאמת מינון של NOAC להתוויה של פרפור פרוזדורים בהתאם לשיקולים פרמקוקינטים== | ||
[[קובץ:NOAC4.png|מרכז|520 פיקסלים]] | [[קובץ:NOAC4.png|מרכז|520 פיקסלים]] | ||
| שורה 231: | שורה 217: | ||
[[קובץ:NOAC5.png|מרכז|420 פיקסלים]] | [[קובץ:NOAC5.png|מרכז|420 פיקסלים]] | ||
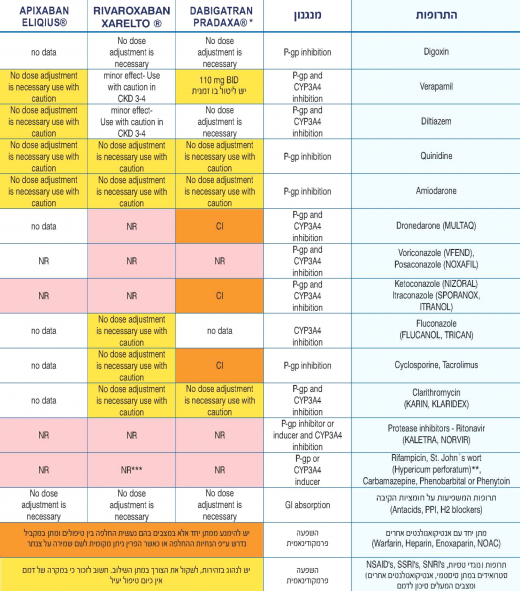
| − | == | + | ==תגובות בין תרופתיות== |
| − | ההמלצות | + | ההמלצות בטבלה מתייחסות אך ורק להתוויה של [[פרפור פרוזדורים]]. |
| − | היות ומדובר בתרופות חדשות | + | היות ומדובר בתרופות חדשות והמידע הקיים הנו חלקי בלבד, מומלץ לנסות ולהימנע מתגובות בין תרופתיות ולשקול החלפת טיפול כאשר הדבר מתאפשר. |
כאשר נמצאה אי התאמה בין המקורות ננקטה הגישה המחמירה יותר. | כאשר נמצאה אי התאמה בין המקורות ננקטה הגישה המחמירה יותר. | ||
| שורה 248: | שורה 234: | ||
* NA= not applicable | * NA= not applicable | ||
| − | (*)במקרים בהם לא ניתן להימנע משילוב עם Pgp inhibitor יש לתת | + | (*)במקרים בהם לא ניתן להימנע משילוב עם Pgp inhibitor יש לתת Pradaxa לפחות שעתיים לפני מתן המעכב. |
| − | (**)אין מידע אודות מידת האינטראקציה עם | + | (**)אין מידע אודות מידת האינטראקציה עם [[Remotiv]] |
(***)ע"פ ההנחיות האירופאיות מסווג כאזהרה בלבד. ע"פ העלון האמריקאי מומלץ שלא לשלב | (***)ע"פ ההנחיות האירופאיות מסווג כאזהרה בלבד. ע"פ העלון האמריקאי מומלץ שלא לשלב | ||
| שורה 271: | שורה 257: | ||
==קישורים חיצוניים== | ==קישורים חיצוניים== | ||
| − | {{ייחוס|ד"ר לילך דולב - אחראית מערך אישורי התרופות ומנהלת אתר "מענה לרופא" הנהלה ראשית, חטיבת הקהילה, שירותי בריאות כללית, הכנת | + | {{ייחוס|ד"ר לילך דולב - אחראית מערך אישורי התרופות ומנהלת אתר "מענה לרופא" הנהלה ראשית, חטיבת הקהילה, שירותי בריאות כללית, הכנת טבלת היבטים פרמקולוגיים ואינטראקציות: מגר' נטע פדר קרנגל ודר' אולגה בריימן סקץ - רוקחת קלינית, מחוז דן פ"ת, שירותי בריאות כללית}} |
[[קטגוריה: המטולוגיה]] | [[קטגוריה: המטולוגיה]] | ||
| שורה 277: | שורה 263: | ||
[[קטגוריה: פנימית]] | [[קטגוריה: פנימית]] | ||
[[קטגוריה: קרדיולוגיה]] | [[קטגוריה: קרדיולוגיה]] | ||
| + | [[קטגוריה: פרמקולוגיה קלינית]] | ||
גרסה אחרונה מ־19:02, 28 ביולי 2014
| עריכת הנחיות לטיפול ומעקב במטופלים באנטיקואגולנטים החדשים (NOACS), על פי הנחיות החברה האירופאית לקרדיולוגיה מ-2013 | ||
|---|---|---|
| ' | ||
| יוצר הערך | ד"ר לילך דולב, מגר' נטע פדר קרנגל ודר' אולגה בריימן סקץ | |
לערכים נוספים הקשורים לנושא זה, ראו את דף הפירושים – תרופות נוגדות קרישה חדשות
האנטיקואגולנטים (נוגדי הקרישה) החדשים ((NOACS) New Oral AntiCoagulants) מהווים חלופה אטרקטיבית לטיפול נוגד קרישה במטופלים עם פרפור פרוזדורים שלא על רקע מסתמי. בתרופות אלה אין צורך בניטור, קיימות פחות תגובות בין תרופתיות ותגובות עם אוכל, זמן מחצית החיים קצר יותר, והיחס יעילות / בטיחות גבוה יותר. השימוש באנטיקואגולנטים החדשים הולך וגובר ויש צורך במידע לגבי אופן השימוש המומלץ בהם. חשוב לציין שישנם תחומים רבים בהם קיימת עדיין אי בהירות. במרץ 2013 פורסמו על ידי החברה הקרדיולוגית האירופאית הנחיות מפורטות לשימוש באנטיקואוגלנטים החדשים. להלן סיכום ההמלצות העיקריות המופיעות במסמך הנחיות זה.
הקפדה על היענות, וביצוע מעקב מסודר
לאור ירידה מהירה של האפקט האנטיקואגולנטי יש חשיבות קריטית לנטילה מסודרת ורצופה של האנטיקואוגלנטים החדשים. הכרחי להסביר זאת למטופל, ולשכנע שחייבת להיות היענות וההקפדה על נטילה יום - יומית.
יש צורך במעקב צמוד וזהיר אחר הנוטלים תרופות אלה (עדיף שתתבצע ביקורת כל 3 חודשים). בכל ביקורת יש לבדוק:
- את מידת ההיענות לטיפול והקפדה על נטילה נכונה
- האם קיים חשד לטרומבואמבוליזם סיסטמי או ריאתי?
- האם יש אירועי דמם?
- האם נוטל תרופות נוספות עם וללא מרשם? (חשוב לבדוק תגובות בין תרופתיות)
- האם יש צורך בבדיקות דם? בדיקות המוגלובין (לגילוי דמם סמוי), תפקודי כליה וכבד.
המעקב המעבדתי המומלץ
פעם בשנה: ספירת דם (רמת המוגלובין), תפקודי כבד ותפקודי כליה.
כל 6 חודשים: תפקודי כליה באם הפינוי הכלייתי הנו בין 30 ל-60 מ"ל לדקה, או במטופלים ב-Pradaxa (Dabigatran) שהנם מעל גיל 75 או שמצבם מוגדר "שברירי" ("Frail").
כל 3 חודשים: תפקודי כליה באם הפינוי הכלייתי הוא בין 15 ל-30 מ"ל לדקה.
בעת הצורך: תפקודי כליה ו/או כבד - במקרה של מחלה העשייה לפגוע בתפקוד הכבדי או הכלייתי (לדוגמא: בעת מחלה זיהומית, החמרת אי ספיקת לב).
עצות לשיפור ההיענות
- לשקול מתן תכשיר הניתן פעם ביום
- חינוך המטופל לגבי חשיבות הקפדה על נטילה מסודרת
- חינוך והסבר גם לבני המשפחה לגבי חשיבות נטילה מסודרת
- מעקב מסודר על ידי רופא או אחות
- אם חושדים בהיענות נמוכה - יש מקום לשקול מעבר ל-Coumadin
תשומת לב לשילוב עם אספירין או NSAIDS
מתן יחד עם נוגדי טסיות או NSAIDS מעלה סיכון לדמם (שילוב של NOACS ונוגדי טסיות מוביל לעליה של 60% בסיכון לדמם, בדומה ל-Coumadin).
המרה ל-NOAC ומ-NOACS
החלפה מ-Coumadin ל-NOAC - ניתן להתחיל ברגע שה-INR מתחת ל-2. אם 2-2.5 INR - אפשר להתחיל למחרת היום.
החלפה מ-Clexane ל-NOAC - ניתן להתחיל במועד שבו הייתה אמורה להינתן הזריקה הבאה של Clexane.
החלפה מ-NOAC ל-Coumadin - מתן בו זמנית עד להשגת יעד INR. בדיקת ה-PT ממש לפני נטילת כדור ה-NOAC הבא. בדיקה חוזרת 24 שעות לאחר נטילת כדור NOAC האחרון.
החלפה מ-NOAC ל-Clexane - מתן Clexane במועד שבו היה אמור להינטל כדור NOAC הבא.
החלפה מ-NOAC אחד לאחר - נטילה במועד שבו היה אמור להילקח הכדור האחר (אלא אם כן צפויה רמה גבוהה בדם, לדוגמא בשל אי ספיקת כליות. פרטים בגוף ההנחיות).
החלפה מ-Aspirin או Plavix ל-NOAC - ניתן להתחיל מיידית ולהפסיק Aspirin או Plavix (אלא אם כן מחליטים שהיתרון בהמשך עולה על הסיכון).
טעויות בנטילה
פספוס מנה:
- בתרופה הניתנת פעמיים ביום - אפשר ליטול התרופה עד 6 שעות ממועד הנטילה שפוספס.
- בתרופה הניתנת פעם ביום - אפשר ליטול התרופה עד 12 שעות ממועד המנה שפוספס.
נטילת מנה כפולה:
- בתרופה הניתנת פעמיים ביום - יש לוותר על המנה הבאה, וכעבור 24 שעות לחזור לקחת כרגיל.
- בתרופה הניתנת פעם ביום - להמשיך כרגיל (לא לדלג על המנה הבאה).
חוסר וודאות לגבי נטילת המנה:
- בתרופה הניתנת פעמיים ביום - לקחת את המנה הבאה בזמן המתוכנן (ללא השלמות).
- בתרופה הניתנת פעם ביום - אפשר ליטול כדור ליתר בטחון.
מינון יתר: יש להפנות לאשפוז, לבצע מעקב או טיפול חירום, בהתאם למינון שנלקח ובהתאם למצב הקליני.
מתן NOACS למטופלים עם אי ספיקה כלייתית
- Pradaxa (Dabigatran etexilate) - 80% מהפינוי הנו כלייתי, ו-20% כבדי.
- Xarelto (Rivaroxaban) - 35% מהפינוי הנו כלייתי, ו-65% כבדי.
- Eliquis (Apixaban) - 27% מהפינוי הנו כלייתי, ו-73% כבדי.
Pradaxa
- כשהפינוי הכלייתי 30-49 מ"ל לדקה ניתן לתת 150 מ"ג פעמיים ביום אך מומלץ לשקול מתן של 110 מ"ג פעמיים ביום באם יש סיכון מוגבר לדמם.
- מינון של 75 מ"ג פעמיים ביום אושר ע"י ה-FDA (Food and Drug Administration) (אך לא EMA (European Medicines Agency)) למטופלים עם פינוי כלייתי 15-30 מ"ל לדקה, וכן לפינוי כלייתי 30-49 מ"ל לדקה באם קיימות תגובות (אינטראקציות) המעלות את הרמה בדם. חשוב לזכור שמינון זה לא נחקר ואין עדויות קליניות לגבי יעילותו בפרפור פרוזדורים (בישראל מינון זה אינו רשום להתוויה ופינוי כלייתי של פחות מ-30 מ"ל לדקה נחשב להתווית נגד למתן Pradaxa).
Xarelto
- בפינוי כלייתי של 15-49 מ"ל לדקה מומלץ לתת במינון של 15 מ"ג ליום.
- Xarelto במינון 15 מ"ג ליום מאושרת גם בשלב 4 (פינוי כליתי של 15-30 מ"ל לדקה). יש לתת בזהירות בחולים אלה.
Eliquis
- בפינוי כלייתי של 30-80 מ"ל לדקה מומלץ להשתמש בקריטריונים לסיכון (Risk criteria) על מנת לקבוע את המינון המתאים. (הפחתת מינון ל-2.5 מ"ג פעמיים ביום באם מתקיימים לפחות 2 מהבאים: גיל ≥ 80, משקל ≤ 60, קריאטינין ≥ 1.5).
- בפינוי כלייתי של 15-30 מ"ל לדקה המינון המומלץ הוא 2.5 מ"ג פעמיים ביום.
עם זאת, אין מחקרים עם תוצאים קליניים לגבי NOACS בחולים עם פינוי כלייתי מתחת ל-30 מ"ל לדקה וההנחיות האירופאיות ממליצות נגד השימוש בחולים אלה. לאור מיעוט מידע - השימוש ב-NOACS לא מומלץ בחולי דיאליזה או טרום-דיאליזה (פינוי פחות מ-15 מ"ל לדקה).
ניטור התפקוד הכלייתי
במטופלים ב-NOACS - יש להקפיד על בדיקת תפקוד כלייתי לפחות פעם בשנה. אם הפינוי הכלייתי פחות מ-60 מ"ל לדקה - כל 6 חודשים.
הניטור חשוב במיוחד במטופלים ב-Pradaxa (היות ותרופה זו מופרשת בעיקר מהכליה). במטופלים ב-Pradaxa בגיל 75 ומעלה, במטופלים הנחשבים שבריריים (Frail) - בדיקה לפחות כל 6 חודשים.
מחלות חריפות (זיהומים, אי ספיקת לב) משפיעות על התפקוד הכלייתי ולכן חשובה בדיקת תפקוד כלייתי במצבים אלה.
תדירות הניטור- בהתאם לרמת התפקוד הכלייתי ומחלות נוספות
- אי ספיקת כליות כרונית ((CRF) Chronic renal failure) דרגה 1-2 (פינוי כלייתי מעל 60 מ"ל לדקה) - פעם בשנה.
- אי ספיקת כליות כרונית דרגה 3 (פינוי כלייתי 30-60 מ"ל לדקה) - כל 6 חודשים.
- אי ספיקת כליות כרונית דרגה 4 (פינוי כלייתי מתחת ל-30 מ"ל לדקה) - כל 3 חודשים.
הפסקה וחידוש טיפול ב-NOACS סביב ניתוחים
לשם קבלת החלטה - יש לקחת בחשבון את רמת הסיכון לדמם בניתוח, ואת מאפייני החולה (תפקוד כלייתי, גיל, סיבוכי דמם בעבר ותרופות נוספות). אין צורך בגישור על ידי Clexane לאור הפסקה מהירה של האפקט נוגד הקרישה וכן חזרה מהירה שלו עם חידוש הטיפול. בניתוחים הכרוכים בסיכון נמוך לדמם (כגון ניתוח ירוד (Cataract)) מומלץ לבצע את הניתוח ברמת השפל של התרופה (כלומר 12-24 שעות לאחר נטילת המנה האחרונה של התרופה, בהתאם למשטר הטיפול).
פרקטי לקבוע את הניתוח ל-18-24 שעות לאחר המנה האחרונה, ולחזור לקחת את התרופה 6 שעות לאחר הניתוח (כלומר לדלג על מנה אחת בתרופות הניתנות פעמיים ביום). כאשר הסיכון לדמם בניתוח גבוה, ההפסקה המומלצת היא 48 שעות לפני הניתוח.
במטופלים הנוטלים Xarelto, עם פינוי כלייתי של 15-30 מ"ל לדקה יש לשקול הפסקת הטיפול מוקדם יותר (הן בסיכון נמוך והן בסיכון גבוה לדמם, לדוגמא - 36 שעות ו- 48 שעות טרם הניתוח בהתאמה).
לגבי הפסקת Pradaxa במקרים של הפרעה בתפקוד הכלייתי - הפסקה מוקדמת יותר מומלצת כבר מפינוי כלייתי של 80 מ"ל לדקה. מועד הפסקת הטיפול תלוי בתפקוד הכלייתי ומפורט בטבלה.
מתן המנה האחרונה לפני הניתוח
דרגת הסיכון לדמם בהתערבויות כירורגיות אלקטיביות
- התערבויות שלא בהכרח מצריכות הפסקת הטיפול נוגד הקרישה
- התערבויות דנטליות (עקירה של 1-3 שיניים, ניתוח חניכיים, פתיחת מורסה (אבצס), הצבת שתלים) ניתוחי ירוד (Cataract) וברקית (Glaucoma)
- אנדוסקופיה ללא התערבות כירורגית
- ניתוחים שטחיים (פתיחת מורסה, ניתוחי עור קטנים וכד')
- התערבויות עם סיכון נמוך לדמם
- אנדוסקופיה הכוללת ביופסיה
- ביופסיה מהערמונית או משלפוחית השתן
- בדיקה אלקטרופיזיולוגית או אבלצית Radiofrequency לטכיקרדיה על חדרית ((SVT) Supraventricular tachycardia) (כולל אבלציה שמאלית עם דיקור טרנס-ספטאלי יחיד)
- אנגיוגרפיה
- השתלת קוצב לבבי או דפיברילטור מושתל ((ICD) Implantable cardioverter defibrillator) (פרט למקרים עם אנטומיה מורכבת כגון מחלת לב מולדת)
- התערבויות עם סיכון גבוה לדמם
- אבלציה שמאלית מורכבת (Pulmonary vein isolation; VT ablation)
- הרדמה ספינלית או הרדמה אפידוראלית, ניקור מותני ((LP) Lumbar puncture) אבחנתי
- ניתוחי חזה
- ניתוחי בטן
- ניתוחים אורטופדיים מג'וריים
- ביופסית כבד
- כריתת ערמונית טרנסאורטרלית (TURP Transurethral resection of the prostate)
- ביופסית כליה
חידוש הטיפול לאחר ניתוח
בהליכים עם עצירת דימום (המוסטזיס) מהירה ומלאה - ניתן לחדש כעבור 6-8 שעות מההליך (גם לאחר הרדמה ספינלית או אפידורלית לא טראומטית ו-LP לא טראומטי). בהליכים ניתוחיים הכרוכים בהיעדר התניידות (אימוביליזציה) - מומלץ מתן Clexane כעבור 6-8 שעות אם הושגה עצירת דימום, וחידוש נוגדי קרישה עם NOACS כעבור 48-72 שעות (השפעה נוגדת קרישה מקסימלית מושגת תוך שעתיים).
NOAC - התוויות רשומות במשרד הבריאות
בטבלה זו מוצגים המינונים המותרים לכל התוויה בלבד. בחירת המינון המתאים לכל מטופל הנה בהתאם לעלון הרופא ולהתאמות המינון המופיעות בטבלאות הבאות.
| תרופה | Treatment of DVT and PE, prevention of and recurrent DVT and PE in adults | Prevention of stroke and systemic embolism in adult patients with nonvalvular AF* | Prevention of VTE after total hip or knee replacement surgery |
| DABIGATRAN PRADAXA | 110, 150mg | 75, 110mg | |
| RIVAROXABAN XARELTO | 15, 20mg | 15, 20mg | 10mg |
| APIXABAN ELIQIUS | 2.5, 5mg | 2.5mg |
- בחולים עם גורמי סיכון: אירוע מוחי או אירוע איסכמי חולף (TIA) בעבר, גיל 75 ומעלה, סוכרת, יתר לחץ דם, אי ספיקת לב
תכונות פרמקוקינטיות של NOAC
התוויות נגד
- אין מחקרים עם תוצאים קליניים לגבי כל ה-NOACS ב- CLCr<30 ml/min וההנחיות האירופאיות ממליצות נגד השימוש בחולים אלו.
התאמת מינון של NOAC להתוויה של פרפור פרוזדורים בהתאם לשיקולים פרמקוקינטים
- NR=Not recommended ,אין התייחסות
- CI=Contraindicated
- Pgp=P glycoprotein
- CrCl=Creatinine clearence
- GI=Gastrointestinal
- NA= not applicable
תגובות בין תרופתיות
ההמלצות בטבלה מתייחסות אך ורק להתוויה של פרפור פרוזדורים.
היות ומדובר בתרופות חדשות והמידע הקיים הנו חלקי בלבד, מומלץ לנסות ולהימנע מתגובות בין תרופתיות ולשקול החלפת טיפול כאשר הדבר מתאפשר.
כאשר נמצאה אי התאמה בין המקורות ננקטה הגישה המחמירה יותר.
- NR=Not recommended ,אין התייחסות
- CI=Contraindicated
- Pgp=P glycoprotein
- CrCl=Creatinine clearence
- GI=Gastrointestinal
- NA= not applicable
(*)במקרים בהם לא ניתן להימנע משילוב עם Pgp inhibitor יש לתת Pradaxa לפחות שעתיים לפני מתן המעכב.
(**)אין מידע אודות מידת האינטראקציה עם Remotiv
(***)ע"פ ההנחיות האירופאיות מסווג כאזהרה בלבד. ע"פ העלון האמריקאי מומלץ שלא לשלב
ביבליוגרפיה
- European Society of Cardiology, European Heart Rhythm Association Practical Guide on the use of new oral anticoagulants in patients with non-valvular atrial fibrillation, Europace (2013) 15, 625-651 doi:10.1093/europace/eut083
- Pradaxa prescribing information. Dec 2012
- Xarelto 10, 15, 20mg prescribing information. May 2013
- Eliquis prescribing information. Feb 2013
- Heidbuchel et al. European Heart Rhythm Association Practical Guide on the use of new oral anticoagulants in patients with non-valvular atrial fibrillation. Europace (2013) 15, 625-651
- Guidance for prescribing of Dabigatran (Pradaxa ) Rivaroxaban (Xarelto ) and Apixaban (Eliquis) in Patients with Non-Valvular AF. NHS May 2013
- I. Y. Gong, R. B.Kim. Importance of Pharmacokinetic Profile and Variability as Determinants of Dose and Response to Dabigatran, Rivaroxab
- an, and Apixaban. Canadian Journal of Cardiology 29 (2013) S24eS33
קישורים חיצוניים
המידע שבדף זה נכתב על ידי ד"ר לילך דולב - אחראית מערך אישורי התרופות ומנהלת אתר "מענה לרופא" הנהלה ראשית, חטיבת הקהילה, שירותי בריאות כללית, הכנת טבלת היבטים פרמקולוגיים ואינטראקציות: מגר' נטע פדר קרנגל ודר' אולגה בריימן סקץ - רוקחת קלינית, מחוז דן פ"ת, שירותי בריאות כללית


 כניסה
כניסה  עקבו אחרינו בפייסבוק
עקבו אחרינו בפייסבוק