הבדלים בין גרסאות בדף "מונומרים של פיברין - Fibrin monomers"
| (6 גרסאות ביניים של אותו משתמש אינן מוצגות) | |||
| שורה 12: | שורה 12: | ||
|אחראי הערך= | |אחראי הערך= | ||
}} | }} | ||
| + | {{ראו גם|מונומר מסיס של פיברין - Soluble fibrin monomer}} | ||
| + | ==מבוא== | ||
המוסטאזיס הוא תהליך פיזיולוגי מורכב של יצירת קריש דם באזור של פציעת כלי-דם הנועד למנוע דימום. התגובה ההמוסטאטית מהירה, ממוקמת ומבוקרת היטב. במהלך המוסטאזיס מתרחשים שלושה צעדים באופן סימולטני בסדר מהיר הכוללים התכווצות כלי-דם, יציקת פקק של טסיות-דם, המוליכים ליצירת קריש פיברין (Lee ו-Kong ב-Rev Cardiovasc Med משנת 2015). פיברין שהוא בלתי מסיס יוצר סְבַךְ הנספח לתוך וסביב פקק הטסיות לחזק ולייצב את הפקקת. מספר בדיקות מעבדה יכולות לשמש לניטור הסטאטוס של ההמוסטאזיס, כולל [[זמן פרותרומבין]], [[Activated partial thromboplastin time]], [[רמת פיברינוגן]], מספר הטסיות ותפקודן, תוצרי פירוק של פיברין (הידועים כ-fibrin degredation products), ו-[[D-דימר - D-dimer|D-דימרים]]. היסטורית, D-דימרים שימשו כאחד האינדיקטורים של מצבים פקקתיים, כגון [[תסחיפים פקקתיים ורידיים]] (VTE). | המוסטאזיס הוא תהליך פיזיולוגי מורכב של יצירת קריש דם באזור של פציעת כלי-דם הנועד למנוע דימום. התגובה ההמוסטאטית מהירה, ממוקמת ומבוקרת היטב. במהלך המוסטאזיס מתרחשים שלושה צעדים באופן סימולטני בסדר מהיר הכוללים התכווצות כלי-דם, יציקת פקק של טסיות-דם, המוליכים ליצירת קריש פיברין (Lee ו-Kong ב-Rev Cardiovasc Med משנת 2015). פיברין שהוא בלתי מסיס יוצר סְבַךְ הנספח לתוך וסביב פקק הטסיות לחזק ולייצב את הפקקת. מספר בדיקות מעבדה יכולות לשמש לניטור הסטאטוס של ההמוסטאזיס, כולל [[זמן פרותרומבין]], [[Activated partial thromboplastin time]], [[רמת פיברינוגן]], מספר הטסיות ותפקודן, תוצרי פירוק של פיברין (הידועים כ-fibrin degredation products), ו-[[D-דימר - D-dimer|D-דימרים]]. היסטורית, D-דימרים שימשו כאחד האינדיקטורים של מצבים פקקתיים, כגון [[תסחיפים פקקתיים ורידיים]] (VTE). | ||
| שורה 42: | שורה 44: | ||
==ריכוזי פיברין מונומר ושבץ מוחי== | ==ריכוזי פיברין מונומר ושבץ מוחי== | ||
| − | השגרה המקובלת לאבחון של שבץ-מוחי, מבוססת על הממצאים הקליניים, על הדמיה של הראש, על EEG ועל מדידת אנזימים לבביים. רק מחקרים מעטים העריכו את המדידה של FM באלה עם אירוע מוחי, הכורכת את מדידת פקטורים המוסטטיים לפני, במהלך ואחרי אירוע צרברו-וסקולרי חריף (CVA). יחד עם D-דימר, TAT ו-F1+2, נמדדו ערכי FMs בשבץ איסכמי חריף של 44 מטופלים שהגיעו ליחידת טיפול נמרץ 2–6 שעות לאחר תחילת האירוע, וטופלו עם recombinant tissue plasminogen activator (להלן tPA) ועם הפארין (Fassbender וחב' ב-Stroke משנת 1999). רמות מוגברות של FM התגלו 1, 3 ו-5 שעות לאחר טיפול בהפארין (0.01p<). רמות FM גם כן הושוו עם 21 מטופלי שבץ-מוחי, שטופלו רק עם הפארין, ומצאו גבוהות משמעותית לאחר טיפול עם tPA לעומת טיפול יחידני עם הפארין (0.05p<). לפיכך, ריכוזי FM מוגברים באלה עם שבץ איסכמי אך מוגברים באופן פחות משמעותי באלה שעברו אירוע שבץ חריף וטופלו עם tPA כדי לזהות סמן אפשרי בניסיון לנבא הישנות של אירוע השבץ, נמדדו | + | השגרה המקובלת לאבחון של [[שבץ-מוחי]], מבוססת על הממצאים הקליניים, על הדמיה של הראש, על EEG ועל מדידת אנזימים לבביים. רק מחקרים מעטים העריכו את המדידה של FM באלה עם אירוע מוחי, הכורכת את מדידת פקטורים המוסטטיים לפני, במהלך ואחרי אירוע צרברו-וסקולרי חריף (CVA). יחד עם D-דימר, TAT ו-F1+2, נמדדו ערכי FMs בשבץ איסכמי חריף של 44 מטופלים שהגיעו ליחידת טיפול נמרץ 2–6 שעות לאחר תחילת האירוע, וטופלו עם recombinant tissue plasminogen activator (להלן tPA) ועם [[הפארין]] (Fassbender וחב' ב-Stroke משנת 1999). רמות מוגברות של FM התגלו 1, 3 ו-5 שעות לאחר טיפול בהפארין (0.01p<). רמות FM גם כן הושוו עם 21 מטופלי שבץ-מוחי, שטופלו רק עם הפארין, ומצאו גבוהות משמעותית לאחר טיפול עם tPA לעומת טיפול יחידני עם הפארין (0.05p<). לפיכך, ריכוזי FM מוגברים באלה עם שבץ איסכמי אך מוגברים באופן פחות משמעותי באלה שעברו אירוע שבץ חריף וטופלו עם tPA כדי לזהות סמן אפשרי בניסיון לנבא הישנות של אירוע השבץ, נמדדו רמות FM ,CRP, קומפלקס plasmin-alfa-2 inhibitor להלן-D ,PIC-דימר, ותוצרי פירוק של פיברינוגן (להלן FDP ב-113 חולים עם שבץ מוחי חריף, מיד לאחר התרחיש (Tamura וחב' ב-Circ J משנת 2007). בעלי המחקר מצאו במטופלים עם אירועי שבץ מוחי נשנים רמות מוגברות של FM ,CRP ,PIC וD--דימר בהשוואה עם אלה ללא אירוע מוחי חוזר (p<0.05 לכל אחד מארבעת המדדים). באנליזה רב-משתנית נמצא שאם רק FM היה מוגבר, תוצאה זו הייתה כרוכה משמעותית עם אירועים מוחיים עתידיים, או עם מוות כתוצאה מאירוע כזה (HR=1.516). בעלי המחקר מציעים שרמה מוגברת של FM בשבץ איסכמי חריף המצביע על קרישיות מוגברת עלול לגרום לאירועים צרברו-וסקולריים בעתיד. |
| − | במחקר נוסף, רמות מוגברות משמעותית של FMs התגלו ב-24 מטופלים עם שבץ איסכמי חריף שפיתחו left atrial appendage thrombus (להלן LAA) תוך 7 ימים מהתרחשות השבץ, לעומת 180 מטופלי שבץ שלא עברו התפתחות קריש (רמת FM בתרחיש הראשון 88±52 מיקרוגרם/מיליליטר, לעומת רמתו בתרחיש השני 14±9 מיקרוגרם/מיליליטר) (Okuyama וחב' ב-Circ J משנת 2006). נקדיש מספר דברי הסבר ל-LLA: מדובר במבנה זעיר, דמוי-אוזן, המחובר לעליית הלב השמאלית. מבנה זה אינו משפיע משמעותית על הדם השופע מהלב, אך בגלל מבנהו המוזר הוא עלול לתרום ליצירת קריש בלב במיוחד באלה עם פרפור פרוזדורים או עם מחלת השסתום המיטראלי. בנוסף, רמות FM היו מנבא בלתי-תלוי ליצירת קריש LAA, ומסקנת בעלי המחקר היא ש-FM יכול לשמש לניבוי של יצירת תסחיף תוך-לבבי במטופלים עם שבץ איסכמי חריף. סמנים המוסטטיים נמדדו בימים 3,2,1 ו-7 לאחר האשפוז עם אוטם מוחי חריף ב-69 מטופלים (Hirano וחב' ב-J Stroke Cardiovasc Dis משנת 2012). המטופלים חולקו לתת-קבוצות על פי סוג השבץ, לשבץ קרדיו-תסחיפי לעומת שבץ לא-קרדיו-תסחיפי. בנוסף, | + | במחקר נוסף, רמות מוגברות משמעותית של FMs התגלו ב-24 מטופלים עם שבץ איסכמי חריף שפיתחו left atrial appendage thrombus (להלן LAA) תוך 7 ימים מהתרחשות השבץ, לעומת 180 מטופלי שבץ שלא עברו התפתחות קריש (רמת FM בתרחיש הראשון 88±52 מיקרוגרם/מיליליטר, לעומת רמתו בתרחיש השני 14±9 מיקרוגרם/מיליליטר) (Okuyama וחב' ב-Circ J משנת 2006). נקדיש מספר דברי הסבר ל-LLA: מדובר במבנה זעיר, דמוי-אוזן, המחובר לעליית הלב השמאלית. מבנה זה אינו משפיע משמעותית על הדם השופע מהלב, אך בגלל מבנהו המוזר הוא עלול לתרום ליצירת קריש בלב במיוחד באלה עם פרפור פרוזדורים או עם מחלת השסתום המיטראלי. בנוסף, רמות FM היו מנבא בלתי-תלוי ליצירת קריש LAA, ומסקנת בעלי המחקר היא ש-FM יכול לשמש לניבוי של יצירת תסחיף תוך-לבבי במטופלים עם שבץ איסכמי חריף. סמנים המוסטטיים נמדדו בימים 3,2,1 ו-7 לאחר האשפוז עם אוטם מוחי חריף ב-69 מטופלים (Hirano וחב' ב-J Stroke Cardiovasc Dis משנת 2012). המטופלים חולקו לתת-קבוצות על פי סוג השבץ, לשבץ קרדיו-תסחיפי לעומת שבץ לא-קרדיו-תסחיפי. בנוסף, ל-D-דימר ו-FDF, רמות FM היו משמעותית גבוהים יותר במטופלים עם שבץ קרדיו-תסחיפי כבר ביום האשפוז הראשון לאחר התרחיש (37.5±68.9 מיקרוגרם/מיליליטר) לעומת 6.6±8.6 מיקרוגרם/מיליליטר בשבץ לא קרדיו-תסחיפי. |
| − | ריכוזי פיברין-מונומר ופרפור פרוזדורים | + | ==ריכוזי פיברין-מונומר ופרפור פרוזדורים== |
| + | מטופלים עם פרפור פרוזדורים (AF) הם היפר-קרישתיים ומצויים בסיכון גדול יותר לפתח שבץ תסחיפי חריף. קלינאים מעריכים שבץ זה תוך שימוש במדדים כגון [[יתר-לחץ-דם]], מחלה וסקולרית, גיל מעל 75 שנה, [[סוכרת]], אירוע קודם של [[שבץ]] או של [[TIA]], מגדר ו-CHA2DS2_VASc score (על פי Lip וחב' ב-Chest משנת 2010). עם זאת, לא מוכנסים לאלגוריתם זה סמנים של קואגולופתיה. | ||
| − | מטופלים עם פרפור פרוזדורים ( | + | רמות של מספר סמנים המוסטטיים נמדדו ב-183 מטופלים עם שבץ איסכמי חריף, והושוו בזמן הגיעם לאשפוז בין שתי קבוצות, עם או בלי פרפור פרוזדורים (Sato וחב' ב-J Stroke Cerebrovasc Dis משנת 2006). הסמנים שנמדדו כללו את D-דימר, PIC ,TAT, פקטור [[von Willebrand]], וכן את F1+2 ו-FM. הנבדקים עברו קטגוריזציה לחומרה קלה, מתונה וחמורה של שבץ, על פי סולם השבץ של ה-NIH (Schlegel וחב' ב-Stroke משנת 2003). רמת FM, ביחד עם הרמות של D-דימר, PIC, TAT, פקטור von Willebrand וכן F<sub>1+2</sub>, היו מוגברות משמעותית במטופלים עם פרפור פרוזדורים בהשוואה לאלה ללא פרפור פרוזדורים, (לדוגמה במקרה של FM נמדד ערך של 23.19 לעומת ערך של 11.83 מיקרוגרם/מיליליטר, בהתאמה, 0.043p<); עם זאת, במטופלים עם פרפור פרוזדורים רק PIC{{כ}} (r=0.551 ו-p<0.002), ו- r=0.449) FM ו-0.003p<) נמצאו במתאם משמעותי עם פקטור von Willebrand. מסקנת בעלי המחקר היא שרמות פקטור von Willebrand עשויות לשקף מצב היפר-קואגולבילי במטופלים עם פרפור פרוזדורים, ואם כי באופן פחות בהיר, המתאם בין פקטור von Willebrand לבין FM יכול לרמוז לכך שאינטראקציה בין פקטור von Willebrand לבין פיברין עלולה לסייע ליצירת קריש במטופלים עם פרפור פרוזדורים. |
| − | + | במחקר שונה, 1,226 מטופלים עם פרפור פרוזדורים הנוטלים אנטגוניסט של [[ויטמין K]] לתקופה של לפחות 6 חודשים, נמצאו במעקב של 6.5 שנים תוך תיעוד של מספר מקרי השבץ האיסכמיים, האירועים הקרדיו-וסקולריים, מקרי המוות מסיבות קרדיו-וסקולריות, ומקרי מוות מסיבות כלשהן (Rivera-Caravaca וחב' ב-J General Intern Med Med משנת 2018). רמות FMs נמצאו גבוהות יותר במטופלים שסבלו מאירוע קרדיו-וסקולרי מְרֻכָּב, או ממוות קרדיו-וסקולרי. אנליזה רב-משתנית הראתה שמטופלים עם רמות גבוהות של FM (למעלה מ-12 מיקרוגרם/מיליליטר) נמצאים בסיכון גבוה יותר לאירועים קרדיו-וסקולריים (HR=1.72) בסיכון מוגבר למוות קרדיו-וסקולרי ((HR=2.16) או למוות מסיבה כלשהי (HR=1.26). אנליזת post hoc בוצעה במדגם שלמטופלים עם פרפור פרוזדורים (Sadanaga ו-Mutamura ב-Int J Cardiol משנת 2013). בקבוצה הראשונה נעשתה הערכה של רמות FM ב-21 מטופלים לפני ו-4 שבועות אחרי טיפול עם קומאדין. בקבוצה השנייה, נמדדו רמות FM ב-101 מטופלים עם פרפור פרוזדורים שנמצאים תקופה ארוכה בטיפול עם קומאדין. כאשר נקבע ל-FM ערך cut-off של 3 מיקרוגרם/מיליליטר, רמות FM בקבוצה הראשונה פחתו משמעותית לאחר נטילת קומאדין מ-3.6 ל-1.5 מיקרוגרם/מיליליטר (0.01p<). לעומת זאת, בקבוצה השנייה 9 מטופלים המהווים 9% חוו אירוע פקקתי-תסחיפי, ואנליזת ROC לא הניבה תוצאה של cut-off אופטימלי עבור FM שעל פיו ניתן היה לנבא אירוע פקקתי-תסחיפי (p=0.68, AUC=0.48)רמות FM לא היו כרוכות בהתפתחות של אירועים פקקתיים-תסחיפיים בעתיד (p=0.63). | |
| − | + | מחקר נוסף נועד להעריך סמנים המוסטטיים ([[פיברינוגן]], TAT, פלסמינוגן, alfa-2 plasmin inhibitor פקטור von Willebrand, פקטורי קרישה VIII ו-XIII, קומפלקס plasmin-alfa-2 anti plasmin (להלן PAP), פעילות ,PAI1 D-דימר ו-FM ב-24 מטופלים עם פרפור פרוזדורים ובקבוצת ביקורת של 14 מטופלים עם supraventricular tachycardia בהם בוצעה פרוצדורה של radiofrequency ablation. רמות סמנים אלה נמדדו בדגימות דם שנלקחו מווריד הירך לפני ביצוע האבלציה (Toth וחב' ב-BioMed Res Int משנת 2017). נמצא שפקטורי קרישה VIII ופקטור von Willebrand והסמנים האחרים היו מוגברים משמעותית בדגימת הדם של מטופלים עם פרפור פרוזדורים לעומת קבוצת הביקורת. נראה שהעלייה בסמנים אלה נובעת מהנזק לאנדותל שנגרם בביצוע החדרת צנתר. כללית, מחקרים אלה נותנים הסברים מנוגדים באשר לתפקיד של FM בהערכת מטופלים עם פרפור פרוזדורים. חלק מהחוקרים סבורים ש-FM עשוי לסייע בהערכת הסיכון הקרדיו-וסקולרי או שהוא עלול בעצמו לגרום להיפר-קואגולציה במטופלים עם פרפור פרוזדורים כתוצאה מהאינטראקציה שלו עם פקטור von Willebrand, ואחרים לעומת זאת סבורים שלרמות FM אין כל יתרון בהערכת תהליכים תרומבוטיים באלה עם פרפור פרוזדורים. | |
| − | + | ==ריכוזי פיברין מונומר ואוטם שריר לב חריף== | |
| + | מדידת FMs בוצעה כדי לבחון קשר אפשרי עם תוצאים ארוכי-טווח של 293 מטופלים שעברו אוטם שריר הלב (AMI) בעת שהיו מטופלים עם נוגד הקרישה [[fragmin]] (Kontny וחב' ב-Eur Heart J משנת 1999). נמצא ש-FMs היו מוגברים משמעותית במטופלים שנפטרו יומיים לאחר התקף הלב, לעומת אלה ששרדו את הניתוח (HR=1.8 לעומת ,HR=0.4 כאשר p<0.001). יתרה מכך, רמות גבוהות משמעותית של FMs נרשמו במטופלים עם אי-ספיקת לב, שאינם מטופלים עם [[dalteparin]] או עם תרפיה תרומבוליטית. נראה שהיחס בין FM ותמותה נותר גבוה (HR=1.9). בנוסף, D-דימר ו-FM היו מוגברים משמעותית במטופלים שעברו התקף-לב במהלך 24 השעות הראשונות לאחר האירוע, בהשוואה לרמת שני סמנים אלה מעבר ל-24 שעות לאחר האירוע. באשר ל-FM (14.81±25.87 מיקרוגרם/מיליליטר, לעומת 1.15±0.84מיקרוגרם/מיליליטר, בהתאמה). ממצא זה שונה לריכוזים של האנזים -CPK-MB וטרופונין T, המוגברים מעבר ל-24 שעות לאחר ההתקף, ולא במהלך 24 השעות הראשונות אחריו. אנליזת ROC הדגימה שFMs היו עדיפים על D-דימר וכן על CPK-MB במהלך 24 השעות הראשונות של ההתקף. באופן דומה, נבחנה ההשפעה של FM על האבחון של AMI ביחד עם בדיקת טרופונין. כאשר השוו 35 מטופלים עם AMI עם 40 מטופלים עם כאבי חזה ללא AMI FM הגביר את הדיוק של האבחון כאשר בוצע במשולב עם טרופונין (AUC=0.985, ספציפיות-97.5% וערך ניבוי חיובי (PPV) של 97%), בהשוואה להסתפקות במדידה יחידנית של טרופונין I AUC=0.903) ספציפיות-85%, ערך ניבוי חיובי-84.2%, או כאשר FM נמדד באופן יחידני: (AUC=0.946, ספציפיות-90%, ערך ניבוי חיובי 89.5%). | ||
| − | + | ==הוראות לביצוע הבדיקה== | |
| + | הדם נלקח במבחנת סודיום-ציטראט (3.2%) (פקק בצבע תכלת), וערבוב תכולת המבחנה על ידי היפוך המבחנה בזהירות 3–4 פעמים ולאחר סרכוז (15 דקות במהירות ,500g1 תוך שעה מנטילת הדם. הפלזמה בנוזל העליון מועברת למבחנת פלסטיק, מסורכזת פעם נוספת להרחקת לויקוציטים וטסיות-דם ומוקפאת ויציבה למשך 21 יום. סיבות לפסילת הדגימה: המוליזה קשה, ליפמיה קשה ואיקטריה קשה. | ||
| + | |||
| + | העברת הדגימה למעבדה מתבצעת כשהפלזמה קפואה. אין לקבל דגימה בטמפרטורת החדר או בקירור. | ||
| + | |||
| + | ==ראו גם== | ||
| + | * [[מדריך בדיקות מעבדה|חזרה לדף מדריך בדיקות מעבדה]] | ||
| + | * [[בדיקות תפקודי קרישה|בדיקות מעבדה - תפקודי קרישה]] | ||
| − | |||
| − | + | {{ייחוס בן עמי}} | |
| − | + | [[קטגוריה:בדיקות מעבדה: המטולוגיה]] | |
| − | + | [[קטגוריה:בדיקות מעבדה: כימיה בדם]] | |
| + | [[קטגוריה:בדיקות מעבדה: תפקודי קרישה]] | ||
גרסה אחרונה מ־09:37, 26 במרץ 2026
| מדריך בדיקות מעבדה | |
| מונומרים של פיברין | |
|---|---|
| Fibrin monomers | |
| מעבדה | כימיה בדם. |
| תחום | מדד להערכת תרחיש של DIC. |
| טווח ערכים תקין | בפלזמה-2.3-5.9 מיקרוגרם/מיליליטר. |
| יוצר הערך | פרופ' בן-עמי סלע |
ראו גם – מונומר מסיס של פיברין - Soluble fibrin monomer
מבוא
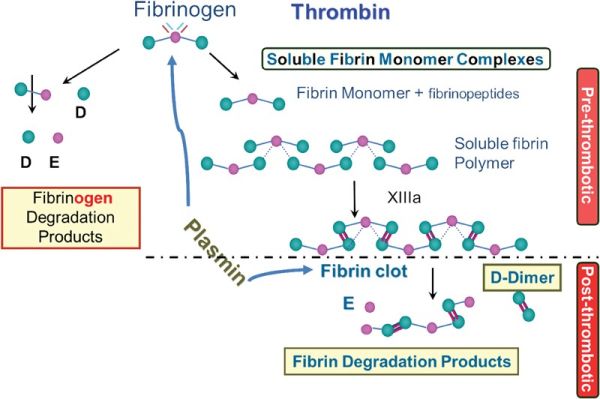
המוסטאזיס הוא תהליך פיזיולוגי מורכב של יצירת קריש דם באזור של פציעת כלי-דם הנועד למנוע דימום. התגובה ההמוסטאטית מהירה, ממוקמת ומבוקרת היטב. במהלך המוסטאזיס מתרחשים שלושה צעדים באופן סימולטני בסדר מהיר הכוללים התכווצות כלי-דם, יציקת פקק של טסיות-דם, המוליכים ליצירת קריש פיברין (Lee ו-Kong ב-Rev Cardiovasc Med משנת 2015). פיברין שהוא בלתי מסיס יוצר סְבַךְ הנספח לתוך וסביב פקק הטסיות לחזק ולייצב את הפקקת. מספר בדיקות מעבדה יכולות לשמש לניטור הסטאטוס של ההמוסטאזיס, כולל זמן פרותרומבין, Activated partial thromboplastin time, רמת פיברינוגן, מספר הטסיות ותפקודן, תוצרי פירוק של פיברין (הידועים כ-fibrin degredation products), ו-D-דימרים. היסטורית, D-דימרים שימשו כאחד האינדיקטורים של מצבים פקקתיים, כגון תסחיפים פקקתיים ורידיים (VTE).
תרומבין, שהוא אנזים פרוטאוליטי עיקרי במערכת הקרישה, מבקע את הפיברינו-פפטידים A ו-B מהפיברינוגן ויוצר מונומרים מסיסים של פיברין (להלן SFMs) (Van Wersch ו-Ubachs ב-Eur J Clin Chem Clin Biochem משנת 1991). מולקולות SFMs אלו יכולות להתחבר עם פיברינוגן וליצור קומפלקסים של SFMs הקשורים ביניהם באופן לא-קוולנטי (להלן SFMCs) (Sadanaga ו-Mitamura ב-Int J Cardiol משנת 2013). בצעדים הסופיים, ה-FSMCs הללו מתפלמרים על ידי הצלבה עם פקטור קרישה XIIIa, ליצירת הקריש (Wada ו-Sakuragawa ב-Semin Thromb Hemost משנת 2008).
כיוון שהריכוז של SFM משקף את פעילות תרומבין, ורמות ריכוזים אלה יכולות להתגלות לפני ה-D-דימרים (Ieko וחב' ב-Tohoku J Exp Med משנת 2009), SFM יכול לשמש כחלופה להערכת יצירת הפקקת.
הריכוז של fibrin monomer (להלן FM) וקרישה תוך-כלית מפושטת (Disseminated intravascular coagulation)
האבחון של DIC נסמך על התמונה הקלינית של המטופל וממצאים מעבדתיים ספציפיים. תרחיש של DIC נחשד לעיתים קרובות במטופלים עם ספסיס, ממאירות או מצבי דימום או קרישה בלתי מוסברים (Park וחב' ב-Korean J Lab Med משנת 2011). ניתן לנצל את FM באופן פוטנציאלי כמנבא בלתי-תלוי של DIC. מדידה של רמת FM ב-149 מטופלים נחשדים ל-DIC, התחלקה ל-3 קבוצות: 75 נחשדים ללא DIC, 46 מטופלים עם DIC ו-28 במצב של קדם-DIC שפיתחו DIC תוך שבוע לאחר התקדמות המשבר הקליני (Wada וחב' ב-Am J Hematol משנת 1996). רמת FM הייתה משמעותית גבוהה יותר בקבוצת ה-DIC עם רמה של 363±314 מיקרוגרם/מיליליטר; לעומת רמת FM בשלב של קדם-DIC עם רמה של 181±132 מיקרוגרם/מיליליטר, לעומת רמת FM בקבוצה ללא DIC של 52.5±50.4 מיקרוגרם/מיליליטר. כאשר המטופלים עם DIC טופלו עם gabexate mesylate רמת FM פחתה משמעותית ל-244±340 מיקרוגרם/מיליליטר (p<0.05). לפיכך, FM יכול לשמש כסמן עזר בהערכת החומרה של DIC.
באופן דומה, ניסוי אחר נועד להעריך את השימושיות של FM ושל D-דימר ב-70 מטופלים החשודים ל-DIC (Singh וחב' ב-Clin Appl Thromb Hemost משנת 2017). המטופלים חולקו ל-3 קבוצות: 32 מטופלים עם DIC גלוי, 24 מטופלים עם DIC בלתי-גלוי, ו-14 מטופלים ללא DIC. ממוצע רמת ה-D-דימר (6.55 מיקרוגרם/מיליליטר) הייתה שונה משמעותית בקבוצת ה-DIC הגלוי בהשוואה לקבוצת ה-DIC הבלתי-גלוי (2.84 מיקרוגרם/מיליליטר), ובהשוואה לקבוצה השלילית ל-DIC (2.35 מיקרוגרם/מיליליטר). עם זאת, הרמה הממוצעת של D-דימר לא הייתה שונה משמעותית בין קבוצת ה-DIC בלתי-גלוי לבין הקבוצה השלילית ל-DIC. לשם השוואה, הריכוז הממוצע של FM היה שונה משמעותית בין מטופלים עם DIC גלוי (55.6 מיקרוגרם/מיליליטר) לבין אלה עם DIC בלתי-גלוי (9.65 מיקרוגרם/מיליליטר) לבין הקבוצה השלילית ל-DIC (5.98 מיקרוגרם/מיליליטר) (p<0.001). יתרה מכך, אנליזה רב-משתנית הראתה שרק FM היה מסוגל להבדיל באופן בלתי-תלוי בין מטופלים עם DIC גלוי לבין אלה עם DIC בלתי-גלוי. מסקנת בעלי המחקר הזה קובעים ש-FM עדיף על D-דימר באבחון החומרה של DIC.
במחקר אחר נעשתה הערכה של ריכוזי FM ב-10 יילודים בריאים, לעומת 13 יילודים חשודים ל-DIC מתוכם 10 אובחנו עם תרחיש זה (Selim וחב' ב-Hematologica משנת 2005). FMs נמצאו גבוהים משמעותית ביילודים עם ספסיס ללא DIC לעומת יילודים בריאים (±11.85 33.69 מיקרוגרם/מיליליטר לעומת 24.5±6.09 מיקרוגרם/מיליליטר) (0.05p<). ריכוזי FMs נמצאו גם גבוהים יותר משמעותית ביילודים ספטיים עם DIC מאשר ביילודים ספטיים ללא DIC, (73.2±31.55 לעומת 33.69±11.85 מיקרוגרם/מיליליטר) (0.001p<). אנליזת עקומת ROC קבעה את ערך ה-cut-off של FM כ-48.5 מיקרוגרם/מיליליטר, עם רגישות של 100%, ספציפיות של 95% וסך דיוק כולל של 97.5% לאבחון DIC. בעלי המחקר מציעים שריכוזי FM יכולים לסייע בזיהוי יילודים בסיכון ל-DIC.
FMs נמצאו גם מנבאים טובים יותר של תמותה בשלב מוקדם של DIC בחולים מבוגרים במחלה קריטית. בניסוי השוואתי בין D-דימר לבין FM, נעשה שימוש ב-2 ערכות למדידת D-דימר: ערכת MDA של חברת BioMerieux Inc., וערכת TINAquant של חברת Roche Diagnostics, ואילו FM נמדד עם ערכת latro FM של חברת Mitsubishi. את הניסוי ביצעו Dempfle וחב' ב-Thromb Hemost משנת 2004. שני אנליטים אלה נמדדו ב-359 יחידות טיפול נמרץ במשך 6 חודשים ונמדדה התמותה בקרב המטופלים. במטופלים עם DIC גלוי ביום הראשון לאשפוז ביחידת טיפול נמרץ, שיעור התמותה המחושב תוך שימוש בשתי ערכות המדידה של D-דימר, MDA DD ו-TINAquant DD היה 35.5% ו-39.3%, בהתאמה, לעומת 50% במדידת FM. השוואה של תוצאות יום ראשון לאשפוז בין מטופלים ללא DIC לבין מטופלים עם DIC לגבי התמותה ביום ה-28 לאשפוז, הראתה תוצאה של 15.6% לעומת 35.5% לגבי ערכת MDA למדידת D-דימר, ו-15.5% לעומת 39.3% בשימוש בערכת TINAquant, ואלה 14.0% לעומת 50.5% במדידת FM. גם חוקרים אלה טוענים שמדידת FM עשויה לשפר את העוצמה האבחונית של DIC גלוי.
בניגוד לממצאים שלמעלה, מספר מחקרים אחרים הראו ש-FM אינו יכול בעצמו לנבא את הדרגות השונות של DIC (Okamoto וחב' ב-Thromb Res משנת 2010), במחקר שכלל 613 מטופלים חשודים ל-DIC שחולקו ל-3 קבוצות על פי חומרת DIC: 368 מטופלים ללא DIC, 211 מטופלים עם DIC ו-34 מטופלים עם קדם-DIC בהם התפתח DIC במהלך 7 ימי אשפוז. כצפוי, ריכוזי FM היו גבוהים יותר באלה עם קדם-DIC בהשוואה לאלה ללא DIC: 56.1 לעומת 14.1 מיקרוגרם/מיליליטר (0.05p<). עם זאת, בהשוואה של מטופלים עם DIC לעומת מטופלים ללא DIC, אנליזת ROC מצאה רגישות של 91.9%, ספציפיות של 41.9%, ו-odds ratio (להלן OR) של 8.199. כאשר משווים את המטופלים בקדם-DIC לאלה ללא DIC, הרגישות פוחתת ל-80%, הספציפיות פוחתת ל-41% וה-OR פוחת ל-2.78. לפיכך, לא ניתן לקבוע ל-FM ערך cut-off כדי להבדיל בין דרגות חומרה של DIC.
ריכוז של fibrin monomer ותסחיף פקקתי ורידי (VTE)
יש תחלואה ותמותה משמעותיים הקשורים עם התפתחות VTE ולמרות זאת האבחון של DVT או של תסחיף פקקתי ריאתי ממשיך להוות אתגר והאישור של מצבים אלה נסמך על גישה רב-מודלית הכוללת חישוב של רמת D-דימר, סדרה של compression ultrasonographies (להלן CUS) או אנגיוגרמות CT של הריאות (Subramaniam וחב' ב-Ann Emerg Med משנת 2006, ו-Wells וחב' ב-Lancet משנת 1997). נקדיש מספר שורות להסבר בדיקת CUS: בדומה לבדיקת duplex ultrasonography, בדיקת compression ultrasound היא וריאציה של בדיקת echo. גָּשׁוֹשׁ (probe) משגר גלי קול ליצירת תמונה של הרקמה הנבדקת. מתבצע ניסיון לדחוס את הווריד על ידי הפעלת לחץ עם גשוש האולטרה-סאונד בווריד הירך באזור המפשעה, או בווריד הפופליטאלי (מאחורי הברך). ורידים באופן אופייני ניתנים לדחיסה, באופן שהם עלולים לקרוס באופן זמני על ידי הפעלת לחץ עליהם. אך במקרים של DVT יש קושי בדחיסת הווריד. טכניקת אולטרה-סאונד זו יכולה לשמש למיקום הקריש ולבחון האם קיימת חסימה של הווריד בגין הקריש. בניסוי שבנידון בוצעה הערכה של השימוש ב-D-דימר וב-FM ב-446 מטופלים עם חשד ל-DVT (Schutgens וחב' ב-Thromb Hemost משנת 2007). מטופלים שעברו פרוצדורה יחידה של CUS עם ערכי D-דימר ו-FM נורמליים היו בעלי ערך ניבוי שלילי (NPV) מעט גבוהים יותר לעומת מטופלים שקיבלו סדרה של טיפולי CUS (100% לעומת 98%). המסקנה היא שכאשר מודדים FM כשלעצמו הוא אינו יותר שימושי מאשר D-דימר לשלילה של DVT.
מחקר אחר השווה את ריכוזי FM ו-D-דימר ב-96 מטופלים חשודים ל-DVT שנכללו ב-2 קבוצות: 17 מטופלים מאוד חשודים ל-DVT ו-79 מטופלים שחשודים אך מעט ל-DVT (Dopsaj וחב' ב-Blood Coagul Fibrinolysis משנת 2009). תוך שימוש בשלושה מבחנים שונים למדידת D-דימר, אנליזת ROC הדגימה שטח מתחת לעקומה (AUC) גדול יותר בכל שלושת המבחנים. עם זאת, ה-AUC גדל משמעותית כאשר מדידת ריכוז FM נכללה ביחד עם מדידת D-דימר (0.05p<). לפיכך, מדידת ריכוזי FM ו-D-דימר במשולב, עדיפה על מדידת D-דימר לבד בשלילה של DVT. אף-על-פי-כן, בניסוי אחר בוצעו 3 מדידות של FM בשיטות בדיקה שונות, ואילו D-דימר נמדד בשיטה אחת, כדי להעריך את מצבם של 231 מטופלים החשודים ל-DVT (Elias וחב' ב-Hematologica משנת 2004). משתתפי המחקר חולקו ל-3 קבוצות: אלה עם DVT מאושר, אלה עם DVT מעל 4 סנטימטר, ואלה עם DVT פרוקסימלי. אנליזת ROC מצאה ערכי AUC גדולים יותר במדידת D-דימר (0.77) לעומת ערך של 0.64 במדידת FM. מסקנת מחקר זה היא שמדד D-דימר טוב יותר מאשר FM בגילוי DVT במטופלים עם DVT קטן. מחקר נוסף בחן את ריכוזי FM ו-D-דימר ב-127 מטופלים מאובחנים עם PE מתוך 426 מטופלים החשודים קלינית ל-PE. כאשר ה-cut-off של FM נקבע כ-3 מיקרוגרם/מיליליטר, רגישות הבדיקה הייתה 100%, הספציפיות הייתה 32.8%, וערך הניבוי השלילי (NPV) היה 100%. בהגדלת ערך ה-cut-off ל-4 מיקרוגרם/מיליליטר, הרגישות נקבעה כ-98.4%, הספציפיות 39.1% וערך הניבוי השלילי היה 98.3%. בעלי המחקר קובעים שמדידת FM יכולה לשלול PE ב-23% מהמטופלים עם ה-cut-off הנמוך, ו-27% מהמטופלים עם ה-cut-off הגבוה, ובסיכום ש-FM עשוי להיות שימושי במטופלים חשודים ל-PE (Beber וחב' ב-Thromb Hemost משנת 1999).
ריכוז של פיברין מונומר וממאירות
מטופלים עם ממאירות בלתי-מאובחנת מאופיינים לעיתים קרובות על ידי מצב של קרישיות-יתר. מחקר מדד גורמים המוסטטיים ב-268 חולי סרטן, ש-72 מתוכם היו ברמיסיה מלאה, 55 מתוכם היו עם מחלה מוגבלת וגרורות לבלוטות לימפה אזוריות, ו-141 מתוכם היו עם מחלה מתקדמת וגרורות לאזורי גוף מרוחקים. בנוסף למדידת FM נמדדה בכל המטופלים גם רמתם של D-דימר, קומפלקס thrombin-anti-thrombin (להלן TAT), פרגמנטים 1 ו-2 של pro-thrombin ו-fibrinopeptide A. נמצא שכל המדדים הללו היו מוגברים באלה עם מחלה פעילה, לעומת מטופלים בשלב של רמיסיה (0.001p<) לגבי כל אחד מהמדדים הנמדדים, כולל ריכוז FM שנמצא 26.6±83.66 לעומת 4.9±8.9 מיקרוגרם/מיליליטר, בהתאמה. באנליזה של מטופלים עם מחלה פעילה, כל המדדים שלמעלה היו גבוהים משמעותית בקרב אלה שנפטרו, לעומת רמתם באלה ששרדו (0.±016p< בכל אחד מהם). כיוון ש-FMs היו גבוהים יותר משמעותית במטופלים עם ממאירות פעילה ובאלה שנפטרו במחלה 23.0 ± 40.3 לעומת אלה ששרדו ,18.5±9.6 (0.001p< ), ניתן להשתמש במדד זה להעריך את מצבם של חולי הסרטן (Beer וחב' ב-Thromb Hemost משנת 2002). על מנת למדוד את השפעת FM על האגרגציה של טסיות הדם ותאי הסרטן, הוספו טסיות מסומנות באופן פלואורסצנטי לתאי מלנומה ממאירה אמלנוטיים (שהם תאי סרטן עור אגרסיבים שאינם מייצרים את הפיגמנט מלנין). תוך שימוש ב-confocal laser scanning microscopy נמצאה אגרגציה של הטסיות לאחר חשיפתן לתאי הסרטן מעל 30 דקות (Biggerstaff וחב' ב-Thromb Res משנת 1998). טיפול מוקדם של תאי הסרטן עם fibrinogen לא הביש לשינוי בקישור הטסיות לתאי הסרטן. בניגוד לכך, טיפול מוקדם של תאי הסרטן עם פיברינוגן, גרם לעלייה דרסטית בקישור הטסיות. הערכה של FM ב-25 מטופלות עם סרטן שד בשלב מתקדם, שטופלו עם docetaxel ועם enoxaparin ב-phase 2 של ניסוי קליני, מצאה שריכוזי FMs ירדו משמעותית במטופלות הנמצאות ברמיסיה חלקית (p=0.037) והיו יציבים באלה עם מחלה יציבה (p=0.08) אך לא נרשם כל הבדל באלו מהמטופלות עם מחלה מתקדמת (Seeholzer וחב' ב-Blood Coagul Fibrinolysis משנת 2007). על פי בעלי מחקר זה, FM יכול להיות כרוך בגידול השאת.
הערכה רטרוספטיבית בוצעה ב-289 מטופלים עם סרטן גרורתי של תאי כליה שלא טופלו קודם לכן (Tsimafeyeu וחב' ב-J Exp Clin Cancer Res משנת 2009). המטופלים חולקו ל-3 קבוצות: אלה עם דרגה נמוכה של קרישיות, אלה עם דרגה ממוצעת ואלה בדרגת קרישיות גבוהה בהתבסס על רמות פיברינוגן, D-דימר ו-FM. מטופלים עם דרגה גבוה יותר של קרישיות-יתר הכילו משמעותית מספר גדול יותר של אתרים גרורתיים (מעל 4 בהשוואה ל-1–3, p=0.02)). אנליזה חד-משתנית הראתה שמטופלים עם קרישיות-יתר שרדו פחות בהשוואה לאלה עם קרישיות נורמלית (הישרדות ממוצעת של 8.9 חודשים לעומת 16.3 חודשים, בהתאמה, 0.001p<). היפר-קואגולציה נותרה מנבא בלתי-תלוי של הישרדות גם באנליזה רב-משתנית, עם hazard ratio של 1.63. כמפורט בניסוים אלה חולי סרטן הם היפר-קרישתיים, ויש להם רמות מוגברות של FM. רמות אלו גבוהות יותר באלה עם מחלה פעילה מאשר ברמיסיה, אולי בשל אינטראקציות מתווכות על ידי FM בין טסיות ותאי סרטן.
ריכוזי פיברין מונומר ושבץ מוחי
השגרה המקובלת לאבחון של שבץ-מוחי, מבוססת על הממצאים הקליניים, על הדמיה של הראש, על EEG ועל מדידת אנזימים לבביים. רק מחקרים מעטים העריכו את המדידה של FM באלה עם אירוע מוחי, הכורכת את מדידת פקטורים המוסטטיים לפני, במהלך ואחרי אירוע צרברו-וסקולרי חריף (CVA). יחד עם D-דימר, TAT ו-F1+2, נמדדו ערכי FMs בשבץ איסכמי חריף של 44 מטופלים שהגיעו ליחידת טיפול נמרץ 2–6 שעות לאחר תחילת האירוע, וטופלו עם recombinant tissue plasminogen activator (להלן tPA) ועם הפארין (Fassbender וחב' ב-Stroke משנת 1999). רמות מוגברות של FM התגלו 1, 3 ו-5 שעות לאחר טיפול בהפארין (0.01p<). רמות FM גם כן הושוו עם 21 מטופלי שבץ-מוחי, שטופלו רק עם הפארין, ומצאו גבוהות משמעותית לאחר טיפול עם tPA לעומת טיפול יחידני עם הפארין (0.05p<). לפיכך, ריכוזי FM מוגברים באלה עם שבץ איסכמי אך מוגברים באופן פחות משמעותי באלה שעברו אירוע שבץ חריף וטופלו עם tPA כדי לזהות סמן אפשרי בניסיון לנבא הישנות של אירוע השבץ, נמדדו רמות FM ,CRP, קומפלקס plasmin-alfa-2 inhibitor להלן-D ,PIC-דימר, ותוצרי פירוק של פיברינוגן (להלן FDP ב-113 חולים עם שבץ מוחי חריף, מיד לאחר התרחיש (Tamura וחב' ב-Circ J משנת 2007). בעלי המחקר מצאו במטופלים עם אירועי שבץ מוחי נשנים רמות מוגברות של FM ,CRP ,PIC וD--דימר בהשוואה עם אלה ללא אירוע מוחי חוזר (p<0.05 לכל אחד מארבעת המדדים). באנליזה רב-משתנית נמצא שאם רק FM היה מוגבר, תוצאה זו הייתה כרוכה משמעותית עם אירועים מוחיים עתידיים, או עם מוות כתוצאה מאירוע כזה (HR=1.516). בעלי המחקר מציעים שרמה מוגברת של FM בשבץ איסכמי חריף המצביע על קרישיות מוגברת עלול לגרום לאירועים צרברו-וסקולריים בעתיד.
במחקר נוסף, רמות מוגברות משמעותית של FMs התגלו ב-24 מטופלים עם שבץ איסכמי חריף שפיתחו left atrial appendage thrombus (להלן LAA) תוך 7 ימים מהתרחשות השבץ, לעומת 180 מטופלי שבץ שלא עברו התפתחות קריש (רמת FM בתרחיש הראשון 88±52 מיקרוגרם/מיליליטר, לעומת רמתו בתרחיש השני 14±9 מיקרוגרם/מיליליטר) (Okuyama וחב' ב-Circ J משנת 2006). נקדיש מספר דברי הסבר ל-LLA: מדובר במבנה זעיר, דמוי-אוזן, המחובר לעליית הלב השמאלית. מבנה זה אינו משפיע משמעותית על הדם השופע מהלב, אך בגלל מבנהו המוזר הוא עלול לתרום ליצירת קריש בלב במיוחד באלה עם פרפור פרוזדורים או עם מחלת השסתום המיטראלי. בנוסף, רמות FM היו מנבא בלתי-תלוי ליצירת קריש LAA, ומסקנת בעלי המחקר היא ש-FM יכול לשמש לניבוי של יצירת תסחיף תוך-לבבי במטופלים עם שבץ איסכמי חריף. סמנים המוסטטיים נמדדו בימים 3,2,1 ו-7 לאחר האשפוז עם אוטם מוחי חריף ב-69 מטופלים (Hirano וחב' ב-J Stroke Cardiovasc Dis משנת 2012). המטופלים חולקו לתת-קבוצות על פי סוג השבץ, לשבץ קרדיו-תסחיפי לעומת שבץ לא-קרדיו-תסחיפי. בנוסף, ל-D-דימר ו-FDF, רמות FM היו משמעותית גבוהים יותר במטופלים עם שבץ קרדיו-תסחיפי כבר ביום האשפוז הראשון לאחר התרחיש (37.5±68.9 מיקרוגרם/מיליליטר) לעומת 6.6±8.6 מיקרוגרם/מיליליטר בשבץ לא קרדיו-תסחיפי.
ריכוזי פיברין-מונומר ופרפור פרוזדורים
מטופלים עם פרפור פרוזדורים (AF) הם היפר-קרישתיים ומצויים בסיכון גדול יותר לפתח שבץ תסחיפי חריף. קלינאים מעריכים שבץ זה תוך שימוש במדדים כגון יתר-לחץ-דם, מחלה וסקולרית, גיל מעל 75 שנה, סוכרת, אירוע קודם של שבץ או של TIA, מגדר ו-CHA2DS2_VASc score (על פי Lip וחב' ב-Chest משנת 2010). עם זאת, לא מוכנסים לאלגוריתם זה סמנים של קואגולופתיה.
רמות של מספר סמנים המוסטטיים נמדדו ב-183 מטופלים עם שבץ איסכמי חריף, והושוו בזמן הגיעם לאשפוז בין שתי קבוצות, עם או בלי פרפור פרוזדורים (Sato וחב' ב-J Stroke Cerebrovasc Dis משנת 2006). הסמנים שנמדדו כללו את D-דימר, PIC ,TAT, פקטור von Willebrand, וכן את F1+2 ו-FM. הנבדקים עברו קטגוריזציה לחומרה קלה, מתונה וחמורה של שבץ, על פי סולם השבץ של ה-NIH (Schlegel וחב' ב-Stroke משנת 2003). רמת FM, ביחד עם הרמות של D-דימר, PIC, TAT, פקטור von Willebrand וכן F1+2, היו מוגברות משמעותית במטופלים עם פרפור פרוזדורים בהשוואה לאלה ללא פרפור פרוזדורים, (לדוגמה במקרה של FM נמדד ערך של 23.19 לעומת ערך של 11.83 מיקרוגרם/מיליליטר, בהתאמה, 0.043p<); עם זאת, במטופלים עם פרפור פרוזדורים רק PIC (r=0.551 ו-p<0.002), ו- r=0.449) FM ו-0.003p<) נמצאו במתאם משמעותי עם פקטור von Willebrand. מסקנת בעלי המחקר היא שרמות פקטור von Willebrand עשויות לשקף מצב היפר-קואגולבילי במטופלים עם פרפור פרוזדורים, ואם כי באופן פחות בהיר, המתאם בין פקטור von Willebrand לבין FM יכול לרמוז לכך שאינטראקציה בין פקטור von Willebrand לבין פיברין עלולה לסייע ליצירת קריש במטופלים עם פרפור פרוזדורים.
במחקר שונה, 1,226 מטופלים עם פרפור פרוזדורים הנוטלים אנטגוניסט של ויטמין K לתקופה של לפחות 6 חודשים, נמצאו במעקב של 6.5 שנים תוך תיעוד של מספר מקרי השבץ האיסכמיים, האירועים הקרדיו-וסקולריים, מקרי המוות מסיבות קרדיו-וסקולריות, ומקרי מוות מסיבות כלשהן (Rivera-Caravaca וחב' ב-J General Intern Med Med משנת 2018). רמות FMs נמצאו גבוהות יותר במטופלים שסבלו מאירוע קרדיו-וסקולרי מְרֻכָּב, או ממוות קרדיו-וסקולרי. אנליזה רב-משתנית הראתה שמטופלים עם רמות גבוהות של FM (למעלה מ-12 מיקרוגרם/מיליליטר) נמצאים בסיכון גבוה יותר לאירועים קרדיו-וסקולריים (HR=1.72) בסיכון מוגבר למוות קרדיו-וסקולרי ((HR=2.16) או למוות מסיבה כלשהי (HR=1.26). אנליזת post hoc בוצעה במדגם שלמטופלים עם פרפור פרוזדורים (Sadanaga ו-Mutamura ב-Int J Cardiol משנת 2013). בקבוצה הראשונה נעשתה הערכה של רמות FM ב-21 מטופלים לפני ו-4 שבועות אחרי טיפול עם קומאדין. בקבוצה השנייה, נמדדו רמות FM ב-101 מטופלים עם פרפור פרוזדורים שנמצאים תקופה ארוכה בטיפול עם קומאדין. כאשר נקבע ל-FM ערך cut-off של 3 מיקרוגרם/מיליליטר, רמות FM בקבוצה הראשונה פחתו משמעותית לאחר נטילת קומאדין מ-3.6 ל-1.5 מיקרוגרם/מיליליטר (0.01p<). לעומת זאת, בקבוצה השנייה 9 מטופלים המהווים 9% חוו אירוע פקקתי-תסחיפי, ואנליזת ROC לא הניבה תוצאה של cut-off אופטימלי עבור FM שעל פיו ניתן היה לנבא אירוע פקקתי-תסחיפי (p=0.68, AUC=0.48)רמות FM לא היו כרוכות בהתפתחות של אירועים פקקתיים-תסחיפיים בעתיד (p=0.63).
מחקר נוסף נועד להעריך סמנים המוסטטיים (פיברינוגן, TAT, פלסמינוגן, alfa-2 plasmin inhibitor פקטור von Willebrand, פקטורי קרישה VIII ו-XIII, קומפלקס plasmin-alfa-2 anti plasmin (להלן PAP), פעילות ,PAI1 D-דימר ו-FM ב-24 מטופלים עם פרפור פרוזדורים ובקבוצת ביקורת של 14 מטופלים עם supraventricular tachycardia בהם בוצעה פרוצדורה של radiofrequency ablation. רמות סמנים אלה נמדדו בדגימות דם שנלקחו מווריד הירך לפני ביצוע האבלציה (Toth וחב' ב-BioMed Res Int משנת 2017). נמצא שפקטורי קרישה VIII ופקטור von Willebrand והסמנים האחרים היו מוגברים משמעותית בדגימת הדם של מטופלים עם פרפור פרוזדורים לעומת קבוצת הביקורת. נראה שהעלייה בסמנים אלה נובעת מהנזק לאנדותל שנגרם בביצוע החדרת צנתר. כללית, מחקרים אלה נותנים הסברים מנוגדים באשר לתפקיד של FM בהערכת מטופלים עם פרפור פרוזדורים. חלק מהחוקרים סבורים ש-FM עשוי לסייע בהערכת הסיכון הקרדיו-וסקולרי או שהוא עלול בעצמו לגרום להיפר-קואגולציה במטופלים עם פרפור פרוזדורים כתוצאה מהאינטראקציה שלו עם פקטור von Willebrand, ואחרים לעומת זאת סבורים שלרמות FM אין כל יתרון בהערכת תהליכים תרומבוטיים באלה עם פרפור פרוזדורים.
ריכוזי פיברין מונומר ואוטם שריר לב חריף
מדידת FMs בוצעה כדי לבחון קשר אפשרי עם תוצאים ארוכי-טווח של 293 מטופלים שעברו אוטם שריר הלב (AMI) בעת שהיו מטופלים עם נוגד הקרישה fragmin (Kontny וחב' ב-Eur Heart J משנת 1999). נמצא ש-FMs היו מוגברים משמעותית במטופלים שנפטרו יומיים לאחר התקף הלב, לעומת אלה ששרדו את הניתוח (HR=1.8 לעומת ,HR=0.4 כאשר p<0.001). יתרה מכך, רמות גבוהות משמעותית של FMs נרשמו במטופלים עם אי-ספיקת לב, שאינם מטופלים עם dalteparin או עם תרפיה תרומבוליטית. נראה שהיחס בין FM ותמותה נותר גבוה (HR=1.9). בנוסף, D-דימר ו-FM היו מוגברים משמעותית במטופלים שעברו התקף-לב במהלך 24 השעות הראשונות לאחר האירוע, בהשוואה לרמת שני סמנים אלה מעבר ל-24 שעות לאחר האירוע. באשר ל-FM (14.81±25.87 מיקרוגרם/מיליליטר, לעומת 1.15±0.84מיקרוגרם/מיליליטר, בהתאמה). ממצא זה שונה לריכוזים של האנזים -CPK-MB וטרופונין T, המוגברים מעבר ל-24 שעות לאחר ההתקף, ולא במהלך 24 השעות הראשונות אחריו. אנליזת ROC הדגימה שFMs היו עדיפים על D-דימר וכן על CPK-MB במהלך 24 השעות הראשונות של ההתקף. באופן דומה, נבחנה ההשפעה של FM על האבחון של AMI ביחד עם בדיקת טרופונין. כאשר השוו 35 מטופלים עם AMI עם 40 מטופלים עם כאבי חזה ללא AMI FM הגביר את הדיוק של האבחון כאשר בוצע במשולב עם טרופונין (AUC=0.985, ספציפיות-97.5% וערך ניבוי חיובי (PPV) של 97%), בהשוואה להסתפקות במדידה יחידנית של טרופונין I AUC=0.903) ספציפיות-85%, ערך ניבוי חיובי-84.2%, או כאשר FM נמדד באופן יחידני: (AUC=0.946, ספציפיות-90%, ערך ניבוי חיובי 89.5%).
הוראות לביצוע הבדיקה
הדם נלקח במבחנת סודיום-ציטראט (3.2%) (פקק בצבע תכלת), וערבוב תכולת המבחנה על ידי היפוך המבחנה בזהירות 3–4 פעמים ולאחר סרכוז (15 דקות במהירות ,500g1 תוך שעה מנטילת הדם. הפלזמה בנוזל העליון מועברת למבחנת פלסטיק, מסורכזת פעם נוספת להרחקת לויקוציטים וטסיות-דם ומוקפאת ויציבה למשך 21 יום. סיבות לפסילת הדגימה: המוליזה קשה, ליפמיה קשה ואיקטריה קשה.
העברת הדגימה למעבדה מתבצעת כשהפלזמה קפואה. אין לקבל דגימה בטמפרטורת החדר או בקירור.
ראו גם
המידע שבדף זה נכתב על ידי פרופ' בן-עמי סלע, המכון לכימיה פתולוגית, מרכז רפואי שיבא, תל-שומר;
החוג לגנטיקה מולקולארית וביוכימיה, פקולטה לרפואה, אוניברסיטת תל-אביב (יוצר הערך)


 כניסה
כניסה  עקבו אחרינו בפייסבוק
עקבו אחרינו בפייסבוק