הבדלים בין גרסאות בדף "המוגלובינופתיות - היבטים מיילדותיים - Hemoglobinopathies - obstetric aspects"
| שורה 91: | שורה 91: | ||
- קרדיומיופתיה -pulmunary hypertension שמוחמרים בהיריון. | - קרדיומיופתיה -pulmunary hypertension שמוחמרים בהיריון. | ||
- אסור לקחת הידרוקסיאוריאה ולכן יש סיכוי גבוה יותר להתקפים. | - אסור לקחת הידרוקסיאוריאה ולכן יש סיכוי גבוה יותר להתקפים. | ||
| − | |||
==ביבליוגרפיה== | ==ביבליוגרפיה== | ||
גרסה מ־10:41, 22 באפריל 2013
ערך זה נמצא בבדיקה ועריכה על ידי מערכת ויקירפואה, וייתכן כי הוא לא ערוך ומוגה.
| סיכומי מיילדות שלב ב' | ||
|---|---|---|

| ||
| שם המחבר | דר' מאור ממן | |
| שם הפרק | המוגלובינופתיות - היבטים מיילדותיים - Hemoglobinopathies - obstetric aspects | |
| מועד הוצאה | 2010 | |
לערכים נוספים הקשורים לנושא זה, ראו את דף הפירושים – המוגלובינופתיות
המוגלובינופתיות כוללות קבוצה הטרוגנית של מוטציות נקודתיות במבנה ההמוגלובין וטלסמיות.
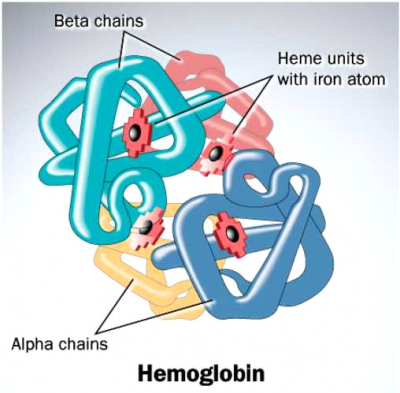
- מבנה ההמוגלובין
4 שרשראות פוליפפטידיות הקשורות, כל אחת, למולקולת Heme. השרשראות הפוליפפטידיות הן: α, β, γ, ε, δ, ζ
המוגלובין של אדם מבוגר מכיל:
- 2 שרשראות α ושתי שרשראות β = המוגלובין A.
- 2 שרשראות α ושתי שרשראות γ = המוגלובין F.
- 2 שרשראות α ושתי שרשראות δ = המוגלובין A2 .
המוגלובין F הוא ההמוגלובין העיקרי אצל העובר בשבועות 12-24. בטרימסטר השלישי מתחיל יצור שרשראות β ואיתן המוגלובין A. במבוגר כ-3% מההמוגלובין הם A2 . הגן ל-α-globin נמצא בכרומוזום 16, והגן ל-β-globin נמצא בכרומוזום 11.
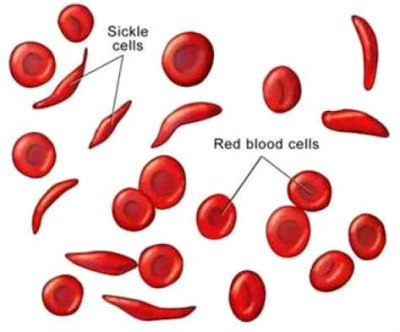
Sickle Cell Disease
הפרעה אוטוזומלית רצסיבית. המוגלובין S : החלפה נקודתית של טימין באדנין בגן ל-β-globin. הדבר מביא להחלפת ואלין בחומצה גלוטאמית בשרשרת ה- β-globin. הנשאים ההטרוזיגוטים להמוגלובין S נקראים: sickle cell trait .
הצורה הקשה של המחלה- Hb SS הם ההומוזיגוטים הסובלים מ: sickle cell anemia . תיתכן גם הפרעה חרמשית באנשים עם המוגלובין S בשילוב הפרעה נוספת במבנה ה- β-globin. למשל Hb SC disease, ו-Hb S/β-thalassemia. אנמיה חרמשית שכיחה בעיקר באפריקאים. ל-1 מכל 12 אפרו-אמריקאים בארה"ב יהיה sickle cell trait. ושכיחה גם באיטלקים, ערבים ויוונים.
הקליניקה האופיינית מתרחשת במצבים של הפחתה במתח החמצן, אז הכדורית משנה צורה והופכת חרמשית. הדבר גורם לעליה בצמיגות הדם ולהמוליזה ואנמיה שמביאים להחמרה בהפרעת החימצון.
כאשר הכדוריות חוסמות כלי דם קטנים, יכולה להיפגע אספקת הדם לאיברים חיוניים- vasoocclusive crisis. הדבר עלול לפגוע בטחול, ריאות, כליות, לב, ומוח. מבוגרים עם Hb SS מאבדים את הטחול עד הגיעם לבגרות- autosplenectomy. הדבר מגביר את הסיכון לזיהומים.
הסיכון החמור ביותר לחולים אלה הוא מצב המכונה acute chest syndrome ומופיע ב-40% מהחולים. המצב מאופיין באינפילטרטים ריאתיים המלווים בחום, בהיפוקסיה ואצידוזיס, בכאב פלויריטי ובשיעול. האינפילטרטים אינם זיהומיים אלא אמבוליות של חרמשים ממח העצם של עצמות ארוכות. שיעור התמותה 3%. ב-15% מהמקרים יזדקקו להנשמה. הסינדרום מגורה ע'^ 4 דברים: זיהום, אמבוליה ממח העצם, טרומבואמבוליזם ואטלקטזיס. ארועים חוזרים יכולים לגרום למחלת ריאות רסטריקטיבית וליתר ל.ד ריאתי.
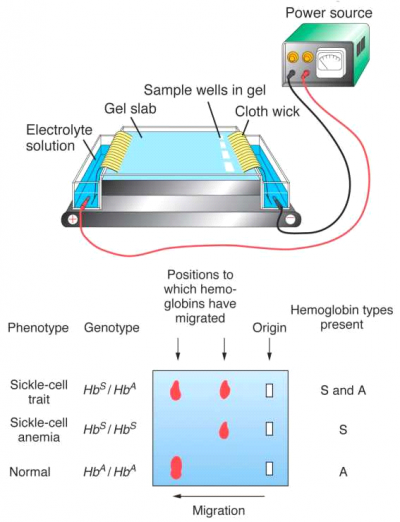
האבחנה של כל ההמוגלובינופתיות כולל אנמיה חרמשית מתבצעת באמצעות hemoglobin electrophoresis.
בהומוזיגוטים, כמעט כל ההמוגלובין הוא S, עם כמות קטנה של Hb A2 ו- Hb F.
הטרוזיגוטים (Hb AS) מאופיינים באחוז גבוה יותר של Hb A ומהלך אסימפטומטי. פגיעות אופייניות בחולי sickle cell disease : הפרעות בעצמות, בעיקר בראש הפמור וההומרוס, פגיעה כלייתית, אוטספלנקטומי, הפטומגליה, אינפרקטים בריאות, CVA, כיבים ברגליים, pulmonary HTN, היפרטרופיה לבבית, נטיה לזיהומים וספסיס. גיל תמותה ממוצע לנשים - 48.
sickle cell disease בהיריון
נשים בהיריון נמצאות בסיכון לתחלואה ותמותה עקב השילוב בין האנמיה ההמוליטית ופגיעה באיברים רבים. מידת הסיכון משתנה עם הגנוטיפ ועם חומרת האנמיה.
בהשוואה לנשים עם המוגלובין AA, לנשים עם המוגלובין SS יש סיכון מוגבר לסיבוכים אימהיים: לצירים מוקדמים, PROM, אשפוז לפני הלידה וזיהום לאחר הלידה, ולסיבוכים עובריים: IUGR, משקל נמוך, ולידה מוקדמת. ב-2008 פורסמו 2 עבודות גדולות שפרטו את הסיבוכים בהיריון: סיבוכים שקדמו להיריון: קרדיומיופתיה (3.7=OR), 6.3) pulmonary HTN). סיבוכים בהיריון: 4.9) cerebral vein thrombosis), פנאומוניה (9.8), 2.5) DVT), ספסיס (6.8). סיבוכים מיילדותיים: יתר ל.ד / רעלת היריון (1.2), אקלמפסיה (3.2), היפרדות שליה (1.6), לידה מוקדמת (1.4) -2.2) IUGR). נשים עם המוגלובין SC נמצאות גם הן בסיכון מוגבר לסיבוכים הנ"ל, אם כי בשיעור נמוך יותר SSs. יש להמליץ על תוספת חומצה פולית. לפחות 4 מ"ג ביום, בגלל turnovers הגבוה של כדוריות הדם האדומות. אין מניעה לבצע אפידורל. הסיבה השכיחה לתחלואה היא painful crisis. יש להימנע ככל האפשר מסביבה קרה, דהידרציה וסטרסס. Hydroxyurea שהוכחה כמפחיתה את תדירות ההתקפים בנשים לא הרות, אינה מומלצת בהיריון בגלל טרטוגניות. Painful crisis בהיריון, כמו בנשים לא הרות, מטופל בהערכה מהירה של רמת הכאב וטיפול אנלגטי. - אופיאטים IM ,PO או IV. - חמצן - אם הסטורציה נמוכה מ-95% כדי להפחית את תופעת sicklings. - הערכה לנוכחות סיבוכים רפואיים כמו acute chest syndrome (חום, טכיפנאה, כאב חזה והיפוקסיה), זיהום, דהידרציה, אנמיה קשה, cholecystitis ו- hypersplenism . Painful crisis בטרימסטר שלישי יכול להיות ממושך ולא לעבור עד לאחר הלידה. גם שיעור הפיילונפריטיס עולה בזמן התקף, לכן נחפש חיידקים בשתן. CDCs ממליץ לחסן את החולות כנגד פנאומוקוק, המופילוס אינפלואנזה ומנינגוקוקים, כמו לחולים חסרי טחול.
עירוי דם ופל0מהפרז0י0 פרופילקט׳ בהיריון עם אנמיה חרמשית: הנושא שנוי במחלוקת. נגביל את השימוש בעירויים רק למקרים בהם היולדת זקוקה להם ובכך נפחית שיעור אלואימוניזציה, זיהומים, ו- overload של ברזל.
סיבוכים מג'ורים כמו החמרת האנמיה, דימום, ספסיס, ניתוח קיסרי, painful crisis ו - chest syndrome, יזדקקו ככל הנראה לפלסמהפרזיס. אין הסכמה לגבי איזה המטוקריט מהווה אינדיקציה לעירוי דם. בכל מקרה, מטרת העירוי תהיה להוריד את שיעור המוגלובין S ל-40% והעלאת ההמוגלובין ל- 10 g/dL. יש לנטר את אחוז ההמוגלובין S ורמת ההמוגלובין עד סוף ההיריון כדי לאתר צורך במתן עירוי נוסף. היו שהראו תוצאות טובות בביצוע פלסמהפרזיס 4-6 שבועות לפני הלידה. היו מחקרים שהראו תוצאות טובות גם במתן עירויי דם פרופילקטיים. במחקר RCTs היחידי שבוצע עד כה, נמצא כי עירוי דם פרופילקטי קשור לפחות אירועי painful crisis ואנמיה קשה, אך לא נמצא הבדל בתוצאות ההיריון. השיפור בתחלואה ובתמותה בשנים האחרונות קשורים לשיפור במעקב ולאו דווקא לעירויי הדם הפרופילקטיים.
היריון בנשים עם אנמיה חרמשית נמצא בסיכון מוגבר להפלה ספונטנית, לידה מוקדמת, stillbirth- IUGR. כאשר NST תקין, ככל הנראה אין פגיעה ברזרבה השחלתית. אם נותנים תרופות נרקוטיות במהלך sickle cell crisis, יש לשים לב לשינויים במוניטור הקשורים לתרופות אלה.
בלידה: יש לנהל לידה כמו בחולות לב. ולהימנע מ- volume overload .
השפעת המחלה על ההיריון: יתר ל.ד, IUGR ,PTL ,PET, היפרדות שליה.
השפעת ההיריון על המחלה: - קרדיומיופתיה -pulmunary hypertension שמוחמרים בהיריון. - אסור לקחת הידרוקסיאוריאה ולכן יש סיכוי גבוה יותר להתקפים.
ביבליוגרפיה
- ACOG 78 - January 2007
ראו גם
- לנושא הקודם: נפח מי השפיר במהלך ההיריון - Amniotic fluid volume during pregnancy
- לנושא הבא: [[]]
המידע שבדף זה נכתב על ידי ד"ר מאור ממן, מרכז רפואי רבין, בילינסון-השרון


 כניסה
כניסה  עקבו אחרינו בפייסבוק
עקבו אחרינו בפייסבוק