הבדלים בין גרסאות בדף "המדריך לטיפול בסוכרת - השתלמות רופאי סוכרת לרופאים מומחים ברפואת המשפחה ובפנימית - Diabetes continuing education program for family doctors and internal medicine"
| שורה 174: | שורה 174: | ||
|הדסה - בית חולים פרטי|| ||1||1|| || ||2 | |הדסה - בית חולים פרטי|| ||1||1|| || ||2 | ||
|- | |- | ||
| − | |rowspan="4"|ב' מרפאות קופת תולים 8 1 9 | + | |rowspan="4"|ב'||מרפאות קופת תולים||8||1||9|| || || 18 |
|- | |- | ||
| − | |בתי תולים של כללית | + | |בתי תולים של כללית|| || ||10|| || ||10 |
|- | |- | ||
| − | |בית חולים ממשלתי | + | |בית חולים ממשלתי|| || ||3||1||1||5 |
|- | |- | ||
| − | |בית חולים עירוני 1 | + | |בית חולים עירוני||1||1|| ||1|| || ||3 |
|- | |- | ||
| − | |rowspan="3"|ג' מרפאות קופת חולים 5 1 6 1 1 14 | + | |rowspan="3"|ג'||מרפאות קופת חולים||5||1||6||1||1||14 |
|- | |- | ||
| − | |בתי חולים של כללית | + | |בתי חולים של כללית|| || ||2||1||1||4 |
|- | |- | ||
| − | |בית חולים ממשלתי | + | |בית חולים ממשלתי|| || || || ||1||1 |
|- | |- | ||
| − | |סה"כ | + | |סה"כ|| ||22||12||61||5||5||105 |
|} | |} | ||
גרסה מ־16:37, 20 בספטמבר 2023
המדריך לטיפול בסוכרת
מאת המועצה הלאומית לסוכרת, משרד הבריאות. עורכים מדעיים: ד"ר עופרי מוסנזון, פרופ׳ איתמר רז
| המדריך לטיפול בסוכרת | ||
|---|---|---|

| ||
| שם המחבר | ד"ר רונית קלמנוביץ־דיקשטין, פרופסור איתמר רז, ד"ר אילנה הרמן בהם, ד"ר ליאת ברזילי-יוסף, ד"ר עידית פ. ליברטי, פרופסור נעים שתארה, ד"ר ריאד טאהר, ד"ר עירית הוכברג, ד"ר יואל טולדנו, ד"ר יונתן ארבל, פרופסור מיכה רפפורט, ד"ר נחמה צוקרמן־לרין , פרופסור אבי קרסיק, פרופסור גיל ליבוביץ, פרופסור קרן תורגמן, ד"ר עופרי מוסמון | |
| שם הפרק | השתלמות "רופאי סוכרת" לרופאים מומחים ברפואת המשפחה ובפנימית: מחלום למציאות ולקראת העתיד | |
| מאת | המועצה הלאומית לסוכרת, משרד הבריאות |
|
| מועד הוצאה | 2022 | |
| מספר עמודים | 644 | |
לערכים נוספים הקשורים לנושא זה, ראו את דף הפירושים – סוכרת
סוכרת היא מצבור של מחלות כרוניות עם פנוטיפ דומה, אך עם אטיולוגיה שונה ומהלך שונה בין תתי סוגים ובין יחידים. הטיפול בחולה עם סוכרת דורש מעקב רפואי מתמשך, עם התייחסות למגוון גורמי סיבון ומצבים נלווים WF מעבר לאיזון גליקמי.
סוכרת וחוסר איזון מטבולי יכולים לגרום לתמותה מוקדמת ותחלואה נלווית (על רקע פגיעה לבבית, נוירולוגית, כלייתית, עינית וכר.) בנוסף, סוכרת יכולה גם לפגוע באיכות חייו של המטופל ומשפחתו: לגרום לאבדן כושר עבודה, לאשפוזים חוזרים ולירידה כללית בתפקוד האישי והמקצועי. ברמת מבטחי הבריאות, החברה והמדינה ככלל, סוכרת קשורה לצריכה גבוהה של שירותי בריאות, לעומס רב על מערכות הבריאות ולעלויות גבוהות ביותר למשק ולחברה1׳2. שכיחות מחלה הסוכרת וסיבוכיה נמצאים כבר שנים רבות בעלייה בעולם בכלל ובישראל בפרט. לפי נתוני ה-IDF (International Diabetes Federation), שיעור המצאות המחלה בעולם בשנת 2019 עמד על 634 מיליון אנשים עם סוכרת, והצפי הוא כי מספר זה יגדל ל-700 מיליון עד שנת 32045. בהערכה עולמית, בשנת 2019 נפטרו ארבעה מיליון איש בשל סוכרת וסיבוכיה (11.3% מסך כל סיבות המוות), יותר בנשים ויותר במדינות עם הכנסה בינונית. חלק גדול מהפטירות נובע מהסיבוכים, ולכן יש לשער כי ניתן למנוע חלק גדול מתמותה זו עם אבחון וטיפול הולם4,
לפי דו"ח המדדים הלאומיים שיעור המצאות סוכרת בישראל בקרב בני 18 ומעלה בשנת 2018 עמד על 9.7% מהאוכלוסייה (כ-498,000 אנשים) עם שיעור גבוה יותר בשכבות החברתיות החלשות מבחינה כלכלית- כמעט פי 3, יחסית לשכבות החזקות יותר. בנוסף, בכ-10% מחולי הסוכרת יש עדות לאיזון גרוע של הסוכרת (מוגדר ^9%<HbA1c), בכשליש עדות לפגיעה כלייתית (מוגדרת 0־eGFR<60 ml/min/1.73 m2 ו/או UACR>30mg/g) ובלמעלה מ-40% ישנו תיעוד של השמנה או השמנה חולנית (עם הבדלים בין המינים לרעת הנשים, ויותר בשכבה החברתית-כלכלית החלשה לעומת הגבוהה)5.
שיעור הנמצאים במצב של טרום סוכרת עולה בעולם. בישראל, לפחות 5.4% (לפי רשם טרום סוכרת פחות מ-ססס,500 אנשים) מהאוכלוסייה נמצאת במצב של טרום סוכרת6. טיפול נכון באנשים אלו יכול להפחית את אחוז המעבר לסוכרת ואולי גם את התחלואה הנלווית.
בבואנו להתאים טיפול מיטבי וצוות מטפל נכון, לצורך שיפור הפרוגנוזה ללוקים בסוכרת, עלינו להכיר בנתונים הבאים1:
- במקביל לעלייה בשכיחות והמצאות הסוכרת יש גם עלייה בשכיחות גורמי הסיכון למחלה כדוגמת: השמנה, אורח חיים יושבני, חשיפה לתזונה פחות בריאה וכד׳.
- חלה גם עלייה במספר סוגי הטיפולים (התרופתיים והלא תרופתיים) המוצעים לאנשים עם סוכרת. בנוסף, נערכו ונערכים מחקרים גדולים וחשובים למציאת טיפולים שיסייעו גם בהפחתת התמותה והתחלואה הנלוות למחלה
- למרות כל הטיפולים היעילים, ישנו קושי רב (כמו בכל טיפול במחלה כרונית) בנושא ההנעה לטיפול עצמי והצמדות לטיפול. לכן, הגישה המקובלת היום לטיפול במחלה כרונית, כוללת הכרה מעמיקה ורב ממדית של המטופל (בנוסף למצבו הרפואי), כולל ערכיו, תרבותו, מידת האוריינות הרפואית שלו, יכולתו הכלכלית, רצונותיו וכדי, ושילוב היכרות מעמיקה זו בקביעת תוכנית הטיפול, בשיתוף אקטיבי של המטופל
- מערך מטפלים מדיסציפלינות שונות (אחיות מיומנות ומומחיות בסוכרת, דיאטניות מומחיות לסוכרת, עובדים סוציאליים, מאמני כושר, מחנכי סוכרת וכדי), המיומנים לטפל באנשים עם סוכרת, הולך וגדל. הכרה בכל בעלי המקצוע המיומנים והיכולים לסייע בטיפול, תביא ליצירת צוותים רב מקצועיים ההכרחיים למתן טיפול מיטבי ושיפור המעקב. אך, קיים צורך בתקנון, הטמעה וניהול מערך זה ויצירת שיתופי פעולה יעילים ופוריים
- בשל ממדי המגפה החובקת עולם, קיים מידע רב לגבי אסטרטגיות טיפול המתועדות ב "עולם האמיתי" (Real world evidence) המאפשר שיתוף עמיתים, יצירת מאגרי מידע ייחודיים והפריה הדדית - דבר שמסייע בקביעת מדיניות יעילה ואפקטיבית ובקרת תהליכים
מאמר המתייחס למצוינות בתחום האנדוקרינולוגיה והטיפול בסוכרת, מדגיש כי לאינטראקציה בין האנדוקרינולוג המטפל באנשים עם סוכרת לבין הצוות הרב מקצועי והמטופל עצמו יש השלכה משמעותית על התוצאים. עבודות הראו שככל שיש דרגת אמפתיה גבוהה יותר, כך מדדי הבריאות של המטופל טובים יותר. בנוסף נדרשת מיומנות בעבודת צוות, לפי מודל הטיפול במחלות כרוניות. על הרופא להראות אחריות, התחשבות ביתר הצוות וגמישות ולשם כך יש צורך במיומנויות תקשורת, גישה משימתית ומנהיגות7. כל הנאמר כאן רלוונטי לכל רופא (או איש צוות רפואי) המטפל באנשים עם סוכרת.
ניהול הטיפול והמעקב אחרי מטופלים עם סוכרת בישראל
לפי ה-American Diabetes Association) ADA), הטיפול בסוכרת צריך להינתן על ידי צוות רב־מקצועי (מולטי- דיסיפלינרי), הכולל את הרופא הראשוני, רופאים עם תת התמחויות, אחיות מומחיות, אחיות קהילה, עוזרי רופא, דיאטניות, מומחים לפעילות גופנית, רוקחים, רופאי שיניים, פודיאטרים, מומחים בבריאות הנפש ועובדים סוציאליים. הרופא מנהל הטיפול צריך להכיר ולעקוב אחרי: מאפייני המטופל (גיל, מוצא, השכלה, עבודה, תרבותו, מצבו הסוציואקונומי וכד׳), הרגלי חייו (תזונה, פעילות גופנית, עישון), מחלות נלוות מהן הוא סובל (השמנה, יתר לחץ דם, דום נשימה לילי וכד׳), פגיעה באברי מטרה (לב, כליות וכד,) ומצבו הנפשי של המטופל (המוטיבציה שלו לטפל במחלה ולקחת אחריות על איזונה, מצב רוחו, סימני דכאון וכד׳). רק לאחר הערכה כזו (היכולה להשתנות מביקור לביקור) ניתן לבדוק מה הן האופציות הטיפוליות האפשריות המותאמות לצרכיו של מטופל זה ומה השתנה מהביקור הקודם ולתכנן יחד עם המטופל והצוות את המשך הטיפול והמעקב. מעקב סדיר זה דורש זמן, ידע ומיומנות2.
בעולם בכלל ובארצות הברית בפרט, העלייה המהירה והעקבית במספר האנשים החיים עם סוכרת עולה על היכולות של טיפול על ידי מומחים- אנדוקרינולוגים בלבד. לציין, כי מומחים באנדוקרינולוגיה, פעמים רבות, מעדיפים להתמקצע בתחומים אחרים הקשורים באנדוקרינולוגיה ולא בסוכרת8.
בישראל, בשלבים הראשונים של המחלה, האבחנה והטיפול נעשים (על פי רוב) על ידי הרופאים והצוותים במרפאות הראשוניות. צוותים אלו מכירים את המטופל, משפחתו ומכלול הגורמים שיכולים לסייע או להפריע באיזון המטבולי של המטופל. מחקר ישראלי שפורסם ב-2015 על ידי פוגלמן, גולדפרכט וכרכבי בדק את הידע, הגישה והמיומנות בטיפול בסוכרת אצל רופאי המשפחה בישראל, המשתתפים בתוכניות לימודי המשך ברפואה. במחקר זה, שנערך בין השנים 2013-2012 ענו 362 רופאי משפחה בעלי הכשרות שונות (מומחים ברפואת המשפחה, מתמחים ברפואת המשפחה ורופאים ראשוניים ללא התמחות) על שאלון המתייחס לטיפול בחולי סוכרת. בין תוצאות המחקר, דיווחו 60% מכלל המשיבים על העדר ידע אישי מספק בנושא המלצות תזונתיות, כ-50% השיבו כי מטופלים עם סוכרת נוטים יותר לא להתמיד בטיפול תרופתי לעומת חולים אחרים, כ-40% הדגימו חוסר ידע לגבי תרופות חדשות בטיפול בסוכרת, כשליש מהרופאים דיווחו כי הם מנהלים את המעקב אחרי מטופליהם המשתמשים באינסולין וכשליש דיווחו כי הם מפנים מטופלים להתחלת טיפול באינסולין למרפאות יועצות. לפי המחברים, יתכן וההסברים לתוצאות השאלון מרמזים על עמדה שיפוטית/דעה קדומה הקשורה בטיפול בחולי סוכרת וכן בחוסר ידע או בחוסר ביטחון בטיפול מצד הרופא המטפל. בסיכום העבודה מציינים המחברים את הצורך באסטרטגיות להענקת ידע, יכולות וביטחון לרופא המשפחה לטיפול בחולי הסוכרת9.
עם הזמן, חלק משמעותי מחולי הסוכרת, בין אם בגלל קושי באיזון המחלה ובין אם בשל הופעת סיבוכים, יזדקקו לייעוץ ו/או טיפול של רופאי עם הכשרה יותר מעמיקה בתחום הסוכרת - רופא סוכרת ו/או טיפול במרפאות/מכוני הסוכרת. גם בישראל, עד כה, רוב רופאי הסוכרת הינם אנדוקרינולוגים או פנימאים בהכשרתם, ובעוד שמספר חולי הסוכרת בארץ הולך ועולה, מספר האנדוקרינולוגים/מומחים ברפואה פנימית/רופאי משפחה המתמקצעים בטיפול בסוכרת אינו עולה באותו יחם [לפי נתוני הרישום לאגודה הישראלית לאנדוקרינולוגיה, בישראל כ-200 אנדוקרינולוגים, כאשר בכל שנה נוספים כ-10 אנדוקרינולוגים (מספר שאינו שונה בהרבה מהפורשים לגמלאות בכל שנה)1. בשל חוסר הזמינות, ההמתנה לתור ליעוץ בנושא סוכרת, הינה ארוכה - מספר שבועות עד מספר חודשים, ברפואה הציבורית בכלל ובאזורי הפריפריה בפרט.
ניתן, לפיכך, לסכם כי מצד אחד קיים צורך ומחסור גדול ברופאים המסוגלים לנהל את הטיפול בחולי הסוכרת הרבים בארץ ומצד שני - כמות הידע הנדרשת מהרופאים בתחום זה הינה רבה ועולה במהירות. ההיכרות המעמיקה של הרופא הראשוני והצוותים הראשוניים עם החולה ומערכות התמיכה שלו יכולים להוות יתרון משמעותי לטיפול מיטבי בחולי הסוכרת על ידי הרופאים והצוותים הראשוניים. כל ואת במידה ויוכשרו לכך ויזכו לתמיכה המערכתית הנכונה לביצוע משימה מורכבת זו. נדגיש את חוזקה של הרפואה הראשונית בישראל, מודל לרפואה ראשונית לעולם כולו. חוזקה שמאפשרת הטלת משימת הטיפול ברוב חולי הסוכרת בישראל אל פתחה.
ההכשרות הקיימות בעולם
גם בשנת 2021 אין בספרות מידע רב על הכשרות "רופאי סוכרת". התמקצעות בסוכרת קיימת במספר מקומות. להלן שתי דוגמאות לצרכים ולפתרונות: ארצות הברית והולנד.
- בארצות הברית, גרמו מספר סיבות ליצירת התמחות על בסוכרת (Diabetes fellowship). עלייה במספר החולים, שאינה בהלימה למספר המומחים - אנדוקרינולוגים. בנוסף, הטיפול העיקרי נעשה על ידי שירותי הרפואה הראשונית, עם דגש לאוכלוסיות מיעוטים ואוכלוסיות המרוחקות פיזית ממרכזי סוכרת גדולים שהסיכוי שיגיעו למומחים קטן אף יותר. מכאן התובנה כי רוב חולי הסוברת יקבלו טיפול על ידי הרופא הראשוני שלהם, לפי אחת ההערכות - 85% מחולי הסוכרת מטופלים שלא על ידי אנדוקרינולוג, ובאופן הפוך, פחות מ-50% מהמטופלים על ידי אנדוקרינולוגים פונים בשל סוכרת. בקרב רופאי הרפואה הראשונית קיימת תחושה של חוסר מוכנות או חוסר במשאבים לתת מענה מלא לצורכי המטופלים. נקודה נוספת - בשנים האחרונות חלה עלייה משמעותית במגוון הטיפולים לסוכרת. לפי המחברים, ייתכן והעדר הכשרה מתאימה של הרופא (מכל התמחות) לטיפול בתחלואה הנלוות לסוכרת גורמת לכך שרק כ-50% מהמטופלים מגיעים ליעדי איזון גליקמי רצויים ופחות מ-20% ליעדים מטבוליים כוללניים מומלציס^ס!-^
- מבחינה היסטורית, ראשית התפתחות ההכשרה בסוכרת (בשנות ה-20 של המאה הקודמת) חלה כאשר רופאים הגיעו להתמקצע בסוכרת ^Joslin clinic באוניברסיטת הרווארד בבוסטון ואחרי שרכשו ידע ומיומנות במשך כשנה, חזרו למרכזיהם הראשוניים והכשירו את עמיתיהם - כל זאת ללא הכרה פורמלית בהכשרה זר8׳ט.
- נכון לסקירה מ-2017, התקיימו בארצות הברית 2 התמחויות-על מוכרות: בצפון קרולינה ובאוהיו. ב~2 התכניות מדובר בהתמחות-על של שנה במשרה מלאה בבית חולים, עם חשיפה למגוון הנושאים הקשורים בטיפול בסוכרת, בבית חולים ובקהילה והשתתפות פעילה בסמינרים, בדיוני מקרים, במעקב אחר מטופלים, בייעוצים וכדי. במהלך ההתמחות מעודדים את המתמחים להשתלב בפעילות מחקרית2?
- בסקירה שפורסמה ב-2020 מספר תכניות ההכשרה עלה ל-6 וכ-50 רופאים ראשוניים השלימו התמחות בסוכרת (Diabetes fellowship). מחקר שאלונים בקרב 39 מהם הראה שביעות רצון מההכשרה, במיוחד מנושאים הקשורים בטיפול תרופתי ופחות מנושא פיתוח צוות ונושאי התאמה תרבותית. המחקר הראה מסירות לטיפול ספציפי בחולי סוכרת וביצועים יפים בטיפול זה.( מעל 77% מהמשיבים דיווחו כי מעל 75% מזמנם מושקע בטיפול בחולי סוכרת). לפי הסקר, הרופאים שהשלימו מסלול הופכים למובילים בתחום באזורם ומעורבים בפעילויות שונות בקידום הנושא, כולל הוראה בתחום בבתי ספר לרפואה, בבתי חולים ובתוכניות התמחות. הבעיות שהוצגו על ידי המשתלמים כללו הכרה, כיסוי ביטוחי, מחסור בזמן לטיפול כוללני ואתגרים כלכליים8׳0'׳’?
- בינואר 2020 התקיים מפגש מטעם ADA בסן פרנסיסקו, של מובילי התוכנית ויצאו המלצות לתוכנית אחידה להכשרות אלו והצעות לפתרון של הבעיות שהוצגו לעיל. ההכשרה מיועדת למומחים ברפואה פנימית או רפואה המשפחה. מדובר בתוכנית הכשרה של שנה אחת, בה הרופאים ילמדו מגוון של מיומנויות קליניות. המיומנויות יכללו יכולת אבחון בין סוגי הסוכרת, מיומנויות לסיוע למטופלים בטיוב אורח חיים, ראיון מוטיבציוני, שיפור אבחון וטיפול בסיבוכי סוכרת, שיפור הטיפול התרופתי בסוכרת, שיפור הידע והשימוש בטכנולוגיה וטיפול בחולי סוכרת במהלך אשפוז. המשתלמים משתלבים כחלק מצוות רפואי במערך של בית חולים. באותו מפגש פותח קוריקולום בסיסי שכולל השתלמות קלינית, רוטציה במגוון מרפאות המעניקות טיפול לחולי סוכרת (למשל מרפאות פצעים), נוכחות בהרצאות עיוניות והשתתפות בישיבות ומחקרים. הוגדרו גם תנאים בסיסים למרכז שמכשיר: מי אחראי על ההכשרה, צוות המרכז, הגיוון באוכלוסייה שלה ניתן השירות, תוכנית חינוכית שתלווה את ההכשרה ומטלות אקדמיות שהמשתלם יצטרך לעמוד בהן. במפגש הציעו כי בסוף ההכשרה המשתלם יצטרך לעבור מבחן מסכם8.
- האתגרים שעדיין אין להם מענה: אקרדיטציה, העסקה, ענייני ביטוח, ההכרה על ידי אנדוקרינולוגים וקולגות והתגמול הכלכלי. ההכרה והאקרדיטציה צריכה להתייחס לצורך של המעסיק לתגמל נכון את הרופאים כדי להבדילם מעמיתיהם שלא עברו את ההכשרה ועל ידי כך לעודד עוד רופאים לצאת להכשרה זו. הקבלה על ידי אנדוקרינולוגים - מחקר שאלונים בקרב אנדוקרינולוגים הראה כי רק 48% מתוך 84 אנדוקרינולוגים תומכים בהכשרה זו. ההכרה על ידי עמיתים - הועלה חשש על ידי רופאים ראשוניים שמטופלים שלהם יעזבו אותם לטובת בוגרי ההכשרה8׳10׳".
- לסיכום: אתגרים אלו, הוצעה בין היתר הגדרה ברורה של התואר, סמכויות בוגר התואר, פעולות להכרה של הציבור ומערכות הרפואה לגבי התמחות זו ותמיכה בעבודה בקהילה. בנוסף הודגש כי זהו רק אחד הפתרונות ל "מגפת הסוכרת"8׳12. חשוב לציין, שבניגוד להכשרה בישראל המתוארת בפרק זה, ההכשרה בארה " ב דורשת מהמשתלם להתנתק מעבודתו הקודמת למשך שנה שלמה - ובכך ממעיטה משמעותית את מספר הרופאים שיכולים להשתתף בהכשרה זו. מכאן, שיכולתה של ההכשרה האמריקאית לענות על הצרכים היא לדעתנו נמוכה יחסית להכשרה הישראלית המוצגת בפרק זה.
- בהולנד, הטיפול בסוכרת מתקיים ביחידות הנקראות Diabetic care groups האחראיות על איכות הטיפול ועל אספקטים כלכליים של הטיפול. יחידות אלו דורשות מומחים מהרפואה הראשונית שינהלו אותן. לכן, מ-2006 נערך קורס שמטרותיו להכשיר מומחה סוכרת, ביוזמת ובחסות איגוד רופאי המשפחה. מטרת הקורם להכשיר רופא מיומן בכל הקשור בטיפול בסוכרת, מיומן בקריאה ביקורתית ובלימוד עצמי, בעל יכולת לסייע בהכשרת יתר אנשי הצוות, בעל יכולת לבצע הערכת איכות של עבודת הצוות ובעל יכולת לבנות רשת אזורית לשיפור הטיפול בסוכרת. הרופאים עוברים קורס של שנתיים - יום בשבוע וכן סדנאות וכנסים של מספר ימים. במהלך הקורס רוכשים, מעבר לידע, גם מיומנות בקריאה ביקורתית, בבניית תוכנית הכשרה מקומית, בהעברת מצגות וכתיבת מאמר מדעי ובניהול משא ומתן (הכוונה העיקרית מול חברות הביטוח). רוב מסיימי הקורס עובדים היום במרכזי הסוכרת15,
הכשרת "רופאי סוכרת" בישראל - חבלי לידה והתקדמות מעשית
קיימו הכשרות קצרות ומקומיות לרופאים ביוזמתם של רופאים "משוגעים לדבר", קופות החולים, חברות תרופות וגופים אחרים. הכשרות אלו התקיימו ברובן ללא תוכנית לימודים אחידה בין ההכשרות השונות, ללא התנסויות מעשיות וללא בדיקה של מידת הטמעת התכנים על ידי הלומדים והשפעתן. הן נועדו בעיקר לספק למשתלמים ידע עדכני בנושאים הקשורים בסוכרת. אולם יכולתן של הכשרות קצרות אלו, שהיו ברובן תאורטיות ללא תרגול ויישום מיומנויות בקליניקה, לקדם משמעותית את הטיפול הרב צוותי בחולי הסוכרת, הוטל לא פעם בספק.
לאור הצורך המשמעותי שתואר לעיל, התפתחה בישראל בשנים האחרונות בישראל הכשרה מוסדרת של "רופא סוכרת". הרעיון התחיל לקרום עור וגידים במקביל במספר גופים שונים. בשנת 2015 הוא נכלל בתוכנית הלאומית לטיפול בסוכרת של המועצה הלאומית לסוכרת שקיבלה גיבוי עקרוני של סגן שר הבריאות.
ב-2016 גובשה ואושרה תוכנית ההכשרה, במסגרת שיתוף פעולה של נציגים מהאגודה הישראלית לאנדוקרינולוגיה והמועצה הלאומית לסוכרת ובתמיכה וסיוע של איגוד רופאי המשפחה בישראל והאיגוד הישראלי לרפואה פנימית. הוקמה ועדה אקדמית מטעם האגודה הישראלית לאנדוקרינולוגיה והמועצה הלאומית לסוכרת ובמסגרתה גובשה תוכנית להכשרת "רופאי סוכרת".
מטרת-העל של הכשרת " רופא סוכרת " - ליצור הכשרה ספציפית בנושא הסוכרת שבסופה, הרופא העובר הכשרה זו יהיה בעל ידע ומיומנויות לטיפול בסוכרת (בדגש על סוכרת מסוג 2) בכל שלבי המחלה, כולל המעבר מטרום סוכרת לסוכרת ואף מניעה מוקדמת יותר. הכוונה להכשיר כ-1,000-800 רופאים ראשוניים להיות "רופאי סוכרת" מוכרים על ידי המועצה המדעית של ההסתדרות הרפואית ומשרד הבריאות, כל זאת מתוך מטרה להיטיב את הטיפול באנשים הסובלים ממחלת הסוכרת בישראל.
עם התחלת הכנת התוכנית התחלנו במגעים מול הוועדה המדעית של הר " י (ההסתדרות הרפואית בישראל) לצורך קבלת אישור מטעמם לתוכנית. התוכנית הוצגה מספר פעמים הן לוועדה המדעית- עד שזכתה לברכתה של הוועדה המדעית והן לוועד הפועל של הר " י, שגם הוא נתן לתוכנית את ברכתו העקרונית. בחודש אוקטובר 2019 המועצה המדעית של ההסתדרות הרפואית אישרה את ההכשרה בסוכרת, כשבסיומה הונפק לבוגרים תעודה "רופא סוכרת" מהמועצה המדעית14׳15.
דרישות הבסיס להשתלבות בהכשרה זו: על הרופא להיות בעל מומחיות ברפואת המשפחה, רפואה פנימית או גריאטריה העובד לפחות 50% משרה בקהילה, בבית חולים או בשילוב ביניהם4,. הגדרת מטרות ההכשרה כפי שהתקבלו על ידי הר " י- ההכשרה תעניק למשתלם ידע ומיומנות בתחומים הבאים:14
- אבחון וניהול עצמאי של הטיפול בלוקים במחלת הסוכרת במרפאת/מכון סוכרת או במרפאה ראשונית.
- הובלת צוות רב מקצועי.
- הכרת כל הדרכים לטיפול במחלת הסוכרת לסוגיה ויישומן.
- הכרה מעמיקה של שאר ההפרעות במאזן הפחמימות כגון טרום סוכרת, השמנה ושאר מרכיבי התסמונת המטבולית.
- הכרת גורמי הסיכון הקרדיווסקולריים המלווים את המצבים הנ " ל, על מנת שיוכלו לטפל בחולים ואף להדריך רופאים ראשוניים בתחום.
- הכרה מעמיקה של שימוש במיומנויות בכל ההמלצות לשינוי אורחות חיים, התרופות והטכנולוגיות העדכניות, והתרגול שלהם.
- הכרה מעמיקה של כלים להשגת שיתוף פעולה והנעת המטופל לטיפול עצמי לאורך זמן, והגברת הצמדות לטיפול (כגון Motivational interview).
- מניעה של סיבוכי הסוכרת והטיפול בהם.
- בקיאות בכל ההיבטים החוקיים והרגולטורים של המחלה.
מבנה ההכשרה
ההכשרה כוללת שני שלבים: קורס עיוני והכשרה מעשית. שלבים אלו יכולים להתנהל בו זמנית, או השתתפות קורמת בקורס העיוני ואחרי כן בשנה המעשית.
שנה עיונית
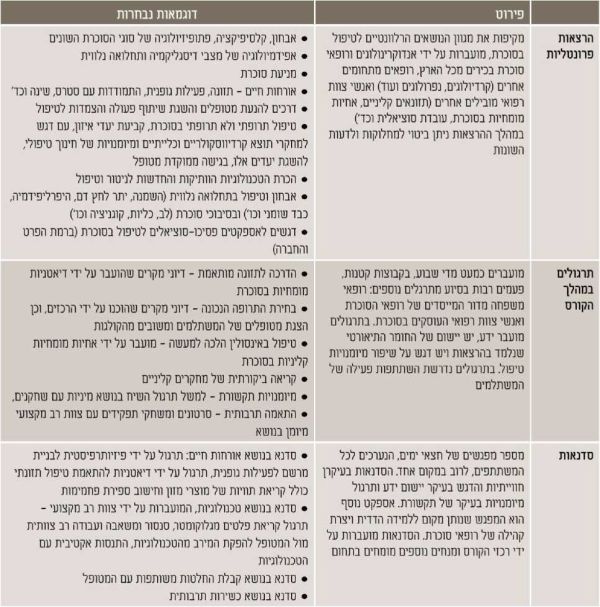
שנה של קורס עיוני בבתי הספר ללימודי המשך של אחת הפקולטות לרפואה בארץ הנמשך שנה שלמה (2 סמסטרים) בהיקף של כ-140 שעות אקדמיות. את הקורס מרכזים אנדוקרינולוגים/רופאי סוכרת בכירים עם ניסיון קליני עשיר בתחום הסוכרת. תוכנית הלימוד מורכבת מהרצאות פרונטליות, הניתנות על ידי רופאים ואנשי מקצוע מומחים בכירים מכל הארץ, הן מעולם הסוכרת והן מהתמחויות מתממשקות וממקצועות הבריאות השונים. בנוסף המשתלמים משתתפים בתרגולים בקבוצות קטנות, מציגים למנטור ולעמיתים מטופלים, מגישים תרגילי בית וסדנאות בנות חצי יום. לכל קבוצה יש מנטור (שמתחלף במהלך הקורס), שנמצא בקשר עם המשתלמים גם בין השיעורים. המשתלמים מקבלים סילבוס מפורט עם רשימת ספרות חובה ומומלצת לקריאה (לפי הנחיות ה-ADA). בנוסף יש לקורס מודול באתר הפקולטה ובו הקלטות של ההרצאות, המצגות, התרגילים וחומרי הקריאה. כדי להשלים שלב זה, על המשתלם להיות נוכח ב-80% או יותר מההרצאות, להגיש מטלות ולהציג מטופלים במהלך הקורס, ולעבור מבחן מסכם בכתב בציון 60 לכל הפחות. בטבלה הבאה מוצגים עיקרי שיטות הלימוד בקורס עם דוגמאות נבחרות:
שנה מעשית
בשלב המעשית, המשתלמים משתלבים במרפאות ובמכוני הסוכרת בארץ (בקהילה או בבית החולים), שהוכרו על ידי המועצה המדעית של הרי כמתאימות להכשרה זו. הדרישות ממרפאה המכשירה משתלמי סוכרת כוללות:15
- יחידה המאושרת אדמיניסטרטיבית על ידי הגוף המוסמך לכך (משרד הבריאות, קופת חולים, וכד׳).
- המרכז פעיל בהיקף של עשר שעות שבועיות לפחות.
- לפחות 2 רופאים מומחים באנדוקרינולוגיה, רפואה פנימית או רפואת המשפחה, המועסקים ב-25% משרה, מירב עיסוקם בתחום ההכשרה ואחד מהם מנהל היחידה.
- במרכז עובד צוות רב מקצועי (רופאים, אחיות, תזונאים וערד) המטפל בחולים המופנים לייעוץ מקצועי ייעודי בסוכרת.
- במרכז נעשה שימוש באמצעים אבחוניים, מעבדתיים וטיפוליים רב-תחומיים הקיימים במרכז עצמו או במרכז רפואי סמוך. לדוגמה: תוכנות לקריאת נתונים ממשאבות וממדי סוכר כולל מדי סוכר רציפים.
- במרכז מתקיימים ישיבות ודיונים קליניים אינטר-דיסציפלינריים הנוגעים לבירור וטיפול בסוכרת.
במהלך ההכשרה רוכש המשתלם ידע נוסף וניסיון ומיישם את מה שנלמד בשנה העיונית. משך ההכשרה יום בשבוע במשך שנה שלמה (כ-380 שעות מעשיות). ההכשרה מורכבת מ-100 שעות בהן המשתלם יושב עם צוותי המרפאה (רופא, אחות דיאטניות) ובהמשך ההכשרה - קבלה ומעקב אחרי מטופלים באופן עצמאי אך מפוקח. לכל משתלם יש רופא אחראי (לרוב מנהל המרפאה/מכון) שעוקב אחר הכשרתו (כולל נוכחותו) ואחראי למתן משוב בסיום ההכשרה. בנוסף, במהלך השנה המשתלמים:
- נדרשים להיות שבועיים ברוטציה בבתי חולים במטרה להיחשף לחולי סוכרת מורכבים, טיפולים מורכבים בסיבוכים ומעקב אחרי חולי סוכרת באשפוז ותהליך שחרורם להמשך טיפול בקהילה.
- נדרשים להשתתף בישיבות צוות ודיונים על מטופליהם במסגרת המרפאה.
- מוזמנים להשתתף בסדנאות של הקורס העיוני ובקורס מתקדם (ראו המשך).
המיומנויות להם נחשף המשתלם בשנה זו כוללות:
מבחינת הטפול הכוללני, רב מקצועי, עדכני בחולה הסוכרת:
- טיוב הטיפול באנשים עם טרום סוכרת, סוכרת, תסמונת מטבולית וכד'.
- הערכת גורמי סיכון קרדיווסקולריים וסיבוכי סוכרת (חריפים וכרוניים) וטיפול מתאים.
- התווית תוכנית טיפול ובירור מותאמת למטופל, יישום התוכנית ומעקב אחר ביצועה.
דיונים קליניים:
- בנושא מטופלים עם אתגר באבחון או טיפול.
- בנושא מאמרים והנחיות קליניות.
- התמקצעות בתחומי הטכנולוגיה בתחום הסוכרת.
- חשיפה לחוזקות ולתרומה של כל הצוות הרב מקצועי לטיפול מיטבי, עם כוונה להכשרה להובלת צווה רב מקצועי בעתיד.
נתונים מספריים
נכון לחודש מאי 2021, השתלבו במסלול ההכשרה כ-280 רופאים.
הקורס העיוני: הושלמו 4 מחזורים של הקורס העיוני. בסך הכול השתלמו 279 רופאים, כ-50% מהם - מומחים ברפואת המשפחה, כ-20% מומחים ברפואה פנימית והיתר רופאים מהתמחויות אחרות, כולל מתמחים באנדוקרינולוגיה. לפי נתונים פנימיים, בקרב המשתלמים בקורס יש ביטוי למגוון המגזרים, יש הטרוגניות בוותק המקצועי של הרופאים, בפיזור של מקומות העבודה בין קופות החולים השונות ובתי החולים ובפיזור הגיאוגרפי של המשתלמים - מאילת כולל הבקעה ועד לגליל העליון ולרמת הגולן. מעל 90% מהמשתתפים ניגשו למבחן הסופי ומעל 90% עברו את המבחן המסכם בהצלחה.
להלן טבלה המתארת את פריסת השנתונים של הקורס העיוני:
| הפקולטה לרפואה האחראית על הקורס | סך משתלמים | |
|---|---|---|
| מחזור א', תשע"ח, 2018-2017 | טכניון | 47 |
| אוניברסיטת תל אביב | 52 | |
| מחזור ב', תשע"ט, 2019-2018 | אוניברסיטת בן גוריון, באר שבע | 20 |
| אוניברסיטת תל אביב | 45 | |
| מחזור ג; תש"פ, 2020-2019 | טכניון | 36 |
| אוניברסיטת תל אביב | 31 | |
| מחזור ד; תשפ"א, 2020-2021 | טכניון | 48 |
| סה"כ לומדים בקורסים העיוניים 2021-2017 | 279 |
באופן כללי, ממשובים פנימיים, קיימת שביעות רצון גבוהה מתוכן הקורס, איכות ההרצאות, התרגולים והסדנאות.
אתגר הקורונה: כמו כל העולם, גם אנחנו נדרשנו להתאים את עצמנו לעולם החדש והחל ממרץ 2020 ובעיקר במחזור ד' - חל שינוי במתכונת הקורס. הקורס הועבר בצורה וירטואלית בזום, עם התאמה של התכנים והתרגולים. במחזור ד' השנתון חולק ל-5 קבוצות תרגול, ובכל מפגש נערך תרגול על החומר שנלמד בשיעור קודם והצגות של מטופלים על ידי משתתפי הקורס. לכל קבוצת תרגול היה מנטור מבין רכזי הקורס שליווה אותם באופן אישי וקבוצתי במהלך התרגולים והקורס בכלל. המנטורים התחלפו בין הקבוצות כך שכל אחד מהלומדים נחשף במהלך השנה לעד שלושה מנטורים שונים מקרב רכזי הקורס. בסך הכל הייתה לדעתנו ולפי משובי המשתתפים התמודדות טובה עם אתגרי הטכנולוגיה, כולל העברת חלק מהסדנאות במתכונת וירטואלית. חלק מהמשתתפים אף ציינו כי הצטרפו לקורס רק בשל היותו מקוון. ההכשרה המעשית: עד כה החלו 105 משתלמים את ההתנסות המעשית במרפאות/מכוני הסוכרת. את חלוקת המשתלמים מבחינת מקום ביצוע ההשתלמות המעשית בין מרפאות קופות החולים ובתי החולים, ניתן לראות בטבלה הבאה כאשר כשני שליש מהמשתלמים השתלמו במרפאות הקופות ועוד כשליש השתלמו בבתי החולים השונים.
| מקום השתלמות | |||||
|---|---|---|---|---|---|
| מרפאות קופת תולים | בית חולים של שרותי בריאות כללית | בית חולים ממשלתי | בית חולים עירוני- איכילוב | הדסה - בי"ח פרטי | סה"כ |
| 62 | 21 | 14 | 6 | 2 | 105 |
את החלוקה המדויקת של המשתלמים במחזורים השונים לפי קופות החולים או בתי החולים בהם הם עובדים ולפי המרפאות או המכונים בהם בוצעה ההשתלמות ניתן לראות בטבלה הבאה. ניתן לראות שמעל מחציה מהרופאים שהשתלמו עד כה עובדים בשרותי בריאות כללית. המשתלמים שובצו במרפאות בהתאם לקופה בה הם עובדים, מלבד בתי החולים שאינם שייכים לשרותי בריאות כללית - בהם שובצו להשתלמות רופאים מכל הקופות. כרגע אנו בעיצומם של השיבוצים של מחזור ג' - כאשר לאחר שיבוץ של כ-20 רופאים עוד כ-15 רופאים ממתינים לשיבוץ להשתלמות המעשית. הקושי העיקרי הוא במציאת מרפאות להשתלמות וזאת במיוחד לאור העובדה שחלק משמעותי מהמשתלמים נאלצו לעצור את השתלמותם במהלך מגפת הקורונה וכך נוצר עיכוב משמעותי ביותר במקומות לצורך שיבוץ המחזור השלישי.
| מקום עבודה עיקרי של המשתלם: | מכבי | מאוחדת | כללית | לאומית | בי"ח | סה"כ | |
|---|---|---|---|---|---|---|---|
| מחזור ההשתלמות | מקום השתלמות | ||||||
| א' | מרפאות קופת חולים | 6 | 3 | 21 | 30 | ||
| בתי חולים של כללית 1 | 5 | 1 | 7 | ||||
| בתי חולים ממשלתיים | 5 | 2 | 1 | 8 | |||
| בית חולים עירוני | 1 | 2 | 3 | ||||
| הדסה - בית חולים פרטי | 1 | 1 | 2 | ||||
| ב' | מרפאות קופת תולים | 8 | 1 | 9 | 18 | ||
| בתי תולים של כללית | 10 | 10 | |||||
| בית חולים ממשלתי | 3 | 1 | 1 | 5 | |||
| בית חולים עירוני | 1 | 1 | 1 | 3 | |||
| ג' | מרפאות קופת חולים | 5 | 1 | 6 | 1 | 1 | 14 |
| בתי חולים של כללית | 2 | 1 | 1 | 4 | |||
| בית חולים ממשלתי | 1 | 1 | |||||
| סה"כ | 22 | 12 | 61 | 5 | 5 | 105 | |
ביבליוגרפיה
המידע שבדף זה נכתב על ידי
- ד"ר רונית קלמנוביץ־דיקשטין, מנהלת יחידת סוכרת, הקריה הרפואית זבולון ואחראית תחום סוכרת, שרותי בריאות כללית, מחת חיפה וגליל מערבי
- פרופסור איתמר רז, יו"ר המועצה הלאומית לסוכרת
- ד"ר אילנה הרמן בהם, מרכזת תחום סוכרת, שרותי בריאות כללית מחוז דרום
- ד"ר ליאת ברזילי-יוסף, מרכז רפואי מאיר, כפר סבא והפקולטה לרפואה, אוניברסיטת תל-אביב
- ד"ר עידית פ. ליברטי, מנהלת תחום סוכרת, המרכז הרפואי אוניברסיטאי סורוקה והפקולטה לרפואה של אוניברסיטת בן גוריו! בנגב, באר שבע
- ד"ר יואל טולדנו, מומחה ברפואה פנימית ובאנדוקרינולוניה, יחידת אם ועובר, בי"ח לנשים ע"ש הלן שניידר, מרכז רפואי רבין־קמפוס בילינסון. מנהל תחום סוכרת ואנדוקרינולוניה, מאוחדת
- ד"ר יונתן ארבל, יועץ על אנדוקרינולוגיה וסוכרת, מכבי שרותי בריאות
- פרופסור מיכה רפופורט, מנהל מחלקה פנימית נ' והשרות לסוכרת, מרכז רפואי אסף הרופא (שמיר), צריפין
- פרופסור נעים שחאדה, מנהל המכון לאנדוקרינולוניה, סוכרת ומטבוליזם, רמב"ם - הקריה הרפואית לבריאות האדם והפקולטה לרפואה, הטכניון, חיפה. נשיא האגודה הישראלית לסוכרת
- ד"ר ריאד טאהר, רופא בכיר במכון לאנדוקרינולוגיה ופנימית ה', רמב"ם - הקריה הרפואית לבריאות האדם ורכז אנדוקרינולוגיה וסוכרת, שירותי בריאות כללית, מחוז שרון שומרון, הפקולטה לרפואה בטכניון
- ד"ר נחמה צוקרמן־לוין, מרפאת סוכרת ילדים, המכון לאנדוקרינולוניה, סוכרת ומטבוליזם, רמב"ם - הקריה הרפואית לבריאות האדם, הפקולטה לרפואה ע"ש רות וברוך רפפורט, טכניון, חיפה
- פרופסור אבי קרסיק, הפקולטה לרפואה ע"ש סאקלר, אוניברסיטת תל אביב
- פרופסור גיל ליבוביץ, מנהל היחידה לסוכרת המחלקה לאנדוקרינולוגיה ומטבוליזם, בית החולים האוניברסיטאי הדסה עין כרם והפקולטה לרפואה באוניברסיטה העברית, ירושלים, יו"ר האגודה הישראלית לאנדוקרינולוניה
- פרופסור קרן תורגמן, מנהלת מרפאות המכון לאנדוקרינולוגיה, מטבוליזם ויתר לחץ דם, המרכז הרפואי תל אביב והפקולטה לרפואה ע"ש סאקלר, אוניברסיטת תל אביב
- ד"ר עופרי מוסנזון, מנהלת המרכז למחקר קליני בסוכרת, היחידה לסוכרת, המחלקה לאנדוקרינולוגיה ומטבוליזם, בית החולים האוניברסיטאי הדסה עין כרם והפקולטה לרפואה באוניברסיטה העברית, ירושלים


 כניסה
כניסה  עקבו אחרינו בפייסבוק
עקבו אחרינו בפייסבוק