הבדלים בין גרסאות בדף "אבחנה וטיפול בזיהומי עור חיידקיים שכיחים בילדים - הנחיה קלינית - Bacterial skin infections in children"
| שורה 40: | שורה 40: | ||
=== Impetigo - גלדת=== | === Impetigo - גלדת=== | ||
[[קובץ:אימפטיגו.PNG|שמאל|250px]] | [[קובץ:אימפטיגו.PNG|שמאל|250px]] | ||
| − | |||
זיהום עורי שטחי שכיח מאוד בגיל הילדות. מתבטא קלינית בשלפוחית שטוחה ורפויה המתבקעת בקלות ומותירה ארוזיה. הממצא האופייני הוא של גלדים נסיוביים מחוספסים ובלתי סדירים בצבע דבש על פני שטח העור. הנגעים הללו מתרבים סביב הנגע הראשוני, אך גם במוקדים מרוחקים יותר{{הערה|שם=הערה2}}. | זיהום עורי שטחי שכיח מאוד בגיל הילדות. מתבטא קלינית בשלפוחית שטוחה ורפויה המתבקעת בקלות ומותירה ארוזיה. הממצא האופייני הוא של גלדים נסיוביים מחוספסים ובלתי סדירים בצבע דבש על פני שטח העור. הנגעים הללו מתרבים סביב הנגע הראשוני, אך גם במוקדים מרוחקים יותר{{הערה|שם=הערה2}}. | ||
האימפטיגו היבש, שכיח '''בילדים''' בגילאי 2-5 שנים ומתאפיין ע"י נגעים מכוסי גלד (Crusted impetigo). | האימפטיגו היבש, שכיח '''בילדים''' בגילאי 2-5 שנים ומתאפיין ע"י נגעים מכוסי גלד (Crusted impetigo). | ||
| שורה 52: | שורה 51: | ||
Impetiginization- הופעת נגעי Impetigo עקב זיהום משני על ידי SA של נגעים עוריים קיימים. תופעה זו מוכרת בעיקר בילדים עם דלקת עור אטופית ([[דרמטיטיס אטופית]]) או בזיהום משני של עקיצות חרקים. בילדים הנגועים ב[[כינמת]], הזיהום המשני מופיע בדרך כלל בחלק האחורי של הקרקפת. | Impetiginization- הופעת נגעי Impetigo עקב זיהום משני על ידי SA של נגעים עוריים קיימים. תופעה זו מוכרת בעיקר בילדים עם דלקת עור אטופית ([[דרמטיטיס אטופית]]) או בזיהום משני של עקיצות חרקים. בילדים הנגועים ב[[כינמת]], הזיהום המשני מופיע בדרך כלל בחלק האחורי של הקרקפת. | ||
| − | הטיפול המועדף באימפטיגו הוא באמצעות תכשיר אנטיביוטי מקומי, כגון: [[ | + | הטיפול המועדף באימפטיגו הוא באמצעות תכשיר אנטיביוטי מקומי, כגון: [[Mupirocm]] או [[Fusidic acid]]. לאחר הריפוי לא נותרות צלקות, מאחר שהזיהום אינו חודר אל שכבות העור העמוקות יותר, אך נותר אודם מוגבל היטב שנעלם גם הוא כעבור מספר שבועות. |
במקרים של: התפשטות מהירה של הנגעים לאזורים שונים בגוף, הישנות הנגעים, הדבקה חוזרת בבני משפחה וכן אם ישנם נגעים בפנים, ראוי להוסיף טיפול אנטיביוטי מערכתי (סיסטמי) (ראו טבלה 2). | במקרים של: התפשטות מהירה של הנגעים לאזורים שונים בגוף, הישנות הנגעים, הדבקה חוזרת בבני משפחה וכן אם ישנם נגעים בפנים, ראוי להוסיף טיפול אנטיביוטי מערכתי (סיסטמי) (ראו טבלה 2). | ||
גרסה מ־13:58, 25 באפריל 2024
ערך זה נמצא בבדיקה ועריכה על ידי מערכת ויקירפואה, וייתכן כי הוא לא ערוך ומוגה.
|
| ||
|---|---|---|
| האבחנה והטיפול בזיהומי עור חידקיים שכיחים בילדים | ||

| ||
| הוועדה המקצועית | האיגוד הישראלי לרפואת ילדים האיגוד הישראלי לרפואת עור ומין החוג הישראלי למחלות זיהומיות בילדים החוג הישראלי לרפואת עור בילדים | |
| עריכה | חברי הוועדה | |
| תחום | זיהומיות, ילדים, עור ומין | |
| קישור | באתר ההסתדרות הרפואית | |
| תאריך פרסום | פברואר 2023 | |
| הנחיות קליניות מתפרסמות ככלי עזר לרופא/ה ואינן באות במקום שיקול דעתו/ה בכל מצב נתון | ||
לערכים נוספים הקשורים לנושא זה, ראו את דף הפירושים – זיהומי עור ותת עור
הקדמה
מחלות עור זיהומיות הנגרמות על ידי חיידקים שכיחות במיוחד בגיל הילדות, ומהוות עד כדי 20% מהסיבות לביקורים במרפאות הילדים. ועדה מקצועית מטעם איגוד רופאי הילדים והאיגוד הישראלי לרפואת עור ומין ערכה בעבר הנחיות לאבחון וטיפול בנגעים עוריים הנובעים מזיהומים חיידקיים, מתוך כוונה שיתרמו ליצירת שפה אחידה בין המטפלים. אין בפרסום הנחיות אלו משום ניסיון לכפות טיפול מסוים.
לא נחדש הרבה בממצאים הקליניים של זיהומי העור, אולם הושם דגש על תיאור התופעות הקליניות לפרטיהן. משנקבעה האבחנה הנכונה, נגזרת מכך הגישה הטיפולית. מסמך זה מתרכז בגישה הטיפולית לזיהומי עור חיידקיים המתעדכנת מעת לעת כתוצאה מגילוי זנים חדשים של גורמי מחלה, עלייה בשיעור עמידות החיידקים לטיפול ופיתוח תרופות חדשות.
הזיהוי של הנגעים העוריים נעשה בדרך כלל על בסיס המהלך והמראה של הנגע. התיאורים הקליניים בהנחיות מוסיפים נדבך נוסף לקביעת האבחנה. הבדיקה הבקטריולוגית, במידת הצורך, תורמת לזיהוי הגורם ולשיפור יעילות הטיפול. שימוש בתרופות מתאימות ושיטות טיפול חדשות מבטיחים פגיעה ממוקדת במטרה.
עדכון זה (2021) בוצע על ידי החוג למחלות זיהומיות לילדים והחוג לרפואת עור בילדים במסגרת האיגוד הישראלי לרפואת ילדים והאיגוד הישראלי לרפואת עור ומין.
מהדורה מעודכנת זו שמה דגש על עדכונים בפתוגנזה של זיהומי העור והרקמות הרכות, באפידמיולוגיה המשתנה, לרבות עליית שכיחות Methicillin resistant staph aureus MRSA בישראל ובטיפול.
פתוגנזה
השכיחות הגבוהה של זיהומים חיידקיים בעור בילודים וילדים נובעת ממספר גורמים[1]:
- בילודים, הורניקס (vernix caseosa) מכיל פפטידים בעלי פעילות אנטי בקטריאלית כגון: ליזוזים וכן, 37-LL cathelicidin. אחרי שהוא מוסר מעור הילוד, עם הרחיצה הראשונה, הילוד עלול להיחשף לזיהומים
- ככלל, העור בילודים צעירים ופגים דק והאפידרמיס דק במיוחד
- ריבוי יחסי של חבלות שטחיות הפוגמות בשלמות האפידרמיס, ובמיוחד, בשכבת הקרן (stratum corneum) וכתוצאה מכך נוצר פתח כניסה למזהמים שונים (port of entry)
- חשיפת יתר לגורמים סביבתיים, תנאים אקולוגיים כמו גם, תנאים סוציואקונומיים והרגלי גהות (היגיינה) ירודים.
החיידקים השכיחים ביותר הגורמים לזיהומי עור בילדים הם[2]:
- Staphylococcus aureus (SA)
- Beta hemolytic Group A Streptococcus (GAS)
- ישנה עלייה בשכיחות[3] של Methicillin resistant staphylococcus aureus (MRSA)
חיידקים אחרים הגורמים לזיהומים בשכיחות נמוכה יותר הם[2]:
- Pseudomonas aeruginosa
- Hemophilus influenzae
זיהומים שכיחים
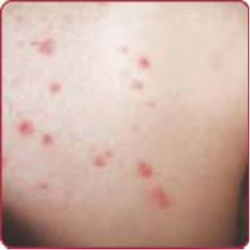
Impetigo - גלדת
זיהום עורי שטחי שכיח מאוד בגיל הילדות. מתבטא קלינית בשלפוחית שטוחה ורפויה המתבקעת בקלות ומותירה ארוזיה. הממצא האופייני הוא של גלדים נסיוביים מחוספסים ובלתי סדירים בצבע דבש על פני שטח העור. הנגעים הללו מתרבים סביב הנגע הראשוני, אך גם במוקדים מרוחקים יותר[2]. האימפטיגו היבש, שכיח בילדים בגילאי 2-5 שנים ומתאפיין ע"י נגעים מכוסי גלד (Crusted impetigo).
נגעים שלפוחיתיים (Bullous impetigo) שכיחים בעיקר אצל תינוקות באזורי חיכוך ואילו נגעים מכוסי גלד (Crusted impetigo) שכיחים בילדים צעירים. החיידק הגורם למחלה הוא ברוב המקרים SA, אשר חודר דרך פגם בשכבת הקרן אל תוך האפידרמיס. החיידק מפריש Epidermoiytic toxin שמפרק את Desmoglein-1 וכך נוצרת הפרדה באפידרמיס (Intra epidermal).
בחלק ניכר מהמקרים הזיהום הוא מעורב (SA+GAS) ורק במיעוטם הגורם הוא GAS בלבד. נגעי אימפטיגו (Impetigo) מתפשטים בקלות על עורו של הילד, והוא עלול להדביק בזיהום גם ילדים אחרים בסביבתו. על כן, חשוב לבודד את הילד החולה עד תחילת הטיפול בו ולהימנע מרחצה משותפת ושימוש משותף בכלי מיטה, מגבות ובגדים.
Impetiginization- הופעת נגעי Impetigo עקב זיהום משני על ידי SA של נגעים עוריים קיימים. תופעה זו מוכרת בעיקר בילדים עם דלקת עור אטופית (דרמטיטיס אטופית) או בזיהום משני של עקיצות חרקים. בילדים הנגועים בכינמת, הזיהום המשני מופיע בדרך כלל בחלק האחורי של הקרקפת.
הטיפול המועדף באימפטיגו הוא באמצעות תכשיר אנטיביוטי מקומי, כגון: Mupirocm או Fusidic acid. לאחר הריפוי לא נותרות צלקות, מאחר שהזיהום אינו חודר אל שכבות העור העמוקות יותר, אך נותר אודם מוגבל היטב שנעלם גם הוא כעבור מספר שבועות.
במקרים של: התפשטות מהירה של הנגעים לאזורים שונים בגוף, הישנות הנגעים, הדבקה חוזרת בבני משפחה וכן אם ישנם נגעים בפנים, ראוי להוסיף טיפול אנטיביוטי מערכתי (סיסטמי) (ראו טבלה 2).
סיבוכים של אימפטיגו כוללים נפריטיס (כשהזיהום הראשוני נגרם על ידי GAS נפריטוגני, סיבוך שהטיפול אינו מונע) ו- SSSS (כשהזיהום הראשוני נגרם על ידי SA).
(SSSS (Staphylococcal Scalded Skin Syndrome
זיהום שכיח בתינוקות המאופיין בהופעה פתאומית של אזורי אריתמה (אודם) רגישים ביותר על העור. בהמשך נוצרות שלפוחיות רפות, הבוקעות בקלות ומותירות ארוזיות אדומות ולחות. נגעים אלה עלולים להתפשט לכל הגוף במהירות, ולהיות מלווים בחום ובהידרדרות במצב הכללי. בהמשך מופיע קילוף אופייני.
הגורם הוא SA והנגעים בעור נגרמים על ידי Epidermoiytic toxin, המופרש על ידי החיידק הממוקם באתר כלשהו בגוף (מקומות שכיחים הם ריריות, כגון: רירית האף או פי הטבעת או הטבור בילודים). הטיפול האנטיביוטי מכוון כנגד SA וניתן במתן תוך ורידי. הטיפול התומך דומה לזה הניתן לכוויה חמורה, עם דגש על תיקון הפרעות במשק הנוזלים והמלחים ומניעת זיהומים משניים.
Ecthyma
כיב עמוק המכוסה בגלד עבה, שהוא סיבוך של אימפטיגו שנגרם על ידי GAS.
הטיפול הוא על ידי ריכוך הגלד, הסרתו וחבישה עם משחה אנטיביוטית. אם הריפוי משתהה או אם הכיב חוזר ונשנה, אזי מומלץ טיפול אנטיביוטי פומי, פניצילין בדרך כלל.
Folliculitis
פוסטולות (Pustules) זעירות, בודדות או בקבוצות, המופיעות במוצא תעלות השערות או בזקיקי השיער. הזיהום מתרחש בדרך כלל עקב לחות מוגברת של העור או חסימה מקומית של מוצא זקיקי השיער. הזיהום יכול להתרחש בכל מקום בגוף, מלבד כפות ידיים ורגליים, ובדרך כלל אינו מלווה תסמינים וסימנים פרט לגרד קל. הגורם הזיהומי הוא לרוב SA.
גורמים פחות שכיחים הם: Pseudomonas ו-Pityrosporum ovale.
הטיפול בשלב הראשון הוא על ידי רחצה ושפשוף (scrub) עם סבון אנטיספטי (Antiseptic). אם הזיהום אינו נסוג תוך מספר ימים- ניתן לטפל על ידי משחה אנטיביוטית.
Furuncle- "מורסה" של זקיק השיער
קשרית אדומה, רגישה, ללא גבולות חדים בגודל של 1–2 סנטימטרים, המתפתחת בהדרגה ונגרמת לרוב כתוצאה מזיהום על ידי SA של זקיק השיער, בלוטות החלב הנלוות והרקמות שסביבם. עקב התפשטות הזיהום למספר זקיקי שיער סמוכים והתמגלות התהליך, נוצרת מורסה (Carbuncle).
מכיוון שהתהליך הדלקתי עמוק, הטיפול המקומי אינו יעיל ויש לטפל באנטיביוטיקה במתן מערכתי (סיסטמי) (ראו טבלה מספר 2). כשהפורונקל הופך למורסה, עם פלוקטואציה (Fluctuation) במרכז, יש לנקז את המוגלה על ידי חתך. תיתכן הופעת צלקת לאחר הריפוי.
Recurrent furunculosis- אירועים חוזרים של פורונקלים דורשים, בנוסף לטיפול לעיל, גם בירור אטיולוגי. הסיבה השכיחה ביותר להישנות היא נשאות של SA, בדרך כלל בריריות הנחיריים של הילד, בני משפחתו או סביבתו הקרובה. האמצעי היעיל לזיהוי נשא הוא על ידי נטילת משטחים לתרבית מהחלק הדיסטלי (רחיקני) של נחירי הילד והסובבים אותו.
אם נצפית בתרבית צמיחה של SA, ניתן לטפל מקומית על ידי משחת Mupirocin לנחיריים, הניתנת פעמיים ביום למשך חמישה ימים (לעיתים יש לחזור על הטיפול פעם בחודש, למשך שנה).
סיבות נוספות נדירות לפורונקולוזיס (Furunculosis) חוזר הן: סוכרת או חסר חיסוני, בעיקר פגיעה בתפקוד הנויטרופילים.
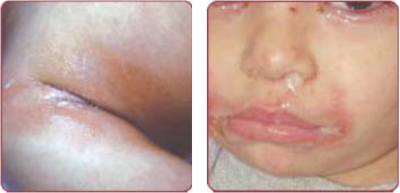
Cellulitis
זיהום חיידקי של דרמיס (Dermis) ורקמה תת-עורית.
הזיהום מתבטא באודם ורדרד על פני העור ללא גבולות חדים, עור חם למגע ונפיחות ורגישות מקומית. תופעה זו שכיחה בפנים ובמיוחד באזור ארובת העין.
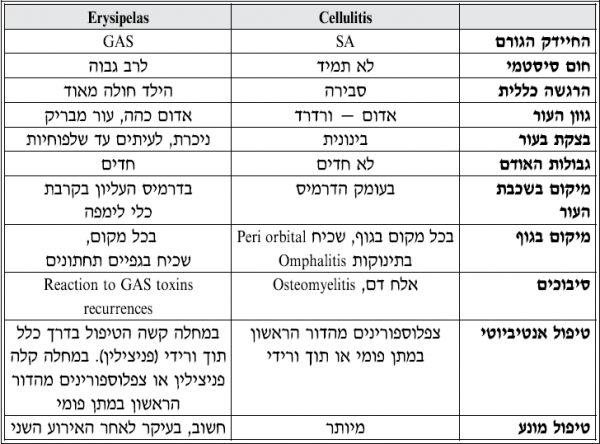
Erysipelas
זיהום שטחי של האפידרמיס והדרמיס העליון, הנגרם בדרך כלל על ידי GAS. מבדילים בין Cellulitis לבין Erysipelas בגלל הגורמים השונים, המהלך הקליני והגישה הטיפולית השונה (ראו טבלה מספר 1).
טבלה מספר 1: השוואה בין התכונות של Cellulitis ו-Eryspelas
Paronychia
זיהום ממוקם של שולי הציפורן המאופיין על ידי אודם, נפיחות וכאב בשולי הציפורן הפרוקסימליים (קריבניים) ולעיתים הפרשה מוגלתית סביבה. התהליך מתחיל לרוב בחבלה, חיטוט, כסיסה או מציצה של האצבע. הגורמים השכיחים לזיהום חד הם: SA ולעיתים רחוקות גם GAS או חיידקי פלורה של הפה. זיהום כרוני נגרם בדרך כלל על ידי Candida albicans.
פרוניכיה (Paronychia) שכיחה בתינוקות שמוצצים אצבע, בילדים שכוססים ציפורנים ובמצבי גיהות (היגיינה) ירודה. הטיפול כולל אמבטיות חיטוי, משחה אנטיביוטית מקומית או טיפול אנטיביוטי פומי (בהתאם לחומרת הזיהום), וכן ניקוז המוגלה אם התפתחה מורסה.
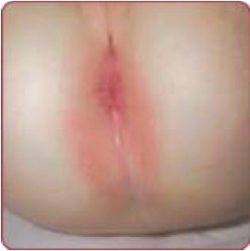
Perianal dermatitis
תפרחת של רבדים אדמדמים, לעיתים לחים, בגודל של 2–4 סנטימטרים, עם גבולות חדים סביב פי הטבעת. הנגעים יכולים להיות מלווים בגרד, אי נוחות ולעיתים הפרעה במתן צואה. התפרחת מופיעה לרוב בילדים בגיל הגן והגורם הוא GAS.
יש להבדיל זיהום זה מ- Diaper rash והאבחנה נקבעת על פי תרבית הנלקחת מהנגע. הטיפול המומלץ הוא אנטיביוטיקה פומית, לעיתים בשילוב עם טיפול אנטיביוטי מקומי.
Blistering dactylitis
שלפוחית בודדת או מספר שלפוחיות שסביבן אודם, בכף היד או בבסיס האצבעות. הגיל האופייני בו מופיע הזיהום הוא גיל בית הספר והגורם הוא GAS. יש להבדיל זיהום זה מ- Whitlow finger עקב Herpes simplex. הטיפול הוא על ידי ניקוז השלפוחית וטיפול אנטיביוטי פומי.
בירור מעבדתי של זיהומי עור
לקביעת האבחנה המדויקת של הזיהום מספיקים, לרוב, התיאור של מהלך המחלה והנתונים הקליניים של הפריחה. לעיתים רחוקות נדרשות בדיקות עזר כגון ספירת דם. זיהוי החיידק מבטיח את הטיפול המתאים. ניתן להיעזר בצביעת גראם (Gram stain) של משטח ישיר הנלקח מהארוזיה, הפצע או תוכן השלפוחית. תרבית מנגע מזהה את הגורם החיידקי והרגישות שלו לתרופות אנטיביוטיות תוך יום- יומיים. רצוי כי התרבית הנלקחת משלפוחית, מתחת לגלד או מעומק הפצע, לא תילקח מיד לאחר חיטוי. במקרים נדירים של ספק באבחנה ניתן להיעזר בביופסיה עורית.
טיפול מונע
השיטה היעילה ביותר למניעת זיהומי עור בילדים היא רחצה יומיומית עם סבון. בילדים בהם קיימת נטייה לזיהומי עור, יש לשקול שימוש בסבון אנטיספטי. כמו כן, מומלץ שימוש באמצעי חיטוי לשטחים שנחשפו לזיהומים כמו: אלכוהול (Alcohol), כלורהקסידין (Chlorhexidine) ו- יודופור (Iodophor). בכל חשד לזיהום חיידקי, יש להקפיד על בידוד הנגע או האזור המזוהם והרחקה של חומרי חבישה משומשים, בגדים וכלי מיטה מזוהמים. יש לחטא וליבש אזורים מפרישים עם תמיסת קאלי פרמנגנט (Kalium permanganate). בדרך כלל לא רצויה חבישה, אלא בפצעים פעורים החודרים לעומק.
עקרונות הטיפול
הטיפול האמפירי (Empirical) אמור להיות מכוון כנגד גורם הזיהום המשוער; עם קבלת מידע לגבי הזיהום (תוצאות תרבית, רגישות החיידק) ניתן לשנות את הטיפול בהתאם. אין מקום לטפל בחיידקים עוריים שהם ספרופיטיים (Saprophyte) כמו למשל: Staphylococcus epidermidis. ההחלטה לגבי בחירת סוג הטיפול: מקומי, סיסטמי דרך הפה או תוך ורידי תלויה בסוג הזיהום, מיקומו, יכולת הספיגה בדרכי המעי, גיל, מצבו הכללי של החולה וניידותו. טיפולים סיסטמיים ניתנים בדרך כלל למשך 7 עד 10 ימים.
טיפולים מקומיים בזיהומי עור חיידקיים
יתרונות הטיפול המקומי כוללים ריכוז גבוה של התרופה באיבר המטרה, שכיחות נמוכה של תופעות לוואי סיסטמיות משמעותיות, סיכוי נמוך להתפתחות עמידות לאנטיביוטיקה והיענות גבוהה לטיפול.
ההתוויות לטיפול אנטיביוטי מקומי כוללות:
- זיהומי עור שטחיים דוגמת אימפטיגו (Impetigo), פרוניכיה (Paronychia), פוליקוליטיס (Folliculitis)
- טיפול מקומי לרירית האף או פי הטבעת במקרים של נשאות של SA
- טיפול משולב עם טיפול סיסטמי
מרבית זיהומי העור השטחיים נגרמים על ידי חיידקים גראם חיוביים, בעיקר SA ו-GAS. על כן, הטיפול האנטיביוטי המקומי מכוון כנגד חיידקים אלו וכולל בעיקר Mupirocin, ו-Fusidic acid. אם קיים חשד לזיהום על ידי חיידקים גראם שליליים או זיהום מעורב, מומלץ תכשיר הפעיל נגד חיידקים גראם שליליים כגון Garamycin. טיפול במשחות מורכבות (אנטיביוטיקה+אנטי פטריתית+סטרואידית) או בשילובים חלקיים שלהם, אינו מומלץ באופן שגרתי (להוציא מקרים כמו דרמטיטיס אטופית עם זיהום משני, שאז מומלץ לטפל בתכשיר המכיל אנטיביוטיקה+סטרואיד קל).
התרופה נמרחת פעמיים ביום על האזור הנגוע. שימוש בחבישות מסייע להקטנת ההדבקה העצמית והדבקת הסביבה. בנגעים עם גלד יבש מומלץ תכשיר על בסיס משחה (Ointment) ובנגעים מפרישים- תכשיר על בסיס קרם (Cream). במקרים של נגע עמוק מכוסה גלד כמו באקטימה (Actima), חבישות רטובות מסייעות לריכוך הגלד.
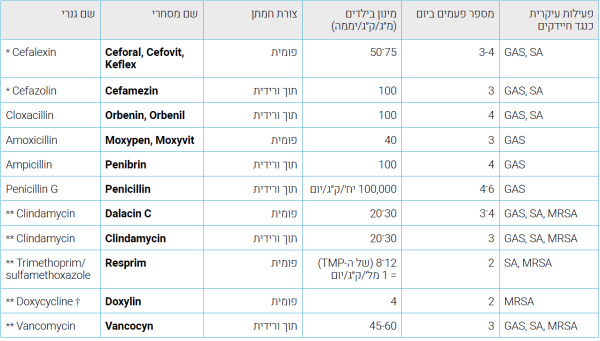
טיפולים סיסטמיים (ראו טבלה מספר 2)
ההחלטה על טיפול תוך ורידי תלויה בגיל החולה, במצבו הכללי, במהירות התפשטות הזיהום ובפרמטרים מעבדתיים. במחלה כללית מפושטת, בתינוקות ובמקרים של זיהום מפושט בפנים, מומלץ טיפול תוך ורידי. בדרך כלל ניתן טיפול אמפירי המכוון כנגד GAS ו- SA; ניתן לשנותו על פי תוצאות התרבית. התכשירים העיקריים בשימוש הם תרופות הבטא לקטם (Beta-lactam). בילדים האלרגיים לתרופות אלו, ניתן להשתמש במקרולידים (Macrolides), קלינדמיצין (Clindamycin) או טרימתופרים-סולפאמתוקזול (Sulfamethoxazole-Trimethoprim, פעיל נגד SA אך לא נגד GAS).
טיפולים אחרים בזיהומי עור חיידקיים
הניסיון לנקז את המוגלה בוצע בעבר על ידי חימום מקומי, למשל במנורה כחולה. לשם אותה מטרה, הייתה נהוגה חבישה עם משחת Ichthyol. יעילות טיפולים אלה לא הוכחה.
טבלה מספר 2: תכשירים אנטיביוטיים מומלצים לטיפול מערכתי בזיהומים חיידקיים שכיחים של העור
מ"ג/ק"ג/יממה- מיליגרם לקילוגרם ליממה
(*) לטיפול בילדים עם אלרגיה מסוג MINOR לתכשירי בטא לקטם.
(**) לטיפול בילדים עם אלרגיה מכל סוג לתכשירי בטא לקטם.
חברי הוועדה
חברי הוועדה לעדכון הקווים המנחים הנוכחיים (לפי סדר א"ב)
- ד"ר איילת אולך - מומחית לרפואת עור, רופאת עור לילדים
- פרופ' אביב ברזילי - מומחה למחלות עור ומין ופתולוגיה, מרכז הרפואי שיבא, יו"ר האיגוד הישראלי למחלות עור ומין
- פרופ' צחי גרוסמן - מומחה ברפואת ילדים. יו"ר האיגוד הישראלי לרפואת ילדים
- ד"ר יצחק קונפינו - מומחה ברפואת עור ורפואת ילדים. ראש החוג לדרמטולוגיה פדיאטרית
- פרופ' עודד שוירמן - מומחה ברפואת ילדים ובמחלות זיהומיות של ילדים
- ד"ר מיכל שטיין - מומחית ברפואת ילדים ומחלות זיהומיות בילדים. יו"ר החוג למחלות זיהומיות בילדים
שמות עורכי המהדורה הקודמת )לפי סדר א"ב)
- פרופסור שי אשכנזי - מרכז שניידר לרפואת ילדים, פתח תקווה, החוג למחלות זיהומיות בילדים
- ד"ר דן בן אמיתי - מרכז שניידר לרפואת ילדים, פתח תקווה, החוג לדרמטולוגיה פדיאטרית
- ד"ר אביקם הראל - ביה"ח "דנה" לילדים, תל אביב, החוג לדרמטולוגיה פדיאטרית
- ד"ר אלכס זבולונוב - מרכז שניידר לרפואת ילדים, פתח תקווה, החוג לדרמטולוגיה פדיאטרית
- ד"ר דן מירון - מרכז רפואי העמק, עפולה, החוג למחלות זיהומיות בילדים
- ד"ר אריה מצקר - מרכז רפואי סורסקי, תל אביב, החוג לדרמטולוגיה פדיאטרית
- ד"ר יצחק קונפינו - מרכז רפואי וולפסון, חולון, החוג לדרמטולוגיה פדיאטרית
- ד"ר אילת שני-אדיר - מרכז רפואי העמק, עפולה, החוג לדרמטולוגיה פדיאטרית
ביבליוגרפיה
- Hedrick J. Acute bacterial skin infections in the pediatric medicine: current issues in presentation and treatment. Pediatric Drugs 2003; 5 Suppl, 1: 35-46.
- Darmstadt GI. Antibiotics in the management of pediatric skin disease. Pediatr Dermatol 1998; 16(3): 509-25.
- Mancini AJ. Bacterial skin infections in children: the common and the not so common. Pediatric Annals 2000; 29: 26-35.
- Sander et al. Fucidic acid cream in the treatment of impetigo in general practice: double blind randomized controlled trial. BMJ 2002; 324: 203-206.
- Koning S. Interventions for impetigo. Cochrane database Syst Rev. 2004; (2): CD003261.
- George A, Rubin G. Asystematic review and meat-analysis of treatment for impetigo. Br J Gen Pract. 2003; 53: 480-7.
- Thornton Spann C. Topical antimicrobial agents in dermatology. Clin Dermatol. 2003; 21: 70¬7.
- Ladhani S. Recent developments in staphylococcal scalded skin syndrome. Clin Microbiol Infect 2001; 7: 301-307.
- Manders SM, et al. Toxin-mediated streptococcal and staphylococcal disease. / Am Acad Dermatol 1998; 39: 383-98.
- ↑ Hedrick J. Acute bacterial skin infections in the pediatric medicine: current issues in presentation and treatment. Pediatric Drugs 2003; 5 Suppl, 1:35-46.
- ↑ 2.0 2.1 2.2 Mancini AJ. Bacterial skin infections in children: the common and the not so common. Pediatric Annals 2000; 29: 26-35.
- ↑ DolstraY.etal.[METHICILLIN-RESISTANTVS.METHICILLIN-SUSCEPTIBLE STAPHYLOCOCCUS AUREUS )MRSA VS. MSSA( INFECTIONS IN CHILDREN IN SOUTHERN ISRAEL]. Harefuah. 2019 May;158)5(:288- 293. Hebrew.


 כניסה
כניסה  עקבו אחרינו בפייסבוק
עקבו אחרינו בפייסבוק