סרטן השחלה - Ovarian cancer
ערך זה נמצא בבדיקה ועריכה על ידי מערכת ויקירפואה, וייתכן כי הוא לא ערוך ומוגה.
| סרטן השחלה | ||
|---|---|---|
| Ovarian cancer | ||
| יוצר הערך | ||
לערכים נוספים הקשורים לנושא זה, ראו את דף הפירושים – סרטן השחלות
אפידמיולוגיה
שיעור היארעות סרטן השחלה הנו כ-1.5% מאוכלוסיית הנשים (אחת לשבעים נשים)[1] והוא מהווה כרבע מכלל הממאירויות הגינקולוגיות. על פי רישום הסרטן הלאומי[2], מאובחנות במדינת ישראל מידי שנה כ-320 חולות חדשות בסרטן השחלה.
סרטן החצוצרות וסרטן הצפק הראשוני הם נדירים יחסית ונחשבים כחלק מסרטן השחלה הן בהיבט הניתוחי והן בהיבט הטיפולי והפרוגנוסטי.
אטיולוגיה
גורמי הסיכון הקשורים בסיכון מוגבר לחלות בסרטן השחלה כוללים מוטציות בגן BRCA (המעלות גם את הסיכון לחלות בסרטן השד ונפוצות בקרב יוצאות אשכנז) ומנופאוזה מאוחרת. לעומת זאת ריבוי הריונות, הנקה ונטילת גלולות למניעת הריון נמצאו כמפחיתים את הסיכון לחלות בסרטן השחלה.
קליניקה
בשלבים ההתחלתיים של המחלה, סרטן השחלה מתאפיין בהעדר תסמינים קליניים ייחודיים. אם זאת תסמינים אפשריים כוללים כאבי בטן, דימומים, ירידה במשקל, עצירות, בחילות והקאות, מיימת ועוד.
אבחנה
שלב התפשטות המחלה נקבע בהתאם למיקום המחלה בעת האבחון. על פי הפדרציה הבינלאומית לגינקולוגיה, קרוב לשני שליש מהחולות מתגלות בשלבים מתקדמים של המחלה (stage III/IV) כאשר קיימת מעורבות משמעותית של איברים מחוץ לחלל האגן והבטן התחתונה. הגילוי המאוחר נובע ככל הנראה כתוצאה מהיעדר תסמינים ספציפיים בשלבי המחלה המוקדמים[3].
כ-80% מגידולי השחלה הם ממקור אפיתיאלי, היתר ממקור תאי הנבט או סרקומות.
טיפול
הטיפול בסרטן השחלה כולל שילוב של טיפול ניתוחי אגרסיבי וטיפול כימותרפי המשלב לרוב מספר תרופות ציטוטוקסיות[3].
טיפול ניתוחי
מטרת הטיפול הניתוחי היא להסיר כמות גידול מרבית על מנת להגיע לשארית גידולית מינימאלית (optimal debulking), המוגדרת כהיעדר שארית גידולית מאקרוסקופית לאחר הניתוח. זאת לאור העובדה שחולות אשר נותרות עם שארית גידולית לאחר הניתוח, בפרט אם גודלה מעל ס"מ אחד, הן בעלות סיכון מוגבר לחזרת המחלה ופרוגנוזה גרועה יותר. לצורך השגת מטרה זו משלבים בניתוחים אלו כריתת רחם, שחלות ואומנטום כאיברים בעלי הסיכון המרבי למעורבות במחלה, ובמידת הצורך גם כריתת מקטעי מעי, טחול או כל איבר אחר המעורב במחלה[3].
טיפול כימותרפי
לאחר הטיפול הניתוחי מקובל, בשלבי מחלה מתקדמים אך גם בשלבי מחלה מוקדמים יותר, לתת טיפול כימותרפי משלים (אדג'ובנטי)[4] לצורך השמדת שארית גידולית מיקרוסקופית או מאקרוסקופית במידה ונותרה. קיימות מספר קבוצות של תרופות כימותרפיות המשמשות לטיפול בסרטן השחלה. הטיפול הראשוני המקובל הנו משלב של תרופות מקבוצות הפלטינום וטקסנים לרוב Carboplatin וPaclitaxel [4].
במצבים בהם בעת האבחון קיימת מחלה מפושטת המערבת את חלל הצפק או מחוצה לו, ומקשה על השגת הסרה מלאה של רקמת הגידול בניתוח, ניתן לתת טיפול כמותרפי מקדים (ניאואדג'ובנטי) שהוכח כמסייע בהפחתת התחלואה הניתוחית של חולות אלו[5].
בהישנות או התקדמות המחלה מקובל להבחין בין מחלה חוזרת רגישה לפלטינום, כאשר החזרה מתרחשת לאחר יותר משישה חודשים מסיום הטיפול הכימי הקודם, לבין מחלה חוזרת עמידה לפלטינום, כאשר החזרה מתרחשת תוך פחות משישה חודשים מסיום הטיפול הכימי הקודם. במחלה חוזרת רגישה לפלטינום מטפלים ע"י שילוב של Carboplatin עם Paclitaxel או (Gemzar]] (Gemcitabine]]. במחלה חוזרת עמידה לפלטינום מקובל לרוב לטפל בתרופה ציטוטוקסית בודדת כדוגמת Doxil]] (Doxorubicin) ,Topotecan, paclitaxel, Gemzar]]. [6].
| Stage at diagnosis | of total cases%[7] | Treatment | Common treatment regimens | year Survival 5[7] |
| I | 30% | Surgery (+-) Chemotherapy | Taxol+Carboplatin | 86% |
| II | 8% | Surgery(+) Chemotherapy | Taxol+Carboplatin | 77% |
| III | 50% | Surgery(+) Chemotherapy | Taxol+Carboplatin+Bevacizumab[8] | 39% |
| IV | 12% | Surgery(+) Chemotherapy | Taxol+Carboplatin+Bevacizumab | 18% |
טיפולים ביולוגיים
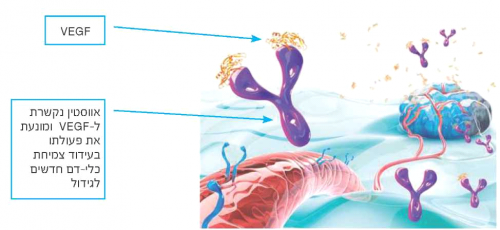
אנגיוגנזה (היווצרות כלי דם חדשים) הינו תהליך המאפשר לגידולים ממאירים לקבל אספקת חמצן וחומרי מזון, ולפיכך חיוני לצמיחתם ולשליחת גרורות לאיברים מרוחקים. תהליך זה משופעל ע"י הגידול באמצעות הפרשת החלבון Vascular Endothelial Growth Factor) VEGF). כלי הדם החדשים שנוצרים נבדלים במבנם ובתכונותיהם מכלי דם פיזיולוגים, והישרדותם תלויה בהמשך נוכחות VEGF. רמות מוגברות של VEGF הודגמו בממאירויות שונות, בהן סרטן השחלה, ונמצא מתאם בין רמתן לפרוגנוזה רעה.
(Avastin]] (Bevacizumab]] הינו הטיפול הביולוגי הראשון שהדגים יעילות משמעותית בסרטן שחלה. זהו נוגדן מונוקלונלי הנקשר ספציפית לVEGF ומונע ממנו להיקשר לקולטנים על פני תאי האנדותל ולשפעלם, וכך מעכב את תהליך האנגיוגנזה. בנוסף, Avastin נמצאה כמשפרת את הגעת הכימותרפיה לגידול ע"י הפחתת החדירות הגבוהה המאפיינת את דופן כלי-הדם שנוצרו בתהליך האנגיוגנזה. הפגיעה באספקת הדם לגידול ושיפור הגעת הכימותרפיה אליו גורמים לנסיגתו ולעיכוב התפשטותו בגוף.
יעילות הוספת Avastin למשלב הכימותרפי המקובל כטיפול ראשוני במחלה נבדקה בשני מחקרי פאזה (218 1C0N7- GOG) שכללו למעלה מ-3,300 חולות עם ממאירות שחלתית[9] , [10]. תוצאות המחקרים הדגימו כי בקרב חולות בשלב מחלה מתקדם המצויות בסיכון מוגבר להתקדמות המחלה הוספת Avastin לCarboplatin וPaclitaxel הביאה להארכת הזמן החציוני עד להתקדמות המחלה (Progression-free survival) בכ-6 חודשים בהשוואה לטיפול כימותרפי בלבד, תוך הפחתה של כ-30% בסיכון להתקדמות המחלה או מוות (0.001>p). במחקר ה-7 ICON אף הודגם כי Avastin הביאה להארכת ההישרדות הכוללת החציונית ב-9.4 חודשים (0.03=P). פרופיל תופעות הלוואי בחולות היה עקבי למוכר עם Avastin בהתוויות אחרות.
יעילות הוספת Avastin לטיפול כימותרפי כטיפול לאחר הישנות/התקדמות מחלה רגישה לפלטינום[9] הודגמה במחקר הפאזה ה-OCEANS Ill[11]. המחקר כלל 484 חולות סרטן השחלה שמחלתן חזרה תוך יותר מ-6 חודשים מסיום טיפול מבוסס-פלטינום בקו הראשון, והשווה בין מטופלות שקיבלו Avastin בשילוב עם Carboplatin וGemzar למטופלות שקיבלו טיפול כימותרפי בלבד. תוצאות המחקר הדגימו כי הוספת Avastin לטיפול הכימותרפי הביאה להארכה של 4 חודשים במשך הזמן החציוני עד להתקדמות המחלה בהשוואה לטיפול כימותרפי בלבד (12.4 לעומת 8.4 חודשים בהתאמה), תוך הפחתה של 52% בסיכון להתקדמות המחלה או למוות p<0.0001) ,0.48 = HR). פרופיל הבטיחות של Avastin שנצפה במחקר היה עקבי למוכר מהתוויות אחרות, ללא תופעות לוואי חדשות או בלתי-צפויות.
פרוגנוזה
מלבד שלב המחלה, הפרוגנוזה תלויה בגורמים נוספים כדוגמת קיום וכמות שארית גידולית לאחר הניתוח ומחלות רקע.
דגלים אדומים
ביבליוגרפיה
- ↑ Jemal.A, et al. Cancer statistics 2006 .CA Cancer J.Clin 2006;56:106-130.
- ↑ Israeli MoH cancer registry. Available at: http://www.health.gov.il.
- ↑ 3.0 3.1 3.2 Berek.JS, et al. Practical Gynecologic Oncology 4th Edition Ed. Philadelphia, PA: Lippincott Wiliams &Wilkins 2005:443-541.
- ↑ 4.0 4.1 Polverino.G, et al. Survival and prognostic factors of women with advanced ovarian cancer and complete response after a carboplatin- paclitaxel chemotherapy. Gynecol Oncol 2005 ;99:343-347.
- ↑ National Comprehensive Cancer Network (NCCN): Clinical practice guidelines in oncology: Ovarian Cancer 2/2014.
- ↑ Vergote.l, et al. Neoadjuvant chemotherapy or primarysurgery in stage IIIC or IV ovarian cancer. NEJM 2010 Sept 2 pp 943-53.
- ↑ 7.0 7.1 Heintz.APM, et al. Carcinoma of the ovary. 26th Annual Report on the results of treatment in gynecological cancer. IJGO 2006;95(1):S161-S192.
- ↑
- Only for stages IIIb,& Illc.
- ↑ 9.0 9.1 Burger.RA, Brady MF, et al. Incorporation of Bevacizumab in the Primary Treatment of Ovarian Cancer . NEJM 2011; 365 : 2473-83.
- ↑ Perren.J, et al. A Phase 3 Trial of Bevacizumab in Ovarian Cancer; NEJM 2011 ; 365 : 2484-96.
- ↑ Aghajanian.C, et al. OCEANS: A Randomized, Double-Blind, Placebo-Controlled Phase Ill Trial of Chemotherapy With or Without Bevacizumab in Patients With Platinum-Sensitive Recurrent Epithelial Ovarian, Primary Peritoneal, or Fallopian Tube Cancer, J Clin Oncol. 2012 Jun 10;30(17):2039-45.


 כניסה
כניסה  עקבו אחרינו בפייסבוק
עקבו אחרינו בפייסבוק