בחילה והקאה בהיריון - נייר עמדה
|
| |
|---|---|
| נייר עמדה מספר 19 - בחילה והקאה בהיריון | |
| ניירות עמדה של האיגוד הישראלי למיילדות וגינקולוגיה | |
| תחום | מיילדות |
| האיגוד המפרסם | החברה הישראלית לרפואת האם והעובר |
| קישור | באתר האיגוד הישראלי למיילדות וגינקולוגיה |
| תאריך פרסום | דצמבר 2022 |
| יוצר הערך | פרופ’ אריאל מני פרופ’ טל בירון-שנטל פרופ’ יואב ינון פרופ’ משנה קליני זהר נחום ד”ר חן סלע פרופ’ משנה קליני עדו שולט פרופ’ אייל שיינר |
לערכים נוספים הקשורים לנושא זה, ראו את דפי הפירושים: – היריון , בחילות והקאות
בחילה והקאה בהיריון הן מצב שכיח מאוד אשר קיים בכ-80 אחוזים מההרות בשליש הראשון של ההיריון. לתופעה מספר דרגות חומרה כאשר הדרגה הקלה ביותר ידועה בשם "בחילות בוקר" (Morning sickness) והדרגה הקשה ביותר מוגדרת כ"הקאות יתר בהיריון" (Hyperemesis gravidarum). הניסיון לסווג את מצבי הבחילה וההקאה בהיריון לפי דרגות חומרה שונות בהתאם למשך או מספר אירועי הקאה ביום אינו יעיל מבחינה קלינית (רמת הוכחה II-2). הקאות יתר בהיריון מוגדרות כמצב מתמשך של הקאות בהיריון שאינו מוסבר על ידי הפרעות אחרות וגורם לאיבוד של יותר מ-5 אחוזים ממשקל ההרה עם הופעה של סימני התייבשות וקטונים (Ketones) בשתן. לעתים, בהקאות יתר בהיריון קיימות הפרעות אלקטרוליטיות, הפרעות בתפקוד בלוטת מגן (Thyroid gland) או כבד.
טיפול מוקדם במצב של בחילה והקאה בהיריון הוא חיוני על מנת למנוע התדרדרות למצב של הקאות יתר בהיריון (רמת המלצה B).
בירור מעבדתי וסונוגרפי
- רוב הנשים בהיריון עם בחילה והקאה אינן זקוקות לבירור מעבדתי
- עם החמרת התסמינים כפי שנשפט על ידי ההרה, המעקב יעשה על ידי מדידה של קטונים בשתן
- במצב של הקאות יתר בהיריון הבירור הנדרש הוא:
- כימיה מלאה (כולל עמילאזה (Amylase))
- תפקודי כבד (כולל בילירובין)
- תפקוד בלוטת מגן (T3 ,T4 ,(Thyroid Stimulating Hormone) TSH)
- הפניה לגסטרואנטרולוג לשלילת Helicobacter pylori (רמת הוכחה II-3)
- במצב של הקאות יתר בהיריון מוצע לשלול היריון מולרי (Gestational throphoblastic disease) על ידי אולטרסאונד
- כאשר המצב של בחילה והקאה בהיריון אינו מגיב (Refractory) לטיפול תרופתי, יש לשלול סיבות פוטנציאליות לכך (רמת הוכחה והמלצה III-A) :
- מחלות גסטרואינטסטינליות (הפטיטיס, מחלה בליארית, מחלה פפטית וכדומה)
- מחלות גניטאורינריות (פיאולוניפריטיס (Pyelonephritis), שיזור שחלתי, אבני כליה וכדומה)
- מחלות מטבוליות (קטואצידוזיס (Ketoacidosis), Porphyria, מחלת אדיסון וכדומה)
- מחלות נוירולוגיות (מיגרנה, גידול מוחי וכדומה)
- שונות (הרעלת תרופות, מצבים פסיכוגניים וכדומה)
שינוי אורח החיים
יש לייעץ לנשים הרות לאכול כאוות נפשן, מכיוון שאין הוכחה ששינוי דיאטטי מועיל (רמת הוכחה והמלצה III-C).
יש לייעץ לאכול באופן תכוף ובמנות קטנות (רמת הוכחה והמלצה III-C).
יש לייעץ להגדיל את שעות המנוחה (רמת הוכחה והמלצה III-C).
מומלץ לשקול התחלת מתן ויטמינים לפני כניסה להיריון במיוחד אצל נשים עם סיפור עבר של בחילה והקאה בהיריון (רמת הוכחה I).
טיפולים לא תרופתיים
השימוש בג'ינג'ר (Zingiber officinale) 1000 מיליגרם (מ״ג) ליום נמצא יעיל אולם הבטיחות העוברית במינון זה טרם הובהרה (רמת הוכחה והמלצה I-A).
שימוש בדיקור סיני (Acupuncture) או נקודות לחץ (Acupressure) יכול להיות יעיל (רמת הוכחה והמלצה I-A).
טיפולים תרופתיים
טיפולים תרופתיים יעילים ובעלי פוטנציאל טרטוגני נמוך. הטיפולים מפורטים להלן לפי נדבכי השימוש. לכל תרופה יש התייחסות של בטיחות השימוש לפי סיווג ה-FDA (Food and Drug Administration) לנזק פוטנציאלי לעובר לפי קטגוריות (נספח א').
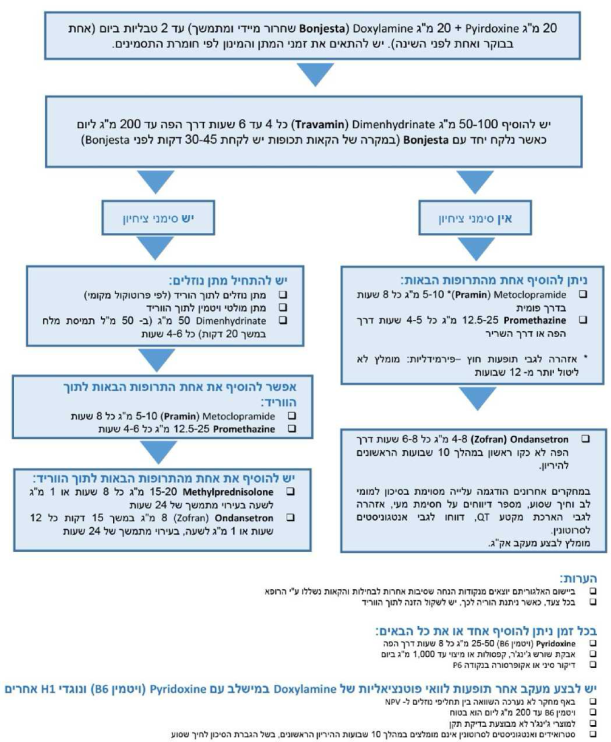
- שילוב של ויטמין B6 (פירידוקסין) עם דוקסילאמין (H1 receptor antagonist). שני המרכיבים קטגוריה A, 20 מיליגרם כל אחד, בטבליה המשלבת שחרור מיידי ומושהה (בונג׳סטה). לרוב כדור אחד ביום מספיק, ובמידת הצורך ניתן לקחת עד 2 טבליות ליום, אחת בבוקר ואחת לפני השינה. השימוש אינו מומלץ לנשים הנוטלות monoamine oxidase inhibitors
- Metoclopramide (Pramin) (קטגוריה B) במינון פומי של 10 מיליגרם כל 8 שעות (רמת הוכחה 2-II)
- Zofran (Ondansetron) (קטגוריה B) במינון פומי של 4–8 מיליגרם כל 8–12 שעות, עד 16 מיליגרם ביום, יעיל כקו שני (רמת הוכחה והמלצה I-A)
- Promethazine (Phenergan) (קטגוריה C) במינון פומי של 12.5 עד 25 מיליגרם כל 8 שעות (רמת הוכחה והמלצה I-A)
- Travamin (Dimenhydrinate): ניתן להוסיף 50–100 מיליגרם כל 4 עד 6 שעות פומי, עד 200 מיליגרם ליום כאשר נלקח יחד עם Bonjesta. במקרה של הקאות תכופות יש לקחת 30 עד 45 דקות לפני נטילת Bonjesta
- סטרואידים (קטגוריה B) נועדו למקרים עמידים לטיפול, כמו להרות שיזדקקו להזנה פראנטרלית בגלל ירידה במשקל. אופן השימוש המקובל ביותר הוא ב-Prednisone פומי במינון של 50–60 מיליגרם ליום ל-3 ימים, עם tapering down במשך שבוע עד שבועיים (רמת הוכחה והמלצה I-B)
- במקרים עמידים ניתן להשתמש ב-Mirtazapine (Miro) 30 מיליגרם לפני השינה, או ב-Gabapentin 300 מיליגרם 3 פעמים ביום, עם עלייה של 300 מיליגרם ליום לפי הצורך עד מקסימום 3600 מיליגרם ליממה. נמצא כי טיפולים אלו אינם גורמים נזק לעובר (רמת הוכחה והמלצה C-II)
- אצל נשים עם הקאות בהיריון שסובלות מרפלוקס, טיפול בחוסמי משאבות פרוטונים (PPI) או על ידי H2 blockers מביא לשיפור משמעותי בבחילות ובהקאות
- בנשים שסבלו מהקאות קשות בהיריון קודם, טיפול תרופתי מונע שמתחיל לפני תחילת הסימפטומים עשוי להביא לירידה בכמות ובחומרת התסמינים
טיפולים תוך ורידיים
- טיפולים תוך ורידיים (I.V, Intra-Venous) נועדו להרות עם סימני התייבשות (רמת המלצה C)
- הרהידרציה ניתנת תוך שימת לב לתיקון של הפרעות אלקטרוליטיות והשלמת חסרים של ויטמינים אם קיימים כמו ויטמין B1 (תיאמין) עבור נשים הזקוקות לעירוי נוזלים ומקיאות יותר משלושה שבועות, רצוי לתת תוסף תיאמין במינון 100 מיליגרם ביום לתוך הווריד במשך שלושה ימים, ולאחר מכן להמשיך בנטילת מולטי ויטמין המכיל תיאמין
- המינונים המומלצים של התרופות במתן תוך ורידי הם:
- Pramin 10 mg X 3 I.V
- Promethazine 12.5-25 mg X4 I.V
- Ondansteron 8 mg X2 I.V
- Continuous I.V. Ondansteron 1mg/h/24h
- הזנה פראנטרלית נועדה להרות עם הקאות יתר בהיריון שממשיכות לאבד משקל למרות הטיפול נוגד הקאה (רמת הוכחה II-2). לפני כן, כדאי לשקול הזנה דרך זונדה (רמת הוכחה III)
פסיכותרפיה
שכיח שהפרעות מצב רוח נלוות לבחילה והקאה בהיריון. אם כך, אין מניעה לשימוש בתרופות אנטי-דכאוניות לפי הצורך. יש מידע מועט מדי לגבי שימוש בשיטות פסיכותראפיות מסורתיות כטיפול בהקאות יתר בהיריון. היפנוזה יכולה להיות בעלת תועלת במקרים נבחרים (רמת הוכחה III).
אשפוז
קיימת המלצה לאשפוז למטרת טיפול והערכה כאשר ההרה לא מסוגלת להחזיק נוזלים ללא הקאה במצב של העדר תגובה לטיפול בקהילה (רמת המלצה C). לאחר אירוע של אשפוז בו נעשה בירור של סיבות פוטנציאליות אחרות, המשך טיפול על ידי רהידרציה, תמיכה תזונתית והתאמה של טיפול תרופתי יכולים להיעשות במסגרת מרפאות הקהילה. ההחלטה על אשפוז חוזר תתבסס על שיקול דעת פרטני.
נספח א
הצעה לתרשים טיפולי, נתון לשיקול דעת.
צוות הכנת נייר העמדה
- צוות הכנת נייר העמדה 2009
- פרופ’ שמואל לוריא
- ד”ר אידה אמודאי
- ד”ר רובי אמסטר
- ד”ר נגה פורת
- ד”ר משה רויבורט
- ד”ר אדוארדו שכטר
- ד”ר יוחנן שמעוני
- צוות עדכון נייר העמדה 2017
- פרופ’ אריאל מני
- פרופ’ טל בירון-שנטל
- פרופ’ יואב ינון
- פרופ’ משנה קליני זהר נחום
- ד”ר חן סלע
- פרופ’ משנה קליני עדו שולט
- פרופ’ אייל שיינר
עדכון המהדורה השלישית (2022)
כיון שאין יותר אפשרות להשתמש בדיקלקטין לבחילות והקאות בהיריון, והתרופה הוחלפה לבונג’סטה - במהדורה זו הוחלפה רק הפסקה העוסקת בבונג’סטה.
ביבליוגרפיה
- McParlin C, O’Donnell A, Robson SC, et al. Treatments for hyperemesis gravidarum and nausea and vomiting in pregnancy: a systematic review. JAMA. 2016;316)13(:1392-1401.
- ACOG Practice Bulletin No 153, September 2015. Nausea and vomiting of pregnancy.
- Czeizel AE, Dudas I, Fritz G, Tecsoi A, Hanck A, Kunovits G. The effect of periconceptional multivitaminmineral supplementation on vertigo, nausea and vomiting in the first trimester of pregnancy. Arch Gynecol Obstet 1992;251:181-5.
- Golberg D, Szilagyi A, Graves L Hyperemesis gravidarum and Helicobacter pylori infection: a systematic review. Obstet Gynecol. 2007;110:695-703.
- Zibell-Frisk D, Jen KL, Rick J. Use of parenteral nutrition to maintain adequate nutritional status in hyperemesis gravidarum. J Perinatol. 1990;10:390-5.
- Stokke G, Gjelsvik BL, Flaatten KT, Birkeland E, Flaatten H, Trovik J. Hyperemesis gravidarum, nutritional treatment by nasogastric tube feeding: a 10-year retrospective cohort study. Acta Obstet Gynecol Scand. 2015;94)4(:359-67.
- Smit M, Dolman KM, Honig A. Mirtazapine in pregnancy and lactation - A systematic review. Eur Neuropsychopharmacol. 2016;26)1(:126-35.
- Abramowitz A, Miller ES, Wisner KL. Treatment options for hyperemesis gravidarum. Arch Womens Ment Health. 2017.
- Guttuso T Jr, Shaman M, Thornburg LL. Potential maternal symptomatic benefit of gabapentin and review of its safety in pregnancy. Eur J Obstet Gynecol Reprod Biol. 2014;181:280-3.
- Guttuso T Jr. Gabapentin’s anti-nausea and anti-emetic effects: a review. Exp Brain Res. 2014;232)8(:2535-9.
- Shlomo M, Cohen R, Berkovitch M, Koren G. ]the approach to nausea and vomiting in pregnancy[. Harefuah 2015;154)11(:720-4, 741.
המידע שבדף זה נכתב על ידי פרופ' שמואל לוריא, דר' אידה אמודאי, דר' רובי אמסטר, דר' נגה פורת, דר' משה רויבורט, דר' אדוארדו שכטר, דר' יוחנן שמעוני


 כניסה
כניסה  עקבו אחרינו בפייסבוק
עקבו אחרינו בפייסבוק