סמן ביולוגי ST2
| מדריך בדיקות מעבדה | |
| ST2 | |
|---|---|
| שמות אחרים | Soluble ST2, IL-33 Receptor |
| מעבדה | כימיה בדם |
| תחום | אבחון והערכה של אי-ספיקת לב |
| טווח ערכים תקין | גברים מגיל 2-17 שנה-פחות מ-43 ננוגרם/מ"ל; גברים מעל גיל 18 שנה-פחות מ-52 ננוגרם/מ"ל. נשים מגיל 2-17 שנה-פחות מ-43 ננוגרם/מ"ל; נשים מעל גיל 18 שנה-פחות מ-38.7 ננוגרם/מ"ל. |
| יוצר הערך | פרופ' בן-עמי סלע |
מטרת הבדיקה:
סיוע בהערכה פרוגנוסטית של מתאשפזים עם אי-ספיקת לב כרונית או חריפה.
אי ספיקת לב והתפתחות השיטות לאבחונה
אי-ספיקת לב (heart failure ולהלן HF) היא תסמונת מורכבת של תסמינים המעידים על פגיעה בצירקולציה הפיזיולוגית האמורה לתמוך בפעילות הלב. רק להמחשה של השכיחות הרבה של HF, נציין שהיא מנת חלקם של כ-900,00 אנשים בבריטניה (Cleland וחב' ב-Br Soc Heart Failure משנת 2012), כאשר באוכלוסייה שונה לחלוטין בסאו פאולו ובריו דה ז'ניירו HF היווה 6.3% מכלל הפטירות בשנת 2006 (Bocchi ב-Curr Med Rev משנת 2013, ואילו בריו דה ז'ניירו נמצא שבאוכלוסייה מעל גיל 45 שנה, שכיחות HF עמדה על 9.3% (על פי Jorge וחב' ב-Int J Cardiovasc Sci משנת 2015). למרות שהפרוגנוזה של HF השתפרה עם ההתנהלות העדכנית בלוקים ב-HF, עדיין אלה עם אי-ספיקה קשה צפויים לאשפוזים תכופים ופרוגנוזה לא מעודדת. זו הסיבה לחיוניות הרבה של שיטות אבחון רגישות ואמינות שתאפשרנה התחלת טיפול מוקדם ככל האפשר.
לאחר שנים רבות בהן בדיקת אֶקו-לב שלטה בתחום ההערכה של HF, החל העידן של BNP אוB-type natriuretic peptide וכן NT-proBNP או N-terminal proBNP, הנחשבים כיום ל"מדדי הזהב" כבדיקות לאבחון HF חריף. אלא שהשימוש הפרוגנוסטי של BNP מוגבל, ותפקידו בניווט הטיפול ב-HP אינו מבוסס. על פי Maisel וחב' ב-Eur J Heart Fail משנת 2008, לשני המדדים BNP ו-NT-proBNP יש "תחום אפור" המגביל את הדיוק האבחוני, וכן רמותיהם מושפעות בגורמים נוספים כגון גיל, מגדר, דרגת ההיפרטרופיה של החדר השמאלי, ותפקודי הכבד והכליות. לכן סמנים אחדים נבחנו בניסיון למצוא מדד ביולוגי בעל משמעות פרוגנוסטית, ומסתמן ש-ST2 שהוא סמן לתהליכי פיברוזיס לבבי ו-remodeling, הוא מועמד מבטיח שהתווסף לאחרונה לארסנל הכלים המסייעים להתנהלות עם חולי HF.
הביולוגיה של ST2 מסיס
ST2 הוא חבר במשפחת הקולטן לאינטרלוקין IL-1, הידועה גם כ-interleukin 1 receptor-like 1 או IL1RL-1 (על פי Pascual-Figal וחב' ב-Am J Cardiol משנת 2014). המושג ST2 מבטא את "Suppression of Tumorigenicity 2". הוא התגלה בשנת 1989, אך רק בשנת 2002, Weinberg וחב' פרסמו ב-Circulation ש-ST2 יכול להיות מבוטא בתאי הלב כתגובה לעקה קרדיאלית. במחקר זה נמצא ש-mRNA של ST2 הושרה פי-4.7 בתאים מיוציטים של הלב על ידי עקה מכאנית, וכאשר ביצעו ליגציה של העורקים הכלילים בעכברים, נמדדה עליה זמנית של ST2 בנסיוב בשיעור של 20.8 ננוגרם/מ"ל בהשוואה לרמת ST2 של 0.8 ננוגרם/מ"ל בעכברים בהם לא בוצעה פעולה זו. כמו כן נמצאה במחקר זה במדגם של 69 מטופלים, עליה ברמת ST2 יום אחד לאחר אירוע של אוטם שריר לב. מחקר זה משך את תשומת ליבם של חוקרים לתפקידו במערכת הקרדיו-וסקולארית. ל-ST2 יש 2 איזופורמים עיקריים: האחד מהם טרנסממברנאלי או תאי (ST2L), והשני מסיס או צירקולטורי (sST2) על פי Sanada וחב' ב-J Clin Invest משנת 2007.
ST2 משמש כקולטן של interleukin-33 או IL-33, שהוא ציטוקין דמוי-IL-1 המופרש מתאים חיים בתגובה לנזק תאי. IL-33 משפיע על ידי שהוא נקשר לאיזופורם הטרנס-ממברנאלי ST2L. אינטראקציה זו היא בעלת תכונות המגנות על הלב (cardiprotective) במודלים ניסיוניים, בכך שהיא מפחיתה תהליכי פיברוזיס של שריר הלב, מפחיתה היפרטרופיה של קרדיו-מיוציטים, מפחיתה אפופטוזיס של תאי לב, ומשפרת את פעולת שריר הלב. אך הפעילות הקרדיו-פרוטקטיבית הזו מתבצעת באופן בלעדי דרך הקולטן הטרנס-ממברנאלי ST2L ולא על התקשרות לאיזופורם המסיס sST2: מערכת ה-IL-33/ST2 עוברת שדרוג על ידי קרדיו- מיוציטים ופיברובלסטים בתגובה לנזק קרדיאלי. כאשר sST2 נקשר בחוזקה ל-IL-33 הוא מתחרה עם יכולת IL-33 להיקשר לקולטן הטרנס-ממברנאלי ST2L. כלומר, ההתקשרות של IL-33 עם האיזופורם המסיס של ST2, חוסמת של מערכת IL-33/ST2L ומונעת את ההשפעות הקרדיו-פרוטקטיביות שתוארו.
לכן, ההתייחסות אל sST2 היא כאל "מולקולת הסחה" או כ-decoy receptor (על פי Schmitz וחב' ב-Immunity משנת 2005). כלומר, מערכת ST2 פועלת לא רק כתווך של פעילות IL-33 דרך האיזופורם הממברנאלי ST2L, אלא גם כמעכבת של פעילות IL-33 על ידי האיזופורם המסיס שלו sST2 (תרשים). למרות שהמקורות העיקריים של sST2 הם פיברובלסטים ותאי שריר ממקור לבבי בתגובה לנזק או לעקה (stress), ידועים גם מקורות לא מיוקרדיאליים: תאי אנדותל ממערכות מאקרו-וסקולאריות (אבי העורקים והעורקים הכליליים), ותאי אנדותל ממערכות לבביות מיקרו-וסקולאריות, הם מקורות של sST2. יחד עם זאת, התרומה של יצירת sST2 ממקורות חוץ-לבביים לפתו-פיזיולוגיה של HF עדיין לא ברורה.
ST2 כרוך גם עם תהליכים דלקתיים וחיסוניים, בעיקר באלה הקשורים לרגולציה של תאי-פיטום (mast cells) ושל תאים הידועים כ-type 2 CD4 T-helper cells, ובייצור של ציטוקינים הכרוכים ב-Th2. לכן, הודגם תפקיד של מערכת IL-33/ST2 במחלות הקשורות עם תגובה של Th2 כגון אסתמה, פיברוזיס פולמונארי, דלקת מפרקים שגרונית (RA), מחלות קולאגן וסקולאריות, ספסיס, טראומה, ממאירות, מחלות פיברו-פרוליפרטיביות, הידבקות עם תולעים, וקוליטיס מכייבת. למעשה, הרבה מהידע שנרכש על מערכת IL-33/ST2 הגיע ממחקרים על מחלות החיסוניות הללו, עוד לפני ההכרה של תפקידו הקרדיו-וסקולארי.
ST2 וההערכה הפרוגנוסטית במצבי אי-ספיקת לב חריפה
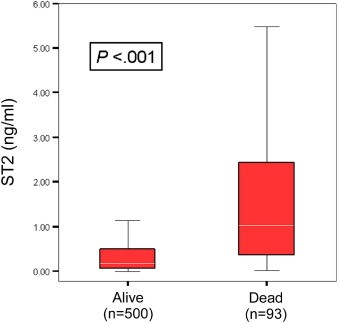
פפטידים נתרי-אוּרטיים דוגמת BNP הם הסמנים המועדפים לאבחון HF עם קוצר נשימה חריף. למרות שפפטידים אלה הם בעלי תפקיד פרוגנוסטי, יש עדיין מקום לשיפור. נראה שלמרות ש-ST2 אינו נחשב לסמן אבחוני, הוא עשוי להיות שימושי לצורך רבּוּד הסיכון (risk stratification) בחולים עם HF. בחולים עם אי-ספיקת-לב חריפה, המחקר הראשון בו נמדדו בעזרת ערכת Presage רמות ST2 ידוע כ-PRIDE שדווח על יד Januzzi וחב' ב-J Am Coll Cardiol משנת 2007. שיטת Presage מצטיינת בדיוק וברגישות גבוהים (Dieplinger וחב' ב-Clin Chim Acta משנת 2009). במחקר PRIDE השתתפו 593 מתאשפזים בחדר מיון עם קוצר נשימה חריף. נמצא שרמות sST2 היו גבוהות משמעותית במתאשפזים עם אי-ספיקת לב חריפה בהשוואה לאלה שלא אובחנה בהם אי-ספיקה (0.5 לעומת 0.15 ננוגרם/מיליליטר, כאשר p<0.001).
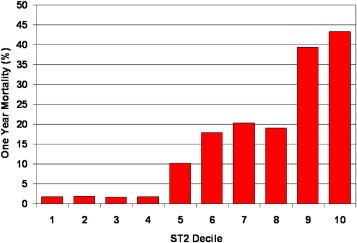
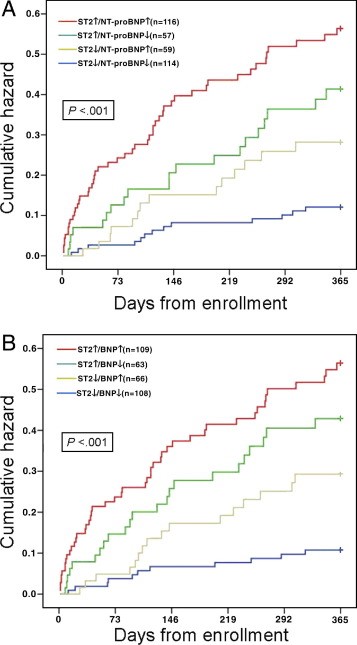
במחקר זה התברר ש-sST2 הוא מנבא עוצמתי של תמותה. חולים שנפטרו במהלך שנה אחת של המחקר היו בעלי ערך sST2 של 1.08 ננוגרם/מ"ל בהשוואה לאלה ששרדו (0.18 ננוגרם/מ"ל, ונמצא גם מתאם ברור בין רמות sST2 לבין שיעורי התמותה. גם באנליזה רבת-משתנים (multivariate), נותר sST2 מנבא חזק של תמותה תוך שנה אחת במטופלים עם או בלי HF. הערך הפרוגנוסטי של sST2 המתווסף לזה של NT-proBNP, הראה שבמטופלים בהם 2 מדדים אלה היו מוגברים היו בעלי הסיכון הגבוה ביותר של כמעט 40% תמותה במלך שנה אחת מהבדיקה (תמונה למטה) על פי Januzzi וחב' ב-Am J Cardiol משנת 2015). התמותה המוגברת באלה עם ערכי sST2 מוגברים נשארה בתוקף אף במהלך 4 שנים מביצוע בדיקה זו.
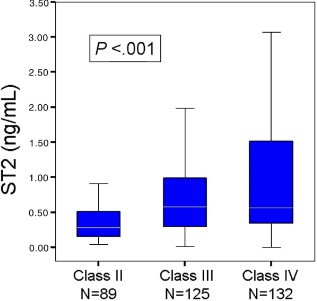
תת-אנליזה נוספת במסגרת מחקר PRIDE כללה 346 מטופלים עם אבחון של HF. במחקר זה ערכי sST2 בעת האשפוז תאמו את המדדים של NYHA, אך בניגוד לפפטידים BNP ו-NT-proBNP, רמות sST2 לא תאמו גיל, אבחון קודם של HF, מסת הגוף-BMI, פרפור פרוזדורים, או את הגורם ל-HF (איסכמי או לא-איסכמי). תת-אנליזה זו (Mueller וחב' ב-Clin Chem משנת 2008, ו-Rehman ו-Mueller ב-J Am Coll Cardiol משנת 2008), הראתה באנליזה רב-משתנית של Cox regression, ש-sST2 היה כרוך בהגברה פי-2 של תמותה בלי כל קשר לפרמטרים אחרים כולל פפטידים נתרי-אורטיים. ההערכה של sST2 פעלה היטב באלה עם HF, בהם מקטע הפליטה היה מופחת או שמור.
במחקר של Shah וחב' (Circ Heart Fail משנת 2009), שהתבצע עם 139 מטופלים שהשתתפו במחקר המקורי של PRIDE, לגביהם היו נתונים מפורטים של אקו-קרדיוגרפיה דו-ממדית בתחילת האשפוז, מנבאים של רמות sST2 באנליזה רב-משתנית היו לחץ הדם הסיסטולי של החדר הימני, מקטע הפליטה של החדר השמאלי, הממדים הסיסטולי והדיאסטולי של החדר השמאלי, רמת NT-proBNP, קצב הלב, וההתרחבות של הווריד הג'וגולרי המוביל דם מהזרועות. נתונים אלה מרמזים לכך שהביולוגיה של ST2 מעורבת בתהליך ה-remodeling, ובכך יכולת השפעת ST2 על הפרוגנוזה.


 כניסה
כניסה  עקבו אחרינו בפייסבוק
עקבו אחרינו בפייסבוק