סרטן ריאה - Lung Cancer
| סרטן ריאה | ||
|---|---|---|
| Lung Cancer | ||
| ||
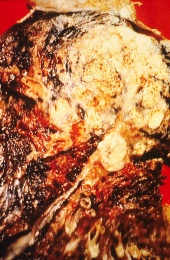
חתך רחבי של ריאת אדם; השטח הלבן באונה העליונה הוא סרטן, והאזורים השחורים הם שינויי צבע שנגרמו עקב עישון.
| ||
| ICD-10 | Chapter C 33. Chapter C 34. |
|
| ICD-9 | 162 | |
| MeSH | D002283 | |
| יוצר הערך | ד"ר מיה גוטפריד וד"ר דודניק אליזבטה | |
לערכים נוספים הקשורים לנושא זה, ראו את דף הפירושים – סרטן ריאה
אפידמיולוגיה
שיעור התחלואה מסרטן ריאה נמצא בעלייה מתמדת, ונכון לשנת 2011 הוא גורם התמותה מסרטן מספר אחד בגברים והשלישי אצל הנשים. לפי הערכות סטטיסטיות מבוססת על נתוני עבר, במהלך שנת 2020 בארצות הברית, 228,820 אנשים יאובחנו עם סרטן ריאה וכ-135.720 ימותו כתוצאה מהמחלה [1]. בישראל, לפי נתוני הרישום הלאומי לסרטן, מאובחנים מדי שנה כ- 2500 מקרים חדשים של שאת ריאה [2].
תמונה 1. סרטן ריאה בישראל - מגמת התחלואה בעשור האחרון
פתולוגיה - סיווג
סרטן ריאה נחלק לשני סוגים עיקריים
- Non-Small Cell Lung Cancer (NSCLC) (סרטן ריאה של התאים הלא קטנים) - מהווה כ-85 אחוזים מכלל מקרי סרטן ריאה. קיימים שלושה סוגים של סרטן ריאה מסוג NSCLC:
- Squamous cell carcinoma (סרטן ריאה מסוג התאים הקשקשיים)
- Adenocarcinoma (סרטן ריאה מסוג אדנוקרצינומה)
- Large cell (Anaplastic) carcinoma (סרטן ריאה מסוג התאים הגדולים)
- Small Cell Lung Cancer (SCLC) (סרטן ריאה של התאים הקטנים) - מהווה כ-15 אחוזים מכלל מקרי סרטן ריאה
אבחנה
התסמינים המביאים את החולה להיבדק הם בדרך כלל: שיעול, קוצר נשימה, כיח דמי (Hemoptysis), כאבים בחזה ודלקות ריאה נשנות. לעיתים הגידול מתגלה במקרה בצילום חזה שמבוצע מסיבה אחרת.
אבחון סרטן ריאה כולל: בדיקה גופנית, ספירת דם מלאה וכימיה, צילום חזה, CT (Computed Tomography) חזה, ברונכוסקופיה (Bronchoscopy) או ניקור מחטי (Needle biopsy) לאישור האבחנה הפתולוגית (Pathology).
בדיקות נוספות להערכת מידת התפשטות המחלה: PET-CT, CT (Positron-Emission Tomography) מוח במידת הצורך.
שלב המחלה בעת האבחון (Staging)
לשלב המחלה יש משמעות פרוגנוסטית (Prognostic), וכן הגישה הטיפולית נקבעת בהתאם. שלב המחלה מוגדר לפי סיווג ה - TNM (Tumor, Nodes, Metastasis) ומבוסס על גודל הגידול הראשוני, חדירה לאיברים סמוכים, מעורבות בלוטות לימפה (Lymph nodes) בשער הריאה, במיצר ובאזור העל-בריחי, וכן פיזור משני מרוחק (הערה|שם=הערה3|Detterbeck FC. The eighth edition TNM stage classification for lung cancer: What does it mean on main street?. J Thorac Cardiovasc Surg. 2018;155(1):356-359. doi:10.1016/j.jtcvs.2017.08.138).
סיווג TNM מתייחס לשלושה מאפיינים:
א. מאפיין T – גודל ומידת החדירה של הגידול הראשוני
ב. מאפיין N – נקבע בהתאם לדרגת המעורבות ומיקום של בלוטות לימפה איזוריות
ג. מאפיין M – מתאר הימצאות גרורות מרוחקות באיברים שונים ( כגון ריאה, שלד, כבד, בלוטות יותרת הכיליה ומוח)
כיום נמצאת בשימוש הגרסה השמינית של הסיווג, שניתן לעיין בהגדרותיה בתמונה 2. במקביל, בסרטן ריאה מסוג SCLC משתמשים בסיווג דו-שלבי, כאשר שלב הממוקם (Limited stage) עונה להגדרה של מחלה הנכללת בשדה קרינה אחד, בעוד ובשלב מתקדם (Extensive stage) ישנו פיזור מרוחק או לחלופין מחלה כה גדולה ששדה קרינה אחד לא יכול להכליל את מלוא הגידול בו.
כ-57 אחוזים מהחולים החדשים מאובחנים בשלב גרורתי (שלב 4) (הערה|שם=הערה1) זה מסביר שיעור הישרדות נמוך יחסית בתום 5 שנים ממועד אבחון המחלה - העומד כיום על 19 אחוזים (הערה|שם=הערה1). יחד עם זאת, שיעורי הישרדות בתום 5 שנים בשלבים מוקדמים של המחלה (שלב 1,2) גבוהים בהרבה ונעים בין 55 ל-90 אחוזים (הערה|שם=הערה4|Goldstraw P, Chansky K, Crowley J, et al. The IASLC Lung Cancer Staging Project: Proposals for Revision of the TNM Stage Groupings in the Forthcoming (Eighth) Edition of the TNM Classification for Lung Cancer. J Thorac Oncol. 2016;11(1):39-51. doi:10.1016/j.jtho.2015.09.009). תחזית בשלב 3 של המחלה נקבע בהתאם לדרגת המעורבות של הבלוטות האיזוריות, שיעורי הישרדות ל-5 שנים כאן נעים בין 15 ל-40 אחוזים (הערה|שם=הערה4).
תמונה 2. הגדרות של קטגוריות T, N, M לפי הגרסה מספר 8 של American Joint Commission on Cancer TNM staging system (AJCC) for NSCLC) (8).
תמונה 3. תחזית )הישרדות חציונית – MST, הישרדות בתום 24 חודש ו-60 חודש ממועד האבחון) של סרטן ריאה מסוג NSCLC בהתאם לשלב המחלה (הערה|שם=הערה4).
הטיפול נקבע בהתאם לשלב המחלה ומשלב כירורגיה, קרינה (Radiotherapy), כימותרפיה (Chemotherapy), אימונותרפיה (Immunotherapy), טיפול ביולוגי מכוון מטרה וטיפול תומך (Palliative care) לפי הצורך. במרבית המקרים (מלבד השלבים המוקדמים של המחלה בהם עיקר הטיפול הוא כירורגי או קרינתי הניתן לבדו), הטיפול בסרטן ריאה משלב שיטות טיפול שונות (Multi-modality treatment) (הערה|שם=הערה5|Postmus PE, Kerr KM, Oudkerk M, et al. Early and locally advanced non-small-cell lung cancer (NSCLC): ESMO Clinical Practice Guidelines for diagnosis, treatment and follow-up. Ann Oncol. 2017;28 Suppl 4:iv1-iv21. doi:10.1093/annonc/mdx222).
פרוגנוזה
הפרוגנוזה נקבעת על פי מידת התפשטות המחלה. בדרך כלל התסמינים מופיעים רק בשלב מתקדם של המחלה, כך שמרבית המקרים מתגלים כשהמחלה מפושטת וסיכויי הריפוי נמוכים.
גילוי מוקדם
באוקטובר 2006 התפרסמו לראשונה תוצאות מחקר רב היקף (מעל 30,000 אנשים) שבדק על יעילות CT במינון קרינה נמוך, כבדיקת סקר לגילוי מוקדם של סרטן ריאה באוכלוסייה בסיכון גבוה. תוצאות המחקר מצביעות על יעילות השיטה: כ-85 אחוזים ממקרי סרטן הריאה במחקר התגלו בשלב I והחיות ל-10 שנים הייתה 92 אחוזים. אולם בשלב זה יש צורך בנתונים נוספים על מנת להמליץ על CT במינון קרינה נמוך כבדיקה שגרתית לגילוי מוקדם.
מתוך 100 חולים חדשים 70 יהיו בלתי מנותחים עקב מחלה מפושטת, ו-30 יהיו מנותחים, כאשר: 20 יהיו בשלב מוקדם של המחלה, 10 יהיו בשלב מחלה מתקדמת בבית החזה.
טיפול
מצבים מיוחדים
חולים מבוגרים (מעל גיל 70)
שתי עבודות אירופאיות שנעשו עם Navelbine הוכיחו כי מתן טיפול כימי סל תרופה בודדת Navelbine טוב יותר בשיעורי התגובה, באיכות החיים ואף באורך החיים לעומת טיפול תומך. כמו כן, ניתוח של עבודות שבדקו יעילות שילובים בקו ראשון הראה שלא היה הבדל ביעילות הטיפול בין חולים צעירים למבוגרים (מעל 70).
עבודה שהתפרסמה בשנת 2010 הראתה כי Taxotere הדגים שיעורי תגובה ואורך חיים טובים יותר בהשוואה ל-Navelbine. היום ניתן להציע לחולים מעל גיל 70 טיפול ב-Navelbine או ב-Taxotere. הגישה המקובלת היום היא להתייחס לגיל הביולוגי ולא הכרונולוגי ולהציע גם לחולים מבוגרים טיפול כימותרפי, בתרופה בודדת או בשילוב, אם מצבם התפקודי מאפשר זאת. הטיפולים הכימותרפיים פועלים באופן לא ספציפי ופוגעים גם בתאים בריאים ולכן מלווים בתופעות לוואי רבות. בדרך כלל Dose limiting toxicity היא דיכוי מח עצם. בשילובים של שתי תרופות, תופעות הלוואי השכיחות הנוספות הן נשירת שיער, בחילות, חולשה, סחרחורת, הפרעה במערכת העיכול ורעילות של מערכת העצבים ההיקפית. לכן יש להעריך בכל פגישה עם החולה, בנוסף ליעילות, את רעילות הטיפול ולשקול המשך טיפול בהתאם. בחולים במצב כללי ותפקודי טוב אשר נכשלו על קו טיפולי כימי ראשון ניתן להציע קו טיפולי שני. בעבר הייתה רק תרופה אחת שיעילותה הוכחה בקו טיפולי שני - Taxotere. נוספו אפשרויות טיפוליות נוספות לקו שני: Alimta שהיא כימותרפיה עם יעילות דומה ל-Taxotere אבל עם פרופיל בטיחותי טוב יותר, ו-Tarceva תרופה מכוונת מטרה (Targeted therapy) כנגד המסלול של EGFR (Epidermal Growth Factor Receptor) הטיפול בקו שני נותן כ-9 אחוזים שיעור תגובה עם הישרדות חציונית של כ-8 חודשים.
גרורות למוח
בהתפתחות גרורות מוחיות בשלב מחלה מתקדם, האופציה הטיפולית היא קרינה לכל המוח (WBRT, Whole Brain RadioTherapy). במקרה של גרורה בודדת: ניתוח ו/או Radiosurgery ואחר כך לשקול קרינה לכל המוח. יש לזכור כי הקרינה מורידה שכיחות של גרורות מוחיות, אך אינה משפיעה על אורך החיים.
ראו גם
למידע נוסף ועדכני ראו:
ביבליוגרפיה


 כניסה
כניסה  עקבו אחרינו בפייסבוק
עקבו אחרינו בפייסבוק