השמנה גנטית קיצונית - טיפול בסטמלנוטייד
ערך זה נמצא בבדיקה ועריכה על ידי מערכת ויקירפואה, וייתכן כי הוא לא ערוך ומוגה.
| Setmelanotide (®Imcivree) - טיפול ראשון בהשמנה גנטית קיצונית | ||
|---|---|---|
| ' | ||

| ||
| יוצר הערך | פרופסור אורית פנחס-חמיאל | |
לערכים נוספים הקשורים לנושא זה, ראו את דף הפירושים – השמנה
השמנת יתר (Obesity) היא מחלה כרונית מורכבת הנובעת מאינטראקציה סבוכה בין גורמים גנטיים, סביבתיים וסוציואקונומיים. השמנה מגבירה את הסיכון לתחלואה משנית כבר בגיל צעיר. חלה עלייה בהארעות סוכרת מסוג 2, דיסליפידמיה, יתר לחץ דם, מחלת כבד שומני, דום נשימה חסימתי בשינה, תסמונת שחלות פוליציסטיות, דיכאון וירידה באיכות החיים. שיעורי ההשמנה נמצאים במגמת עלייה בכל העולם ובמקביל חלה עלייה בשכיחות השמנה קיצונית (השמנה דרגה BMI ,III במבוגרים מעל 40 ק"ג/מ2, או בילדים BMI מעל אחוזון 140 לגיל ולמין)[1][2].
לסביבה חשיבות רבה במגיפת ההשמנה - זמינות אוכל עתיר קלוריות, ירידה בפעילות גופנית, מגורים בעיר, סביבת עבודה ורקע סוציואקונומי הם חלק מהגורמים. יחד עם זאת, מחקרי אימוץ ומחקרי תאומים מראים כי קיים מרכיב גנטי חזק יותר.
מקובל לחלק את הסיבות הגנטיות לשלוש קבוצות:
- השמנה פוליגנטית
- השמנה סינדרומית
- השמנה מבודדת־מונוגנית
השמנה פוליגנטית נגרמת כתוצאה משילוב של גנים רבים הגורמים להעדפה של מזון עתיר קלוריות, לדרגת רעב גבוהה, להעדר שובע, לנטייה לצבור שומן ונטייה לאורח חיים יושבני.
השמנה סינדרומית היא השמנה המופיעה כחלק מהפרעה רב מערכתית, לעתים קרובות בשילוב עם הפרעה נוירו־התפתחותית, ונגרמת כתוצאה מבעיה בגן בודד או משינוי כרומוזומלי המערב מספר גנים.
השמנה מבודדת מונוגנית היא כתוצאה מהפרעה בגן בודד הקשור בהשמנה בלבד.
כ־5% עד 10% ממקרי ההשמנה החמורה נובעים מהשמנה מונוגנית והשמנה סנדרומית, אם כי השכיחות העולמית המדויקת של צורות מונוגניות ותסמונות של השמנת יתר אינה מבוססת היטב, היות שמרבית מקרי ההשמנה אינם עוברים בירור גנטי.
מאז מפנה המאה ה-21, בדיקת ריצוף של גנים ואקסומים של אנשים הסובלים מהשמנה סנדרומית והשמנה מונוגנית הביאה לגילוי של מספר גנים מקודדים לחלבונים המעורבים במסלול של בקרה ויסות התיאבון (טבלה מס‘ 1). גילוי גנים אלה סיפק תובנות ייחודיות לגבי התפקיד של המעגלים העצביים בוויסות התיאבון, ההתנהגות ומשקל הגוף. בסקירה זו נתמקד בתיאור מצבים של השמנה מונוגנית והשמנה סינדרומית, להם נמצא טיפול תרופתי יעיל המוביל לירידה ברעב ובמשקל.
| השמנה גנטית | |||
|---|---|---|---|
| איחור התפתחותי, הפרעות התנהגות, אוטיזם | התפתחות תקינה | ||
| סימנים דיסמורפים, הפרעות גרמיות, הפרעות רשתיות | אוטיזם, אגרסיה, חרדה | ||
| תסמונת ע"ש פראדר־ווילי pws | Single minded 1 (SIM1)־ a transcription factor that controls the development & function of the paraventricular nucleus of the hypothalamus where MC4R is highly expressed. | Leptin deficiency | Melanocortin 4 receptor |
| תסמונת ע״ש ברדס בידל BBS | Orthopedia homeobox (OTP) transcription factor involved in paraventricular nucleus development | Leptin receptor deficiency | Melanocortin receptor accessory protein 2 |
| תסמונת אלססרום | Brain-derived neurotrophic factor (BDNF) - BDNF and TrkB are highly expressed in brain regions involved in learning & memory, in particular the hippocampus. | Pro-opiomelanocortin deficiency | Adenylate cyclase 3 |
| פסאודו־היפופאראתירואידיזם | Tyrosine receptor kinase B (TrkB) | Prohormone convertase 1 | Kinase suppressor of Ras-2 |
| brachydactyly mental retardation syndrome; BDMR | Src homology 2B adaptor protein 1 (SH2B1)־ encodes an intracellular scaffolding protein that mediates signaling through several receptor tyrosine kinases, including TrkB | Carboxypeptidase E | |
| Smith Magenis syndrome; SMS | Serotonin 2C receptor | Steroid receptor co-activator-1 (SRC1) | |
| Chung-Jansen syndrome- Pleckstrin domain homology interacting protein (PHIP) PHIP binds the pleckstrin homology (PH) domain of insulin receptor substrate-1 (IRS1) | Semaphorin 3A-G | ||
| Plexin A1-4 | |||
| Neuropilin 1 | |||
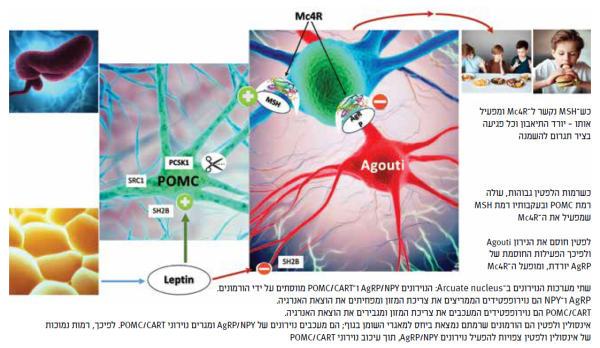
ויסות תחושת הרעב והשובע - מסלול לפטין־מלנוקורטין
הבקרה על מנגנון הרעב והשובע מתרחשת במרכז המוח, באזור ההיפותלמי, במרכז הקרוי arcuate nucleus. מרכז זה מורכב מצבר של שתי אוכלוסיות נוירונים אנטגוניסטיות הקשורות זו לזו (איור מס‘ 1). אוכלוסיית נוירונים שתפקידה לעודד את התיאבון, AgRP/NPY, ואוכלוסיית נוירונים שתפקידה לאותת שיש להפסיק לאכול, Proopiomelanocortin (POMC). נוירונים אלה מפעילים בתורם רשת רחבה של נוירונים המבטאים רצפטורים מסוג MC4R) melanocortin 4 receptor), הנמצאת ליד הגרעין הפארא־ונטריקולרי. הפעלה של MC4R תגרום להפסקת האכילה.
ללפטין, הורמון המפורש מתאי השומן, תפקיד חשוב בהפעלת המערכת. בעת ירידה בכמות הלפטין, תופעל מערכת שתפקידה לעודד תיאבון (AgRP/NPY) ואילו בעת שובע, רמת לפטין עולה ויתקבל אות להפסיק לאכול.
השמנה מונוגנית
המכנה המשותף להפרעות במסלול לפטין-מלנוקורטין הוא רעב קיצוני, בלתי פוסק, שאינו מגיע לתחושת שובע (היפרפגיה) ומוביל לאכילה בלתי פוסקת ולהשמנה המופיעה כבר בגיל הרך.
חסר בלפטין או ברצפטור ללפטין - מוטציה ביאללית הומוזיגוטית או הטרוזיגוטית בגן של לפטין, או בגן לרצפטור של לפטין, היא נדירה (כ־1% עד 5% מהמקרים של השמנה מונוגנית). בסקירה עדכנית של 152 מקרים של חסר בלפטין או ברצפטור ללפטין הופיעה עלייה חריגה במשקל כבר בחודשים הראשונים לאחר הלידה, והשמנה קיצונית כבר בגיל הרך[3]. חסר בלפטין מתאפיין ברעב קיצוני, היפרפגיה. כמו כן בהיפוגונדיזם מרכזי, נטייה לזיהומים, היפראינסולינמיה, קידום גיל עצמות והיפותירואידיזם מרכזי.
חסר ב־POMC/PCSK1 - מוטציות ביאלליות בגן המקודד לפרואופיומלנוקורטין (POMC) גורמות לחסר ב-melanocortin stimulating hormone (MSH), ההורמון המדכא את התיאבון על ידי אקטיבציה של הרצפטור POMC .MC4R עובר חיתוך ל־ACTH, ועל כן בחסר שלו תהיה גם אי ספיקת אדרנל, היפוגליקמיה והיפופיגמנטציה משנית לחסר ב־MSH.
החיתוך של poMc נעשה על ידי אנזים proprotein convertase Subtilisin/Kexin types 1 (PCSKI). מוטציה בי־אללית באנזים זה תגרום להשמנה חמורה, לאי ספיקת אדרנל, והיות שלאנזים זה חשיבות גם בחיתוך של פרוהורמונים אחרים כגון פרואינסולין, פרוגלוקגון ופרוטירוטרופין, התמונה הקלינית מורכבת יותר ויכולה להתבטא בחסר בהורמון גדילה, ברמות נמוכות של תירואיד, בהיפוגונדיזם ובסוכרת.
השמנה סנדרומטית
תסמונת פראדר-ווילי - Prader-Willi syndrome (PWS) - היא התסמונת הידועה ביותר הקשורה להשמנה. התמונה הקלינית האופיינית היא היפוטוניה וקשיי האכלה בינקות והשמנה מגיל שנה לערך על רקע היפרפגיה חמורה. כמו כן, קומה נמוכה, מוגבלות שכלית קלה ופנים חריגות. יש מספר מנגנונים גנטיים כאשר ב־65% מהמקרים קיים חסר של מקטע 15q11-13 בכרומוזום אבהי, ב־30% מהמקרים דיסומיה חד־הורית, אימהית, ובכ־5% מהמקרים הפרעה בהחתמה גנטית.
תסמונת ברדט-בידל - Bardet-Biedl syndrome (BBS) - היא תסמונת רב מערכתית השייכת לקבוצת מחלות ciliopathies. התסמינים העיקריים האופייניים הם השמנה מוקדמת, עיכוב התפתחותי, ריבוי אצבעות, מומי כליות, מומים של מערכת הרבייה וניוון של הרשתית בגיל צעיר המתבטא כהפרעה בראיית לילה, ראייה טובולרית עד עיוורון. כמו כן יש מאפיינים משניים הכוללים: פזילה, קטרקט, ירידה בשמיעה, העדר חוש ריח, פנים דיסמורפיות, הפרעות התנהגות והפרעות פסיכיאטריות. קיימת גם שכיחות מוגברת של מצבים הקשורים לתנועתיות הריסים (cilia) כגון אסטמה ודלקות אוזניים חוזרות.
זוהי תסמונת אוטוזומלית רצסיבית נדירה בשכיחות של 1:120,000 עד 1:160,000. ידועים לפחות 26 גנים הגורמים ל־BBS. מעקב ארוך טווח הראה כי רבע מהחולים נפטרים לפני גיל 44 שנה, משנית לתחלואה קרדיווסקולרית ומחלת כליות. למרות שהפתופיזיולוגיה של BBS אינה מובנת לחלוטין, מחקרים קודמים הבהירו כי ההשמנה וההיפרפגיה נובעות, בין השאר, מפגיעה בפעילות מסלול MC4R.
תסמונת Alström - תסמונת אוטומוזומלית רצסיבית רב מערכתית נדירה ביותר. שכיחותה מוערכת ב־9-1 למיליון[4]. מתוארים כ־1,000 מקרים ברחבי העולם. הפנוטיפ הטרוגני מאוד גם בין בני אותה משפחה וגם באופן כללי. התסמינים העיקריים הם: ניוון רשתית מגיל צעיר, השמנה, ירידה בשמיעה, הפרעה בתפקוד הכבד והכליות, קרדיומיופתיה היפרטרופית. התסמינים המשניים כוללים: דלקות ריאות חוזרות, ליקויים נפשיים וקוגניטיביים, קומה נמוכה הפרעות בבלוטת התריס ובמערכות הרבייה.
Pseudohypoparathyroidism, Albright’s hereditary osteodystrophy היא תסמונת המתאפינית בהשמנה מוקדמת, עיכוב התפתחותי, קלצפיקציות תת עוריות, אצבעות קצרות וקומה נמוכה[5]. התסמונת מתפתחת משנית למוטציה בגן GNAS המקודד לחלבון GaS, שהוא חלבון המתווך בין הורמונים הנקשרים לרצפטור לבין יצירת cAMP ובסופו של התהליך לשינויים בשיעתוק גנים. על פי רוב, קיימת השתקה של האלל האבהי בגן ל־GNAS. בנוכחוות מוטציה בגן האימהי, המתבטא באופן מועדף בבלוטת התריס, היפופיזה, כליה, תתפתח עמידות להורמונים שהרצפטור שלהם מוצמד ל־GaS. אחד מהרצפטורים האלה הוא MC4R וזהו המנגנון להשמנה.
במחקר עדכני שבדק את שכיחות המוטציה בקרב ילדים עם השמנה חמורה, נמצא כי יש ילדים עם השמנה חמורה ומוטציה בגן ל-GαS גם ללא הסימנים הקליניים לעיל. אם כך, מוטציה ב־GNAS משפיעה על התפקוד של MC4R, יכולה להשפיע עליו באופן בלעדי או לפגוע גם ברצפטורים אחרים כמו GNRH ,GHFH, וקשורה לרמות גבוהות יותר של תירוטרופין, וייתכן שתרופה אגוניסטית ל-MC4R תוכל לעזור לירידה במשקל במצבים אלה.
Setmelanotide
סטמלנוטייד - setmelanotide (שם מסחרי: Imcivree) - נקשר ומפעיל רצפטורים שונים של מלנוקורטין, עם העדפה ל־MC4R. זהו פפטיד בן שמונה חומצות אמינו, שיכול לעקוף את כל שרשרת התהליכים שתוארו לעיל ולהפעיל את הרצפטור לאותת תחושת שובע.
במחקר ראשוני בשני חולים עם מחסור ב־ POMC שטופלו בסטמלנוטייד, תועדה ירידה משמעותית בתחושת הרעב וירידה חדה במשקל של 51.0 ק"ג לאחר 42 שבועות ו־20.5 ק"ג לאחר 12 שבועות במטופלים[6]. ההשפעה המיטיבה נמשכה לאורך זמן וגם לאחר שבע שנים תועדה ירידה של 55.6 ו־72.6 ק"ג בהתאמה[7].
במחקר פאזה 3 שבדק את יעילות ובטיחות הטיפול בסטמלנוטייד ב־21 מבוגרים וילדים בגילאי שש שנים ומעלה עם השמנת קיצונית, תועדה לאחר שנה ירידה ממוצעת של 25% במשקלם של עשרה אנשים שאובחנו עם חסר POMC או PCsK1. מבין 11 אנשים שאובחנו עם חסר של LEPR, ארבעה לא ירדו במשקל במשך שלושת החודשים הראשונים ולא המשיכו לקבל את התרופה. סה"כ הירידה במשקל של הקבוצה כולה היה 12%[8]. הטיפול התרופתי גרם לירידה של 27% ושל 44% בציון הממוצע של הרעב בקבוצת ה־POMC ו־LEPR בהתאמה. בעקבות כך אושר בנובמבר 2020 הטיפול בסטמלנוטייד בהתוויות אלו.
במחקר אקראי מבוקר נוסף נבדקה היעילות והבטיחות של סטמלנוטייד לטיפול בהשמנת יתר והיפרפגיה באנשים מעל גיל שש שנים ב־38 אנשים עם BBS או תסמונת 28 .Alstrom סיימו מעקב של שנה, 26 חולים עם BBs ושניים עם תסמונת Alstrom. היה שינוי משמעותי בתחושת הרעב של המטופלים עם BBs עם ירידה של 30% בממוצע בציון הרעב המירבי[9].
במעקב אחרי עשרה אנשים עם BBs, מעל גיל עשר, הירידה במשקל אחרי שלושה חודשים הייתה 5.5%, 11% אחרי שישה חודשים ו־16% אחרי שנה[10]. בהתאם לכך אושר ביוני 2022 הטיפול בסטמלנוטייד בתסמונת BBs.
תופעות הלוואי של הטיפול כוללות היפרפיגמנטציה של העור, דיכאון ורעיונות אובדניים, זקיפות פין ספונטניות אצל גברים ותגובות מיניות אצל נשים, תגובות באתר ההזרקה והשפעות במערכת העיכול, כולל בחילות והקאות.
סטמלנוטייד ניתנת בזריקה תת עורית חד יומית.
קיימים מחקרים הבודקים את יעילות ובטיחות התרופה באנשים עם מוטציות גנטיות שונות במסלול הלפטין מלנוקורטין.
לסיכום, הטיפול בתרופה זו בהשמנה מונוגנית נדירה נותן תקווה לדיכוי התיאבון, שיפור איכות החיים וירידה בחומרת השמנה ובתחלואה המשנית לה.
ביבליוגרפיה
- ↑ World Obesity Atlas 2023 2023. (Accessed 08.08.2023, 2023, at
- ↑ Twig G, Reichman B, Afek A, et al. Severe obesity and cardio-metabolic comorbidities: a nationwide study of 2.8 million adolescents. Int J Obes (Lond) 2019;43:1391-9.
- ↑ Besci O, Firat SN, Ozen S, et al. A National Multicenter Study of Leptin (LEP) and Leptin Receptor (LEPR) Deficiency and Systematic Review. The Journal of clinical endocrinology and metabolism 2023.
- ↑ Bea-Mascato B, Valverde D. Genotype-phenotype associations in Alstrom syndrome: a systematic review and meta-analysis. Journal of medical genetics 2023.
- ↑ Mendes de Oliveira E, Keogh JM, Talbot F, et al. Obesity- Associated GNAS Mutations and the Melanocortin Pathway. N Engl J Med 2021;385:1581-92.
- ↑ Kuhnen P, Clement K, Wiegand S, et al. Proopiomelanocortin Deficiency Treated with a Melanocortin-4 Receptor Agonist. The New England journal of medicine 2016;375:240-6.
- ↑ Kuhnen P, Clement K. Long-Term MC4R Agonist Treatment in POMC-Deficient Patients. 2022;387:852-4.
- ↑ Clement K, van den Akker E, Argente J, et al. Efficacy and safety of setmelanotide, an MC4R agonist, in individuals with severe obesity due to LEPR or POMC deficiency: single-arm, open-label, multicentre, phase 3 trials. The lancet Diabetes & endocrinology 2020;8:960-70.
- ↑ Haqq AM, Chung WK, Dollfus H, et al. Efficacy and safety of setmelanotide, a melanocortin-4 receptor agonist, i n patients with Bardet-Biedl syndrome and Alstrom syndrome: a multicentre, randomised, double-blind, placebo-controlled, phase 3 trial with an open-label period. The lancet Diabetes & endocrinology 2022;10:859-68.
- ↑ Haws R, Brady S, Davis E, et al. Effect of setmelanotide, a melanocortin-4 receptor agonist, on obesity in Bardet- Biedl syndrome. Diabetes, obesity & metabolism 2020;22:2133-40.
המידע שבדף זה נכתב על ידי פרופסור אורית פנחס-חמיאל, מנהלת היחידה לאנדוקרינולוגיה וסוכרת נעורים, בית חולים לילדים ספרא, המרכז הרפואי שיבא; מנהלת מרפאת סוכרת נעורים ארצית, מכבי שירותי בריאות


 כניסה
כניסה  עקבו אחרינו בפייסבוק
עקבו אחרינו בפייסבוק