הטיפול בילדים עם דלקת ריאות בזמן חשד לזיהום בשפעת פנדמית Pneumonia treatment in children with suspected H1N1 influenza - H1N1
|
| ||
|---|---|---|
| הטיפול בילדים עם דלקת ריאות בזמן חשד לזיהום בשפעת פנדמית H1N1 | ||
| [[File:|250px]]Property "Image page" (as page type) with input value "File:" contains invalid characters or is incomplete and therefore can cause unexpected results during a query or annotation process. | ||
| עריכה | פרופ' יונה אמיתי, פרופ' שי אשכנזי, ד"ר צחי גרוסמן, פרופ' דוד גרינברג, ד"ר יוסי לקס, ד"ר דן מירון , פרופ' אלי סומך | |
| תחום | זיהומיות, ילדים, פולמונולוגיה | |
| קישור | באתר ההסתדרות הרפואית | |
| תאריך פרסום | 2006 | |
| הנחיות קליניות מתפרסמות ככלי עזר לרופא/ה ואינן באות במקום שיקול דעתו/ה בכל מצב נתון | ||
ההנחיות הקליניות שלהלן מציגות את הגישה העדכנית לטיפול בדלקת ריאות חיידקית בחולה חשוד או מוכח כחולה בשפעת H1N1, תוך שימת דגש על טיפול אמפירי.
הנחות יסוד
- החיידקים השכיחים בדלקת ריאות משנית לשפעת פנדמית H1N1
על פי נתונים מאוטופסיות של ילדים שסבלו מהמחלה ונפטרו, פנוימוקוקוס (Streptococcus Pneumoniae) ו-S. aureus היו המחוללים השכיחים (לאחר מכן: Strep. Pyogenes Haemophilus Influenzae). בחלק מהילדים זוהה זיהום במספר מחוללים בעת ובעונה אחת.
- קבוצות סיכון לחלות בשפעת הפנדמית
אוכלוסיות אלו בסיכון מוגבר לדלקת ריאות ויש צורך בבירור ובטיפול מקיפים יותר מאשר באוכלוסייה רגילה (ראה נספח).
- עקרונות הטיפול
- רוב החולים בקהילה החולים או חשודים ל-H1N1, אינם זקוקים כלל לטיפול אנטיביוטי ולא לטיפול פרופילקטי.
- חולה בקהילה עם חשד קליני לדלקת ריאות חיידקית יטופל על פי ההמלצות המפורטות בהמשך.
- חולה שאינו מגיב לטיפול בקהילה יופנה להמשך בירור ומעקב לחדר מיון.
- ככלל, הגישה לטיפול למרבית החולים מבוססת על המדיניות שהותוותה בהנחיות הר"י לדלקת ריאות הנרכשת בקהילה משנת 2006, תוך דגש על המחוללים האפשריים בזיהום משני חיידקי אצל חולים עם H1N1.
- בחולים השייכים לקבוצות הסיכון, וכן אלה שעל פי שיקול קליני מוגדרים במצב בינוני או קשה, יש צורך בהשגחה צמודה יותר ובמעקב במסגרת רפואית, כגון: מיון או אשפוז (יום או בבית חולים).
- הטיפול בבית החולים ישקף התייחסות לחשיבות של S. aureus כפתוגן בעל משקל יחסי רב.
- לגבי טיפול בתכשיר אנטי-ויראלי, כגון Tamiflu, יש לעקוב אחר והוראות מנכ"ל משרד הבריאות והצט"ם.
התוויות לאשפוז
- מחלה קשה, המוגדרת על פי נספח ב
- חוסר תגובה או חוסר היענות לטיפול אנטיביוטי קודם
- ממצא חמור בצילום חזה - נוזל פלאורלי, פנאומטוצלה, מעורבות מספר אונות בצילום החזה
- חוסר יכולת להבטיח מתן טיפול פומי מסודר
- שיקול דעת קליני של הרופא המטפל
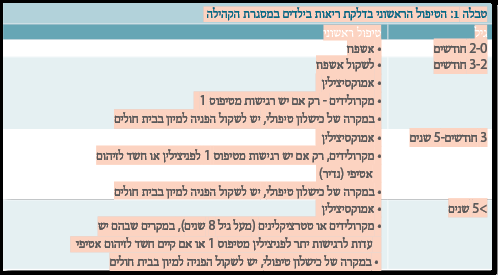
טיפול על פי גילאים
- טיפול בתינוקות הקטנים מגיל חודשיים
בחשד לדלקת ריאות יש צורך באשפוז.
הטיפול המומלץ לאחר השלמת בירור ספסיס מלא: Ampicillin+ Gentamicin, במקרה של חשד לזיהום S. aureus (מהלך קליני מידרדר, אמפיימה בצילום וכו') יש לטפל באנטיביוטיקה מתאימה, עפ"י חומרת המחלה ובהתייעצות עם מומחה למחלות זיהומיות.
- טיפול בילדים מגיל חודשיים ועד 5 שנים
בקהילה: בילדים עם דרגת מחלה קלה שאינם מקיאים, ניתן לטפל בטיפול פומי ב-Amoxicillin במינון 80-60 מ"ג/ק"ג/יממה מחולק לפעמיים או לשלוש פעמים.
במצבים של עדות לאלרגיה לפניצילין מטיפוס 1 יש להתחיל טיפול במקרוליד.
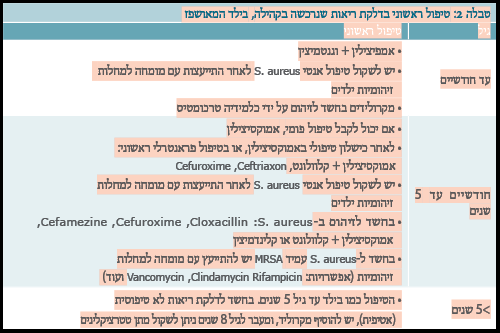
באשפוז:
- אם יכול לקבל טיפול פומי - אמוקסיצילין. במקרה של כישלון טיפולי באמוקסיצילין, מומלץ להתחיל טיפול באמוקסיצילין + קלוולונאט, Cefuroxime או Ceftriaxon. יש לשקול טיפול אנטי S. aureus לאחר התייעצות עם מומחה למחלות זיהומיות ילדים.
- בילדים עם חשד לדלקת ריאות חיידקית בחומרה בינונית או קשה, ובילדים שאינם יכולים לקבל טיפול פומי (הקאות) ניתן לטפל באחד מהטיפולים האפשריים הבאים:
- Penicillin G (200,000 יחידות/ק"ג/יממה, מחולק ל-4 מנות, מינון מרבי ליממה 20 מיליון יחידות)
- Ampicillin (100 מ"ג/ק"ג/יממה מחולק ל-4 מנות)
- צפלוספורינים דור 3, (כמו Ceftriaxone 50 מ"ג/ק"ג/יממה במנה אחת בכל יום, מקסימום 2 גר'/יממה)
- Cefuroxime (במינון של 150 מג'/קג'/יום מחולק ל-3 עד 2.25 גר' ליום)
- יש לשקול אם לתת טיפול זה לנוכח עמידות גוברת של פנוימוקוקים נגד צפלוספורינים.
- במקרה של חשד לזיהום S. aureus (מהלך קליני מידרדר, אמפיימה בצילום וכו') יש לטפל באנטיביוטיקה מתאימה.
- דוגמאות לתרופות אנטיביוטיות בעלות טווח פעילות אנטי-סטפילוקוקלית: מקבוצת הפניצילינים עם עמידות לפניצילינז, Cloxacillin=Orbenil, צפלוספורינים דור ראשון, Cefuroxime, אמוקסיצילין + קלוולונט או קלינדמיצין.
בחשד לחיידק עמיד, כגון: MRSA Vancomycin, במינון 40 מ"ג/ק"ג/יממה מחולק ל-4 מנות ביממה, מינון מקסימלי 2 גר'/מנה/ליום, עפ"י חומרת המחלה ובהתייעצות עם מומחה למחלות זיהומיות.
- טיפול בילדים גדולים מגיל 5 שנים
בקהילה: הטיפול הראשוני הינו ע"י Amoxicillin.
במצבים של עדות לאלרגיה לפניצילין מטיפוס 1 וכן בחולים עם חשד גבוה לזיהום ממיקופלזמה (סרולוגיה חיובית, למשל) - טיפול במקרולידים (אריתרומיצין, אזיתרומיצין או קלריתרומיצין).
באשפוז: כמו בילד עד גיל 5 שנים.
בחשד לדלקת ריאות לא טיפוסית (אטיפית) יש להוסיף מקרוליד, ומעבר לגיל 8 שנים ניתן לשקול מתן טטרציקלינים. (יש לציין שהטיפול במקרולידים בזיהום S. aureus אינו מיטבי עקב עמידות גבוהה לתכשירים אלו בקרב חיידקים רגישים לפניצילין ועמידות גבוהה אף יותר בקרב חיידקי MRSA).
טיפול בחולים במצב קליני קשה
- יש להתייעץ עם מומחה למחלות זיהומיות לגבי הטיפול האנטיביוטי.
- יש לתת טיפול פרנטרלי רחב טווח, הכולל התייחסות למחוללים שונים ופעילות אנטי-סטפילוקוקלית.
טיפול בחולים מדוכאי חיסון (CF ,HIV, אונקולוגים וכו')
- יש להתייעץ עם מומחה למחלות זיהומיות לגבי הטיפול האנטיביוטי.
- יש לתת טיפול פרנטרלי רחב טווח, הכולל התייחסות למחוללים שונים ופעילות אנטי-סטפילוקוקלית.
נספח א
אוכלוסייה בסיכון: תינוקות וילדים (עד גיל 18 שנים) (על פי חוזר מנכ"ל משרד הבריאות)
- מחלות ריאה כרוניות קשות, כגון: CF, דיסאוטונומיה או BPD, וילדים עם אסתמה שזקוקים לטיפול מניעתי או מקבלים טיפול מניעתי (לא כולל Wheezing Babies וילדים עם Viral Induced Asthma)
- . מחלות לב כרוניות
- מחלות חסר חיסוני, כולל סרטן, נשאי HIV, חולים לאחר השתלה, חולים המקבלים טיפול אימונוסופרסיבי, חולים המקבלים סטרואידים (לפחות שבועיים מעל 20 מ"ג פרדניזון ליום ובילדים פחות מ-20 ק"ג מעל 1 מ"ג לק"ג ליום) של פרדניזון, ועד שבועיים מהפסקת הטיפול
- סוכרת ומחלות מטבוליות כרוניות
- מחלת כליות כרונית
- המוגלובינותטיות
- מחלות נוירולוגיות ונוירו-מוסקולריות
- נערות בהיריון בטרימסטר שני או שלישי
- השמנה חולנית במתבגרים (Morbid Obesity)
- ילדים המקבלים טיפול ממושך באספירין(מחשש ל-Reye Syndrome)
נספח ב
הגדרה קלינית של מחלה קשה רספירטורית במבוגרים ובילדים (על פי חוזר מנכ"ל משרד הבריאות מספר 9):
טכיפנאה - מספר נשימות גבוה כאשר חום הגוף תקין (עד גיל חודשיים - מעל 60 בדקה, גיל 12-2 חודשים - מעל 50 בדקה, גיל 12 חודשים עד 5 שנים - מעל 40 בדקה, מעל גיל 5 שנים - מעל 30 לדקה); חום מתחת ל-C°35; לחץ דם סיסטולי נמוך; הפסקת נשימה (אפנאה) כיחלון או חיוורון; נשימתית: רטרקציות, אנחות, ממצאים בהאזנה של דלקת ריאות או צפצופים (לא כולל צפצופים ללא חום או סימני שפעת אחרים); ריווי חמצן מתחת ל-90% באוויר החדר; נוירולוגית: בלבול, לתרגיה, קישיון עורף או סימנים נוירולוגיים אחרים. ירידה משמעותית בתפקוד, אי שתייה, הקאות תכופות (לפי חוזר מנכ"ל משרד הבריאות, ראה נספח).


 כניסה
כניסה  עקבו אחרינו בפייסבוק
עקבו אחרינו בפייסבוק