דיכאון - Depression
ערך זה נמצא בבדיקה ועריכה על ידי מערכת ויקירפואה, וייתכן כי הוא לא ערוך ומוגה.
| דיכאון - מבוא | ||
|---|---|---|
| Depression - introduction | ||
| יוצר הערך | פרופ' חווה טבנקין וד"ר זאב וינר | |
דיכאון הוא מצב רפואי נפוץ המתאפיין בתקופות ממושכות של מצב רוח ירוד, הערכה עצמית נמוכה ותחושות עזות של עצבות וייאוש. ישנה חשיבות רבה לגילוי וטיפול מוקדם ככל שניתן, שכן תסמיני דיכאון עלולים להשפיע על התפקוד היומיומי של החולה. דחיית הטיפול עלולה להחמיר את תסמיני המחלה ולפגוע באיכות החיים של החולה. דיכאון טיפוסי (קל, בינוני או קשה) עשוי להיגרם ממכלול של גורמים גנטיים, ביולוגיים, סביבתיים ופסיכולוגיים.
אפידמיולוגיה1
סקר בריאות לאומי שנערך בישראל בשנת 2005 מצא כי 8.5% מכלל האוכלוסייה מעל גיל 21 דיווחו כי הם סבלו מתסמינים של דיכאון במהלך חייהם. אחוז זה דומה לאחוז המדווחים על מחלות לב (8.7%) או סוכרת (8.1%) וכפול מאחוז המדווחים על סרטן (% 3.4). על אף שמחלת הדיכאון נפוצה בקרב מגוון רחב של אוכלוסיות, ישנן קבוצות שלהן סיכון גבוה לחלות בדיכאון, כגון: נשים לאחר לידה, אנשים לאחר התקף לב, אנשים בתקופת אבל, אנשים הסובלים ממחלות פרקינסון או טרשת נפוצה.
מנגנון ביולוגי
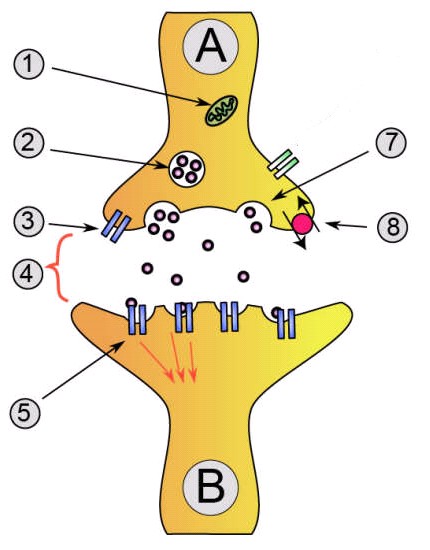
כיום ידוע שבנוסף לגורמים פסיכולוגיים, סביבתיים וגנטיים, העלולים לגרום לדיכאון, קיים גם בסיס ביולוגי. דיכאון מתפתח כאשר ישנה הפרה באיזון מוליכים עצביים (נוירוטרנסמיטורים) במערכת העצבים המרכזית. וויסות חומרים המוליכים העצביים הוא בסיס הפעילות של מרבית התרופות נוגדות הדיכאון: תרופות אלה מעכבות את החזרה (Reuptake) של סרוטונין, נוראפינפרין או הדופאמין מהמרווח הבין תאי (סינפסה) אל התא הקודם (התא הפרה סינפטי) ובכך מעלות את רמת הנוירוטרנסמיטורים הללו במרווח הבין תאי.
A - תא עצב משדר (קדם-סינפטי)
B - תא עצב קולט (בתר-סינפטי)
1. מיטוכונדריון
2. שלפוחית סינפטית המכילה מוליכים עצביים כגון סרוטונין, נוראדרנלין ודופמין
3. קולטן עצמי
4. מרווח סינפטי דרכו מפעפע מוליך עצבי (סרוטונין/ נוראדרנלין/ דופמין)
5. קולטנים בתר-סינפטיים המופעלים על ידי המוליך העצבי
6. תעלת סידן
7. מוליכים עצביים נפלטים למרווח הסינפטי
8. משאבה לספיגה חוזרת של מוליך עצבי
תסמינים
תסמיני דיכאון עשויים להופיע במשך תקופות קצרות או ארוכות. על פי ספר האבחנות הבינלאומי ICD-102, דיכאון טיפוסי בא לידי ביטוי בתסמינים הבאים:
- מצב רוח ירוד שאינו מגיב לנסיבות חיצוניות
- הפחתת אנרגיה וירידה בפעילות
- חוסר עניין והנאה
- ירידה בתחומי העניין והפחתה בתחושות עונג
- קשיי ריכוז
- עייפות ניכרת אפילו לאחר מאמץ קל מאוד
- הפרעות שינה
- הפחתה בביטחון העצמי וההערכה העצמית
- רגשות אשמה
- תחושת חוסר ערך
- תסמינים גופניים
- יקיצה מוקדמת
- תסמינים גופניים
- האטה בתפקודים פסיכו-מוטורים
- אובדן תאבון/משקל
- אובדן חשק מיני.
כאשר מופיעים תסמינים אלה לתקופה ארוכה, במשך שבועיים רצופים לפחות, מוגדר המצב כדיכאון. בהתאם למספר התסמינים וחומרתם ניתן להעריך את דרגת הדיכאון (קל, בינוני או קשה).
דיכאון קל
המצאות של 2-3 מהתסמינים הרשומים לעיל. התסמינים בדרך כלל יפריעו לחולה, אך סביר להניח שהוא יוכל להמשיך במרבית פעילותיו.
דיכאון בינוני
המצאות של 4 או יותר מהתסמינים הרשומים לעיל. החולה מרגיש קושי להמשיך את פעילותיו היומיומיות.
דיכאון קשה, ללא תסמינים פסיכוטיים
המצאות כמה מהתסמינים הרשומים לעיל. תסמינים אלה מופיעים בעוצמה ניכרת, בעיקר אובדן ערך עצמי, תחושות אשמה וירידה בביטחון העצמי. במצב זה החולים חווים באופן שכיח מחשבות/פעולות אובדניות ולעיתים אף תסמינים פיזיים.
דיכאון קשה, עם סימנים פסיכוטיים
אפיזודה דיכאונית קשה (כמתואר לעיל) המלווה בהזיות, אשליות, האטה פסיכומוטורית או קהות חושים חמורה שאינה מאפשרת תפקוד חברתי תקין. מצב זה עלול לסכן חיים (עקב ניסיונות התאבדות, התייבשות או הרעבה).
תסמינים גופניים
תסמינים גופניים נפוצים בדיכאון, ולמעשה, כאבים מעורפלים ומיחושים הם לעתים קרובות התסמינים העיקריים של דיכאון. תסמינים אלה כוללים כאב פרקים כרוני, כאבי גפיים, כאבי גב, בעיות במערכת העיכול, עייפות, הפרעות שינה, שינויים בפעילות פסיכומוטוריים, ושינויים בתיאבון. חולים רבים פונים לייעוץ רפואי מדווחים אך ורק על תסמינים אלה, עובדה המקשה על אבחון דיכאון. לדיכאון וכאב גופני יש קשר ביולוגי של סיבה ותוצאה, שכן הנוירוטרנסמיטורים המשפיעים על כאב ומצב הרוח הם סרוטונין ונוראפינפרין.
אבחנה
במקרים בהם סובל החולה מתסמינים משך תקופה ארוכה (לפחות שבועיים) יש לבצע בדיקות דם ובדיקה גופנית על מנת לשלול גורמים אחרים לתסמינים. הרופא יבחן את סוג התסמינים ועוצמתם ועל פי האבחון ייקבע סוג הטיפול.
טיפול
ניתן לטפל בדיכאון ובמרבית המקרים אף להחלים ממנו. גילוי וטיפול מוקדם של מחלת הדיכאון יפחיתו את הסיכון להחמרת המחלה ואת ההשפעות הנלוות של הדיכאון על התפקוד היומיומי של החולה. במקרים קשים יותר של דיכאון מומלץ לשלב בין טיפול תרופתי לטיפול לא תרופתי.
טיפול לא תרופתי
קיים מגוון רחב של טיפולי פסיכותרפיה (טיפול בשיחה) לטיפול בדיכאון. רוב שיטות הטיפול נעשות באמצעות שיחה המונחית על ידי אנשי מקצוע, כגון: פסיכותרפיסט, פסיכיאטר, פסיכולוג, עובד סוציאלי, מרפים בעיסוק ועוד. מטרת טיפול בשיחה היא לעזור למטופל לזהות ולהפסיק מחשבות שליליות, וללמד אותו כיצד להחליף אותן עם מחשבות חיוביות ובריאות יותר. אמצעים משלימים לטיפול בדיכאון כוללים שמירה על שגרת חיים, מפגש עם אנשים, יציאה מחוץ לבית ופעילות גופנית. נמצא כי טיפול לא תרופתי המשולב עם טיפול תרופתי הנו היעיל ביותר בהפחתת הדיכאון.
טיפול תרופתי
קיים מגוון רחב של טיפולים יעילים ובטוחים לדיכאון ומחקרים קליניים הראו שתרופות שונות לטיפול בדיכאון הן בעלות יעילות דומה. הטיפולים התרופתיים המקובלים לטיפול בדיכאון הם תרופות סינטטיות (המופקות ממקור כימי) ותרופות ממקור צמחי. החלטת הרופא באיזו תרופה לבחור מבוססת על תופעות הלוואי האופייניות לכל תרופה, סבילות החולה לתרופה, הסבירות להתמיד בנטילת התרופה וכן שיקולי עלות התרופה לחולה.
ככלל, תרופות נוגדות דיכאון אינן גורמות להתמכרות.
| עמודה 1 | שמות משפחה בישראל | עמודה 3 | עמודה 4 | |
|---|---|---|---|---|
| גברים | מספר | כ | א | ק |
| כהן | 60,779 | ג | ל | ר |
| לוי | 53,550 | ד | ך | פ |
דגלים אדומים
ביבליוגרפיה
- סקר בריאות לאומי: שכיחות הפרעות נפשיות בישראל, 2005
קישורים חיצוניים
המידע שבדף זה נכתב על ידי פרופ' חווה טבנקין- מנהלת המחלקה לרפואת משפחה, מחוז צפון. ד"ר זאב וינר- מומחה לפסיכיאטריה ולרפואת משפחה


 כניסה
כניסה  עקבו אחרינו בפייסבוק
עקבו אחרינו בפייסבוק