מסטוציטוזיס מערכתית - Systemic mastocytosis
| מסטוציטוזיס מערכתית | ||
|---|---|---|
| Systemic mastocytosis | ||
| 250px | ||
| יוצר הערך | פרופ' יוסי מקורי וטל מקורי | |
מסטוציטוזים מערכתית (מ"מ) הינה ביטוי לשגשוג תאי פיטום (mast cells) והצטברותם ברקמות שונות. הביטוי הקליני של תופעה זו הינו תוצאה של השפעות מתווכי תאי הפיטום עקב הפרשה מוגברת שלהם או תוצאה של נזק רקמתי בעקבות שגשוג תאים אלו כפי שנמצא במחלות מיאלו-פרוליפרטיביות. הביטוי העורי של מ"מ תואר לראשונה ב 1869 כאשר Nettleship ו Tay תארו את הנגעים העוריים המאפיינים אורטיקריה פיגמנטוזה (UP) - נגעים מקולופפולריים קבועים בעלי גוון חום-אדמדם הנוטים להגיב לחיכוך מכני בהופעת אורטיקריה מקומית (סימן ע"ש Darier). ב 1949 תאר Ellis חולה עם UP בו נמצאה הסננת תאי פיטום באיברים שונים כמו מח העצם, טחול, כבד ובלוטות הלימפה: מימצא שהגדיר לראשונה את המעורבות הרב-מערכתית במחלה זו.
אטיולוגיה ופתוגנזה
מקור תאי הפיטום הינו תאי – אב במח העצם הנושאים את סמן פני השטח CD34. במצב נורמלי, תאים אלו מגיעים לרקמות השונות ורק שם, עקב השפעת גורמים מקומיים מגיעים להבשלתם המבנית והתפקודית. גורם הגידול העיקרי הינו גורם תאי הגזע (stem Cell Factor-SCF) המיוצר בעיקר ע"י פיברובלסטים. גורם גידול זה מתקשר לקולטן ספציפי המצוי עפ"נ תאי הפיטום (c-Kit) שהינו בעל פעילות של טירוזין קינאז, ומעורר נתיבי העברת אותות הגורמים לשגשוג , הבשלה וחיות (( survival של תאים אלו. שפעול פתולוגי של קולטן זה עקב מוטציה בקודון 816 שבעטיה הוחלפה חומצת האמינו אספרטית בוואלין נמצא ב 93% מחולי מ"מ. מוטציה זו מקבעת את הקולטן במצב של שפעול מתמיד הנובע מזרחון מתמשך (autophosphorylation) עובדה הגורמת לשגשוג בלתי מבוקר של תאי הפיטום. יש לציין כי נוכחות המוטציה הספציפית אינה קיימת בכל מקרי המ"מ וכמו כן ראוי לזכור כי בשנים האחרונות אנו עדים לזהויין של מוטציות נוספות באזורים שונים של c-kit. נוכחות המוטציה אינה קובעת בהכרח את מידת פעילות המחלה או התקדמותה אולם הינה חיונית לצורך הגדרת התופעה השגשוגית כמונוקלונלית.
התבטאות קלינית
בכ 90% מילדים ומבוגרים עם מ"מ קיימת מעורבות עורית. המימצא השכיח ביותר הינו UP כמתואר לעיל אולם קיימות תופעות נוספות נדירות יותר כמו solitary mastocytoma - מימצא נודולרי או מקולרי בודד בעל גוון אדום-חום המופיע בד"כ בחודשים הראשונים לחיי התינוק ונעלם ספונטנית במהלך שנות הילדות. תמונה עורית מפושטת המתבטאת ב erythroderma כלל גופית ומוגדרת כ diffuse cutaneous mastocytosis מופיעה גם היא בתקופת הילדות ומתבטאת בהסננה נרחבת של תאי פיטום בדרמיס עם תוצאות מאוחרות של התעבות העור ולעיתים התפתחות תמונה שלפוחיתית. בניגוד לצורות העוריות האחרות, צורה זו מתלווה בד"כ למחלה סיסטמית ולכן תתבטא גם בתופעות אחרות שיוזכרו בהמשך. תופעה עורית נוספת הינה (TEMP) Telangiectasia macularis eruptive persants המתייצגת במקולות טלאנגיאקטטיות על רקע של נגעי עור שחומים. תופעה זו קיימת בעיקר במבוגרים ויכולה להופיע במקביל ל UP .
הסימנים והתסמינים המאפיינים מ"מ הינם כאמור ביטוי לשגשוג תאי הפיטום באיברים שונים או להפרשת המתווכים הכימיים האגורים ו/או המיוצרים ע"י תאים אלו. לפיכך, המחלה יכולה להתייצג ע"י תופעות רבות ובלתי ספציפיות כמו התקפי הסמקה, אנגיואדמה, כאבי בטן ודיספפסיה, שלשול, התעלפויות, כאבי עצמות וחולשה ממושכת. התופעות הגסטרואינטסטינליות יכולות להחמיר עקב אלכוהול, מאכלים מתובלים, ומצבי עקה שונים (stress). סימפטומים מפושטים כמו חום, ירידה במשקל, שכיחים יותר בצורות האגרסיביות של המחלה (ראה להלן) או כאשר היא נלווית למחלה המטולוגית ממארת שאינה של תאי פיטום. תופעות קליניות נוספות שהינן ביטוי להפרשת מתווכי תאי פיטום כוללות ארועים אנפילקטיים תכופים, מחלה פפטית, אורטיקריה ממושכת, נזלת ותמונה נשימתית-אסטמתית. מהאמור לעיל ניכר כי האופי הלא-ספציפי של התופעות הקליניות יכול לגרום לעיכוב באבחון המחלה אם זו אינה מתבטאת בתופעות העוריות האופייניות. עדות להסננת איברים ע"י תאי פיטום תתבטא בהסננה ניכרת במח העצם (מעל 30%) בהגדלת איברים כמו כבד, טחול, וב. לימפה (כל אלו מוגדרים כמימצאים מקב' B). בשלבים מתקדמים של המחלה תופענה תופעות של פגיעה באברי מטרה עקב הסננה מסיבית של תאי הפיטום שתתבטאנה ביתר ל.ד. פורטלי ומיימת, היפרספלניזם, תת-ספיגה (ירידת משקל והיפואלבומינמיה), אוסטאופורוזיס ובעטיה שברים פתולוגיים ו pancytopenia: מימצאים מקב' C. ראוי לציין כי ארועי אנפילקסיס ללא אטיולוגיה ברורה או תגובות שכאלה בעקבות עקיצת דבורניים ללא איתור נוגדני IgE בתבחיני עור או בבדיקות דם ספציפיות מחייבים ברור לשלילת אפשרות של מ"מ שכן עליה קבועה בערכי טריפטאז (כפי שיצויין להלן) או עדות להסננת מח עצם ע"י תאי פיטום תוארו בחלק ממקרים אלו.
אבחון
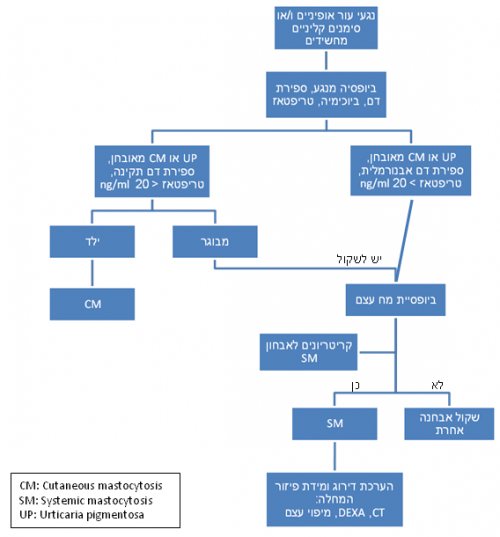
יש לחשוד במ"מ בעקבות תופעות קליניות המעידות על שפעול תאי פיטום כפי שתוארו לעיל ובעיקר בנוכחות מימצאים המתאימים ל UP (תרשים מס' 1) . ארגון הבריאות העולמי קבע קריטריונים לאבחון המחלה: נוכחות קריטריון עיקרי (major) אחד בצרוף קריטריון משני (minor) אחד או קיום שלושה משניים מאשרים את האבחנה (טבלה 1).
|
דרוג המחלה (Staging)
לאחר האבחון הראשוני של מ"מ לפי המתואר לעיל, מתבקש ברור נוסף לאפיון מידת פיזור המחלה וחומרתה. חולים עם מ"מ מסווגים לשתי קבוצות עקריות:
- מסטוציטוזיס עורית (cutaneous mastocytosis ) - המוגבלת בד"כ לעור עם מעורבות מערכתית מינימלית. תופעה זו נפוצה בעיקר בילדות ובד"כ נסוגה בתקופת ההתבגרות. רמת הטריפטאז בדם נמוכה מ 20 נ"ג/מ"ל וכן אין צורך בבצוע בדיקת מח העצם בהיעדר סימפטומים בגילאים צעירים אלו.
- מסטוציטוזיס מערכתית – המחולקת לקטגוריות נוספות עפ"י מידת חומרת המחלה ופיזורה כמתואר בטבלה מס' 2.
|
- SM –systemic mastocytosis;
- ISM – indolent SM;
- SM-AHNMD – SM with associated hematologic non-mast cell lineage disease;
- ASM – aggressive SM;
- MCL – mast cell leukemia
הערכת חומרת המחלה ומידת פיזורה (staging) תכלול בדיקות כמו מיפוי עצמות, צפיפות עצם ו CT של חזה בטן ואגן (תרשים מס' 1).
טיפול
הטיפול בכל חולי מ"מ מכוון בעיקרו לשתי מטרות:
- מניעת חשיפה לגורמים המעוררים שפעול תאי פיטום ושחרור מתווכים כימיים.
- טיפול סימפומטי בהשפעות המתווכים המופרשים מתאי הפיטום.
אפשרות טיפולית בתרופות להקטנת/האטת התהליך הגידולי שמורה רק למקרים החמורים כמו מ"מ אגרסיבית, מ"מ המלווה ממאירות המטולוגית אחרת או לויקמיה של תאי פיטום. לדוגמה, חולה הסובל מהשפעות מתווכי תאי הפיטום כמו תופעות ממושכות במע' העיכול ואף התקפי אנפילקסיס אולם ללא תסמינים מקב' C , לא יוגדר כסובל ממסטוציטוזיס אגרסיבית (טבלה 2 ) ולכן לא יהיה מועמד לקבלת טיפול ציטוטוקסי להקטנת העומס הגידולי (cytoreductive).
טיפול מונע יכלול הצטיידות בערכת חרום הכוללת מזרק אפינפרין (Epipen) וטב' אנטי-היסטמיניות לחולים שחוו ארועים אנפילקטואידיים. יש להנחות את החולים להמנע מתרופות או מאכלים שיכולים להחמיר תופעות מתווכי תאי הפיטום כמו אלכוהול, NSAIDs , נרקוטיקה, קודאין ומורפין ונגזרותיו, חומרי הרדמה שונים וכד' (ראה טב' 5 במאמר מס' 1 ). יש להמליץ גם על הפחתת מאמץ גופני או חשיפה לחום ולהתוות הכנה ספציפית טרם חשיפה לחומרי-ניגוד להדמיה רנטגנית. חשובה הימנעות מעקיצת חרקים/דבורניים והפניה לאבחון אלרגי בנידון ומתן טיפול חיסוני/אימונותרפי בהתאם למתקבל באנמנזה ספציפית.
הטיפול הסימפטומטי בהשפעות מתווכי תאי הפיטום הינו חיוני בכל חולי מ"מ וכולל אנטי-היסטמינים מקב' H1 ו H2. מתן כרומוגלוקט (מייצב תאי פיטום) בבליעה הינו אפשרות טיפולית להקלת תסמינים במע' העיכול. תופעות דיספפטיות תטופלנה ע"י חוסמי H2 ו .PPI אוסטאופורוזיס תטופל כמקובל ע"י ויטמין D בתוספת תכשירי סידן וביספוספונטים.
הטיפול הכמותרפי והאימונומודולטורי במקרים הקשים של מ"מ הינו מאכזב עד עתה. מישלבים טיפוליים הכוללים אינטרפרון אלפא בתוספת סטרואידים או קלדריבין ( 2CdA ) נמצאו יעילים רק ב 20-40% מהמטופלים.
כיוון טיפולי אפשרי הינם מעכבי טירוזין קינאז (שישפיעו על שפעול קולטן ה KIT). למרבה האכזבה, Imatinib (גליבק), המוכרת כתרופה יעילה בלוקמיה מיאלואידית כרונית, נמצאה כבלתי יעילה כלפי תאי פיטום הנושאים את המוטציה בקודון 816 (ראה להלן). ניתן לשקול טיפול בתרופה זו בחולים נעדרי המוטציה הנ"ל. מאידך, מעכבי טירוזין קינאז חדשים כמו Dasatinib וMidostaurin , נמצאים כעת בשלבים מתקדמים של ניסויים קליניים עם תוצאות ראשוניות מעודדות.
פרוגנוזה
תלויה בדרגת חומרת המחלה כמצויין בטבלה מס' 2.
דגלים אדומים
ביבליוגרפיה
- Bains SN and Hsieh FH. Current approaches to the diagnosis andtreatment of systemic mastocytosis. Ann Allergy Asthma Immunol 104:1, 2010.
- Pardanani A and Tefferi A. Systemic mastocytosis in adults: a review on prognosis and treatment based on 342 Mayo Clinic Patients and current literature. Current Opin Hematol 2010.
- Pardanani A. Systemic mastocytosis in adults: 2012 update on diagnosis, risk stratification and management. Am J Hematol 87:402, 2012.
הערות שוליים
- ↑ סמני שטח אלו אינם מבוטאים עפ"נ תאי פיטום נורמליים. נוכחותם מעידה על תאים פתולוגיים.
- ↑ טריפטאז הינו אנזים האגור בתאי פיטום ואשר מהווה סמן לדגרנולציה של תאים אלו. ריכוזו יעלה באורח זמני לאחר תגובה אנפילקטית לכן יש לאשר שהרמה הנמדדת קבועה. קריטריון זה (> 20נ"ג/מ"ל) נמצא ברמת רגישות של כ 90% וסגוליות של 98% באבחון מ"מ.
קישורים חיצוניים
המידע שבדף זה נכתב על ידי פרופ' יוסי מקורי- מרכז רפואי מאיר, כפר סבא וביה"ס לרפואה ע"ש סאקלר, אוניברסיטת ת"א וטל מקורי - ביה"ס לרפואה, האוניברסיטה העברית, ירושלים


 כניסה
כניסה  עקבו אחרינו בפייסבוק
עקבו אחרינו בפייסבוק