קרצינומה אדרנוקורטיקלית - Adrenocortical carcinoma
| עקרונות בכירורגיה | ||
|---|---|---|

| ||
| שם המחבר | ד"ר צבי קויפמן | |
| שם הפרק | כירורגיה של הבלוטות האנדוקריניות | |
לערכים נוספים הקשורים לנושא זה, ראו את דף הפירושים – יותרת הכליה
קרצינומה אדרנוקורטיקאלית (אק"ק), היא גידול ממאיר שמקורו בקליפת בלוטת יותרת הכליה. גידול זה נחשב נדיר עם היארעות מדווחת של 2-1 מקרים למיליון אנשים בשנה במדינות מערביות. קיימים שני שיאים של גיל הופעת הגידול: בילדות עד גיל חמש ובעשורים רביעי וחמישי לחיים. הגידול שכיח מעט יותר בנשים (59%) ביחס לגברים. מספר עבודות הראו כי ישנה עליה בסיכון לפתח גידול זה עם שימוש בגלולות או עישון.
תסמינים קליניים
בכ-50% מהחולים הגידול מפריש הורמון שמקורו בבלוטת יתרת הכליה הגורם להסתמנות ייחודית: במבוגרים שכיח למצוא הפרשה מוגברת של הורמון הקורטיזול. הפרשת יתר של הורמון זה עלולה לגרום לתסמונת קושינג, שביטוייה לחץ דם גבוה, סכרת, חולשת שרירים והפרעה פסיכיאטרית. לעיתים נלווית לתסמונת זו הפרשת יתר של הורמוני המין הזכריים (טסטוסטרון, אנדרוסטנדיון) הגורמת בנקבות לתשעורת יתר, או התקרחות בגברים, הפרעות במחזור והעמקה של הקול. הסתמנויות נדירות של אק"ק יכולות להיות גידול המפריש הורמון מין נקבי (אסטרוגן) הגורם בגברים להגדלת שד והצטמקות אשכים ובנשים להפרעות במחזור. בנוסף, תתכן הפרשת יתר של אלדוסטרון - הורמון המשמש בוויסות לחץ דם ושמירה על משק האשלגן והמלח בגוף. כתוצאה מכך החולים עלולים לסבול מיתר לחץ דם ורמות נמוכות של אשלגן בדם. בילדים, הביטוי העיקרי הוא יתר הפרשה של הורמוני מין זכריים והתבגרות מוקדמת עם או בלי תסמונת קושינג (נדיר תסמונת קושינג בלבד). בכמחצית מהמקרים הגידול איננו מפריש ומאובחן עקב תלונות על מלאות בטנית, כאבי בטן, בחילות או הקאות וממצא של גוש בטני בבדיקה גופנית. אחוז לא מבוטל של גידולי אק"ק מתגלה באופן מקרי בהדמיית בטן. גידולים שאינם מפרישים נוטים להופיע בגיל מבוגר יותר ולהתקדם מהר יותר לעומת גידולים מפרישים. בכ-20% מהחולים מוצאים מחלה גרורתית בעת האבחנה.
בירור אבחנתי בחולה עם חשד לקרצינומה אדרנוקורטיקאלית
בירור הורמונאלי
בגבר עם הגדלת שד או הקטנת אשכים הבדיקות כוללות: מבחן דיכוי דקסהמטזון 1 מ"ג, איסוף שתן לקורטיזול ל-24 שעות, רמת ACTH. באישה עם הפרעות במחזור: אסטרדיול, אסטריול. באישה עם תשעורת, התקרחות גברית, קול עבה: רמת טסטוסטרון, אנדרוסטנדיון. בדיקה אקראית של אלדוסטרון בדם+PRA [בחולה עם יתר לחץ דם ואשלגן נמוך בדם]. איסוף שתן ל-24 שעות לקאטכולאמינים ומטהנפרינים (לשלילת גידול מפריש אדרנלין/נוירו אדרנלין). כאמור לעיל, הפרשת קורטיזול ביתר הינה ההפרעה ההורמונאלית השכיחה באק"ק. יש לשלול תסמונת קושינג על ידי איסוף שתן לקורטיזול ל- 24 שעות או על-ידי ביצוע מבחן דיכוי דקסהמטזון 1 מ"ג (מתן דקסהמטזון 1 מ"ג בלילה ולקיחת רמות קורטיזול בבוקר שלמחרת) וקביעת רמת ACTH (נמוכה באק"ק). אבחנה של הפרשת אלדוסטרון ביתר נעשית על ידי בדיקת דם בה מודדים יחס אלדוסטרון: רנין. בחשד ליתר הפרשה של הורמוני המין הנשיים יש לקחת בדיקת דם לאסטריול (E1) ו-3|17 אסטרדיול (E2). באישה עם קליניקה המתאימה לעודף הפרשה של הורמוני המין הגבריים יש לברר רמת הורמונים זכריים בדם. טרם החלטה על ניתוח כריתת אדרנל, יש לשלול כי הגוש ביתרת הכליה הינו גידול המפריש קטכולאמינים (אדרנלין, נוירואדרנלין). שלילת הפרשת קטכולאמינים נעשית באמצעות איסוף שתן לקאטכולאמינים ומטהנפרינים ל-24 שעות.
הערכה הדמיתית
הסמן הטוב ביותר המעיד על ממאירות של גוש אדרנלי הינו גודל הגידול בהדמייה: באק"ק גודל ממוצע של גידול באבחנה הינו 12 ± 6 ס"מ. ה- CT- בחתכים דקים מהווה בדיקת הבחירה לגילוי מסה ביותרת הכליה ולאבחנה בין מסה שפירה לממאירה. גידול ממאיר לרוב לא אחיד עם גבולות בלתי סדירים. בנוסף, ניתן למצוא הסתיידויות, שטפי דם, חדירה מקומית של הגידול, התפשטות לווריד הנבוב התחתון, לבלוטות לימפה או גרורות.
ל-MRI יעילות דומה לזו של CT באבחנה בין גידול שפיר לממאיר. מיפוי FDG-PET יעיל בעיקר באיתור מחלה גרורתית. ביופסיה (FNA/core biopsy) לא מומלצת לאור אפשרות של זריעת תאי הגידול לאורך מסלול הביופסיה וערך אבחנתי המוטל בספק. יש טעם לביצוע ביופסיה רק כאשר קיימת בחולה ממאירות אחרת, לשלילה של גרורה לבלוטת יתרת הכליה. בחולה עם אק"ק הסובל מכאבי עצמות יש לבצע בנוסף מיפוי עצמות.
הערכה פתולוגית
בדומה לגודל הגידול כמדד לממאירות בהדמיה, משקל הגידול מסייע באבחנה פתולוגית בין גידול ממאיר לשפיר: גידול ממאיר לרוב במשקל>100 גרם, שפיר 50-20 גר'. צביעה ל-67-KI (כמדד להתרבות של תאי הגידול) מעל 5% מרמזת על קיום של גידול ממאיר.
- Staging של הגידול
- שלב 1 - גידול מוגבל לבלוטת יתרת הכליה, קוטר גידול מרבי קטן מחמישה ס"מ.
- שלב 2 - גידול מוגבל לבלוטת יתרת הכליה, קוטר מרבי מעל חמישה ס"מ.
- שלב 3 - חדירה של הגידול דרך הקופסית אך ללא מעורבות איברים או בלוטות לימפה אזוריות.
- שלב 4 - חדירת הגידול לאיברים סמוכים, בלוטות לימפה או גרורות
מרוחקות.
האתרים השכיחים להופעת גרורות מאק"ק: כבד, ריאות, בלוטות לימפה ועצמות.
טיפול
טיפול ניתוחי
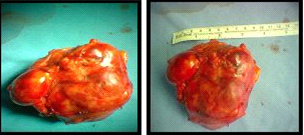
הטיפול הניתוחי הינו טיפול הבחירה בשלבים 3-1. כריתת הגידול עם שוליים נקיים היא המנבא הטוב ביותר להישרדות בטווח הרחוק (תמונה 9.14).
בכמחצית מהחולים שעברו ניתוח רדיקאלי והגיעו לריפוי ניתוחי או /ו הורמונאלי יפתחו הישנות מקומית של הגידול או גרורות מרוחקות כעבור מספר שנים עקב קיום גרורות מיקרוסקופיות בזמן הניתוח.
יש לשקול ניתוח חוזר בהישנות מקומית של המחלה או בקיום גרורות בודדות בריאות או בכבד.
הורדת נפח הגידול (Tumor Debulking) במחלה ראשונית מפושטת-שנוי במחלוקת. ניתוח בגישה לפרוסקופית - לא מומלץ (עקב חשש לפיזור הגידול וקושי בהשגת שוליים נקיים מגידול). שיעור תמותה המדווח הוא כ-5%.
הקרנות
יעילותן מוגבלת. משמשות בעיקר כטיפול תומך לגרורות בעצמות. אך ישנן עבודות שהראו יעילות במתן הקרנות למיטת הגידול (Gy50-60 ) לאחר ניתוח בשלב 3 או בשלב 2 בסיכון גבוה (כאשר קוטר הגידול >12 ס"מ, פיזור גידול בזמן ניתוח, פגיעה בקופסית של הגידול).
טיפול תרופתי
מטרת הטיפול התרופתי כפולה: שליטה בהפרשת יתר של ההורמונים על-ידי תאי הגידול והשגה של הפוגה חלקית או מלאה. טיפול תרופתי ניתן בגידול מפושט מקומית, בקיום גרורות מרוחקות, בגידול לא נתיח או לאחר כריתה חלקית. טיפול הבחירה הינו מיטוטן עם או בלי כימותרפיה. מיטוטן הינה תרופה המכילה חומר הדומה בהרכבו למדביר החרקים - DDT. תרופה זו גורמת להרס ישיר של תאי יתרת הכליה הנורמליים והגידוליים וכן לעיכוב בייצור של הורמוני יותרת הכליה (בעיקר קורטיזול). תגובה למיטוטן נצפית בכ-35% והיא תגובה חלקית חולפת (ירידה במסת הגידול וברמת ההורמונים). במקרים נדירים מושגת תגובה מלאה של הגידול הראשוני או במחלה גרורתית. יעילותו של מיטוטן כטיפול משלים לאחר הוצאה מלאה של הגידול בניתוח היא שאלה פתוחה, אך הכף נוטה בעד טיפול זה. מיטוטן ניתן בכדורים במנות של מעל 3 גר' ליום. יש חשיבות לניטור רמת התרופה בדם. רמת תרופה מעל 14 מ"ג לליטר דרושה במטרה לגרום לנסיגת הגידול. רוב החולים אינם סובלים מינונים>6 גרם ליום בטווח הארוך בגלל תופעות לוואי. תופעות הלוואי שדווחו: תופעות במערכת העיכול (בחילות, הקאות, שלשולים) או הפרעות נוירולוגיות (עייפות, סחרחורת, חסר שיווי משקל, בלבול). תוארו מקרים של רעילות כבדית קשה עם טיפול במיטוטן. בנוסף, מיטוטן עלול להעלות רמות כולסטרול (LDL). חלק מתופעות הלוואי שתוארו לעיל אינן נגרמות ישירות מהתרופה אלא מאי ספיקת אדרנל הנגרמת על ידי התרופה. כאמור לעיל, שימוש כרוני במיטוטן גורם הן לירידה בייצור של הורמוני בלוטת יתרת הכליה (בעיקר קורטיזול ואלדוסטרון) על ידי האדרנל התקין והן להאצת תהליך הפירוק של הורמונים אלו. לאור זאת, יש לתת בשילוב עם התרופה תחליף לקורטיזול כגון: הידרוקורטיזון 50 מ"ג ביום , פרדניזון 5 מ"ג ביום או 0.75 מ"ג דקסהמטזון. ניטור המינון נעשה על-פי קליניקה ורמת ACTH בדם. יש לשקול בנוסף מתן תחליף לאלדוסטרון – פלורינף- Fludrocortisone( 0.2-0.1 מ"ג ביום) לפי הצורך (על פי ניטור לחץ דם, אשלגן ורנין).
טיפול כימותרפי
בשל העובדה שמדובר בגידול נדיר, ישנן עבודות בודדות בלבד שבחנו יעילות טיפול כימותראפי בחולים עם אק"ק מפושטת (מקומית/גרורתית). באק"ק ישנו ביטוי חזק של גן המבטא חלבון שמשמש כמשאבה הגורמת לזרימה של חומרים כימותראפיים אל מחוץ לתא ובכך לביטול פעילות הכימותראפיה על תאי הגידול. נמצא כי מיטוטן מעכב את המשאבה ובכך מעלה יעילות הטיפול הכימותראפי. אי לכך, הנטייה היא לשלב טיפול כימותראפי עם מיטוטן. התרופות הכימותראפיות שהוכחו כיעילות בטיפול במחלה מתקדמת הם: ציספלטין (Cisplatin), וקסורוביצין (Doxorubicin), טופוסייד (Etoposide), וינקריסטין((Vincristine וסטרפטוזוטוצין (Streptozocin). ברוב העבודות, נעשה שימוש בציספלטין ו-אטופוסייד עם או בלי מיטוטן עם תגובה של כ-35%. במרבית המקרים, התגובה הייתה חלקית בלבד.
פרוגנוזה
אק"ק הינה מחלה הטרוגנית - חלק מהחולים ישרדו >10 שנים עם מחלה גרורתית, באחרים המחלה דוהרת תוך מספר חודשים ולא מגיבה לטיפול תרופתי. הפרוגנוזה בעיקרה נקבעת על-ידי שלב הגידול באבחנה ומידת הנתיחות של הגידול.
ראו גם
- לנושא הקודם: נירובלסטומה - Neuroblastoma
- לנושא הבא: כריתת יותרת-הכליה כטיפול בשאתות הערמונית והשד
- לתוכן העניינים של הפרק
- לתוכן העניינים של הספר
- לפרק הקודם: בקעים
- לפרק הבא: המערכת הוורידית
המידע שבדף זה נכתב על ידי ד"ר צבי קויפמן, מומחה בכירורגיה, מנהל היחידה לבריאות השד, מרכז רפואי מאיר, כפר סבא


 כניסה
כניסה  עקבו אחרינו בפייסבוק
עקבו אחרינו בפייסבוק