מום בתעלה העצבית - Neural tube defect
ערך זה נמצא בבדיקה ועריכה על ידי מערכת ויקירפואה, וייתכן כי הוא לא ערוך ומוגה.
| סיכומי מיילדות שלב ב' | ||
|---|---|---|

| ||
| שם המחבר | דר' מאור ממן | |
| שם הפרק | מום בתעלה העצבית - Neural tube defect | |
| מועד הוצאה | 2010 | |
1.4-2/1000 לידות חי. המום השני בשכיחותו אחרי מום-לב.
הגורם - מולטיפקטוריאלי. מושפע מהסביבה, דיאטה, חום אימהי, היפרגליקמיה, מין העובר וכו'.
גורמי סיכון ל-NTD
ב-95% מהמקרים לא ניתן לזהות גורמי סיכון מקדימים.
- גורמים גנטיים:
- סיפור משפחתי: רק 5% ממקרי NTD הם משפחתיים.
- מוטציה ב- MTFHR .
- סינדרום גנטי בעבר שידוע כקשור ל-NTD:
מקל-גרובר, ג'רקו-לוין, HARDE - כולם אוטוזומלים רצסיבים עם 25% חזרה. טריזומיה 13 ו-18 וטריפלואידיות גם קשורים ל-NTD, שיעור החזרה שלהם - 1%.
cloacal dystrophy וטרטומה סקרוקוקסיג'אלית - גם קשורים ל-NTD.{{ש]}Amniotic Band- קשור לאננצפלוס וספינה-ביפידה אם כי הוא ספורדי ולא חוזר.
- חשיפה לחומרים בסביבה ב- 28 ימים ראשונים להיריון:
- היפרגליקמיה: סכרת 1-Type.
- חום אימהי: אמבטיות חמות, ג'קוזי...
- היפרטרמיה: סיכון גבוה פי 6.
- תרופות: כאלה שפוגעות במטבוליזם חומצה פולית - ח. ולפרואית, carbamazepine, טלידומיד.
- קבוצה אתנית בסיכון גבוה: סין, מצריים, הודו.
- יצור של נוגדנים נגד הרצפטור לפולאט .
MTFHR - מעביר קבוצת מתיל מחומצה פולית והופך הומוציסטאין למטיונין.
ללא תוספת חומצה פולית - הסיכון לילד פגוע נוסף יהיה: 4%. אחרי 2 ילדים - 10%. אם אחד ההורים נולד עם NTD : 5% .
עם תוספת חומצה פולית - הסיכון לילד פגוע נוסף יורד ביותר מ-70% אל מתחת ל- 1%.
תוספת חומצה פולית מפחיתה גם את הסיכון הראשוני ל-NTD.
4 מ״ג ביום של ח. פולית מפחיתים סיכון ב-85%.
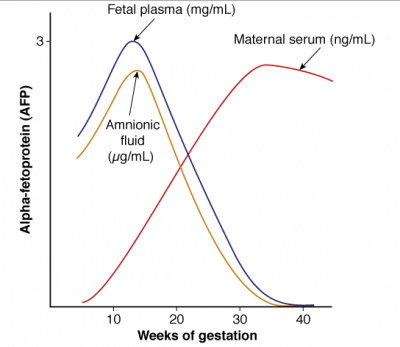
:α-Feto-protein
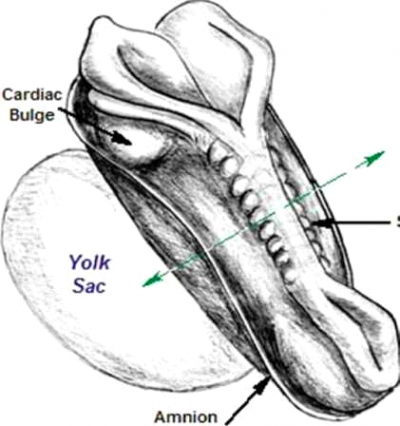
גליקופרוטאין המיוצר המיוצר ע"י שק החלמון העוברי ובהמשך מערכת העיכול והכבד העוברי. הוא החלבון העיקרי בדם העובר, מקביל לאלבומין. הריכוז עולה בדם העובר ובמי השפיר עד שבוע 13 ואז יורד. ההפך קורה אצל האם: הריכוז עולה בהתמדה במהלך ההיריון. מומים כמו NTD ופגיעות בדופן הבטן מביאים לעליה ברמת ה-αFP. היחס בין הרמה בפלסמת העובר והרמה בפלסמה האימהית הוא: 1:50,000.
MSAFP
רמת αFP בסרום האימהי נמדדת בשבוע 15-20.
הרמה נמדדת בננוגרם למיליליטר ומדווחת במכפלות של הממוצע - MoM. הדבר מאפשר השוואה בין מעבדות שונות ואוכלוסיות שונות. הגבול העליון נחשב 2-2.5 MoM. בסף הזה הרגישות עומדת על 90% באבחנת אננצפלוס ו-80% באבחנת ספינה ביפידה.
עם זאת ה-PPV הוא רק 2-6%. לכן אם הבדיקה חיובית יש לשלוח את בני הזוג ליעוץ גנטי והפניה לבדיקות אבחנתיות.
מס' גורמים משפיעים על רמת ה-αFP:
- משקל האם.
- גיל ההיריון: ריכוז ה-αFP עולה ב-15% בכל שבוע. לכן חשוב לדעת את גיל ההיריון המדוייק.
- גזע - אצל הכושיות רמת ה-αFP גבוהה יותר למרות שכיחות נמוכה יותר של NTD.
- סכרת: לנשים עם סכרת יש סיכון גבוה פי 3-4 ל-NTD, אבל ה-αFP שלהן נמוך ב-20-30% בהשוואה ללא סכרתיות.
- הריון מרובה עוברים.
אם רמת αFP גבוהה, יש להפנות לבדיקת US לשלול את 3 הסיבות העיקריות לרמה הגבוהה:
- חוסר דיוק בהערכת גיל ההיריון.
- היריון מרובה עוברים.
- Fetal demise.
יש לתקן את רמת ה-αFP לפי גיל ההיריון, גיל ומשקל האם, גזע והימצאות סכרת.
הסיכון למום מולד עולה עם העלייה ברמת ה-αFP. בערך גבוה מ-7 MoM יש סיכון של 40% למומים.
| סיבות לרמות גבוהות ונמוכות של αFP | |
|---|---|
| רמה גבוהה | רמה נמוכה |
| underestimation של גיל ההיריון | Overestimation של גיל ההיריון |
| Fetal death (RR=8.1) | השמנה |
| מרובה עוברים | סכרת |
| NTD(RR=225) | טריזומיות כולל down |
| גסטרוסכיזיס | GTD |
| אומפלוצלה | Fetal death |
| משקל אימהי נמוך | |
| חסימת מעי או אזופגוס | |
| Cystic hygroma | |
| (RR=3) היפרדות שליה | |
| (RR=2) פרהאקלמפסה | |
| (RR=3) מיעוט מי שפיר | |
| כוריואנגיומה בשליה | |
ב-US בטרימסטר שני נראה סימנים אופייניים ל-NTD:
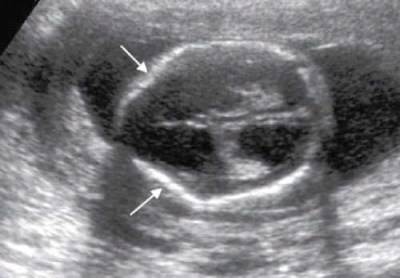
- Lemon sign שקיעה של העצמות הפרונטאליות. בתמונה רואים גם ונסריקולומלגיה:
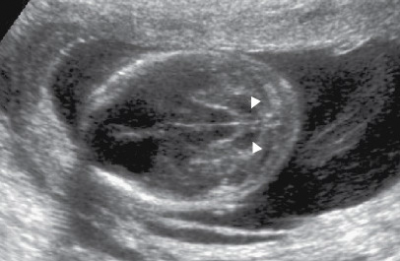
- Banana sign: הרניאציה של הצרבלום והשטחה של הציסטרנה מגנה.
בכל המקרים נראה ונטריקולומגליה ו-BPD קצר. לאחר זיהוי רמה גבוהה של αFP מקובל היה לבצע דיקור מי שפיר. אם רמת αFP במי השפיר גבוהה, נשלחה בדיקה לרמת אצטילכולין-אסטראז במי השפיר. רמת αFP גבוהה במי השפיר ונוכחות AChE נחשבים ממצא אבחנתי ל-NTD.
היתרון בדיקור מי שפיר: האפשרות לבדוק קריוטיפ. עם זאת, הרגישות והסגוליות של US מכוון בזיהו NTD הם 90% ו-100% בהתאמה.
יש מרכזים בהם השלב הראשון בבירור יהיה US ורק אח״כ ידונו על דיקור מי שפיר (אם ה-US תקין).
NTD יכול להיות isolated או חלק מתסמונת. ^neural tube נסגרת בשבוע 6 להיריון (4 שבועות לאחר ההפריה).
המקרים מתחלקים לשני סוגים:
- Cranial: מערבים גולגולת, קרקפת ומוח. לרוב ממיתים.
- אננצפלוס: אין מוח וגולגולת.
- Encephalocele: אין גולגולת וההקרומים חשופים. לרוב חלק מתסמונת מקל גרוברמן.
- Caudal: נקראים ספינה ביפידה. מערבים חוט שדרה, עמוד שדרה ומנינגים.
- ספינה ביפידה: לרוב 3-5 חוליות תחתונות לא נסגרו. חוט השדרה והמנינגים חשופים למי השפיר.
- מנינגוצלה: החלק הקאודלי של עמוד השדרה לא נסגר, המנינגים חשופים.
- מנינגומיילוצלה - גם מנינגים וגם חוט השדרה חשופים.
Arnold-chiari II: מלפורמציה הקשורה לספינה ביפידה, כאשר הצרבלום נמשך לתוך תעלת השדרה הצווארית.
לרוב הילודים עם ספינה ביפידה יש הפרעה בשלפוחית השתן ובמעי. ל-1/3 יש אלרגיה ללטקס.
מניעה
RCT מ-1991 עם 1817 נשים שבעברן עובר עם NTD, הראה שחומצה פולית במינון של 4 מ״ג הפחיתה את הסיכון ^NTD נוסף ב-72%. הטיפול ניתן ב-12 השבועות שקדמו להיריון ובמהלך הטרמסטר הראשון. לכן ההמלצות היום הן ליטול 400 |ig של חומצה פולית לפני כניסה להיריון ובמהלך הטרימסטר הראשון. נשים בסיכון יטלו 4 מ״ג.
הבעיה - 50% מההריונות אינם מתוכננים. חומצה פולית אינה רעילה. העודף מופרש בשתן.
בלידה: אין המלצות רשמיות האם ללדת בקיסרי או בלידה רגילה. יש להשתמש בכפפות נטולות לטקס.
ביבליוגרפיה
- Willians 23rd 287, ACOG 44 july 2003
ראו גם
- לנושא הקודם: מחלת כבד בהיריון - היבטים מיילדותיים - Liver disease in pregnancy - obstetric aspects
- לנושא הבא: גנחת הסימפונות
המידע שבדף זה נכתב על ידי ד"ר מאור ממן, מרכז רפואי רבין, בילינסון-השרון


 כניסה
כניסה  עקבו אחרינו בפייסבוק
עקבו אחרינו בפייסבוק