כאב עצבי בתר הרפטי - Post herpetic neuralgia
ערך זה נמצא בבדיקה ועריכה על ידי מערכת ויקירפואה, וייתכן כי הוא לא ערוך ומוגה.
| נוירלגיה בתר הרפטית | ||
|---|---|---|
| Post herpetic neuralgia | ||
| יוצר הערך | ד"ר ולנטינה סמיונוב
|
|
לערכים נוספים הקשורים לנושא זה, ראו את דף הפירושים – נגיף וריצלה-זוסטר
נגיף הוריצלה-זוסטר (Varicella Zoster Virus) שייך למשפחת ההרפס (Herpesvirus), והוא גורם לשתי תסמונות עיקריות שונות.
ההדבקה הראשונית (Primary Infection) בנגיף הוריצלה זוסטר (HZV) מתבטאת באבעבועות רוח (Chickenpox), מחלה מדבקת ולרוב בלתי מזיקה, המתרחשת במגפות בקרב ילדים רגישים. [1]
שלבקת חוגרת היא מחלה שנגרמת משפעול (Reactivation) של נגיף הוריצלה זוסטר הקיים בצורה סמויה בעצבים תחושתיים. בקרב 20% מבני האדם שנדבקו, בהדבקה הראשונית מתרחש שפעול של הנגיף.[2]
רוב המקרים של וריצלה זוסטר הם קלים וחולפים מעצמם, אך במקרים מסוימים המחלה יכולה לגרום לסבל משמעותי, במיוחד אצל קשישים.
סיבוכים של שלבקת חוגרת אצל חולים ללא דיכוי מערכת החיסון (Immunocompetent) הן נוירלגיה בתר הרפטית (PHN. Postherpetic Neuralgia), דלקת מח (אנצפליטיס), דלקת חוט שדרה (מיאליטיס), שיתוק עצבים היקפים ומרכזיים.[1] כיום, קיימות עדויות כי הרפס זוסטר מעלה סיכון לשבץ מוחי איסכמי (Ischemic) וגם לשבץ מוחי דמי ב-30%, במיוחד שלבקת זוסטר אופטלמיקוס ( Herpes zoster ophthalmicus) (מאמר בפרסום בעיתון Stroke).
הסיבוך השכיח ביותר של שלבקת חוגרת הוא תסמונת כאב עצבי כרוני, הנקראת נוירלגיה בתר-הרפטית (PHN .(PHN קשור לעתים קרובות בתחלואה משמעותית, הכוללת, כאבים קשים, נדודי שינה, עייפות ודיכאון הפוגעים בתפקוד היום-יומי.
אפידימיולוגיה
נגיף הוריצלה זוסטר מדבק מאוד, לפני כניסת החיסון נגד אבעבועות רוח יותר מ-99.6% מאוכלוסיית ארצות הברית מעל גיל 40 נחשפה לזיהום וריצלה קודם.[1] לפי המחקרים, טווח ההיארעות הכוללת של PHN הוא 10% עד 27%, השכיחות עבור אנשים מבוגרים מגיל 50 היא 40%, ו-75% עבור אלה שגילם 75. במחקר אחד אחוז החולים עם הרפס זוסטר שפיתחו PHN (המוגדרים לפחות 90 ימים של כאב מתועדים) עלה מ-5 אחוזים בצעירים מעל גיל 60, ועד 40-20 אחוזים אצל בני 80 ומעלה.[3]
אטיולוגיה
גיל הוא גורם סיכון עיקרי להתפתחות שלבקת חוגרת; שכיחותה בקרב אנשים מעל גיל 75 שנים היא מעל 10 מקרים לכל 1,000 שנות אדם.[4]
הגורם השני להתפתחות שלבקת חוגרת הוא כשל במערכת החיסון (Altered Cell-Mediated Immunity). חולים עם מחלות דם שיגשוגיות (myeloproliferative diseases), חולים המקבלים תרופות מדכאות מערכת החיסון, כגון סטרואידים וחולים מושתלי איברים הם בעלי סיכון מוגבר משמעותי לפתח זיהום בוריצלה זוסטר. בנוסף, וריצלה זוסטר מתרחשת בתדירות גבוהה יותר בקרב בני אדם אשר חיוביים (Seropositive) לוירוס הכשל החיסוני האנושי (HIV, Human Immunodeficiency Virus).[5]
גורמי סיכון ל-PHN כוללים תסמינים קליניים בשלב הטרום-קליני והחמרת הכאב בתחילת הפריחה. הגורם המשמעותי ביותר לפיתוח PHN הוא הגיל. [6][7][8]
פתוגנזה
נגיף הוריצלה נותר סמוי במשך שנים בעיקר בשורשי העצבים, הוא שומר על יכולת שכפול וזיהום בהינתן לו תנאים מתאימים (גיל מתקדם, דיכוי מערכת החיסון, תרופות מסוימות).[5] בשל כך, מעל 90% מהמבוגרים בארצות הברית נמצאים בסיכון לפתח שלבקת חוגרת בעתיד.[9]
בשלב החריף של שלבקת חוגרת, נמצאו עדויות של דלקת דמית בעצבים היקפיים, בשורשים אחוריים ובגנגליונים (Ganglia). בהמשך יכול להתפתח תהליך לייפת (פיברוזיס), איבוד של מיאלין (Myelin) ממעטפת העצבים ותהליכי דלדול (Atrophic).[10][11][12]
מחקרים רבים לא הצליחו לזהות מתווכים עצביים (Neuromediators) ספציפיים ב-PHN, ייתכן כי המתווכים העצביים המשתתפים בתהליכים של כאב עצבי, כגון חומר P (Substance P), סרוטונין (Serotonin) ואפינפרין (Epinephrine) משתתפים גם בהעברת אותות כאב ב- PHN.[13]
תמונה קלינית
תמונה קלינית של שלבקת חוגרת מתאפיינת לרוב בפריחה ובדלקת עצב חריפה (Neuritis). הפריחה בשלבים ההתחלתיים מתאפיינת בחטטיות אדומות (Erythematic papules). שעות עד ימים לאחר מכן הפריחה מתפתחת לשלפוחיות ובועות (Bullas), וחולפת במשך 4-3 השבועות הבאים. בדרך כלל הפריחה מוגבלת לדרמטום (Dermatome) אחד אצל אנשים בריאים, אך לפעמים היא יכולה להופיע בשני דרמטומים ויותר. דרמטום חזי ומותני הם הדרמטומים היותר מעורבים בזיהום של הרפס זוסטר.[14]
מחקרים הראו כי ב-PHN יש שלושה שלבים: שלב חריף, שלב תת-חריף ושלב כרוני.[15] השלב החריף מתרחש עם תחילת הפריחה ונמשך כ-30 יום, השלב התת-חריף נמשך 3-1 חודשים לאחר הופעת הפריחה, והשלב הכרוני או ה-PHN, נמשך 3 חודשים או יותר לאחר תחילת הפריחה.[16]
הכאב הקשור לוירצלה זוסטר חריף, בדרך כלל מתואר ככאב חד ודוקר או בתחושת שריפה. כאב “בוער“ הוא התיאור הכי שכיח מפי חולי PHN.[17] נמצא כי ליותר מ-90 אחוז מהחולים עם PHN תהיה גם אלודיניה (Allodynia), המוגדרת ככאב מעורר לרוב על ידי גירויים לא מכאיבים (כגון: מגע מלטף בעור). בד“כ נפגעים דרמטומים חזיים (במיוחד T4 עד T6), צוואריים והעצב הגולגלתי (Cranial Nerve) החמישי (Trigeminal Nerve).[18] כתוצאה מכך, לעתים קרובות הכאב הקשה פוגע באיכות חייו של המטופל ובתפקוד היום-יומי שלו, שכן הוא עלול לגרום לחולשה, נדודי שינה, חרדה ודיכאון. לציין, כאב עצבי לא נפוג עם היעלמות הפריחה, וה-PHN יכולה להימשך חודשים עד שנים לאחר אירוע חריף של שלבקת חוגרת. לעתים רחוקות יותר, מתרחשים מקרים ש-PHN מופיעה זמן מסוים אחרי זיהום בוריצלה זוסטר חריף באותו אזור של הפריחה לאחר גורם מסוים (כגון: פעולה ניתוחית, דלקת מוגלתית בשן.[19]
טיפול
טיפול למניעת PHN
- חיסון
ב-2005 בעיתון האמריקאי The New England Journal of Medicine (NEJM) פורסם מחקר כפול-סמיות אקראי גדול, אשר בדק השפעתו של חיסון חדשני חי מוחלש על שלבקת חוגרת. המחקר כלל כמעט 40,000 אנשים מעל גיל 60. שכיחות ה-PHN ירדה ב-67% בקבוצת האנשים שהתחסנה. נוגדנים כנגד וריצלה זוסטר וחסינות תאית (Cell-Mediated Immunity) מופיעים ב-6 שבועות נוספים לאחר מתן החיסון.[20][21] משנת 2008, לפי ההנחיות האמריקאיות, מומלץ להתחסן בחיסון כנגד הרפס זוסטר בכל האוכלוסייה מעל גיל 60 במנה אחת, ללא קשר אם המטופל נדבק בהרפס זוסטר בעברו.[22]
- טיפול נוגד נגיפי (Anti- Viral)
תרופות נוגדות נגיפים Acyclovir, Valtrex (Valacyclovir) , Famvir (Famcyclovir) ניתנות לשימוש בהרפס זוסטר חריף במטרה להפחית את חומרת התסמינים ומשך שכפול הנגיף וכך להקטין את חומרת הנגעים בעור. מחקרים קודמים לא הצליחו להראות יעילות של תרופות אלו בהורדת השכיחות והחומרה של נוירלגיה בתר הרפטית.
עם זאת, מטה-אנליזה אחרונה של מחקרים אקראיים (Placebo-Controlled Studies) הצליחה להוכיח כי טיפול בAcyclovir מוריד כאב עצבי באופן משמעותי.[23][24] הסקירה האחרונה בקוקריין (Cochrane), שפורסמה באפריל 2009, מסכמת שוב, על סמך אנליזה של 12 מחקרים באיכות גבוהה, כי אין הוכחות ברורות כי טיפול בAcyclovir מוריד משמעותית את הסיכוי ל-PHN. בניגוד לזאת, נמצא כי Famvir במינון של 500 עד 750 מ“ג למנה מוריד שכיחות של PHN באופן מובהק סטטיסטי.[25]
- טיפול בסטרואידים
בניגוד לטיפול הנוגד נגיפי, טיפול בסטרואידים מערכתיים (במתן פומי, תוך-שרירי או תוך-ורידי) לא מוריד שכיחות של נוירגליה בתר הרפטית בהשוואה לאינבו.[26]
- טיפול מוקדם במשככי כאב
שיטה אחרת היא התחלת טיפול מוקדם במשככי כאבים במטרה למנוע התפתחות של נוירלגיה בתר הרפטית בשלבים האקוטיים של ההרפס זוסטר. יש תוצאות חיוביות ממחקר כפול-סמיות אקראי של Bowsher, שכלל 72 מטופלים מעל גיל 69 עם שלבקת חוגרת, שבו הם קיבלו Amitriptyline במינון של 25 מ“ג או אינבו במשך 90 יום.[27] הטיפול החל ב-48 שעות ראשונות של הפריחה. שכיחות הכאבים ב-6 חודשים הבאים הייתה כמעט ב-50% פחות בקבוצה שקיבלה Amitriptyline. בסקירה האחרונה של ה- Uptodate מ-2009, המחברים ממליצים על טיפול מוקדם ב-Amitriptyline במינון של 25 מ“ג ליום או בטיפול ב-Nortriptyline במינון של 25 מ“ג ליום כטיפול מונע למטופלים עם שלבקת חוגרת חריפה ב-48 שעות הראשונות של הופעת הפריחה. משך הטיפול עד 90 יום. במקרים של תופעות לוואי לתרופות מקבוצת הטריציקליים (TCA, Tricyclic Antidepressants), במיוחד באנשים קשישים, מומלץ גם מתן Gabapentin במינון של 1,800 מ"ג ליום למשך 90 יום (יש לציין שאין עבודות על טיפול ב-Gabapentin לטיפול מונע בבני אדם אלא רק ב-Animal Model, אך פרופיל בטיחותי מאפשר את שקילת האפשרות הזאת).
אפשרויות טיפוליות ל-PHN
טיפול בנוירלגיה בתר הרפטית נותר קשה. קיימים מספר אמצעי טיפול:
- טיפול מקומי
טיפול מקומי נמצא בשימוש נרחב לטיפול בנוירלגיה בתר הרפטית במיוחד לזמן קצר. קרם Capsaicin ניתן למריחה עד 4-3 פעמים ביום, מוריד כאבים על ידי עיקוב של Substance P דרך הרחבת כלי דם (Vasodilation). תופעת לוואי היא כאב שורף בלתי נסבל.[28] טרם הסתיים המחקר אשר בדק את השפעת השימוש במדבקת Capsaicin חד יומית בריכוז גבוה (8%). במחקר שכלל 402 חולים, טיפול במדבקת Capsaicin בריכוז גבוה ל-12 שבועות הוריד כאב בצורה משמעותית, לעומת מדבקה עם ריכוז נמוך (0.4%).[29]
תפקידו של Lidocaine מקומי בטיפול ב-PHN לא מבוסס מחקרית עד הסוף. מטה-אנליזה שפורסה ב-2007 כללה שני מחקרים קטנים. אף שבמחקרים אלו טיפול ב-Lidocaine המושם על העור (Topical) מוריד כאב בצורה בינונית, מערכי מטה-אנליזה קובעים שאין מספיק הוכחות להמליץ על Lidocaine כטיפול קו ראשון.[30]
- טיפול מערכתי
א. נוגדי דיכאון: תרופות נוגדות דיכאון מקבוצת ה-TCA נחקרו יותר מכל התרופות בנושא של נוירלגיה בתר-הרפטית. הן הוכיחו את עצמן כיעילות ומהוות טיפול קו ראשון. לפחות בחמישה מחקרים נחקרו התרופות הטריציקליות לטיפול ב-PHN והשפעתן על הקלה בכאב נקבעה מבינונית עד מצוינת.[31] בטיפול בנוירלגיה בתר-הרפטית על ידי תרופות טריציקליות, מספר החולים שיש לטפל בהם (NNT, Number Needed to Treat) שווה בין 2.1 עד 3.1.[32] המינון הממוצע הוא 65 מ“ג. בד“כ כדי לקבוע כישלון טיפולי בתרופות טריציקליות צריך להגיע למינון של 100 מ“ג לפחות, ולטפל לפחות 3 שבועות.[33][34] למרות הטיפול הנרחב בהן, קיימות תופעות לוואי נפוצות, ולעתים קרובות יש לשקול את השימוש ב-TCA, במיוחד בחולים מבוגרים. יובש בפה, אצירת שתן, הפרעות ראייה, החמרה של גלאוקומה, עלייה במשקל, תופעות הקשורות למערכת כלי דם ולב - ירידת לחץ דם אורתוסטטית (Orthostatic) , הפרעות קצב, שינויים ב-אק"ג. מספר החולים שיש לטפל בהם (NNH, Number Needed to Harm) בתרופות טריציקליות הוא 4.1 עד 9.9.[35]
תרופות נוגדות דיכאון אחרות לא היו יעילות כמו תרופות בקבוצת ה-TCA. כך נקבע לפי מספר מחקרים שבדקו את השפעתם של נוגדי דיכאון מקבוצות אחרות, כגון: מעכבי ספיגת סרוטונין בררניים (SSRI, Selective Serotonin Reuptake Inhibitor), מעכבים של שאיבה מחדש של סרוטונין ונוראפינפרין (SNRI, Serotonin-Norepinephrine Reuptake Inhibitors). ל-SNRI בטיפול בכאב עצבי היה NNT 5.1 (3.9-7.4), ל-SSRI היה ה-NNT סביב 7.0.
ב. נוגדי פרכוס: נוגדי פרכוס, קבוצת תרופות נוספת המטפלת בכאב עצבי. 3 תרופות נחקרו בעבודות רנדומליות - Gabapentin, Pregabalin וכן Valproate (Valporic Acid).
היעילות של Gabapentin הוכחה במספר מחקרים. אם כי לא נקבע מינון סטנדרטי, ממליצים להתחיל ממינון של 900 מ“ג ליום, ולעלות באופן הדרגתי עד 1,800 מ“ג. חלק מהחולים יצטרכו מינון המגיע ל-3,600 מ“ג ליום. התרופה נסבלת בד“כ היטב, תופעות לוואי שכיחות הן ישנוניות, סחרחורות, הפרעות בהליכה - אטקסיה (Ataxia).[36][37]
Pregabalin, תרופה הדומה במבנה ל-Gabapentin ול-GABA. לפחות שני מחקרים חקרו את התרופה בטיפול ל-PHN. התרופה משפרת שינה וכאבים אצל חולים עם נוירגליה בתר הרפטית. המינון המומלץ הוא 150 עד 600 מ“ג ליום.[38][39]
ג. אופיאטים (Opiates): משככי כאבים אופיודיים נמצאים היום בשימוש נרחב לטיפול בכאב עצבי כולל PHN. Tramadol, Morphine, ו-Oxycodon נחקרו לטיפול ב-PHN.[35] יש להיזהר מתופעות הלוואי של אופיאטים ולהעריך את הנטייה של מטופל להתמכרויות לפני ההחלטה על טיפול. במחקר של Boureau וחב‘ שפורסם ב-2003 בעיתון Pain, נבדקו יעילות ובטיחות של Tramadol בטיפול ב-PHN. במחקר כפול-סמיות אקראי נכללו 127 חולים שסבלו מ-PHN בגילאים 35 עד 85, קיבלו Tramadol במינון של 100 מ“ג עד 400 מ“ג ליום (אנשים מבוגרים מגיל 75 קיבלו עד 300 מ“ג) לפחות 6 שבועות. בקבוצה שטופלה בTramadol אחוז ההקלה על הכאב במהלך השבוע השישי היה גבוה באופן משמעותי מאשר בקבוצת האינבו, החולים הצטרכו פחות משככי כאבים לצורך מנות הצלה, ולא היה הבדל משמעותי בתופעות הלוואי (29.7% בקבוצת Tramadol ו-31.8% בקבוצת אינבו).[40]
ב-2005 בעיתון NEJM פורסם מחקר, שבדק את יעילותם של Morphine, Gabapentin ושילוב שלהם לטיפול בכאב עצבי (נוירופתיה סוכרתית (Diabetic Neuropathy) ונוירלגיה בתר-הרפטית). מסקנות המחקר: בשילוב של שתי התרופות, הכאב הממוצע היה מופחת ויתר על כן החולים נזקקו למינונים נמוכים יותר של כל אחת מהתרופות.[41]
ד. סטרואידים: במקרים בהם חולים סובלים ממעורבות עצבית אחרת מאשר העצב הגולגלתי החמישי, האפשרות לטיפול בכאב עיקש היא סטרואידים במתן אינטרה-טקלי (Intrathecal). בשנת 2000 ב-NEJM פורסמה עבודה על 277 חולים עם כאב עצבי עיקש על רקע שלבקת חוגרת. החולים חולקו ל-3 קבוצות: הראשונה קיבלה Methylprednisolone ו-Lidocaine, השנייה קיבלה רק Lidocaine והשלישית לא קיבלה אף טיפול. יותר מ-90% מהחולים בקבוצת הMethylprednisolone דיווחו על הקלה מצוינת בכאבים לתקופה של 4 שבעות עד שנתיים. יש לציין שלא היו תופעות לוואי משמעותיות הקשורות בהזרקת התרופה.[42]
ה. Lidocaine מערכתי: במקרים עיקשים, שטיפול קודם לא הביא להקלה בכאבים, ניתן לשקול עירוי Lidocaine תוך-ורידי. עם זאת, יש רק מחקרים קטנים, אך לא משכנעים על עדיפות טיפול זה לעומת אינבו.[43][44]
ו. טיפולים אחרים: חוסמים לקולטני N-methyl-D-aspartate (NMDA) - רק Ketamine במתן תוך-ורידי הוכיח ירידה בנוירלגיה בתר הרפטית, אך הוא כרוך בתופעות לוואי מרובות (ישנוניות, דיספוריה (Dysphoria), הזיות מיניות).[45] Dextromethorphan לא הראה יעילות מול אינבו.[46]
קיימות מספר עבודות קטנות על טיפול בהקפאה (Cryotherapy) וטיפול ניתוחי של העצבים הפגועים ב-PHN, טיפולים אלו טרם הוכחו כיעילים.
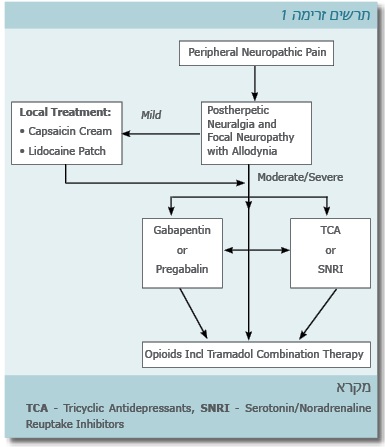
טיפול בPHN לאחר שלבקת חוגרת הינו מאתגר. מסקירה מערכתית בספרות ניתן להסיק כי טיפול בנוגדי דיכאון- טריציקליים, Gabapentin או Pregabalin, אופיאטים, טיפול מקומי ב-Capsaicin או Lidocaine יעילים יותר בהשוואה לאינבו בטיפול ב-PHN. אנו מציעים אלגוריתם טיפולי (תרשים זרימה 1): התרופות הטריציקליות והאופיאטיות הן תרופות הכי יעילות, ומומלץ להשתמש בהן כקו ראשון. Gabapentin היא אלטרנטיבה טובה לטריציקליים, ניתן להוסיף אותה לאופיאטים, לחלופין ניתן גם להשתמש ב-Pregabalin. אם הטיפול שהוצג באלגוריתם לא הועיל, ניתן לשקול טיפול ב-Lidocaine תוך-ורידי והזרקת סטרואידים אינטרה- טקלית אשר יכול להיחשב כטיפול טוב עבור מטופלים אשר ממשיכים לסבול מכאב עיקש למרות הצעדים המוזכרים לעיל.
פרוגנוזה
דגלים אדומים
ביבליוגרפיה
- ↑ 1.0 1.1 1.2 Kimberlin DW, Whitley RJ. Varicella–Zoster Vaccine for the Prevention of Herpes Zoster. NEJM 2007;356:1338-1343
- ↑ ורמן מ‘, הלפרין ד‘. שלבקת חוגרת המערבת את הסעיף השני (המקסילרי) של עצב הגולגולת החמישי. הרפואה, 2007, 146, ב: 89-91
- ↑ Bowsher D. Postherpetic neuralgia and its treatment: A retrospective survey of 191 patients. J Pain Symptom Manage 1996;12:290
- ↑ Donahue JG, Choo PW, Manson JE, et al. The incidence of herpes zoster. Arch Intern Med 1995;155:1605-1609
- ↑ 5.0 5.1 Gnann JW, Whitley RJ. Herpes Zoster. NEJM 2002;347:340-346
- ↑ Scott FT, Leedham-Green ME, Barrett-Muir WY, et al. A study of shingles and the development of postherpetic neuralgia in East London. J Med Virol 2003;70(Suppl 1):24-30
- ↑ Lancaster T, Silagy C, Gray S. Primary care management of acute herpes zoster: systematic review of evidence from randomized controlled trials. Br J Gen Pract 1995;45(390):39-45
- ↑ Portenoy RK, Duma C, Foley KM. Acute herpetic and postherpetic neuralgia: clinical review and current management. Ann Neurol 1986;20(6):651-664
- ↑ Choo PW, Donahue JG, Manson JE, et al. The epidemiology of varicella and its complications. J Infect Dis 1995;172:706-712
- ↑ Denny-Brown D, Adams RD, Fitzgerald PF. Pathologic features of herpes zoster: A note on ‘geniculate herpes‘. Schweiz Arch Neurol Psychiatr 1944;57:216
- ↑ Head H, Campbell AW. The pathology of herpes zoster and its bearing on sensory localization. Brain 1900; 23:353
- ↑ Zacks SI, Elliott FA, Langfitt TW. Herpetic neuritis: A light and electron microscopic study. Neurology 1964;14:744
- ↑ Watson CP, Morshead C, Van der Kooy D. Postherpetic neuralgia: Post-mortem analysis of a case. Pain 1988;34:129
- ↑ Yawn BP, Saddier P, Wollan PC, et al. A population-based study of the incidence and complication rates of herpes zoster before zoster vaccine introduction. Mayo Clin Proc 2007;82:134
- ↑ Arani RB, Soong SJ, Weiss HL, et al. Phase specific analysis of herpes zoster associated pain data: a new statistical approach. Stat Med 2001;20(16):2429-2439
- ↑ Dworkin RH, Portenoy RK. Proposed classification of herpes zoster pain. Lancet 1994;343(8913):1648
- ↑ Lydick E, Epstein RS, Himmelberger D, et al. Herpes zoster and quality of life: a self-limited disease with severe impact. Neurology 1995;45:52
- ↑ Watson CP, Evans RJ, Watt VR, et al. Post-herpetic neuralgia: 208 cases. Pain 1988;35:289
- ↑ Schott GD. Triggering of delayed-onset postherpetic neuralgia. Lancet 1998;351:419
- ↑ Oxman MN, Levin MJ, Johnson GR, et al. A vaccine to prevent herpes zoster and postherpetic neuralgia in older adults. NEJM 2005;352:2271
- ↑ Levin MJ, Oxman MN, Zhang JH, et al. Varicella-zoster virus-specific immune responses in elderly recipients of a herpes zoster vaccine. J Infect Dis 2008;197:825
- ↑ Recommended Adult Immunization Schedule: United States, 2010. Annals of Internal Medicine 2010;152:36-39
- ↑ Wood MJ, Kay R, Dworkin RH, et al. Oral acyclovir therapy accelerates pain resolution in patients with herpes zoster: a meta-analysis of placebo-controlled trials. Clin Infect Dis 1996;22(2):341-347
- ↑ Jackson JL, Gibbons R, Meyer G, et al. The effect of treating herpes zoster with oral acyclovir in preventing postherpetic neuralgia. A meta-analysis. Arch Intern Med 1997;157(8):909-912
- ↑ Li Q, Chen N, Yang J, et al. Antiviral treatment for preventing postherpetic neuralgia. Cochrane Database Syst Rev 2009;(2):CD006866
- ↑ He L, Zhang D, Zhou M, et al. Corticosteroids for preventing postherpetic neuralgia. Cochrane Database Syst Rev 2008;CD005582
- ↑ Bowsher D. The effects of pre-emptive treatment of postherpetic neuralgia with amitriptyline: a randomized, double-blind, placebo-controlled trial. J Pain Symptom Manage 1997;13:3
- ↑ Kost RG, Straus SE. Postherpetic neuralgia--pathogenesis, treatment, and prevention. NEJM 1996;335(1):32-42
- ↑ Backonja M, Wallace MS, Blonsky ER, et al. NGX-4010, a high-concentration capsaicin patch, for the treatment of postherpetic neuralgia: a randomised, double-blind study. Lancet Neurol 2008;7:1106
- ↑ Khaliq W, Alam S, Puri N. Topical lidocaine for the treatment of postherpetic neuralgia. Cochrane Database Syst Rev 2007;CD004846
- ↑ Kost RG, Straus SE. Postherpetic neuralgia--pathogenesis, treatment, and prevention. NJM 1196;335(1):32-42
- ↑ McCleane G. Pharmacological management of neuropathic pain. CNS Drugs 2003;17:1031-1043
- ↑ Watson CP, Evans RJ, Reed K, et al. Amitriptyline versus placebo in postherpetic neuralgia. Neurology 1982;32:671
- ↑ Max MB, Schafer SC, Culnane M, et al. Amitriptyline, but not lorazepam, relieves postherpetic neuralgia. Neurology 1988;38:1427
- ↑ 35.0 35.1 Finnerup NB, Otto M, McQuay HJ, et al. Algorithm for neuropathic pain treatment: An evidence based proposal. Pain 2005;118:289–305
- ↑ Rice AS, Maton S. Postherpetic Neuralgia Study Group. Gabapentin in postherpetic neuralgia: a randomised, double blind, placebo controlled study. Pain 2001;94(2):215-224
- ↑ Backonja M, Glanzman RL. Gabapentin dosing for neuropathic pain: evidence from randomized, placebo-controlled clinical trials. Clin Ther 2003;25(1):81-104
- ↑ Dworkin RH, Corbin AE, Young JP, et al. Pregabalin for the treatment of postherpetic neuralgia: a randomized, placebo-controlled trial. Neurology 2003;60:1274
- ↑ Sabatowski R, Galvez R, Cherry DA, et al. Pregabalin reduces pain and improves sleep and mood disturbances in patients with post-herpetic neuralgia: results of a randomised, placebo-controlled clinical trial. Pain 2004;109:26
- ↑ Boureau F, Legallicier P, Kabir-Ahmadi M. Tramadol in post-herpetic neuralgia: a randomized, double-blind, placebo-controlled trial. Pain 2003;104(1-2):323-331
- ↑ Gilron I, Bailey JM, Dongsheng Tu, et al. Morphine, Gabapentin, or Their Combination for Neuropathic Pain. NEJM 2005;352:1324-1334
- ↑ Kotani N, Kushikata T, Hashimoto H, et al. Intrathecal methylprednisolone for intractable postherpetic neuralgia. NEJM 2000;343:1514
- ↑ Baranowski AP, De Courcey J, Bonello E. A trial of intravenous lidocaine on the pain and allodynia of postherpetic neuralgia. J Pain Symptom Manage 1999;17:429
- ↑ Hempenstall K, Nurmikko TJ, Johnson RW, et al. Analgesic therapy in postherpetic neuralgia: a quantitative systematic review. PLoS Med 2005;2:164
- ↑ Eide P, Jorum E, Stubhaug A, et al. Relief of postherpetic neuralgia with the N-methyl-D-aspartic acid receptor antagonist ketamine: A double-blind, crossover comparison with morphine and placebo. Pain 1994;58:347
- ↑ Nelson KA, Park KM, Robinovitz E, et al. High-dose oral dextromethorphan versus placebo in painful diabetic neuropathy and postherpetic neuralgia. Neurology 1997;48:1212
קישורים חיצוניים
- שלבקת חוגרת (Herpes Zoster) ונוירלגיה בתר-הרפטית, מדיקל מדיה
המידע שבדף זה נכתב על ידי ד"ר ולנטינה סמיונוב


 כניסה
כניסה  עקבו אחרינו בפייסבוק
עקבו אחרינו בפייסבוק