אמנות הטיפול התרופתי בכאב בילדים המטו-אונקולוגיים - נייר עמדה - Pharmacological pain treatment in children hemato-oncology
מתוך ויקירפואה
ערך זה נמצא בבדיקה ועריכה על ידי מערכת ויקירפואה, וייתכן כי הוא לא ערוך ומוגה.
|
| |
|---|---|
| אמנות הטיפול התרופתי בכאב בילדים המטו-אונקולוגיים | |
| תחום | המטו-אונקולוגיה ילדים |

| |
| האיגוד המפרסם | איגודים משתתפים |
| קישור | באתר הר"י |
| יוצר הערך | העורכים |
| ניירות עמדה מתפרסמים ככלי עזר לרופא/ה ואינם באים במקום שיקול דעתו/ה בכל מצב נתון. כל הכתוב בלשון זכר מתייחס לשני המגדרים. | |
העורכים
- פרופ' אליעד דוידסון - יו"ר האגודה הישראלית לכאב, מנהל היחידה לשיכוך כאב, המרכז הרפואי הדסה עין-כרם
- ד"ר שיפרה אש - יו"ר האיגוד הישראלי להמטולוגיה ואונקולוגיה ילדים
- ד"ר איתי גור-אריה - מנהל המכון לשיכוך כאב, המרכז הרפואי ע"ש חיים שיבא, תה"ש
- ד"ר סילביו בריל - מנהל המכון לשיכוך כאב, המרכז הרפואי ת"א
- פרופ' פסח שוורצמן - יו"ר האיגוד הישראלי לרפואה פליאטיבית, מנהל יחידה פליאטיבית, המרכז הרפואי האוניברסיטאי סורוקה
- ד"ר גדי אבבה קמפינו - מנהל השרות לטיפול תומך ילדים, המערך להמטו-אונקולוגיה ילדים, ביה"ח לילדים ע"ש אדמונד ולילי ספרא, המרכז הרפואי ע"ש חיים שיבא, תה"ש
- ד"ר דניאל סטוקי - רופא מרדים ילדים, אחראי מרפאת כאב ילדים, מערך הרדמה, כאב וטיפול נמרץ, המרכז הרפואי ת""א
- ד"ר סרגי פוסטובסקי - סגן מנהלת מערך אונקולוגית ילדים, אחראי תחום גידולי מוח, סרקומות וטיפול תמיכתי, המרכז הרפואי רמב"ם
- ד"ר טל הראל - מומחה ברפואת ילדים ורופא כאב, המכון לרפואת שיכוך כאב, המרכז הרפואי ע"ש חיים שיבא, תה"ש
- ד"ר גיל גלעד - רופא בכיר, מחלקה המטו-אונקולוגית ילדים, מרכז שניידר לרפואת ילדים בישראל
איגודים משתתפים
- אגודה ישראלית לכאב
- האיגוד הישראלי לאונקולוגיה קלינית ורדיותרפיה
- האיגוד הישראלי להמטולוגיה ואונקולוגיה ילדים
- האיגוד לרפואה פליאטיבית בישראל
- האיגוד הישראלי לרפואה פנימית
- החוג לטיפול בכאב של איגוד רופאי המשפחה
- איגוד הכירורגים בישראל
- האיגוד הישראלי לאורתופדיה
- האיגוד הישראלי לפרמקולוגיה קלינית
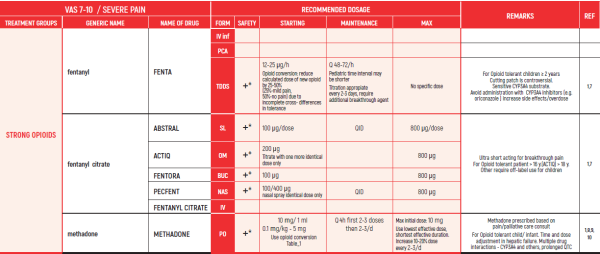
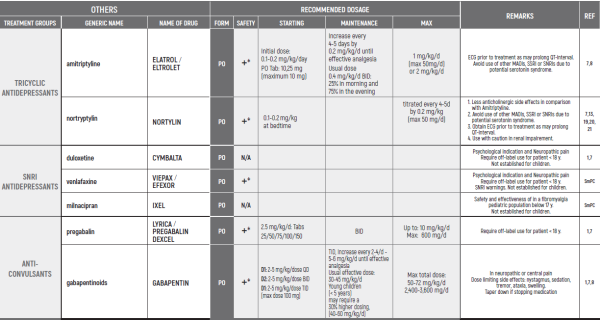
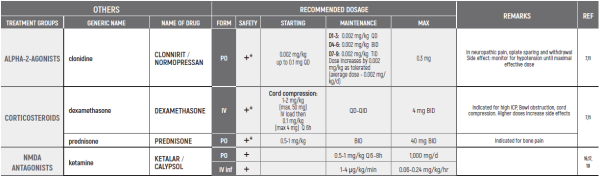
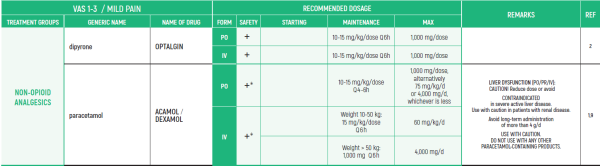
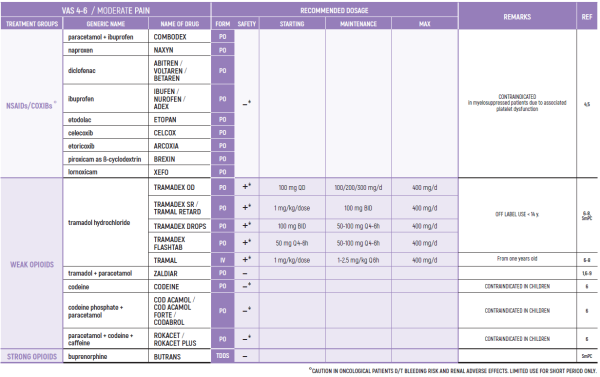
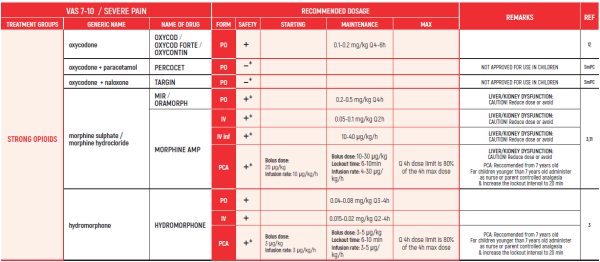
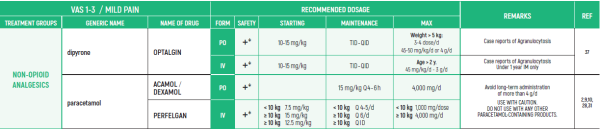
CHRONIC & PERSISTENT CANCER PAIN / Dr Abebe-Campino Gadi
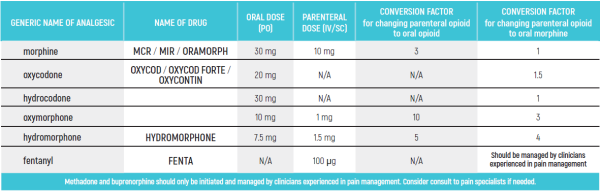
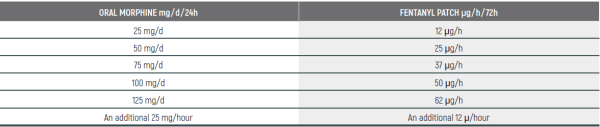
PEDIATRIC EQUIANALGESIC OPIOID DOSE CONVERSION - Table 18
The equianalgesic doses (oral and parenteral) can be affected by interpatient variability, type of pain (for example, acute versus chronic), chronic administration, and tolerance. The following table should serve only as a guide when switching from one opioid to another. It is recommended to reduce the dose of the new opioid by 30 to 50% to account for incomplete cross tolerance, and to periodically monitor for efficacy and adverse reactions and the dose adjusted accordingly.
- ביבליוגרפיה
- WHO guidelines on the pharmacological treatment of persisting pain in children with medical illnesses. WHO publication 2012. http://apps.who.int/iris/bitstream/handle/10665/44540/9789241548120_Guidelines.pdf;jsessionid=8BDAE35F2779DB0AEEAA683BA1F0FA02?sequence=1
- Erendira Vicencio-Rosas et al. Buprenorphine and pain treatment in pediatric patients: an update. J Pain Res. 2018; 11: 549-559
- de Leeuw T et al. The use of dipyrone [metamizol] as an analgesic in children: What is the evidence? A review. Paediatr Anaesth. 2017 Dec;27[12):1193-1201.
- Tutelman PR et al. Pain in Children With Cancer: Prevalence, Characteristics, and Parent Management. Clin J Pain. 2018 Mar;34[3):198-206
- Frederigue Rodieux et al. When the Safe Alternative Is Not That Safe: Tramadol Prescribing in Children. Front Pharmacol. 2018; 9:148.
- Drugs for chronic pain in children: A commentary on clinical practice and the absence of evidence. Gregoire MC, Finley GA. Pain Res Manag. 2013 Jan-Feb; 18(1): 47-50.
- Farber D, Hauer J & Duncan J. Pediatric Pain and Symptom Management Guidelines. Bridget Fowler Scullion, Pharm .2014. http://www.virtualhospice.ca/Assets/Boston%20Pediatric%20Pain%20&%20Symptom%20Management%20Guidelines%20-%202014_20170104132605.pdf
- Anderson MD. Cancer Pain - Pediatric. The practice algorithm (2017): 1-27. https://www.mdanderson.org/documents/for-physicians/algorithms/clinical-management/clin-management-cancer-pain-pedi-web-algorithm.pdf
- Anghelescu DL et al. Methadone use in children and young adults at a cancer center: A retrospective study. J Opioid Manag. 2011 ;7(5): 353-361.
- Bruera E & Sweeney C. Methadone use in cancer patients with pain: a review. J Palliat Med. 2002;5[1):127-38
- Capin0 AC, Miller JL & Johnson PN. Clonidine for Sedation and Analgesia and Withdrawal in Critically III Infants and Children. Pharmacotherapy 2016;36[12):1290-1299
- Anderson BJ et al. Tramadol: keep calm and carry on. Paediatr anaesth 2017; 27:785-78
- Friedrichsdorf SJ, Nugent AP & Strobl AQ. Codeine-associated pediatric deaths despite using recommended dosing guidelines: three case report. J Opioid Manag. 2013 Mar-Apr; 9[2):151-5
- Peterson DE, Bensadoun R-J, Roila F, ESMO Guidelines Working Group. Management of oral and gastrointestinal mucositis: ESMO Clinical Practice Guidelines. Ann. Oncol. 2011;22 Suppl 6:vi78-84.
- Laila RV, Sonis ST, Peterson DE. Management of oral mucositis in patients who have cancer. Dent. Clin. North Am. 2008;52:61-77- viii.
- Harris DJ. Cancer treatment-induced Mucositis Pain: strategies for assessment and management. Ther Clin Risk Manag 2006;2:251-258.
- James PJ, Howard RF & Williams DG. [2010] The addition of ketamine to a morphine nurse - or patient-controlled analgesia infusion [PCA/NCA] increases analgesic efficacy in children with Mucositis Pain. Pediatric Anesthesia, 20,805-811.
- Cohen SP, Bhatia A, Buvanendran A, et al. Consensus guidelines on the use of intravenous ketamine infusions for chronic pain from the American Society of Regional Anesthesia and Pain Medicine, The American Academy of Pain Medicine, and the American Society of Anesthesiologists. Reg Anesth Pain Med. 2018;43[5): 521-546.
- Howard RF, Wiener S & Walker S M. Neuropathic pain in children. Archives of Disease in Childhood (2014); 99(1): 84-89.
- Krane E, Leong M, Golianu B, Leong Y. Treatment of Pediatric Pain with Nonconventional Analgesics. In: Schechter N, Berde C, Yaster M, editors. Pain in infants, children, and adolescents. Philadelphia: Lippincott Williams & Wilkins; 2003. pp. 225-240.
- McGrath P, Stevens B, Walker S, Zempsky W. Oxford textbook of paediatric pain. London: Oxford University Press, 2013.
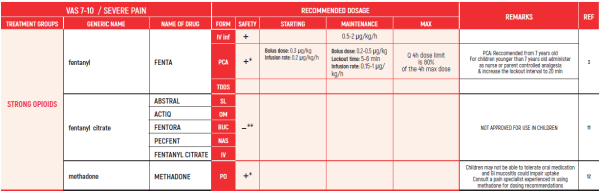
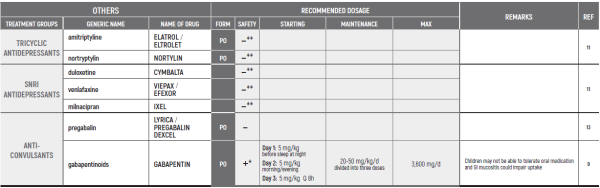
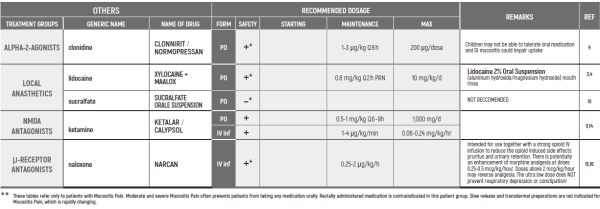
MUCOSITIS PAIN / Dr Stocki Daniel
- ביבליוגרפיה
- http://www.mhra.gov.uk/Safetyinformation/DrugSafetyllpdate/CON088171
- de Leeuw TG, Dirckx M, Gonzalez Candel A, Scoones GP, Huygen FJPM, de Wildt SN. The use of dipyrone [metamizol] as an analgesic in children: What is the evidence? A review. Paediatr Anaesth 2017:27:1193-1201.
- Peterson DE, Bensadoun R-J, Roila F, ESMO Guidelines Working Group. Management of oral and gastrointestinal mucositis: ESMO Clinical Practice Guidelines. Ann. Oncol. 2011:22 Suppl 6:vi78-84.
- Pain Management in Mucositis at Sidney Children's Hospital - http://www.schn.health.nsw.gov.au/_policies/pdf/2014-7006.pdf
- Bensinger W, Schubert M, Ang K-K, Brizel D, Brown E, Eilers JG, Elting L, Mittal BB, Schattner MA, Spielberger R, Treister NS, Trotti AM. NCCN Task Force Report, prevention and management of mucositis in cancer care. J Natl Compr Cano Netw 2008:6 Suppl 1:51-21- guiz S22-4.
- Anderson BJ, Thomas J, Ottaway K, Chalkiadis GA. Tramadol: keep calm and carry on. Paediatr Anaesth 2017:27:785-788.
- BOZKURT P. Use of tramadol in children. Paediatr Anaesth 2005:15:1041-1047.
- Pendeville PE, Montigny Von S, Dort JR Veyckemans F. Double-blind randomized study of tramadol vs. paracetamol in analgesia after day-case tonsillectomy in children. Eur J Anaesthesiol 2 0 0 0:17:576- 582.
- Harris DJ. Cancer treatment-induced Mucositis Pain: strategies for assessment and management. Ther Clin Risk Manag 2006:2:251-258.
- Laila RV et al. Mucositis Guidelines Leadership Group of the Multinational Association of Supportive Care in Cancer and International Society of Oral Oncology [MASCO/ISOO]. MASCC/ISOO clinical practice guidelines for the management of mucositis secondary to cancer therapy. Cancer 2014;120:1453-1461.
- Laila RV, Sonis ST, Peterson DE. Management of oral mucositis in patients who have cancer. Dent. Clin. North Am. 2008;52:61-77- viii.
- Zernikow B, Smale H, Michel E, Hasan C, Jorch N, Andler W. Paediatric cancer pain management using the WHO analgesic ladder-results of a prospective analysis from 2265 treatment days during a guality improvement study. 2006;10:587-595.
- Mason H, DeRubeis MB, Burke N, Shannon M, Karsies D, Wolf G, Eisbruch A, Worden E Symptom management during and after treatment with concurrent chemoradiotherapy for oropharyngeal cancer: A review of the literature and areas for future research. World J Clin Oncol 2016;7:220-226.
- James PJ, Howard RF & Williams DG. [2010] The addition of ketamine to a morphine nurse - or patient-controlled analgesia infusion [PCA/NCA] increases analgesic efficacy in children with Mucositis Pain. Pediatric Anesthesia, 20,805- 811.
- Firouzian A et al. Ultra-low-dose Naloxone as an Adjuvant to Patient Controlled Analgesia [PCA] With Morphine for Postoperative Pain Relief Following Lumber Discectomy: A Double-blind, Randomized, Placebo-controlled Trial. J Neurosurg Anesthesiol 2018 Jan; 30:26-31.
- Cepeda MS et al. Addition of ultralow dose naloxone to postoperative morphine PCA: unchanged analgesia and opioid reguirement but decreased incidence of opioid side effects. Pain. 2004 Jan;107[1-2):41-6.


 כניסה
כניסה  עקבו אחרינו בפייסבוק
עקבו אחרינו בפייסבוק