אשפוז/טיפול בקהילה לחולי 19-COVID מאומתים - חוזר משרד הבריאות
הופניתם מהדף אשפוז/טיפול בקהילה לחולי 19-C0VID מאומתים - חוזר משרד הבריאות לדף הנוכחי.
|
| ||
|---|---|---|
| אשפוז/ טיפול בקהילה לחולי 19-COVID מאומתים | ||

| ||
| מספר החוזר | גרסה 8 | |
| סימוכין | 122394618320 | |
| קישור | באתר משרד הבריאות | |
| תאריך פרסום | 12 באוקטובר 2020 | |
לערכים נוספים הקשורים לנושא זה, ראו את דף הפירושים – קורונה
ערך מורחב – הנחיות להתמודדות עם תחלואה מנגיף קורונה החדש - חוזר משרד הבריאות
הנחיות מסמך זה מיועדות לצוותים הרפואיים בבתי החולים ובקופות החולים ומטרתו להבהיר את דרכי הפעולה ואת מדיניות האשפוז של חולים מאומתים לנגיף, על מנת להימנע מהדבקה של אנשים נוספים.
עקרונות מדיניות האשפוז
עקרונות כלליים למדיניות האשפוז
- קביעת מדיניות האשפוז הלאומית של החולים המאומתים תבוצע על ידי חטיבת הרפואה בחמ"ל (חדר מלחמה) אשפוז אחוד, בהתאם לעומסים בבתי החולים ועל מנת לווסתם. יעדי האשפוז יועברו למד"א (מגן דוד אדום) בהתאם לצורך ולהערכת המצב העיתית
- בית חולים, קופת חולים ומרכז שליטה של פיקוד העורף יעבירו דיווח פעם ביום, או בהתאם לצורך ולהערכת מצב עיתית, לחמ"ל אשפוז אחוד במשרד הבריאות, על מספר חולי 19-COVID המאומתים המאושפזים בבית חולים או השוהים בבית או בית מלון בהתאמה, דירוג מצבם (קשה, בינוני, קל) והערכת הטיפול הנדרש ל-24 השעות הקרובות. עד להפעלת מערכת ממוחשבת, הדיווח יועבר באופן מקוון
- החולים המאושפזים בבתי חולים יקובצו במחלקה ייעודית לחולי 19-COVID
קבלת תשובות חיוביות וההחלטה על אופן הטיפול
בזמן אמת, יועברו למערכת המידע BI של כל קופה.
קופת החולים תקיים מפגש רפואי ראשון עם מאובחנים חדשים הנמצאים בביתם, בסמוך ככל הניתן לקבלת תוצאת הבדיקה החיובית, וזאת לצורך החלטה על אחד מהבאים:
- הפניה לאשפוז בבית החולים:
- ההפניה לאשפוז תתואם בין קופת החולים ומד"א, ותהיה בהתאם למחסניות שתינתנה על ידי מכלול אשפוז על פי תוכנית האשפוז. אמות מידה להפניה לאשפוז מופיעות בנספח א'.
- חולים, שמצבם קל ואינם זקוקים לטיפול רפואי או ניטור של בית חולים כללי, אך מצבם מחייב אשפוז והשגחה, או חולים סיעודיים "קלים", יאושפזו במחלקות ייעודיות לחולי 19-COVID, שיופעלו במרכזים רפואיים גריאטריים או במוסדות רפואיים אחרים
- הפנייה לטיפול "בקהילה":
- טיפול בקהילה יכול להתבצע באחד משני האתרים: בבית או במלונות החלמה.
- מעקב בבית או במלון החלמה יעשה על פי המפורט בנספחים א'-ד', לפי אתר הטיפול (בית או בית מלון).
- בעת החלטה על טיפול במלון, על הקופה לציין סדר עדיפויות כמו גם סדר דחיפות בפינוי.
שחרור חולה מבית החולים והעברת מטופלים לקהילה
- שחרור מבית החולים (ממחלקת אשפוז או מחלקה לרפואה דחופה) יהיה לאחת מהמסגרות הבאות, על פי שיקול דעת קליני של רופא בכיר בבית החולים ובהתאם למצבו של המטופל:
- בית החולה
- מלון החלמה
- מוסד אחר המותאם לטיפול בחולה קורונה
- לאחר החלטת יעד השחרור:
- בית החולים יעביר את רשימת המשוחררים ליחידות הקשר של קופות החולים
- בתי החולים יוודאו עם יחידות הקשר של קופות החולים כי מצבם הרפואי, הסיעודי והסוציאלי של המטופלים מאפשר את שחרורם ליעד המתוכנן (מלון או בית). אין בתהליך זה בכדי לעכב את השחרור
- בית החולים יעביר את רשימת המשוחררים למלונות החלמה לחמ"ל פיקוד העורף, במייל tahospital@idf.il
- ההעברה למסגרת אחרת תעשה על ידי הסעה ברכב ייעודי, שהנמצאים בו ממוגנים, בהתאם להנחיות העדכניות באותה עת. במקרים בהם לא קיימת מניעה רפואית, החולה יוכל להשתחרר מבית החולים ולשוב לביתו ברכבו הפרטי
- קופת החולים תיצור קשר עם החולה המשוחרר ותתדרך אותו באשר להמשך המעקב הרפואי;
אין בסעיף זה כדי לעכב את השחרור
נוהל הטיפול בחולי 19-COVID שמצבם קל - בבית
- כללי
- המעקב והטיפול בחולה בבית יהיה באחריות הקופה (בהתאם לאמור בנספחים)
- המעקב והטיפול הרפואי אחר חולים חסרי ביטוח רפואי יתבצע באחריות לשכות הבריאות בסיוע ספקי שירות (חברות "ביקור רופא" ו"טרם")
- המענה הרפואי המועדף לחולים הקלים בקהילה יינתן באמצעות הפעלת "רפואה מרחוק" ובעת הצורך באמצעות הגעת צוות רפואי ממוגן לבית המטופל
- יינתן מענה רפואי מרפאתי ייעודי למבודדים ולחולים (לכל קבוצה בנפרד) על מנת למזער חשיפת אוכלוסייה בריאה למחלה. בעת מעקב אחר החולה, יש להתרשם ממידת קיום תנאי הבידוד בביתו
- מצבים בהם יש להפנות את החולה לבית מלון או לבית חולים ואין להפנותו לטיפול בית:
- בהיבט הפסיכוסוציאלי:
- חסר בית או ערירי
- ללא תמיכה משפחתית מספקת
- סובל ממצב נפשי או מהנמכה קוגניטיבית ללא מסגרת המאפשרת השגחה
- לא נראה כי יוכל לקיים תקשורת רציפה ואמינה עם קופת החולים
- בידוד החולה בביתו עלול לסכן אחרים בהדבקה:
- נראה כי לא מתקיימים תנאים המאפשרים את בידודו בבית (למשל, מצב בו החולה מתגורר עם אנשים רבים ללא אפשרות מעשית לבידוד)
- יש בן בית העלול להיות בעל סיכון מוגבר לתחלואה או אישה בהיריון
- קיים חשש כי אין בכוונת החולה להקפיד על הנחיות הבידוד
- בכל המצוין מעלה, יש להפנות את החולה לטיפול בבית מלון או בבית חולים.
- ניטור וטיפול על ידי קופות החולים בחולים בביתם:
- מענה רפואי לחולים יינתן בזמינות של 24/7 באמצעות מוקד רפואה מרחוק
- מטרת המעקב הרפואי:
- לזהות מוקדם ככל הניתן התדרדרות במצבם של החולים ולהפנותם לבית החולים
- מניעת החמרה במצבים רפואיים קיימים באמצעות שמירת רצף טיפולי
- מניעת מצב בו החולה עוזב את ביתו לצורך קבלת סיוע רפואי במצבים שאינם מחייבים זאת.
המפגש הרפואי הראשון יתבצע על ידי רופא. הרופא יכול להיעזר לצורך ביצוע המפגש הרפואי האמור בעוזרים: סטודנטים לרפואה משנים מתקדמות (שנה חמישית ושישית) ומטפלי מקצועות הבריאות, אולם קבלת ההחלטות הרפואיות הן באחריות הרופא ובחתימתו. לצורך קיום המפגש האמור ניתן לאפשר לעוזרים רישום ברשומה הרפואית הממוחשבת, תוך מזעור חשיפתם למידע רפואי שאינו רלוונטי למשימתם
- בחולים אסימפטומטיים ללא מחלות המהוות גורם סיכון להחמרת המחלה (מפורט בנספחים א' ו-ב’), שגילם מתחת ל-60, ניתן לקיים את המפגש הרפואי הראשון על ידי אחות או מטפלי מקצועות הבריאות. במקרה בו יסתבר כי החולה אינו עונה על הגדרת המקרה האמורה, יתקיים מפגש רפואי נוסף על ידי רופא
- יינתן הסבר למטופלים בנושאים הבאים: הנחיות הבידוד, סימפטומים וסימנים בעטיים יש לפנות לסיוע רפואי, צורך בבידוד בני הבית ובדגימתם לנגיף
- בעת החמרה משמעותית במצב המטופל, המטופל יונחה ליצור קשר מיידי עם מוקד 101
- יתקיים קשר המשכי עם המטופל - על פי המפורט בנספחים לנוהל זה. המעקב יתבצע על ידי צוות רפואי (בכלל זה סטודנטים לרפואה משנים ה' ו–ו', שיפעלו תחת פיקוח רופא), צוות סיעודי ומטפלי מקצועות הבריאות. ניתן להיעזר באמצעים דיגיטליים להקלת הדיווח והתיעוד
- המעקב הנדרש מפורט בנספחים ג' ו-ד' וכולל ניטור סימנים חיוניים: דופק, חום, ריווי חמצן ותיעוד בתיק הרפואי של החולה
- במצב בו קיים חשד להחמרה במצבו הרפואי של חולה, יתקיים מפגש רפואי מרחוק עם רופא מקופת החולים. רופא הקופה יחליט אם מצבו של המטופל מאפשר את המשך הטיפול בקהילה או מחייב פינוי מתואם לבית החולים (נדרש תאום מול מד"א או בית החולים)
- בדיקה או טיפול בנוכחות פיזית של צוות רפואי תתבצע אם לא ניתן לדחות את המפגש הרפואי לתום תקופת הבידוד. במקרה זה יישלח לבית המטופל צוות מטפלים ממוגן
- אספקת תרופות למטופלים תתבצע באמצעות משלוח לביתם ובהתאם לנהלים המקובלים בקופת החולים (למעט במקרים חריגים)
- תאום מפגש רפואי מרפאתי, יתקיים בעדיפות במרפאת התפרצות (אם הופעלה) או לחלופין במרפאה שנערכה בהתאם לבדיקת המטופל, בהיעדר אפשרות לקיים מפגש רפואי בבית המטופל ובמקרים בהם לא ניתן לדחות את הבדיקה או הטיפול
- המטופל יונחה להגיע למרפאת ההתפרצות תוך שימוש במסכת פה-אף. אין להגיע מהבידוד או לשוב מהבידוד באמצעות תחבורה ציבורית
- ככלל, העדיפות היא כי המעקב אחר החולים יתבצע על ידי רופאם האישי במסגרת שירותי רפואה מרחוק
- קיום מפגש רפואי (באמצעות רפואה מרחוק) עם חולה חדש הנמצא בביתו סמוך ככל הניתן לאבחונו הראשוני או לאחר שחרורו מבית החולים (במקרים בהם חולה במצב קל שוחרר מאשפוז לביתו ולא למלונית), לצורך הערכת מצבו הרפואי והדרכת אופן השימוש בציוד הניטור שחולק לו
- אספקת ערכת ניטור הכוללת מדחום, מד ריווי חמצן ומסכות כירורגיות לחולים. מומלץ כי ציוד זה יחולק לכלל החולים. בעת מחסור בציוד כאמור תינתן עדיפות לאוכלוסיות החולים המוזכרות בנספח ו'
- יציאת חולה מבידוד תהיה רק לאחר קבלת אישור לסיום תקופת הבידוד בהתאם להנחיות העדכניות באותה עת. ניתן להסתייע באמצעים דיגיטליים להקלת הליך קבלת האישור
- במקרים בהם יש ליטול דגימות מהחולה לצורך קביעת החלמה: ביצוע הבדיקות ושינוען למעבדה יהיו באחריות הקופה המבטחת, או באחריות ספקי השירות במקרה של חולים חסרי ביטוח רפואי
- בני ביתו של מטופל ששהו בבית במהלך תקופת מחלתו מחויבים בבידוד למשך 14 יום מאז המגע האחרון עם החולה
הטיפול בחולי 19-COVID שמצבם קל במלונית החלמה
כללי
- המעקב והטיפול אחר חולים שמצבם קל יתבצעו בבית המטופל או במלונית
- החלטה בדבר הפניית חולים למלונות החלמה: על קופת החולים לברר אל מול חולים מאומתים מה העדפתם בהיבט של המשך הבידוד בבית אל מול אפשרות העברתם למלון מחלימים. במקרים בהם נראה כי המטופל יכול לקיים את תנאי הבידוד הנדרשים בביתו אין הכרח להעבירו למלונית
- הגעת החולים למלונות ההחלמה תתבצע על פי תאום, מהקהילה או מבתי החולים, באחריות פיקוד העורף
- מלונות ההחלמה יהוו אכסניה לחולים שמצבם הרפואי מוגדר כקל, שהם עצמאיים בתפקודם, ויאפשרו את בידודם עד תום מחלתם בהתאם לנוהל הבידוד שפרסם המשרד
- שהיית חולה קטין במלונית החלמה מחייבת נוכחות הורה או הסכמת הורה בכתב
- המעקב והטיפול הרפואי אחר החולים יתבצעו על ידי קופות החולים
- המעקב והטיפול הרפואי אחר חולים שהם חסרי ביטוח רפואי יתבצע באחריות לשכות הבריאות בסיוע ספקי שירות (חברות "ביקור רופא" ו"טרם")
- חולים המתאכסנים במלונות החלמה יגיעו עם ציוד אישי וחיוני לשהות ממושכת, וכן עם תרופותיהם הכרוניות (אם נדרשות)
- "משפחות מעורבות" - כמפורט בנספח ח' לנוהל זה
- מערכת הפיקוד והשליטה במלונות תופעל באחריות פיקוד העורף
- אספקת ציוד מיגון לצוות המלון - באחריות פיקוד העורף או הצבא
- מעטפת לוגיסטית אישית למטופלים באחריות פיקוד העורף
- שמירת הסדר הציבורי במלון תתקיים באחריות משטרת ישראל
- ביצוע בקרות בנושא מניעת זיהומים ובריאות הסביבה יתבצעו באחריות משרד הבריאות
- שירותי מלונאות יינתנו באחריות צוות בית המלון (כלכלה, ניקיון) בהתאם להנחיות בריאות הציבור במשרד הבריאות
קליטת מטופלים להמשך טיפול בבתי המלון
- קליטת חולים מבתי חולים:
- שחרור חולים שמצבם קל מבית החולים יתואם עם מרכז שליטה של פיקוד העורף. פיקוד העורף ינחה את בתי החולים באופן העברת המידע אליו. חמ"ל פיקוד העורף יתאם את העברתם מבית החולים למלוניות ואת קליטתם
- למלונות ההחלמה יופנו רק חולים עצמאיים במצב קל
- קליטת חולים מהקהילה:
- אם מועברים מטופלים מהקהילה לטיפול במלון (כאשר המטופל אינו נזקק לאשפוז בבית חולים), קופת החולים תודיע לחמ"ל פיקוד העורף על הצורך בקליטתו
- חמ"ל פיקוד העורף יתאם את הגעת החולה למלון
- עד הגעת החולה למלון יימשך המעקב הרפואי אחר החולה גם בביתו, באחריות קופת החולים
- בני ביתו של חולה שנקלט מהקהילה למלון חייבים בבידוד בית למשך 14 יום מהמגע האחרון עם החולה
- עקרונות בהפעלת המלון
- במלון יפעל חמ"ל במהלך כל שעות היממה באחריות פיקוד העורף. תפקידיו יהיו:
- תיאום קליטת חולים עם קופות החולים השונות, כולל תיאום הסעת חולים אל המלון וממנו
- דיווח לקופת חולים בעת הגעת חולה למלון ובעת שחרורו
- מעקב אחר מספר השוהים במלון ומצאי החדרים הפנויים
- סיוע בקליטת חולים חדשים, חלוקת ציוד ניטור מטעם קופות החולים, תזמון קריאת חולים מחדריהם לצורך קבלת תרופות או ביצוע בדיקות רפואיות על פי צורך
- סיוע לחולים ביצירת קשר עם קופות החולים על פי הצורך
- סיוע לקופות חולים ביצירת קשר עם חולים על פי הצורך
- הפעלת מד"א במצבי חירום רפואיים
- סיוע למטופלים בצורכיהם האישיים
- העברת דיווח יומי של שוהים בכלל המלונות (חולים ובריאים) לחמ"ל הבריאות הלאומי ולחמ"ל מכלול קופות החולים
- בכל מלון יוקצה חדר שיאפשר בדיקת חולים בפרטיות על פי צורך. ארגון הציוד הנדרש בחדר יהיה באחריות ספקי השירות הרפואי המפעילים במקום מרפאות התפרצות
- המעקב הרפואי אחר כל חולה, המבוטח בקופת חולים, יהיה באחריות קופת החולים. המעקב הרפואי אחר חסרי ביטוח רפואי יתבצע באחריות לשכות הבריאות באמצעות ספקי שירות הפועלים מטעמם (בשלב זה חברות "טרם" או "ביקור רופא"). מטרת המעקב הרפואי:
- לזהות מוקדם ככל הניתן התדרדרות במצבם של החולים ולהפנותם לבית החולים
- מניעת החמרה במצבים רפואיים קיימים באמצעות שמירת רצף טיפולי
- המעקב יתקיים בהתאם לעקרונות הבאים:
- המפגש הרפואי הראשון במקרים בהם המטופל הועבר למלונית מבית החולים, יתבצע על ידי רופא
- יינתן הסבר למטופלים אודות נוהלי הבידוד ואופן המעקב הרפואי במלון: טלפונית או באמצעות דפי הסבר
- יוסבר למטופל באילו מצבים רפואיים עליו ליצור קשר עם קופת החולים
- בעת החמרה משמעותית במצב המטופל, הוא יונחה ליצור קשר מיידי עם מוקד 101 ועם חמ"ל המלון
- יתקיים קשר המשכי עם המטופל - על פי המפורט בנספחים לעדכון זה. המעקב יתבצע על ידי צוות רפואי (בכלל זה סטודנטים לרפואה משנים ה' ו–ו', שיפעלו תחת פיקוח רופא, צוות סיעודי, ומטפלי מקצועות הבריאות). ניתן להיעזר באמצעים דיגיטליים להקלת הדיווח והתיעוד
- המעקב הנדרש מפורט בנספחים ג' ו-ד' וכולל ניטור סימנים חיוניים: דופק, חום, ריווי חמצן ותיעוד בתיק הרפואי של החולה
- בעת חשד להחמרה במצב הרפואי יתקיים מפגש רפואי מרחוק לצורך קבלת החלטה על פינוי לבית החולים. המפגש יתועד בתיק הרפואי של החולה
- מפגש רפואי בנוכחות המטופל על ידי צוות רפואי בבית המלון יתקיים בהתאם לצורך הרפואי ובהיעדר יכולת לקיימו באמצעי "רפואה מרחוק" (ולא בהכרח בהקשר למחלה החריפה). המפגש יתועד בתיק הרפואי של החולה
- באחריות קופות החולים לספק תרופות, הן למצב כרוני והן לאקוטי, וציוד רפואי אחר למלון. חולים חסרי ביטוח המטופלים באחריות לשכות הבריאות יקבלו מענה תרופתי למחלות חריפות
- שחרור המטופל בעת החלמה (בהתאם להגדרה העדכנית באותה העת)
- בהינתן קיום שירות רפואי במלון על ידי ספקי שירות, הפועלים מטעם המדינה, יכולות קופות החולים להסתייע ברופאים הפועלים במלונות לצורך בדיקת מבוטחיהן שבמלון
- שחרור חולה מהמלונית יתבצע ככלל לאחר קבלת אישור לסיום תקופת הבידוד בהתאם להנחיות העדכניות באותה עת. ניתן להסתייע באמצעים דיגיטליים להקלת הליך קבלת האישור. במקרים בהם יש צורך בקביעת החלמה, יש ליטול דגימות מהחולה בבית המלון: ביצוע הבדיקות ושינוען למעבדה יהיו באחריות הקופה המבטחת, או באחריות ספקי השירות במקרה של חולים חסרי ביטוח רפואי
מרפאות התפרצות
- מרפאות התפרצות הן מרפאות נפרדות מהמרפאות הרגילות
- פתיחת מרפאות התפרצות למבודדים או לחולים תתבצע אך ורק באישור משרד הבריאות ולנוכח קיום צורך מקומי
- בעת הצורך ועל פי הנחיית משרד הבריאות יופעלו מרפאות התפרצות במתכונת מענה אחוד
- מרפאות ההתפרצות תטפלנה רק בחולים מאומתים או בחולים חשודים השוהים בבידוד (בשעות נפרדות)
- לא תתאפשר כניסה למרפאה למטופלים אחרים
- קופת החולים תפרסם למבוטחיה באתר האינטרנט ובתקשורת את פריסת מרפאות ההתפרצות הפועלות בכל עת, את זמני הקבלה לאוכלוסיות המטופלים בבידוד ולאוכלוסיית החולים ואת אופן תיאום ההגעה למרפאה
- מטופלים השוהים בבידוד וחולי 19-COVID יונחו לא להגיע למרפאתם הקבועה אלא לפנות בעת הצורך לקופת החולים לתיאום הגעתם למרפאת ההתפרצות
- הפניית מטופל למרפאת התפרצות תתבצע רק לאחר בחינת האפשרות למתן מענה רפואי בביתו באמצעות רפואה מרחוק או באמצעות צוותי היחידה לטיפולי בית
- המטופל יונחה להגיע למרפאת התפרצות תוך שימוש במסכת פה-אף ולא באמצעות תחבורה ציבורית
- מרפאת ההתפרצות תקיים הפרדה מוחלטת בין חולים לבין מטופלים השוהים בבידוד. רצוי כי אוכלוסיות אלו תטופלנה במסגרת המרפאה בימים נפרדים או בשעות נפרדות. במידת הניתן יתקיים הטיפול גם באתרים נפרדים בתוך מרפאת ההתפרצות (חדרים ייעודיים וציוד ייעודי לכל אוכלוסיית מטופלים)
- הצוות במרפאת ההתפרצות יכלול לפחות רופא, אחות, איש צוות מנהלה בהתאם לצורך, מנקה ואיש אבטחה
- במסגרת המרפאה יינתנו לפחות שירותי רפואה ראשונית ושירותי סיעוד ובכלל זאת נטילת בדיקות מעבדה. בהתאם לצורך, ניתן יהיה להפעיל במרפאת ההתפרצות שירותי רפואה מקצועית
- צוות המרפאה יקיים רצף טיפולי המותאם לצורך אל מול רופאו האישי של המטופל ובכלל זאת במצב בו ניתן מענה אחוד והמטופל משויך לקופת חולים אחרת
- פינוי מטופלים מהמרפאה למיון (מחלקה לרפואה דחופה) יתואם מול מד"א או בית החולים
- מיגון בעת טיפול בפונים למרפאות ההתפרצות: בכפוף להנחיות המיגון שיתקיימו באותה עת
- עקרונות ניהול בקרת הזיהומים במרפאת ההתפרצות:
- הפרדה של מבנה המרפאה ממרפאה המשרתת אוכלוסייה שאינה מבודדת או חולה
- הפרדה בין שירותי צוות (באזור הנקי) לשירותי מטופלים
- הקפדה על מיגון הצוות
- הקפדה על ניהול התורים לצורך צמצום מספר השוהים במרפאה בו זמנית
- הפרדה מוחלטת בין חולים ידועים למטופלים השוהים בבידוד
- הקפדה על נוהלי ניקוי וחיטוי בהתאם להנחיות שיתקיימו באותה עת
- הקפדה על נוהלי טיפול בכביסה ופינוי אשפה
- נטילה ושליחת בדיקות מעבדה בהתאם להנחיות הנוהגות
- הגדרת אזורי התמגנות והתפשטות
- הגדרת אזור ריענון לצוות מחוץ לשטח הפעילות (חדר שתייה ושירותים)
- מינוי אחות אחראית בקרת זיהומים
- ביצוע תדריך יומי לצוות
- מעקב יומי אחר היארעות תחלואה בקרב הצוות
נספחים
נספח א - אמות מידה להפניה לאשפוז של 19-COVID בוגרים (מעל גיל 18)
כל סעיף בפני עצמו מהווה סיבה להפניית החולת למיון (בדיקות מעבדה רלוונטיות רק במקרה וקיימות):
- שינוי במצב הכרה או בלבול חדש
- מצב קליני המחשיד להתפתחות הלם ספטי
- מצב קליני המחייב תמיכה נשימתית (למשל, צורך בחמצן בחולה שלא השתמש קודם בחמצן)
- אבחנה קלינית או רנטגנית של דלקת ריאות
- כיחלון בפנים או בשפתיים
- קשיי נשימה
- כאבים או לחץ בחזה
- חוסר יכולת לאכול או לשתות
- הקאות: מעל 3 ביממה
- שלשול: יותר מ־6 פעמים ביממה
- דופק מעל 125 לדקה
- מעל 24 נשימות בדקה
- חום מעל 39 לאחר נטילת תרופה להורדת חום או מתחת 35.5
- סטורציה בדם באוויר חדר של 93 אחוזים ומטה (בחולים הסובלים ממחלת ריאות כרונית וסובלים מהיפוקסמיה קבועה, בהם יש להתחשב בירידה בסטורציה ביחס לערך הבסיס ובמאפיינים קליניים נוספים)
- המטוקריט מתחת ל-30 (שמהווה ממצא חדש)
- נויטרופניה מתחת ל-500
- גלוקוז מעל ל-250
- נתרן מתחת ל-130
- החמרה בתפקודי כליה בלמעלה מ־30 אחוזים מהערך הידוע או רמת קראטינין של 30 אחוזים מעל הנורמה באדם שלא ידועה אצלו בעיה כלייתית
- מטופל בהמודיאליזה
- חום של 38.5 ומעלה, הנמשך 3 ימים בחולה, ושייך לאחת מקבוצות הסיכון המפורטות להלן
גורמי סיכון, בהם יש לשקול הפניה למיון:
- גיל מעל 60
- מחלה קרדיוואסקולרית
- מחלת ריאות כרונית
- סוכרת
- יתר לחץ דם
- BMI (Body Mass Index) גבוה מ-30
- שחמת כבד
- דיכוי חיסוני
- היריון
נספח ב' - אמות מידה להפניה לאשפוז של ילדים החולים ב־19-COVID
על פי מחקרים שפורסמו, מחלה קשה מופיעה בקרב שיעור קטן של ילדים. דיווח CDC (Centers for Disease Control and Prevention) בארצות הברית הצביע על כך שהמהלך בילדים הוא קל יותר מאשר המהלך של 19-COVID במבוגרים[1]. במחוז חוּבֵּיי בסין, ל-21 מתוך 728 חולים מאומתים הייתה מחלה שהוגדרה כ"קשה"[2].
נוסף על כך הופיעו דיווחים על מקרים של תסמונת אינפלמטורית דמוית מחלת Kawasaki ולכן יש צורך להגביר ערנות למקרים אלו[3].
ילדים החולים ב־19-COVID יכולים ברוב המקרים להיות בטיפול ביתי בהשגחת ההורים. להלן עקרונות מנחים להפניית ילדים אלו למיון.
המסמך מתבסס על העקרונות שנקבעו על ידי ארגון הבריאות העולמי[4], מאמרים שפורסמו בספרות[5][6] ועל חוות דעת מומחים.
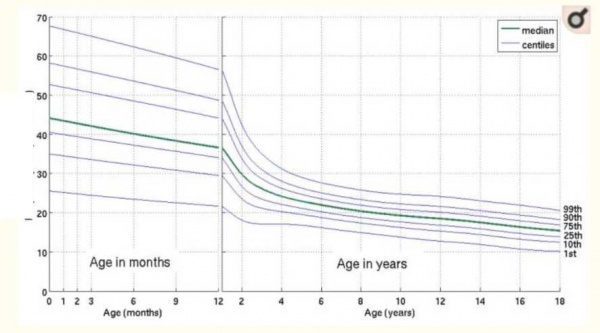
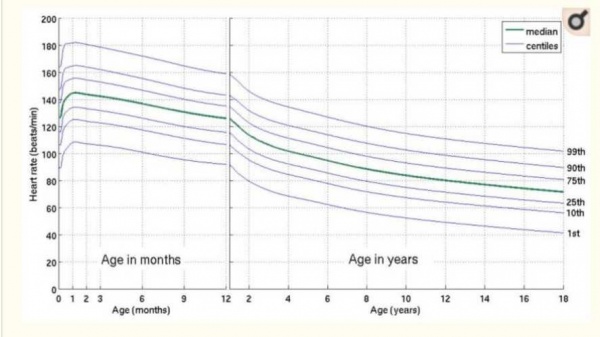
ערכי הנורמה לילדים משתנים באופן משמעותי בחודשים ובשנים הראשונים של החיים ולכן יש להסתייע בערכים לפי גיל. טבלאות עזר מצורפות[1].
- כל סעיף בפני עצמו מהווה סיבה להפניית החולה למיון:
- מדדים חריגים (אם ניתן להשיג מדידה אמינה):
- חום מעל 39 בילד שגילו מתחת לשנתיים
- דופק גבוה מעל גבול הנורמה לגיל הילד (מעל אחוזון 90 לגיל)
- מספר נשימות בדקה מעל גבול הנורמה לגיל הילד (מעל אחוזון 90 לגיל)
- סטורציה באוויר חדר של 93 אחוזים ומטה
- שינויים בהתנהגות - אפתיה, ישנוניות חריגה, חוסר תגובתיות, הזיות, דיבור לא ברור, אי-שקט (שלא חולף גם לאחר הורדת חום או בניסיון לחבק ולהרגיע)
- אבחנה קלינית או רנטגנית של דלקת ריאות
- קשיי נשימה - רושם שהילד מתאמץ לנשום. לילדים קטנים - קושי לינוק או לסיים בקבוקים, נשימות מהירות ושטחיות, דיבור מקוטע לילד שכבר מדבר
- כיחלון בפנים או בשפתיים, חיוורון חריג, עור שיש
- חוסר יכולת לאכול או לשתות, הקאות חוזרות, שלשולים תכופים
- מיעוט במתן שתן (יותר משמונה שעות ללא הטלת שתן), טיטולים יבשים לתינוקות לא גמולים
- מחלת חום ממושכת - יותר משלושה ימים ללא סימני החלמה (ללא ירידה בערכי החום הנמדדים או גם ללא הגדלת מרווח הזמן בין זיזי החום)
- חולשה, חוסר יכולת של הילד לשאת את משקל גופו (אובדן יכולת שכבר נרכשה, לדוגמה - ילד שכבר הולך - לא מוכן לקום ולהתהלך)
- פרכוס - למעט פרכוסי חום פשוטים ומוכרים וכאשר הילד התאושש לחלוטין לאחר הפרכוס
- תפרחת עורית, בעיקר פטכיאלית
- מדדים חריגים (אם ניתן להשיג מדידה אמינה):
- מצבי רקע שהימצאותם מחייבת הפנייה למיון:
- פגים - כל לידה לפני שבוע 37 או אשפוז בפגייה מעל יומיים (כל עוד הילד מתחת לגיל שנתיים)
- גיל - כל תינוק עם חום מתחת לגיל 3 חודשים
- מחלות לב - רקע של מום לבבי כחלוני או מום לבבי הגורם לאי ספיקת לב
- מחלות ריאה - נטייה לצפצופים (עד גיל 3 שנים) המחייבת טיפול מונע, אסתמה שמצריכה טיפול מונע או מחלת ריאות כרונית אחרת
- סוכרת
- מצבים נוירולוגיים - עיכוב התפתחותי המקשה על התקשורת עם הילד, מצבים נוירולוגיים המקשים על שיעול יעיל כגון מחלות שריר ומחלות נוירומוסקולריות, נטייה לאספירציות, ילד המרותק למיטה או לכיסא גלגלים
- חסר חיסוני - טיפול כימותרפי, HIV (Human Immunodeficiency Virus) וחסר חיסוני, מושתלי איברים, טיפול ביולוגי עקב מחלה ראומטית או מחלת מעי דלקתית, טיפול ממושך בסטרואידים ועוד
- השמנת יתר - מעל אחוזון 95 לגיל
- מטופלים בדיאליזה
- הנשמה ביתית
- כל מצב המצריך מעקב צמוד לאור מצבו של החולה (כולל עקב בעיות סוציאליות)
נספח ג' - אופן המעקב היומי אחר חולה בוגר בבית או במלון ההחלמה
- שאלות למעקב אחר חולה בבית/במלון:
- האם מצבך החמיר במהלך השעות האחרונות (מאז הדיווח הקודם)? : כן / לא
- האם את/ה סובל מקושי בנשימה? : כן / לא
- האם קשה לך לסיים משפט כשאת/ה מדבר/ת? : כן / לא
- האם את/ה מצליח/ה לאכול? : כן / לא
- האם את/ה מצליח/ה לשתות? : כן / מעט / לא
- האם הקאת 3 פעמים או יותר ביממה האחרונה? : כן / לא
- האם שלשלת 4 פעמים או יותר ביממה האחרונה? : כן / לא
- האם נתת שתן ב-+6 השעות האחרונות? : כן / לא
- מה ערך הדופק (יש לקיים מפגש רפואי אם הערך מעל 110)
- מה ערך הסטורציה (יש לקיים מפגש רפואי אם הערך נמוך מ-94)
- מה ערך החום (יש לקיים מפגש רפואי אם הערך מעל 39 מעלות לאחר ניסיון להורדת חום או מתחת ל-36 מעלות)
- האם את/ה מודאג/ת או מרגיש/ה במצוקה נפשית ממצבך? : כן / לא
- השאלות האלו ישאלו במסגרת מפגש רפואי טלפוני או באמצעות מעקב דיגיטלי, במטופלים הנענים לשימוש בכלי זה. בעת שימוש בכלי דיגיטלי,
בהינתן תשובה שאינה "לא" באחת השאלות או קיום סימנים שאינם תקינים, יתקיים עם החולה מפגש רפואי טלפוני - אם מטופל לא ענה למעקב הדיגיטלי, על קופת החולים ליצור קשר טלפוני ולקיים את המפגש הרפואי ביוזמתה
- המפגשים הרפואיים יתועדו ברשומה הרפואית הממוחשבת
- במטופלים תסמיניים מגיל 36 המעקב יתבצע לפחות פעם ביום ויתועד ברשומה הרפואית
- במטופלים תסמיניים שגילם 18–35, ללא גורמי סיכון אין חובה לקיים מעקב יומי וההחלטה תלויה בשיקול הדעת הרפואי, בהתאם למצב הקליני ולמאפיינים פסיכוסוציאליים
- אחר מטופלים א-תסמיניים, עם גורמי סיכון, ניתן לעקוב בתדירות של פעם בשבוע
- אחר מטופלים א-תסמיניים, ללא גורמי סיכון, אין חובה לקיים מעקב רפואי, עד תום מחלתם
- בכל גיל, הקטנת תדירות המעקב תתאפשר בעת הטבה במצב הקליני: העדר החום וחלוף קוצר הנשימה
- החלטה אודות תדירות מעקב הקטנה מפעם ביום תתקבל תוך שיקול דעת רפואי הנוגע למאפייני המטופל הרפואיים והפסיכוסוציאליים (המצב הקליני בעת קיום המפגש הרפואי הראשון, קיום מחלות רקע, הערכת היענותו להנחיות הצוות הרפואי, היותו ערירי ועוד)
- בכל מקרה החולה יונחה באילו מצבים עליו ליצור קשר עם קופת החולים או עם שירותי רפואת החירום. קופת החולים תוודא כי בידי המטופל דרכי הקשר המתאימות
- שחרור מטופל יכול אף הוא להתבצע תוך הסתייעות בכלי דיגיטלי אולם אישור ההחלמה יינתן בחתימת רופא או אחות
נספח ד' - אופן המעקב היומי אחר ילד בבית או במלון ההחלמה
- שאלות למעקב אחר ילד חולה בבית/במלון:
- האם מצב הילד החמיר מאז הדיווח הקודם? : כן / לא
- האם ישנו שינוי בהתנהגות? (אפטיה, ישנוניות חריגה, חוסר תגובתיות, הזיות, דיבור לא ברור, אי-שקט שלא חולף גם לאחר הורדת חום או בניסיון לחבק ולהרגיע) : כן / לא
- האם התפתחה תפרחת עורית חדשה? (שטפי דם עוריים, חיוורון או כיחלון) : כן / לא
- האם קיימת מחלת חום ממושכת? יותר משלושה ימים ללא סימני החלמה (ללא ירידה בערכי החום או גם ללא הגדלת מרווח הזמן בין זיזי החום) : כן / לא
- האם ישנה עדות לחולשה? (חוסר יכולת של הילד לשאת את משקל גופו, אובדן יכולת שכבר נרכשה, ילד שכבר הולך - לא מוכן לקום ולהתהלך) : כן / לא
- האם אירעו פרכוסים? (למעט פרכוסי חום פשוטים ומוכרים וכאשר הילד התאושש לחלוטין לאחר הפרכוס) : כן / לא
- האם ישנו קושי בנשימה? (נשימות מהירות ושטחיות, רושם שהילד מתאמץ לנשום. בילדים קטנים - קושי לינוק או לסיים בקבוקים, דיבור מקוטע בילד שכבר מדבר) : כן / לא
- האם ישנו קושי באכילה או בשתייה? (חוסר יכולת לאכול או לשתות, הקאות חוזרות, שלשולים תכופים) : כן / לא
- האם יש מיעוט במתן שתן או חשד להתייבשות? (יותר משמונה שעות ללא הטלת שתן, טיטולים יבשים לתינוקות לא גמולים) : כן / לא
- האם יש תלונה רפואית אחרת שבגינה את/ה מעוניין/נת לשוחח עם גורם רפואי? : כן / לא
- שאלות לגבי מדדים חריגים (אם ניתן להשיג מדידה אמינה):
- מה קצב הלב (האם מעל אחוזון 90 לגיל)?
- מה קצב הנשימה (האם מעל אחוזון 90 לגיל)?
- מה ערך הסטורציה (האם נמוך מ-94)?
- מה ערך החום (האם גבוה מ-39)?
- השאלות הללו יישאלו במסגרת מפגש רפואי טלפוני או באמצעות מעקב דיגיטלי, במטופלים הנענים לשימוש בכלי זה. בעת שימוש בכלי דיגיטלי, בהינתן תשובה שאינה "לא" באחת השאלות או קיום סימנים שאינם תקינים, יתקיים עם החולה מפגש רפואי טלפוני
- אם לא נוצר קשר ביוזמת ההורים, על קופת החולים ליצור את הקשר ולקיים את המפגש הרפואי ביוזמתה
- המפגשים הרפואיים יתועדו ברשומה הרפואית הממוחשבת
- בילדים תסמיניים שגילם עד 9 ובילדים הסובלים ממחלות רקע יתבצע המעקב הרפואי לפחות פעם ביום
- בילדים תסמיניים בטווח הגילאים 10–18, שאינם סובלים ממחלות רקע, אין חובה לקיים מעקב יומי וההחלטה תלויה בשיקול הדעת הרפואי, בהתאם למצב הקליני ולמאפיינים פסיכוסוציאליים
- אחר ילדים א - תסמיניים, הסובלים ממחלות רקע, ניתן לעקוב בתדירות של פעם בשבוע
- אחר חולים א - תסמיניים, ללא גורמי סיכון, אין חובה לקיים מעקב רפואי עד תום מחלתם
- בכל גיל, הקטנת תדירות המעקב תתאפשר בעת הטבה במצב הקליני: העדר החום וחלוף קוצר הנשימה
- החלטה אודות תדירות מעקב הקטנה מפעם ביום תתקבל תוך שיקול דעת רפואי הנוגע למאפייני המטופל ולמאפייני משפחתו (המצב הקליני בעת קיום המפגש הרפואי הראשון, קיום מחלות רקע, הערכת היענות המשפחה להנחיות הצוות הרפואי, וכדומה)
- בכל מקרה יונחו הורי המטופל באילו מצבים רפואיים עליהם ליצור קשר עם קופת החולים או עם שירותי רפואת החירום. קופת החולים תוודא כי בידי ההורים מצויות דרכי הקשר המתאימות
- שחרור מטופל יכול אף הוא להתבצע תוך הסתייעות בכלי דיגיטלי, אולם אישור ההחלמה יינתן בחתימת רופא או אחות
נספח ה' - עקרונות לניטור על ידי קופות החולים במטופלים החייבים בבידוד בביתם
- מידע נדרש יועבר למטופל תוך שימוש באמצעים דיגיטליים: העברת הנחיות הבידוד, ודרכי תקשורת לקופה בעת הופעת תסמינים. במקביל יפורסם המידע הנדרש באתר קופת החולים ויונגש למבוטחים במרפאות הקופה
- בהופעת תסמינים מחשידים למחלה, או בהינתן התוויה אפידמיולוגית, יופנה המטופל למרפאת דיגום בקופת החולים לצורך נטילת משטחים
- במקרים בהם קיים צורך לקיים בדיקה או טיפול בנוכחות פיזית של צוות רפואי ולא ניתן לדחות את המפגש הרפואי לתום תקופת הבידוד, יישלח לבית המטופל צוות ממוגן מהיחידה לטיפולי בית
- בהיעדר אפשרות לקיים מפגש רפואי בבית המטופל ובמקרים בהם לא ניתן לדחות את הבדיקה או הטיפול, יתואם מפגש רפואי מרפאתי, בעדיפות במרפאת התפרצות (אם הופעלה)
- המטופל יונחה להגיע למרפאה תוך שימוש במסכת פה–אף. אין להגיע מהבידוד או לשוב מהבידוד באמצעות תחבורה ציבורית
- מיגון בעת טיפול במבודד בית: בהתאם להנחיות המיגון, שיתקיימו באותה עת
נספח ו' - אוכלוסיות בעדיפות לחלוקת ערכות ניטור
- מטופלים שגילם מעל 60
- חולים הסובלים מקוצר נשימה
- חולי מחלות ריאה כרוניות
- חולי מחלה אונקולוגית או המטו-אונקולוגית בטיפול אונקולוגי פעיל
- טיפול בסטרואידים מעל 20 מיליגרם ביום או טיפול ביולוגי
- חולי שחמת הכבד
- חולי מחלה קרדיוואסקולרית
- חולי סוכרת
- חולי יתר לחץ דם
- חולים הסובלים מהשמנה: BMI גבוה מ-30
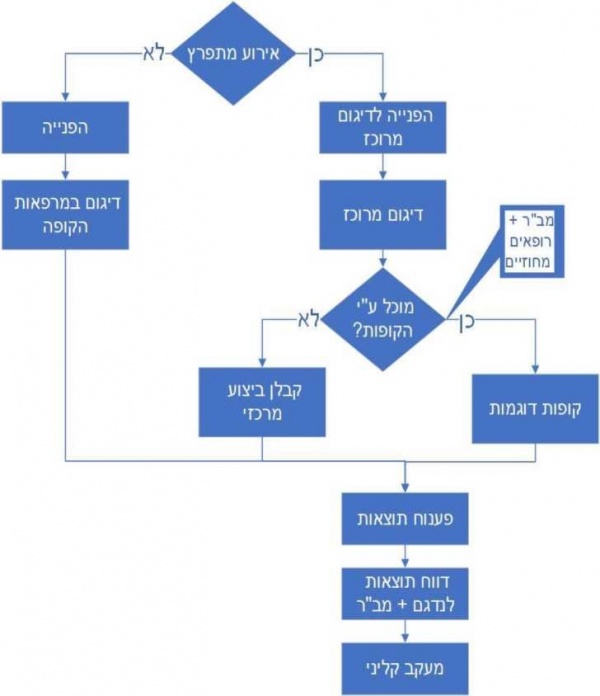
נספח ז' - נוהל הפעלת נקודת דיגום לחולי 19-COVID בקופת חולים
- חשיבות זמינות הבדיקות בקופות החולים וההיענות המהירה לביצוען מצד המבוטחים:
- קיימת חשיבות מכרעת לביצוע דיגום מהיר של חשודים גם בסופי שבוע על מנת לזהות במהירות חולים חדשים, לקיים תחקיר אפידמיולוגי ולעצור את שרשרת ההדבקה
- על קופת החולים לקיים יכולת דיגום ויכולת מעבדתית גם במהלך סופי שבוע וחגים ואין לדחות את ביצוע הבדיקות. יכולות הדיגום והמעבדה יכול שיתקיימו על ידי הקופה עצמה או על ידי מי מטעמה
- לנוכח העובדה כי חלק מציבור המטופלים, החשודים כחולים, בוחר שלא לבצע את משטחי הבדיקה, אליהם הוא מופנה על ידי רופאי הקופה יודגש כי:
- באחריות קופת החולים להבהיר לכל מטופל, המופנה לביצוע משטח לקורונה בחשד למחלה, כי עליו להקפיד על בידוד עד קבלת תשובת המשטח
- באחריות קופת החולים לקיים מעקב אחר החולים, שהופנו לביצוע משטחים וליצור קשר עם מבוטחים שטרם ביצעו את הבדיקה, על מנת להבהיר להם את חשיבות ביצועה
- הדיגום יתבצע באופן הבא:
- חולים מאומתים או מגעים קרובים של חולים מאומתים אשר פיתחו תסמינים יידגמו רק בנקודות דיגום ייעודיות
- מגעים אסימפטומטיים של חולים מאומתים או מטופלים הסובלים מתחלואה רספירטורית (חום, שיעול, קוצר נשימה) יכולים להידגם גם במסגרת כל מרפאה ראשונית
- דיגום במסגרת מרפאות ראשוניות:
- הדיגום יתבצע בשעות ייעודיות, בחדר מאוורר
- בכל רגע נתון ישהה בחדר הדיגום רק הדוגם והמטופל (ומלווהו, אם מדובר בקטין)
- התור ינוהל באופן בו לא ייווצרו תורי המתנה בכניסה לחדר הדיגום
- הדיגום יתבצע על ידי דוגם מיומן, לבוש במדים וממוגן במיגון מלא (מסיכה כירורגית, משקף פנים, חלוק, כפפות). יש להחליף כפפות ולחטא ידיים בין מטופלים
- המטופל בחדר יסיר את המסכה רק בסמוך לביצוע הדיגום ויעטה אותה מיד בסופו
- בסיום עבודת הדוגם, החדר ינוקה ויאוורר למשך חצי שעה, משטחי העבודה ינוקו ויחוטאו
- הפעלת נקודת דיגום ייעודית:
- יש להפריד זמנים בנקודות הדיגום בין הפעולות הבאות:
- דיגום חשודים
- דיגום חולים מאומתים (שיידגמו מחוץ לביתם רק לאחר קבלת תשובת בדיקה ראשונה שלילית)
- עקרונות למיקום נקודת הדיגום:
- ניתן להפעיל נקודת דיגום במסגרת מתקן רפואי קיים או כנקודה ניידת
- נקודת הדיגום תמוקם במתקנים המאפשרים גישה תחבורתית נוחה ברכב פרטי
- נקודת הדיגום תמוקם במתקנים שהגישה אליהם אינה מחייבת תנועה רגלית ארוכה באזורים הומי אדם (קניונים למשל)
- נקודת הדיגום תהיה נגישה לבעלי מוגבלויות
- נקודת הדיגום תשולט ותסומן באופן שימנע הגעת אנשים, שאינם אמורים להגיע אליה לצורך בדיקה
- דגשים להגעת המטופל לנקודת הדיגום:
- ההגעה תתבצע אך ורק בתאום מראש עם הקופה
- המטופלים יונחו על ידי הקופה, שלא להגיע לנקודת הדיגום בתחבורה ציבורית כי אם ברכב פרטי. ברכב ישהה רק המטופל או המטופל ונהג מקרב בני ביתו. שניהם יעטו מסיכות פה-אף וישבו מרוחקים ככל הניתן
- המטופלים יונחו להגיע רגלית בתוואי הקצר ביותר לנקודת הדיגום תוך שימוש במסכת פה-אף ושמירת מרחק של 2 מטרים לפחות מאנשים בסביבתם
- במקרים בהם המטופל אינו יכול להגיע לנקודת הדיגום ברגל או ברכב פרטי, אלא אך ורק בתחבורה ציבורית, הדיגום יתבצע באחריות קופת החולים, בבית המטופל
- קופת החולים תמנע התקהלות ממתינים בסמוך לנקודת דיגום באמצעות:
- תזמון מרווח של הזימונים
- מינוי סדרן (במיגון מלא) לשמירת ההנחיות
- שליטה על אזור ההמתנה באופן בו בכל רגע נתון מטופל אחד יידגם ומטופל אחר ימתין מחוץ לחדר או בעמדת הדיגום
- סימון פסי שמירת מרחק (2 מטרים) באזורי ההמתנה מחוץ ובתוך המתקן הרפואי
- דרישות נוספות בתחומי מיגון, חיטוי, בקרה וניהול:
- הכניסה למתקן הרפואי תתאפשר תוך שימוש במסכה תקנית ולאחר חיטוי ידיים בכניסה
- הדיגום יתבצע על ידי דוגם מיומן, לבוש במדים וממוגן במיגון מלא (מסכה, משקף פנים, חלוק, כפפות). יש להחליף כפפות ולחטא ידיים בין מטופלים
- בעמדת דיגום המאפשרת הפרדה מוחלטת בין הדוגם לנדגם, מיגון הדוגם יהיה על פי נוהל עבודה פרטני, שיאושר על ידי היחידה למניעת זיהומים
- חיטוי משטחי עבודה בין מטופלים, שינוע הדגימות, סילוק הפסולת, החלפת ציוד המיגון ואופן כביסת המדים בהתאם לנהלים העדכניים
- יבוצע תדריך יומי לצוות נקודת הדיגום, באשר לנוהלי המקום
- יתקיים מעקב יומי אחר היארעות תחלואה בקרב חברי הצוות העובד בנקודת הדיגום
- בדיקות אלקטיביות:
משטחים ל-19-COVID המתבצעים באופן אלקטיבי כחלק משגרת הכנות לפרוצדורות רפואיות עתידיות (כגון ניתוחים או טיפולי IVF]] - In Vitro Fertilization]] - וכדומה), למטופלים שאינם חשודים קלינית או אפידמיולוגית, יכולים להתבצע בכל מרפאה, תוך כדי עטיית מסכה כירורגית וכפפות בלבד - בדיקות החלמה:
ביצוע בדיקות לשם קביעת החלמה יתבצע על פי נוהלי משרד הבריאות
- יש להפריד זמנים בנקודות הדיגום בין הפעולות הבאות:
נספח ח' - נוהל קליטה, שהייה ושחרור "משפחות מעורבות" במלונית החלמה
- לפחות אחד ההורים ו-50 אחוזים מבני המשפחה (ההורים וילדים מתחת לגיל 18) יהיו חולים מאומתים. כל חריגה מהכלל תהיה בהתאם לבקשת קופת החולים ובאישור חטיבת הרפואה במשרד הבריאות בלבד
- יש לוודא כי בני המשפחה הבריאים, המועברים למלונית החלמה, אינם סובלים ממחלות רקע העשויות לסכנם אם יחלו ב-COVID-19
- בני המשפחה הבריאים יהיו מבודדים מחולים שאינם ממשפחתם וככל הניתן גם מבודדים מבני משפחתם החולים. לצורך זאת ישוכנו משפחות מעורבות ביחידות נפרדות ("צימרים") שיאפשרו את תנאי הבידוד הנדרשים לבני המשפחה הבריאים
- יציאה מהחדר להבאת מזון, תפילה, פעילות וכדומה - מותרת רק לחולים (כלומר בריאים לא יהיו במגע עם חולים שאינם ממשפחתם)
- תתאפשר העברת הורה בריא יחד עם ילד/ים חולה/ים למלונית ההחלמה. במקרה שכזה הורה בריא שאין ביכולתו להסתייע בהורה חולה יוכל לצאת מחדרו אך ורק לשם הבאת מזון וכאשר הוא עוטה מסכה
- ככל שבריאים שוהים מחוץ לחדרם, לדוגמה בגינה (בחדרי גן וכדומה) - ישהו כאשר הם עטויי מסכה
- שוהים במלונית שאינם חולים צריכים להימצא תחת מעקב רפואי (מחשש שיהפכו לחולים), שיכלול תשאול יומי של המטופל או של ההורה, לגבי הופעת סימפטומים
- במקרה של הופעת סימפטומים המחשידים להופעת המחלה יש להפנות את המטופל לביצוע דיגום במלונית
- ניתן לשחרר "משפחה מעורבת" מהמלון במקרה בו שני ההורים החלימו, גם אם טרם החלימו כל הילדים
- בני המשפחה הבריאים מחויבים בבידוד למשך 14 יום מאז חשיפה אחרונה של מי מהם לחולה, שטרם החלים (לרבות בן משפחתם). למען הסר ספק, כל בני המשפחה שהיו בריאים בעת קבלתם למלונית ההחלמה, חייבים בהמשך בידוד בית לאחר עזיבת המלונית (14 יום בהנחה שכל בני המשפחה החלימו טרם עזיבת המלונית)
- עקרונות ודרישות בנוגע למימוש אפשרות השלמת הבידוד בבית:
- באחריות הגורם הרפואי המאשר שחרור, טרם השחרור מהמלון:
- לוודא כי מתקיימים בבית תנאי בידוד הולמים
- להדריך את המבוטחים בנושא להמשך הבידוד בבית
- להנחות את בני המשפחה החייבים בהמשך בידוד בבית למלא טופס דיווח עצמי על בידוד בית באתר משרד הבריאות ביום השחרור
- לוודא כי בני המשפחה אכן רשומים כמבודדים במשרד הבריאות (הרשימות מועברות לקופות החולים באופן אוטומטי, אחת לשעה)
- אם קיימות משפחות מעורבות המבוטחות בקופות חולים שונות או חסרות ביטוח, באחריות פיקוד העורף לוודא מול קופות החולים השונות כי בני המשפחה שעדיין חייבים בהמשך בידוד בית רשומים במערכת משרד הבריאות טרם שחרורם מהמלון
- באחריות הגורם הרפואי המאשר שחרור, טרם השחרור מהמלון:
נספח ט' - תנאי התנהלות בבידוד במלון
- יש להימנע ממגע קרוב בין סגל המלון ואנשי פיקוד העורף לבין החולים
- אין לאפשר לחולה לצאת מחדרו אלא לצורך בדיקה רפואית או העברה לבית חולים
- תתאפשר יציאה בזמנים מוגדרים מראש ובפיקוח לחדר או לחצר המיועדים לחולים בלבד
- החולה ישהה בחדר נפרד, מאוורר היטב עם דלת סגורה. יציאה מהחדר תהיה רק לצורך פעולות הכרחיות ולזמן קצר, תוך כדי כיסוי הפה והאף במסכה כירורגית (מסכת פה-אף) על פי המפורט בסעיפים ב' ו-ג', בני משפחה אחת יכולים לשהות באותו חדר
- אין להכניס מבקרים
- הנחיות לנכנס לחדר בו נמצא חולה:
- יעטה מסכה כירורגית המכסה את הפה והאף בכניסתו לחדר החולה החשוד. אין לגעת במסכה בזמן השימוש. אם המסכה מתלכלכת או נרטבת, יש להחליפה מיידית. בעת היציאה מהחדר, יש להסיר את המסכה, להשליכה לשקית סגורה, ולשטוף ידיים במים וסבון או לחטא אותן בחומר מתאים על בסיס אלכוהול
- ישתמש בכפפות (זוג אחד) וחלוק חד-פעמיים בעת כל מגע עם החולה החשוד וסביבתו כולל משטחים, בגדים או מצעים מלוכלכים
- יימנע ממגע ישיר עם נוזלי הגוף, ובמיוחד הפרשות מהפה, דרכי הנשימה, שתן וצואה של החולה החשוד
- ישטוף ידיים במים וסבון או יחטא אותן בחומר מתאים על בסיס אלכוהול אחרי כל מגע עם החולה החשוד או עם סביבתו המיידית, לפני אכילה ואחרי שימוש בשירותים. יש להעדיף שטיפה במים וסבון על פני חומר חיטוי אם על הידיים יש לכלוך נראה לעין
- הנחיות לחולה:
- ישטוף ידיים במים וסבון או יחטא אותן בחומר מתאים על בסיס אלכוהול לפני ואחרי הכנת אוכל, לפני אכילה ולפני ואחרי שימוש בשירותים. אם על הידיים יש לכלוך נראה לעין, יש להעדיף שטיפה במים וסבון על פני חומר חיטוי. עדיף להשתמש בניירות חד-פעמיים לייבוש הידיים
- יקפיד על כיסוי הפה והאף בעת עיטוש או שיעול, בעדיפות אל תוך מטפחת חד-פעמית או מרפק מכופף. זאת על מנת למנוע את פיזור הנגיף. מייד לאחר מכן, ישטוף ידיים במים וסבון או יחטא אותן בחומר מתאים על בסיס אלכוהול
- הנחיות כלליות לגבי ציוד:
- יש לנקות ולחטא כל יום משטחים כגון שולחן ליד המיטה, מסגרת המיטה ורהיטים נוספים בחדר החולה החשוד עם חומר חיטוי ביתי רגיל (על בסיס סבון או אלכוהול)
- במידת האפשר, יש להקצות לחולה חדר שירותים נפרד. אם הדבר אינו אפשרי, יש לנקות ולחטא את חדר השירותים והאסלה לאחר כל שימוש של החולה
- יש לאחסן את כל כביסת החולה החשוד בשקית ייעודית בחדר החולה החשוד עד למועד הכביסה. הכביסה תעשה עם סבון כביסה רגיל בטמפרטורה של 60 מעלות צלזיוס (60°C) לפחות
- מוצרים חד-פעמיים כגון כפפות, ממחטות אף, מסכות ופסולת אחרת הקשורה לטיפול בחולה החשוד יש להשליך לתוך שקית ייעודית בחדר החולה החשוד, ולסגור היטב את השקית לפני הפינוי לפח אשפה חיצוני
- ניתן לשטוף כלי אוכל במים וסבון כלים
נספח י' - נוהל הפעלה - בידוד חולי קורונה קלים וחבים בבידוד בבית מלון (נספח להסכם להפעלת בתי מלון כמתקני שהייה לחולי ומבודדי נגיף הקורונה)
נספח י"א - המלצות להסבת מערכות קיימות של מיזוג אוויר לטובת התאמת מחלקות אשפוז למונשמי/מטופלי קורונה
ראו באתר משרד הבריאות.
נספח י"ב - הנחיות לפעילות קופת חולים באזורים מוגבלים וביישובים בהם קיימת רמת תחלואה גבוהה
דיגום
- הצוותים הרפואיים יונחו לפעול במדיניות דיגום "מרחיבה"; קרי, לפעול בהתאם להתוויות המאושרות אולם להפעיל שיקול דעת מקל במקרים גבוליים
- קופות החולים יפעילו נקודות דיגום באזורים המוגבלים או בקרבתם. נקודות הדיגום יופעלו בטווח שעות שיאפשר זמינות דיגום גבוהה למטופלים, שפנו למרפאות
- מגעים או חולים ידועים הזקוקים לדיגום, וכן מי שעלה לגביו חשד כי הוא חולה, יידגם בביתו טרם פנייתו הפיזית למרפאה, על מנת למנוע תנועה מיותרת במרחב הציבורי
- מטופל שנדגם בחשד ל-19-COVID יונחה להישאר בבידוד עד קבלת התשובה
טיפול מרפאתי
- יש לנהל את זימון המטופלים למרפאה ולפקח על כניסתם ושהייתם במרפאה על מנת למנוע צפיפות והדבקה אפשרית
- יש לפעול להפרדה בין חשודים (בעלי סימפטומטולוגיה רספירטורית, למשל) לבין חולים הפונים למרפאה מסיבות אחרות ובמיוחד למנוע קרבת חשודים למטופלים בסיכון (קשישים, למשל)
- יש להקפיד על חיטוי ידיים, עטיית מסכות ומדידת חום בכניסה למרפאות
- הצוות יתמגן כל העת בהתאם להנחיות
- יש להעדיף מתן מענה רפואי מרחוק לכלל האוכלוסייה באזור המוגבל ובמיוחד למטופלים החשודים כסובלים ממחלה מידבקת ולאוכלוסיות בסיכון
- מצד שני, אין לסרב לטפל בחולים המבקשים להיבדק במרפאה באופן פרונטלי ויש לקבלם לבדיקה מתואמת תוך הקפדה על כללי המיגון הנדרשים
מענה רפואי לחולים ב־19-COVID ולמבודדים
- יש לשקול להציע לחולים, המתאימים מבחינה רפואית ומתקשים לשמור על בידוד בבית, פינוי למלונית החלמה בעדיפות על פני מעקב רפואי בבית
- יש לוודא קיום תנאי בידוד הולמים למגעים החייבים בבידוד ובמקרים בהם תנאים כאלו אינם מתקיימים יש לערב את הרשות המקומית לבחינת אפשרות פינוי למלונית בידוד
- טיפולים רפואיים שניתן לדחותם, יידחו לתום תקופת הבידוד הנדרשת
- מענה רפואי במצבים שאינם מאפשרים דחיית הטיפול, יינתן בעדיפות בביתם תוך שימוש באמצעי רפואה מרחוק, ובמקרה הצורך הגעה פיזית של צוותי טיפול ממוגנים כנדרש. הגעה למתקן רפואי תתבצע באופן מתואם, תוך נקיטת כל צעדי הבטיחות הנדרשים ורק במקרים בהם לא ניתן לתת את המענה הרפואי הנדרש בדרך אחרת
- בעת החמרה במחלה הזיהומית או התפתחות כל מצב חירום רפואי אחר, החולים יפונו באופן מתואם על ידי צוות ממוגן של מד"א לבית החולים
נספח י"ג - עקרונות הטיפול במלונות החולים ובמלונות המבודדים על ידי חברות "טרם" ו"ביקורופא" ("החברות")
כללי
- החל מיום: 20.4.2020 חברת "טרם" וחברת "ביקורופא" (להלן:החברות) יספקו שירותי רפואה דחופה במלונות בהם שוהים חולי COVID-19 ובמלונות בהם שוהים מבודדים החשודים ל-COVID-19
- חלוקת המלונות בין החברות תעשה על ידי משרד הבריאות
תכולת השירות
- במלון בו שוהים מעל 150 חולים או מבודדים יופעלו המרפאות שלוש פעמים בשבוע, בכל פעם למשך כשעתיים
- במלון בו שוהים מתחת ל-150 חולים או מבודדים יופעלו המרפאות פעמיים בשבוע, בכל פעם למשך כשעתיים
- השירות הרפואי יינתן על ידי רופא בעל רישיון ישראלי לעסוק ברפואה לכלל החולים והמבודדים במלונות
- "החברות" ינהלו את זימון התורים לבדיקת הרופא במלון
- השירות במלונות יכלול ביקור רופא כללי (שהרכב ציודו לפחות כמפורט בחוזר מנהל רפואה 7/2010: "אמות מידה להפעלת שירות ביקור בית"), ביצוע אנמנזה ובדיקה גופנית, קביעת אבחנה רפואית, מתן טיפול רפואי נדרש או המלצה להמשך טיפול נדרש והכל בהתאם לשיקול דעת רפואי
- ייעוץ עם רופא מומחה יתקיים במקרה הצורך, כולל בשיחת וידאו
- מתן טיפול תרופתי בסיסי בהתאם לנדרש - אנגלטיקה, אנטיביוטיקה, תרופות נגד אלרגיה, תרופות איזון למחלות כרוניות שכיחות (סוכרת וכדומה), חבישות, תפירה או הדבקה, ופעולות כירורגיות זעירות
- תרופות למחלות חריפות יינתנו לכל משך תקופת הטיפול
- סיכום המפגש הרפואי יתועד על פי דין ברשומה רפואית, יינתן בידי המטופל ובנוסף יישלח לקופת החולים (למעט במקרה של מטופלים שאינם משויכים לקופת חולים)
- צרכים רפואיים שאינם נכללים במסגרת השירות יתואמו באחריות נותן השירות אל מול קופת החולים המבטחת (צורך בתרופות כרוניות או בביצוע בדיקות מעבדה, למשל)
- במידת הצורך ועל פי שיקול דעת הרופא, יפונה המטופל למיון באמבולנס שיוזמן על ידי הרופא
- החברות מחויבות לעמוד בכלל הנחיות משרד הבריאות הנוגעות להפעלת מרפאות התפרצות, המתעדכנות מעת לעת, לרבות ניקוי הציוד והחדר כנדרש בין מטופל למטופל (פירוט בנספח מספר 1)
- מבודדים חסרי ביטוח רפואי השוהים במלונות בידוד ומפתחים סימפטומים החשודים לתחלואה בנגיף, יפנו לחברה האחראית על המלון ("טרם" או "ביקורופא") לתיאום ביצוע הדגימה
באחריות פיקוד העורף
- בכל מלון יוקצה חדר שיאפשר בדיקת חולים בפרטיות על פי צורך
- ארגון הציוד הנדרש בחדר יהיה באחריות החברה המפעילה את השירות (מיטת בדיקה עם ריפוד רחיץ, ציוד בדיקה בסיסי). ניקיון החדר באחריות צוות המלון על פי הנחיות משרד הבריאות
- סיוע לחברות ביצירת קשר עם חולים על פי הצורך
- סיוע לחולים ביצירת קשר עם החברות
- סיוע לחברות בתכנון יומן ממתינים לבדיקת רופא ועדכונם בדבר מועד הבדיקה
- סיוע לחברות בניהול הגעת הנבדקים בהתאם למפורט בנספח 1
- הפעלת מד"א במצבי חירום רפואיים
דיווח
- החברות ישלחו תוכנית עבודה בכל יום חמישי, לשבוע שלאחר מכן. התכנית תכלול את שם הרופא שיגיע, מספר הטלפון שלו, ימי ושעות הביקור בבית המלון. התוכנית תישלח לאנשי הקשר בקופות החולים, לחמ"לי המלונות הרלוונטיים ולגברת שרית יערי במשרד הבריאות
- "החברות" ישלחו דיווח יומי לקופות החולים לגבי מבוטחים שלהם שנבדקו במלון וחולים שהופנו למיון
הנחיות למניעת זיהומים
- מטופלים השוהים בבידוד בבתי מלון וחולי 19-COVID יונחו לא להגיע למרפאה (קרי, חדר הבדיקה במלון) ללא תיאום, כך שלא יהיה מפגש בין 2 מבודדים הממתינים לבדיקת רופא
- הנבדקים יונחו להגיע למרפאה תוך שימוש במסכת פה-אף (חשוב שיהיו מסכות בחדר, באחריות החברה, למקרה בו יגיע נבדק ללא מסכה)
- הצוות הרפואי יתמגן במיגון מלא בעת טיפול בפונים למרפאה: בכפוף להנחיות המיגון, שיתקיימו באותה עת. הצוות הרפואי יעבוד עם מדים מתחת למיגון
- בטיפול במבודדים: הרופא לא יחליף את כל המיגון אלא יחליף כפפות ויחטא ידיים, ויוודא שהנבדק נכנס לבדיקה עם מסיכת פה-אף
- לבישת והפשטת המיגון תתבצע באזורים הייעודיים על פי הנחיות חמ"ל המלון
- ציוד עזר לבדיקה: מומלץ לא להכניס תיק רופא לחדר המרפאה אלא להשאירו באזור הנקי ולקחת רק את הציוד הדרוש, כגון סטטוסקופ, אוטוסקופ. לאחר כל שימוש במכשור, יש לנקותו עם כלור בריכוז 1000ppm או עם תכשיר על בסיס אמוניום רבעוני. לאחר ניקוי יסודי ניתן להחזיר את הציוד לתיק ולקחתו אל מחוץ למלון
- תרופות: מומלץ לא להכניס תרופות למתחם הבידוד, הרופא יתעד את ההמלצה לטיפול תרופתי, אחרי שיצא למתחם הנקי ישאיר את התרופות עם סימון של שם המטופל ומספר החדר. צוות בית מלון ימסור את התרופות
- תרופות להזרקה, הרופא יכול לקחת איתו אמפולות וציוד מתכלה מינימלי. אם לא נעשה שימוש בציוד זה, אין להוציא את התרופות לאזור הנקי. אמפולות וציוד מתכלה שלא היה בשימוש יישארו במרפאת בית המלון. ציוד חד ואמפולות לאחר פתיחה יושלחו למכל לחפצים חדים, כאשר המכל יפונה בשקית כפולה מבית מלון על ידי רופא של החברה, והחברה תפנה את המכל על פי הנחיות פינוי פסולת זיהומית חדה
- כל המטופלים ייבדקו במרפאה שאליה יזומנו מטופלים מבודדים. רק אחרי שמבודד חזר לחדרו רשאי מבודד שני לצאת מהחדר ולהגיע למרפאה. סביבת המרפאה וציוד לאחר שימוש יינקו אחרי כל מבודד. אם בבית מלון נמצאים גם מבודדים וגם מאומתים, יש לבדוק קודם את המבודדים ולאחר מכן את המאומתים
- בין מטופל למטופל יחטא הרופא את המשטחים שהיו במגע עם המטופל, כאשר הרופא ממוגן באופן מלא ובין המטופלים יחליף כפפות ויחטא ידיים
- נטילה ושינוע בדיקות מעבדה לחולים שאינם מבוטחים בקופת חולים תתבצע בהתאם להנחיות הנוהגות
- ניקוי הציוד: ביציאתו של הרופא לאזור הסרת מיגון, יסיר את הכפפות, יחטא ידיים, יעטה כפפות נקיות ויבצע ניקוי של כל הציוד עם מטלית ספוגה בכלור או מגבונים על בסיס אמוניום רבעוני. לאחר ניקוי הציוד יניח את זה על משטח נקי, ויסיר מיגון בהתאם לסדר ההסרה המקובל
- פינוי אשפה: הצוות הרפואי ישליך את הפסולת לפח ייעודי בחדר שבו 2 שקיות, בעת מילוי 75 אחוזים מתכולתו, תוך שיש לקשור את השקיות. פינוי האשפה באחריות צוות המלון
- יש להקפיד על נהלי טיפול בכביסה של בגדי הצוות הרפואי כמפורט בהנחיות העדכניות
נספח י"ד - מעקב רפואי לחולי COVID-19 ("חולים") חסרי ביטוח רפואי בקהילה ("חסרי מעמד")
ערך מורחב – מעקב רפואי לחולי 19-COVID חסרי ביטוח רפואי בקהילה - חוזר משרד הבריאות
נספח ט"ו - ביצוע דגימות במקרה של אירוע מתפרץ
- אירוע מתפרץ: אירוע בו נוצר הצורך לדגום כמות מטופלים גדולה בזמן קצר (למשל, דיגום בית ספר או דיגום יישוב המתאפיין בתחלואה גבוהה)
- נוהל העבודה באירוע מתפרץ מחייב שיתוף פעולה בין לשכת הבריאות המחוזית, גורמי הרשות המקומית וקופות החולים
- משרד הבריאות יקבע את הצורך בהפעלת נוהל אירוע מתפרץ
- הרשות המקומית תקצה מתחם דיגום או מתחמי דיגום בהם ירוכזו דיגומי כלל קופות החולים
- באחריות לשכת הבריאות המחוזית להעביר לקופות החולים את רשימות המטופלים החייבים בדיגום, בהתאם לתוצאות החקירה האפידמיולוגית
- קופות החולים יפעילו במתחם הדיגום ובחלון הזמנים שייקבע, נקודות דיגום שיופעלו על ידן או על ידי מי מטעמן. הדגימות ישונעו למעבדות הקופות באחריותן
- קופות החולים יזמנו ויתאמו את הגעת מבוטחיהן לנקודת הדיגום, הפועלת במתחם הדיגום
- אם קופת החולים מתקשה לדגום בזמן או במקום המתוכננים, תוכל להסתייע ב"סיירת דיגום", ככל שתפעל באותו הזמן
- במצב בו קופת החולים תתקשה לדגום בעת אירוע מתפרץ במהירות המתחייבת, ישקול משרד הבריאות את האפשרות להפעיל את נקודת הדיגום בעבור מבוטחי אותה קופה, באמצעות ספק שירות מטעמו
- ככלל, משך הזמן מזיהוי האירוע ועד קבלת תוצאות הדיגומים לכלל המטופלים יארך 48 שעות
נספח ט"ז - הגדרת חומרת המחלה בחולים המאושפזים עקב 19-COVID
| מצב המטופל | הגדרת המצב |
|---|---|
| קל | סימפטומים עם 19-COVID (נוכחות של חום, שיעול, חולשה, אובדן טעם וריח וכדומה). |
| בינוני | אבחנה קלינית או רנטגנית של COVID-19 Pneumonia. |
| קשה | 19-COV1D ואחד מהקריטריונים הבאים:
|
| מונשם/קריטי |
|
(*)בסעיף 2 בהגדרת חולה קשה - יש לסייג חולה ריאה כרוני (COPD) הסובל מהיפוקסמיה קבועה - לגביו תיקבע החומרה על פי קצב הנשימות וההערכה הקלינית של הרופא המטפל
ביבליוגרפיה
- ↑ 1.0 1.1 Coronavirus Disease 2019 in Children - United States, February 12-April 2, 2020. MMWR Morbidity and mortality weekly report 2020; 69(14): 422-6.
- ↑ Dong Y, Mo X, Hu Y, et al. Epidemiology of COVID-19 Among Children in China. Pediatrics 2020.
- ↑ Cui Y, Tian M, Huang D, et al. A 55-Day-Old Female Infant infected with COVID 19: presenting with pneumonia, liver injury, and heart damage. J Infect Dis 2020.
- ↑ World Health Organization. Home care for patients with COVID-19 presenting with mild symptoms and management of their contacts. Interim guidance. Available at: https://www.who.int/publications-detail/home-care-for-patients-with-suspected-novel-coronavirus-(ncov)-infection-presenting-with-mild-symptoms-and-management-of-contacts
- ↑ Greenhalgh T, Koh GCH, Car J. Covid-19: a remote assessment in primary care. BMJ 2020; 368: m1182.
- ↑ Phone Advice Line Tools; Guidelines for Children (2-17 years) or Adults (>18 years) with Possible COVID-19. Available at: https://www.cdc.gov/coronavirus/2019-ncov/hcp/phone-guide/index.html. Accessed 28/04/2020.


 כניסה
כניסה  עקבו אחרינו בפייסבוק
עקבו אחרינו בפייסבוק