אנטיגן נגיף רוטה בצואה - Rota antigen in feces
הופניתם מהדף בדיקת נגיף רוטה בצואה לדף הנוכחי.
| מדריך בדיקות מעבדה | |
| אנטיגן נגיף Rota בצואה | |
|---|---|
| Rota antigen Feces | |
| מעבדה | אימונולוגיה בצואה |
| תחום | זיהוי הדבקה בנגיף Rota |
| טווח ערכים תקין | שלילי לזיהוי אנטיגן Rota בצואה. |
| יוצר הערך | פרופ' בן-עמי סלע |
לערכים נוספים הקשורים לנושא זה, ראו את דף הפירושים – נגיף הרוטה
נגיף Rota הוא נגיף RNA דו גדילי, הגורם העיקרי לשלשולים חריפים בקרב פעוטות וילדים. כמעט כל אדם בעולם נחשף לפחות פעם אחת לנגיף עד גיל 5. בעקבות ההידבקות בנגיף מתפתחת חסינות, שמפחיתה את עוצמת הידבקויות נוספות, ואכן מבוגרים לוקים במחלה רק באופן נדיר. הנגיף פוגע באדם וגם בבעלי חיים. ל-Rotavirus שבעה זנים, שסימונם A עד G, כאשר הזן A הוא הנפוץ ביותר ואחראי ל-90% מההידבקויות בבני אדם.
ההדבקה בנגיף היא בדרך צואתית-פומית, על ידי מגע בידיים, או עצמים מזוהמים ואולי אף דרך מערכת הנשימה. פגיעתו בתאים במעי הדק באופן שנוצר enterotoxin הגורם לדלקת במערכת העיכול ולשלשולים חריפים, שעלולים אף לגרום למוות ממצבי התייבשות. נגיף Rota זוהה ב-1973, והוא גורם למחצית האשפוזים בעקבות שלשולים חריפים בקרב פעוטות וילדים. 1 גרם של צואת אדם שנדבק בנגיף יכולה להכיל למעלה מ-10 טריליון חלקיקי נגיף, אך די ב-10–100 חלקיקים להדבקת אדם נוסף. כ-500 אלף ילדים בעולם בגיל שלמטה מ-5 שנים מתים מדי שנה מתסמיני המחלה, כאשר 2 מיליון ילדים נוספים לוקים בה. גם בארצות הברית עם רמת גהות גבוהה יחסית מדי שנה מתרחשים בילדים למעלה מ-2.5 מיליון תרחישים של דלקות חריפות בדרכי העיכול, המחייבים כ-60,000 אשפוזים. בישראל, לפני תחילת תוכנית החיסונים כנגד נגיף Rota, נמנו מדי שנה כ-4,400 אשפוזי ילדים מדי שנה.
הפיזיולוגיה והפתו-פיזיולוגיה של נגיף Rota
נגיף Rota הוא אחד ממספר נגיפים הגורמים גסטרו-אנטריטיס. הגנום של נגיף זה מורכב מ-11 מקטעים של RNA דו-גדילי המכונסים בתוך קפסיד עם קליפה כפולה. ההדבקה עם נגיף Rota מגבילה את עצמה, אך לעיתים איבוד הנוזלים בשלשולים עלול להיות דרמטי, ומוות מהתייבשות אינו בלתי שכיח, בעיקר במדינות מתפתחות. הדבקות עם הנגיף, מתרחשות בעיקר בחודשי החורף (דצמבר עד מאי), אם כי בארצות מתפתחות הדבקות אלו מתרחשות לאורך השנה כולה. בארצות הברית מדי שנה הנגיף תוקף בחלק המדינה הדרום-מערבי, משם הוא מתפשט למדינות הצפון מערביות (Torcios וחב' ב-Pediatr Infect Dis משנת 2006). כמעט כל ילד חמישי מתחת גיל 5 בארצות מפתחות ומתפתחות, יידבק בנגיף Rota בשלב זה או אחר.
הנגיף, בדומה לנגיפים אחרים הגורמים לגסטרו-אנטריטיס, בתחילה מדביק את תאי המעי הדק, בעיקר באזור הקרוב לקצות ה-villi. כיוון שלתאים אלה תפקיד בעיכול של פחמימות, ובספיגת מים ואלקטרוליטים, הדבקה בנגיף Rota גורמת לספיגה לקויה בגין הידרוליזה פגומה של פחמימות ואיבוד מסיבי של נוזלים מהמעי. המצב מסתבך בגין איבוד הנוזלים בשלשולים. באנשים בריאים בדרך כלל, רק לעיתים נדירות מוצאים הדבקת תאים מחוץ למערכת העיכול, אם כי זו זוהתה לעיתים בילדים עם מערכת חיסון מוחלשת (Gilger וחב' ב-J Pediatr משנת 1992).
היסטוריה
Light ו-Hodes זיהו בשנת 1943 גורם מדבק בצואת ילדים הלוקים בשלשולים שיכל לגרום גם לשלשולים בבקר ופרסמו ממצא זה ב-Am J Pub Health מאותה שנה. חלפו כ-30 שנה והנגיף Rota זוהה, ובשנת 1973 אפיינה Bishop האוסטרלית שנגיפים דומים גורמים ל-gastroenteritis.שנה לאחר מכן טבע Flewett את השם Rotavirus לאחר שזיהה באמצעות מיקרוסקופ אלקטרוני שלנגיף זה צורת גלגל (rota בלטינית).
שבעת הסרוטיפים של נגיף Rota התגלו בשנת 1980, ומיד לאחר מכן הצליחו לגדל את הנגיף מתאי אדם בתרבית תאים של כליית קוף, כאשר היכולת לגדל את הנגיף בתרבית האיצה את המחקר והביאה לבחינת חיסונים ראשונים נגד הנגיף (Delem וחב' ב-J Pediatr משנת 1985).
שכיחות ההדבקות בנגיף
בארצות הברית לפני הכנסת החיסונים כנגד נגיף Rota, הנגיף גרם ל-2.1-3.2 מיליון תרחישי שלשולים מדי שנה, כאשר 55 עד 70 אלף מקרים חייבו אשפוזים מדי שנה (Yee וחב' ב-Pediatrics משנת 2008), ההוצאה השנתית בגין התחלואה הנלווית הגיעה ל-1.5 מיליארד דולר. בעולם כולו מוערך שהנגיף גורם ל-125 מיליון תרחישי שלשולים בילדים מדי שנה (Christie וחב' ב-Pediatrics משנת 2010), ואמנם נגיף זה נחשב כסיבה העיקרית למקרי התייבשות מגסטרו-אנטריטיס בילדים בעולם. למעלה מ-2 מיליון ילדים מתחת גיל 5, מתאשפזים מדי שנה בעולם כולו מהסיבה האחרונה, ומתוכם מתים במחלה בין 500,000 ל-527,000 ילדים ברחבי העולם (Danchin ו-Bines ב-New Engl J Med משנת 2009, ו-Fischer וחב' ב-J Infect Dis משנת 2007).
תחלואה ותמותה מהסתבכות הדבקה עם נגיף Rota
לפני הכנסת החיסונים בשנת 2008, הנגיף גרם ל-20–60 אלף מקרי מוות בילדים מתחת גיל 5 בארצות הברית (MacReady ב-Medscape Med News משנת 2013). באופן מעשי כל מקרי מוות אלה נגרמו כתוצאה מ-hypovolemia. תהליך ההתייבשות וההלם העלול להיגרם בעטיו, יכולים לגרום לנזק איסכמי לכליות, או למערכת העצבים המרכזית. ילדים עם התייבשות קשה, עלולים לפתח DVT או פקקת ורידים כללית. כבר לאחר הניסויים הקדם-קליניים משנת 2006 לבחינת יעילות החיסון, נמצא שהמחוסנים לקו בגסטרו-אנטריטיס במספרים קטנים משמעותית, לא רק בקרב ילדים מתחת גיל 5, אלא גם בקבוצות גיל מבוגרות יותר. למעשה, חלה ירידה של 80% בגסטרו-אנטריטיס בקרב ילדים מחוסנים בגיל 0–4 שנים בין השנים 2008–2010, ירידה של 70% בתחלואה זו בקרב בני 5–14, וירידה של 53% בקרב בני 15–24 (על פי Mastanaduy וחב' ב-JAMA משנת 2013). נגיף Rota תוקף גברים ונשים במידה שווה אם כי לגברים עם גסטרו-אנטריטיס הם בעלי צורך גבוה יותר להתאשפז (Anderson ו-Weber ב-Lancet Infect Dis משנת 2004). גם המוצא האתני אינו מהווה גורם של העדפת ההדבקה.
גיל ההדבקה
ניסויים אלה הניבו חיסון כנגד נגיף ה-Rota, שאושר על ידי ה-FDA לשימוש בשנת 1998, ואכן ניסויים קליניים במדינה זו בנוסף לאלה שנערכו בוונצואלה ובפינלנד, הדגימו יעילות חיסון של 80-100% במניעת שלשולים קשים שנגרמו על ידי זן A של הנגיף. אך שנה לאחר מכן נפסל חיסון זה כאשר התברר שהוא גורם באחד מתוך 12,000 מחוסנים להתפשלות המעי. פסילה זו עוררה ויכוח נוקב, שהרי מספר זעום זה של תופעת הלוואי המצוינת, לא היה שקול כנגד התועלת שבחיסון. בתחילת שנות ה-90 פותחו 2 חיסונים נוספים שבטיחותם הוכחה מעל לכל ספק, ROTARIX ו-ROTATEQ, שהותרו בשנת 2007 לשימוש גם בישראל. ROTATEQ מומלץ לתינוקות בגיל 6–32 שבועות, ואילו RORARIX מומלץ לבני 6–24 שבועות. ביוני 2013, חייב ה-FDA לסמן אזהרה על אריזות תכשיר החיסון ROTATEQ, לפיה יש נתונים על מקרי חסימת מעי בעקבות חיסון זה. מחקר בשם mini-Sentinel PRISM, זיהה סיכון מוגבר לחסימת מעיים בתקופת 21 ימים לאחר מנת החיסון הראשונה עם תכשיר זה, כאשר רוב המקרים התרחשו במהלך 7 הימים הראשונים לאחר החיסון. לא התגלה כל סיכון לאחר החיסונים השני או השלישי. נתוני תופעת לוואי זו מתורגמים ל־1–1.5 מקרי חסימת מעי לאחר מנת החיסון הראשונה לכל 100,000 מחוסנים עם ROTATEQ. הנתונים לגבי אפשרות של חסימת מעי לאחר חיסון עם תכשיר ROTARIX אינם משמעותיים.
הנגיף גורם להדבקה בכל הגילים אם כי במבוגרים התסמינים לא קיימים, או שהם מתונים יותר. אשר הנגיף תוקף מבוגרים הם סובלים ימים אחדים מבחילות, אנורקסיה, וכיווצי בטן. שלשולים פחות שכיחים במבוגרים מאשר בצעירים. ילדים בגיל 4–24 חודש בפרט אם שוהים בפעוטונים או בגני ילדים, נדבקים יותר בנגיף (Dennehy וחב' ב-Pediatr Infect Dis משנת 2006). אלה שנולדו כפגים, או אלה עם משקל נמוך, וכן אלה שלא ניזונים בהנקה, מועדים יותר לאשפוז מהדבקת הנגיף (Levy וחב' ב-Ann Emergency Med משנת 2012). כמעט כל ילד בעולם בגיל 3–5 שנה נדבק בנגיף (Cezard וחב' ב-Arch Pediatr משנת 2007). במדינות עם הכנסה נמוכה לנפש הגיל הממוצע בו מופיעים תסמיני הנגיף הוא 6–9 חודשים, עם 80% מההדבקות מתרחשות מתחת לגיל שנה. בארצות מתועשות עיקר ההדבקות בילדים הם בגיל 2–5 שנים.
תסמיני ההדבקה בנגיף Rota
התסמינים מתחילים להופיע בילדים בדרך כלל יומיים לאחר ההדבקה, והם כוללים:
חום בדרגה נמוכה; אנורקסיה; שלשול מימי ולא דמי; הקאות; כיווצים בטניים; נפח הצואה בפאזת השלשולים שופע, וההתייבשות היא תסמין שכיח. התסמינים הראשונים הם לרוב הקאות, כאשר השלשולים מופיעים לוב 4–8 ימים לאחר מכן. התייבשות שמקורה בהידבקות בנגיף Rota, היא שכיחה יותר מאשר התייבשות שמקורה בפתוגנים חיידקיים. כאשר ההדבקה בנגיף מתרחשת זמן קצר לאחר הלידה המחלה בדרך כלל קלה ללא תסמינים בולטים, כאשר אלה בולטים יותר כאשר ההדבקה מתרחשת בגיל 6–24 חודשים, או במבוגרים בגיל מתקדם או באלה עם כשל של מרכת החיסון. החסינות כנגד הנגיף הנרכשת בשנות הילדות, למעשה גורמת לכך שרוב המבוגרים אינם רגישים לו. זאת ועוד, כיוון שנגיף Rota מידבק באופן יוצא דופן, לא תמיד שמירה על הגהות הסביבתית והאישית מונעים הדבקה בו. זו גם הסיבה שגם במדינות המתועשות והמתקדמות שיעורי ההדבקה ב-Rota אינם זניחים.
שיטות לאבחון אנטיגנים של נגיף Rota
אבחון של זיהום מנגיף Rotavirus נעשה לרוב בעקבות אבחון של גסטרואנטריטיס שגורם לשלשול חריף. מרבית הילדים המגיעים לבית חולים עם גסטרואנטריטיס נבדקים לזיהוי Rotavirus A. אבחון ספציפי של Rotavirus A נעשה באמצעות זיהוי של הנגיף בצואה בבדיקת ELISA. שיטות אחרות לזיהוי, מיקרוסקופ אלקטרוני ואלקטרופורזה בג'ל, נמצאות בשימוש במעבדות מחקר. באמצעות RT-PCR ניתן לזהות את כל הזנים והסרוטיפים של Rotavirus הפוגעים באדם.
אחת השיטות הידועות מוכרת כ-Rotavirus Rapjd Test Strip עושה שימוש בנוגדנים חד-שבטיים המכוונים כנגד האנטיגן VP6 A של זן A של הנגיף וכן נוגדנים solid phase ספציפיים לנגיף אליהם קשור חומר צבע. בבדיקה זו, דגימת הצואה נמהלת בתחילת התהליך עם תמיסת מיצוי שתפקידה למצות את האנטיגנים של הנגיף מהצואה. לאחר שלב המיצוי, טובלים את הרצועה (strip) הספוגה בנוגדנים המתוארים לתוך מבחנה מתאימה. כאשר תמצית הצואה המוזרמת לתוך המבחנה מגיעה לרצועה האמורה חלה נדידה של הנוגדנים הצבועים, כאשר המקרה חיובי הנוגדנים הספציפיים המצומדים לממברנת המבחנה ילכדו את החומר הצבוע. בהתאם לרמת הנוכחות של הנגיף בצואה, כך גם עוצמת הצבע הנמדד תהיה גדולה יותר לאחר 5 דקות של הדגרה בטמפרטורת החדר ניתן לכמת את התוצאה. זו שיטה איכותית למעשה, אך דרגת הספציפיות שלה גדולה, והיא נמצאה שלילית כנגד דוגמאות צואה חיוביות ל-Cryptosporidium parvum, או לזן 40/41 של נגיף Adeno.
בדיקת צימות חלקיקי latex לאבחון אנטיגנים של נגיף Rota בצואה
Houghes וחב' דיווחו ב-J Clin Microbiol משנת 1984 על שיטת latex immunoassay לזיהוי מהיר של נגיף Rota בדגימות צואה. בשיטה זו נעשה שימוש באנטי-סרום עם חלקיקי latex מרוגשים על ידי IgG, וגרגירים מצופים ב-IgG הרגישים לזיהוי אנטיגן Rota. חלקיקי latex מרוגשים עם anti-simian-SA-11 IgG (כאשר simian-SA-11 הוא זן של נגיף Rota) יציבים לתקופה של 8 חודשים כאשר הם נשמרים בקירור. הרגישות של שיטת latex, הושוותה לזו של ערכת Rotazyme (של מעבדות Abbott). המספר הקטן ביותר לזיהוי של חלקיקי נגיף Rota היה 9.0 X 105 בשיטת ה-latex לעומת 4.5 x 105 חלקיקי נגיף בשיטת Rotazyme. כאשר 10 דגימות צואה עברו מיהולים סדרתיים על מנת לקבוע את ה-antigen endpoint, הטיטר הגאומטרי הממוצע בשיטת latex היה 592 לעומת 1,280 בשיטת Rotazyme. ארבעים ושלוש דגימות צואה שהתקבלו חיוביות בשיטת Rotazyme, היו כולן חיוביות בשיטת latex ללא אף תוצאה שהייתה false negative. לעומת זאת, תוצאות false positive נמצאו ב-8-24% מהדגימות. שיטת latex לזיהוי אנטיגן של נגיף Rota היא שיטה ישירה, קלה לביצוע, רגישה, מהירה, ועשויה לשמש לאבחון הדבקה בנגיף האמור במעבדה האבחונית או בחדרים של טיפול נמרץ.
ממצאי הבדיקה הגופנית להוכחת הדבקה בנגיף Rota
ממצאים אלה הם בדרך כלל לא בולטים במיוחד פרט לסימני ההתייבשות. אחד הממצאים השכיחים הם המיות בטן, עם קולות אופייניים בדיקה רקטלית יכולה לעודד יצירה והפרשה של צואה דלילה-עד-מימית נטולת-heme. ממצאי טכיקרדיה שאינם פרופורציוניים לטמפרטורת הגוף. עיניים שקועות ו/או מרפס קדמי (anterior fontanelle) פעור שיכול להיגרם מהתייבשות ולחץ תוך-גולגלתי מוגבר. המרפס הקדמי מחבר את עצם המצח לעצמות הקודקוד, הוא נסגר בגיל שבין 18 ל -36 חודשים. כן ניתן לעיתים לגלות בבדיקה קולנוסקופית רירית מעי דביקה ויבשה. ניתן לעיתים למצוא עור נוקשה וגס, ולעיתים כושר חשיבה מדוכא (depressed sensorium). תסמין נוסף הוא ירידה בתפוקת השתן, כמו גם ירידה במשקל.
הוראות לביצוע הבדיקה
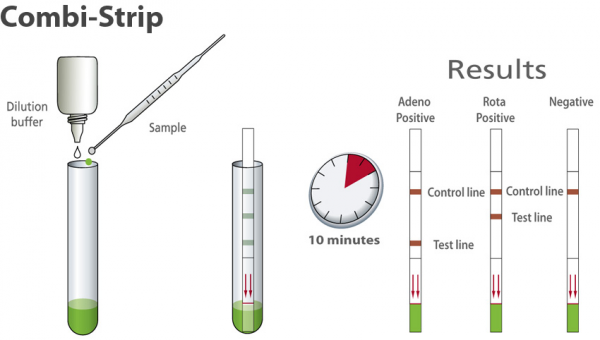
ערכת הבדיקה לזיהוי אנטיגן נגיף Rota בדגימת צואה נועדה לזיהוי ישיר ואיכותי של נוכחות הנגיף. דגימות הצואה חייבות להילקח מיד לאחר הופעת תסמינים. מספר חלקיקי הנגיף קטן כבר לאחר שבוע משיא התסמינים, וזיהוי הנגיף עלול להיות קשה יותר. דגימת הצואה צריכה להיות מאוחסנת בקירור ל-1–2 ימים. אם התנאים מחייבים אחסון ממושך יותר הצואה חייבת להישמר בהקפאה. במקרה זה, הדגימה חייבת להיות מופשרת באופן מלא, להיות מועברת לטמפרטורת החדר ולעבור הומוגניזציה לפני הבדיקה. כאשר הצואה קשה יש לסגור היטב את המבחנה המכילה צואה לאחר הוספת תמיסת מיצוי, ולנער את המבחנה בעוצמה כדי להביא את פיסות הצואה הנוקשה למצב נוזלי יותר. יש להחדיר את רצועת המדידה (test strip) לתמיסת הצואה בטמפרטורת החדר למשך 10 דקות. הופעה של פס בודד של ביקורת על רצועת המדידה מעידה על ביצוע נכון של הבדיקה. פס הביקורת ממוקם במחצית העליונה של רצועת המדידה. אם אין הופעת פס צבוע במיקום המיועד לביקורת, נראה שהבדיקה אינה בַּרת-תֹּקֶף.
בדיקה חיובית: הופעה של 2 פסים בצבע אדום תוך 10 דקות באזורים המוגדרים כ-Test Line ו-Control Line.
בדיקה שלילית: הופעה של פס אדום בודד תוך 10 דקות באזור המוגדר כ-Control Line.
ראו גם
המידע שבדף זה נכתב על ידי פרופ' בן-עמי סלע, המכון לכימיה פתולוגית, מרכז רפואי שיבא, תל-שומר;
החוג לגנטיקה מולקולארית וביוכימיה, פקולטה לרפואה, אוניברסיטת תל-אביב (יוצר הערך)


 כניסה
כניסה  עקבו אחרינו בפייסבוק
עקבו אחרינו בפייסבוק