הבדלים בין גרסאות בדף "בקלופן תוך-תקאלי לטיפול בספסטיות - Intrathecal baclofen therapy for spasticity"
(←סיכום) |
|||
| שורה 13: | שורה 13: | ||
|אחראי הערך= | |אחראי הערך= | ||
}} | }} | ||
| − | '''ספסטיות''' היא תופעה נפוצה בקרב מטופלים הסובלים מנזק למערכת העצבים המרכזית. ספסטיות איננה, כשלעצמה, תופעה שלילית ולעיתים יש לה אף השלכות חיוביות, אך במקרים רבים מדובר בהפרעה מטרידה, הגורמת נזק קשה לתפקוד היומיומי, [[כאב]], פגיעה באיכות השינה | + | '''ספסטיות''' (Spasticity) היא תופעה נפוצה בקרב מטופלים הסובלים מנזק למערכת העצבים המרכזית. ספסטיות איננה, כשלעצמה, תופעה שלילית, ולעיתים יש לה אף השלכות חיוביות, אך במקרים רבים מדובר בהפרעה מטרידה, הגורמת נזק קשה לתפקוד היומיומי, [[כאב]], פגיעה באיכות השינה וסיבוכים כגון היווצרות כוויצות (Contractures) ו[[פצעי לחץ]] (Pressure ulcer). |
| + | |||
| + | ספסטיות מוגדרת כעלייה במתח השריר בעת תנועה (פעילה או סבילה), הנובעת מעירור יתר של החזר המתיחה, כחלק מ[[תסמונת הנוירון המוטורי העליון]] (Upper motor neuron syndrome){{כ}} {{הערה|שם=הערה1|Lance JW, neurology, 1980; 12, 1303}}. נלוות לה תופעות כגון התכווצויות פתאומיות בלתי רצוניות של השרירים וכאב ספסטי. | ||
==עקרונות הטיפול בספסטיות== | ==עקרונות הטיפול בספסטיות== | ||
| − | הגישה הטיפולית לספסטיות מתחילה בשאלה האם יש מקום לטפל. | + | הגישה הטיפולית לספסטיות מתחילה בשאלה האם יש מקום לטפל. לצד חסרונותיה, הספסטיות עשויה גם להועיל - לדוגמא, מטופלים הסובלים מחולשת גו, יכולים לשבת ישיבה זקופה ללא תמיכה בזכות הספסטיות התומכת בשריר, בניגוד למטופלים בעלי מתח שרירי נמוך, הנזקקים לתמיכות חיצוניות. בדומה לכך, מטופלים בעלי כוח שריר גבולי מבחינת יכולת הליכה (כוח שריר נמוך מ- 3/5) לעתים משמרים את ההליכה רק בזכות התמיכה המיישרת (Extension) שנותנת הספסטיות, וכאשר זו נלקחת מהם הם קורסים ואינם יכולים לשאת את גופם. |
| + | 0 | ||
| + | מאידך, הספסטיות עלולה לגרום לפגיעה קשה בהיבטים רבים של תפקוד ואיכות חיים. [[התפקודים היומיים]] (ADL {{כ}},Activities of Daily Living), כגון לבוש, רחצה והיגיינה אישית, נפגעים משמעותית על ידי הספסטיות. הספסטיות עלולה לפגוע בניידות, בין אם מדובר בהליכה או בניוד כיסא גלגלים. הליכה ספסטית אופיינית מאופיינת בהצלבת המקרבים (Adductors) ובנטייה לכיפוף הגו והברכיים. ההליכה הספסטית מסורבלת, דורשת מחיר אנרגטי גבוה, ובעלת סיכון גבוה לנפילות. מטופלים המניידים עצמם בכיסא גלגלים יתקשו בביצוע מעברים. כאשר לא ניתן להגיע לתנוחה משוחררת בעת שכיבה במיטה, או שהתקפי הספאזם מרובים, איכות השינה נפגעת וכך גם התפקוד המיני. כאב הוא לעתים רבות מרכיב מרכזי בסבלו של המטופל הספסטי. הכאב הנלווה לספסטיות נגרם כתוצאה מהמתח המוגבר המופעל על המפרקים ומהתקפי הספאזם. בטווח הארוך, הסיבוכים העיקריים הנגרמים מהספסטיות הינם היווצרות כוויצות והרס מפרקי, וכן פצעי לחץ כתוצאה מפיזור לחצים בלתי מאוזן. ברמה הרגשית, העיוותים והתנועות הבלתי רצוניות עלולים לגרום לפגיעה באסתטיקה ובדימוי העצמי. | ||
| − | אמצעי הטיפול בספסטיות הם רבים ומגוונים ואף-על-פי-כן במקרים רבים הם אינם מספקים. הבסיס לטיפול הוא | + | אמצעי הטיפול בספסטיות הם רבים ומגוונים, ואף-על-פי-כן במקרים רבים הם אינם מספקים. הבסיס לטיפול הוא גופני (Physical therapy)- תחילתו בדאגה למנח נכון של המפרקים על ידי הושבה נכונה בכיסא גלגלים מותאם היטב ושימוש בסדים, המשכו במתיחות ובתרגילים לשמירה על טווח התנועה, ונלווים לו כלי-עזר רבים כגון טיפול במים (Hydrotherapy), גרייה חשמלית, מכשור מנטרל-כבידה ורובוטיקה. הנדבך הבא בטיפול, המתווסף לטיפול הגופני כאשר זה אינו מספיק, הוא טיפול תרופתי. ישנן מספר תרופות הפועלות במנגנונים שונים, הכוללים השפעה מרכזית על מערכת העצבים, כגון [[Baclofen]] או [[Assival]]{{כ}} (Diazepam), או השפעה היקפית ברמת השריר, כגון [[Dantrium]] {{כ}}(Dantrolene Sodium). טיפול מקומי בספסטיות ניתן לבצע על ידי הזרקת [[בוטוליניום]] (Botulinum), פנול (Phenol) או אלכוהול (Alcohol). השלב הבא הוא טיפול כירורגי. הניתוחים נחלקים לאלו המטפלים בספסטיות, כגון כריתת שורש עצב (Rhizotomy), ולאלו המטפלים בסיבוכיה, כגון ניתוחי הארכת גידים. |
==בקלופן: פומי ואינטרא-תקלי== | ==בקלופן: פומי ואינטרא-תקלי== | ||
גרסה מ־14:22, 30 באוקטובר 2014
ערך זה נמצא בבדיקה ועריכה על ידי מערכת ויקירפואה, וייתכן כי הוא לא ערוך ומוגה.
| בקלופן אינטר-תקאלי לטיפול בספסטיות | ||
|---|---|---|
| Intrathecal baclofen therapy for spasticity | ||
| יוצר הערך | ד"ר אורנה רחמים-כ"ץ | |
ספסטיות (Spasticity) היא תופעה נפוצה בקרב מטופלים הסובלים מנזק למערכת העצבים המרכזית. ספסטיות איננה, כשלעצמה, תופעה שלילית, ולעיתים יש לה אף השלכות חיוביות, אך במקרים רבים מדובר בהפרעה מטרידה, הגורמת נזק קשה לתפקוד היומיומי, כאב, פגיעה באיכות השינה וסיבוכים כגון היווצרות כוויצות (Contractures) ופצעי לחץ (Pressure ulcer).
ספסטיות מוגדרת כעלייה במתח השריר בעת תנועה (פעילה או סבילה), הנובעת מעירור יתר של החזר המתיחה, כחלק מתסמונת הנוירון המוטורי העליון (Upper motor neuron syndrome) [1]. נלוות לה תופעות כגון התכווצויות פתאומיות בלתי רצוניות של השרירים וכאב ספסטי.
עקרונות הטיפול בספסטיות
הגישה הטיפולית לספסטיות מתחילה בשאלה האם יש מקום לטפל. לצד חסרונותיה, הספסטיות עשויה גם להועיל - לדוגמא, מטופלים הסובלים מחולשת גו, יכולים לשבת ישיבה זקופה ללא תמיכה בזכות הספסטיות התומכת בשריר, בניגוד למטופלים בעלי מתח שרירי נמוך, הנזקקים לתמיכות חיצוניות. בדומה לכך, מטופלים בעלי כוח שריר גבולי מבחינת יכולת הליכה (כוח שריר נמוך מ- 3/5) לעתים משמרים את ההליכה רק בזכות התמיכה המיישרת (Extension) שנותנת הספסטיות, וכאשר זו נלקחת מהם הם קורסים ואינם יכולים לשאת את גופם. 0 מאידך, הספסטיות עלולה לגרום לפגיעה קשה בהיבטים רבים של תפקוד ואיכות חיים. התפקודים היומיים (ADL ,Activities of Daily Living), כגון לבוש, רחצה והיגיינה אישית, נפגעים משמעותית על ידי הספסטיות. הספסטיות עלולה לפגוע בניידות, בין אם מדובר בהליכה או בניוד כיסא גלגלים. הליכה ספסטית אופיינית מאופיינת בהצלבת המקרבים (Adductors) ובנטייה לכיפוף הגו והברכיים. ההליכה הספסטית מסורבלת, דורשת מחיר אנרגטי גבוה, ובעלת סיכון גבוה לנפילות. מטופלים המניידים עצמם בכיסא גלגלים יתקשו בביצוע מעברים. כאשר לא ניתן להגיע לתנוחה משוחררת בעת שכיבה במיטה, או שהתקפי הספאזם מרובים, איכות השינה נפגעת וכך גם התפקוד המיני. כאב הוא לעתים רבות מרכיב מרכזי בסבלו של המטופל הספסטי. הכאב הנלווה לספסטיות נגרם כתוצאה מהמתח המוגבר המופעל על המפרקים ומהתקפי הספאזם. בטווח הארוך, הסיבוכים העיקריים הנגרמים מהספסטיות הינם היווצרות כוויצות והרס מפרקי, וכן פצעי לחץ כתוצאה מפיזור לחצים בלתי מאוזן. ברמה הרגשית, העיוותים והתנועות הבלתי רצוניות עלולים לגרום לפגיעה באסתטיקה ובדימוי העצמי.
אמצעי הטיפול בספסטיות הם רבים ומגוונים, ואף-על-פי-כן במקרים רבים הם אינם מספקים. הבסיס לטיפול הוא גופני (Physical therapy)- תחילתו בדאגה למנח נכון של המפרקים על ידי הושבה נכונה בכיסא גלגלים מותאם היטב ושימוש בסדים, המשכו במתיחות ובתרגילים לשמירה על טווח התנועה, ונלווים לו כלי-עזר רבים כגון טיפול במים (Hydrotherapy), גרייה חשמלית, מכשור מנטרל-כבידה ורובוטיקה. הנדבך הבא בטיפול, המתווסף לטיפול הגופני כאשר זה אינו מספיק, הוא טיפול תרופתי. ישנן מספר תרופות הפועלות במנגנונים שונים, הכוללים השפעה מרכזית על מערכת העצבים, כגון Baclofen או Assival (Diazepam), או השפעה היקפית ברמת השריר, כגון Dantrium (Dantrolene Sodium). טיפול מקומי בספסטיות ניתן לבצע על ידי הזרקת בוטוליניום (Botulinum), פנול (Phenol) או אלכוהול (Alcohol). השלב הבא הוא טיפול כירורגי. הניתוחים נחלקים לאלו המטפלים בספסטיות, כגון כריתת שורש עצב (Rhizotomy), ולאלו המטפלים בסיבוכיה, כגון ניתוחי הארכת גידים.
בקלופן: פומי ואינטרא-תקלי
בקלופן (ליורזל, בקלוסל) היא תרופה ותיקה לטיפול בספסטיות. מבנה המולקולה דומה למבנה של חומצה גאמא-אמינו-בוטירית (GABA) , והיא פועלת כאגוניסטית שלה. עיקר פעילותה בהפחתת ספסטיות נובעת מקשירתה לרצפטורים פרה סינפטיים מסוג GABA B.[2] באופן פשטני ניתן לתאר זאת כך: במצב התקין, התגובה לגירוי פריפרי מווסתת ע"י אינהיביציה מרכזית, המתווכת ע"י גאבא. כאשר קיים נזק במערכת העצבים המרכזית המסר האינהיביטורי מופרע, ולפיכך מתקבל טונוס מוגבר ובלתי מווסת. השימוש באגוניסט של גאבא אמור להוות תחליף לוויסות האינהיביטורי המרכזי החסר.
בקלופן נחשבת לתרופה בטוחה, אך תופעות הלוואי שלה נפוצות יחסית ורבים המטופלים הנאלצים לוותר על השימוש בה בשל כך. למעלה מ-10% מהמטופלים סובלים מטשטוש, סחרחורות, הפרעות בשינה, הפרעות פסיכיאטריות דיבור מרוח, ועוד.
חסרונה העיקרי של התרופה הוא חדירותה המוגבלת מאוד דרך מחסום דם-מוח. כך נוצרות שתי בעיות: יעילות נמוכה בשל ריכוז נמוך בנוזל השדרה מחד, וריבוי תופעות לוואי בשל ריכוז גבוה בדם, מאידך. זהו, אם כן, העיקרון העומד בבסיס הטיפול האינטרא-תקלי: עקיפת המחסום דם-מוח ויצירת ריכוז גבוה בתעלת השדרה, המוביל ליעילות מרבית, ומזעור הריכוז בדם, שמצמצם מאוד את תופעות הלוואי. הטיפול בבקלופן אינטרא-תקלי הוא טיפול תרופתי, אף שהוא מצריך פרוצדורה כירורגית. הניתוח מיועד להחדרת המכשור בלבד, אינו פוגע באף מבנה אנטומי משמעותי ולפיכך אינו גורם לשינוי בלתי הפיך. עם זאת, היות שמדובר בפרוצדורה פולשנית, יקרה ולא נטולת סיכונים, יש לשקול היטב כל מקרה לגופו.
קהל המטרה של טיפול בבקלופן אינטרא־תקלי
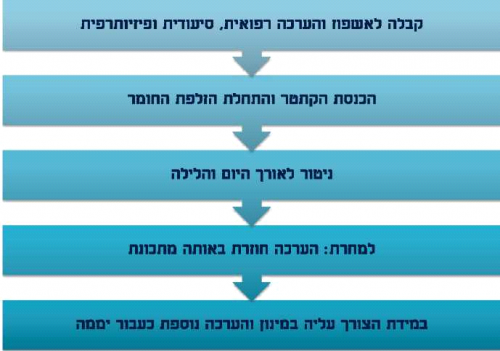
ניתן לשקול טיפול בבקלופן איטרא-תקלי בכל מטופל הסובל מספסטיות קשה כחלק מפגיעה במע"מ. האטיולוגיות הנפוצות הן טרשת נפוצה, חבלות ראש, חבלות חוט שדרה, שיתוק מוחין ואירוע מוחי, אך למעשה כל מחלה במע"מ יכולה להיות אינדיקציה, היות שהטיפול מופנה לסימפטום ולא למחלה הבסיסית. גם דיסטוניה עשויה להגיב לטיפול זה, אם כי אחוזי ההצלחה נמוכים יותר מאשר בספסטיות. המפתח להצלחת הטיפול הוא בראש ובראשונה בחירה נכונה של המועמדים לטיפול. תהליך האבחון והטיפול כולל מספר שלבים, כמפורט בתמונה מספר 1:
- בדיקה ראשונה במרפאת שיקום/נוירוכירורגיה המציגה את האופציה הטיפולית
- עריכת ניסיון טיפולי טרום ניתוחי
- השתלת המשאבה
- כיול המינון
- מילוי המשאבה מעת לעת ומעקב ארוך טווח
הקריטריונים הבסיסיים בהם יש להתחשב כאשר שוקלים להפנות מטופל לטיפול זה הם:
- המטופל סובל מספסטיות בינונית עד קשה, על רקע פגיעה במע"מ (ממגוון אטיולוגיות כמתואר לעיל)
- הספסטיות מפריעה באופן משמעותי לתפקוד או לאיכות החיים
- המטופל (או המטפל העיקרי, במקרה של ילדים או של בוגרים פגועים קוגניטיבית) מעוניין בטיפול, מבין שעליו להיות מחויב לו ומסוגל לכך
- מטרות הטיפול סבירות וריאליות ומתואמות עם המטופל
- שיטות טיפול בלתי פולשניות נוסו ולא סיפקו מענה
בהתאם לכך, בפגישה הראשונה של המטופל עם צוות המרפאה נערכת סקירה של ההיסטוריה הרפואית, הכוללת בירור של הטיפולים בספסטיות שנוסו עד כה. המטופל נשאל בהרחבה לגבי מידת ההפרעה של הספסטיות לכל אחד מתחומי החיים ותפקודי היומיום. נעשית בדיקה נוירולוגית ובכללה הערכה של הספסטיות על-פי סולם Ashworth, וכן הערכה של התקפי הספאזם ושל הכאב הספסטי על פי דיווח המטופל. כמו כן יש לוודא שאין קונטרא-אינדיקציה כירורגית לביצוע הניתוח (כגון מבנה אנטומי חריג או קיבוע לא סטנדרטי). בפגישה מוסברים למטופל אופי הטיפול, אופן ביצוע הבדיקה המקדימה לטיפול (intrathecal baclofen trial), מהלך הניתוח, והסיבוכים האפשריים כתוצאה מהניתוח ומהטיפול עצמו. במרפאתנו מקובל שפגישה זו נערכת בצוות משותף הכולל נוירוכירורג ורופא שיקום, אשר התמקצעו בתחום זה.
מטופל שנמצא מתאים בסקירה הראשונית מופנה לניסיון טיפולי בבקלופן אינטרא-תקלי (intrathecal baclofen trial). הניסיון מבוצע לרוב באשפוז מלא שנמשך כיומיים-שלושה. יש שתי שיטות לביצוע הניסיון:
- הזרקה חד פעמית או הזרקות חוזרות של בקלופן לנוזל השדרה
- מתן בקלופן בזילוף מתמשך לתעלת השדרה ע"י קטטר ספינלי המחובר למשאבה חיצונית
ככלל, השיטה הראשונה מתאימה יותר למטופלים אשר דרגת התפקוד שלהם נמוכה והאינדיקציה לטיפול איננה שיפור התפקוד אלא שיפור איכות החיים (הקלה בכאב ובהתקפי הספאזם, הקלת הטיפול הסיעודי, מניעת סיבוכים). למטופלים אשר דרגת התפקוד שלהם גבוהה מתאימה יותר השיטה השנייה, אשר מאפשרת לבחון את התפקוד תחת השפעת החומר, לבחון את מידת השיפור ולוודא שתפקודים קריטיים אינם נפגעים מהפחתת הספסטיות. עם זאת, ניתן ברוב המקרים להשיג את רוב היעדים בכל אחת מהשיטות וכל מרכז רפואי פועל על פי פרוטוקול מעט שונה.
כאשר המטופל מתקבל לאשפוז הוא עובר הערכה מקיפה רפואית-תפקודית המבוצעת ע"י הצוות הרב-תחומי: רפואה, סיעוד ופיזיותרפיה. באמצעות מדדים פיזיקאליים ושאלונים תפקודיים אנו מנסים לקבל תמונה רחבה ומדויקת ככל האפשר לגבי השפעת הספסטיות על כלל מרכיבי התפקוד ואיכות החיים. לאחר מכן יתחיל TRIALS ע"י מתן הבקלופן האינטרא-תקלי. הערכה חוזרת מבוצעת כאשר החומר מגיע לשיא פעולתו (במקרה של בזריקת בולוס) או מתייצב :-steady state (במקרה של משאבה חיצונית) . הערכה זו נעשית בדיוק באותה מתכונת בה נעשתה ההערכה הראשונית ועל-ידי כך מאפשרת לצוות ולמטופל לקבל שיקוף אמיתי של יעילות הטיפול, ומהווה בסיס אמין ליצירת תיאום ציפיות עם המטופל. אם לא חל שינוי מספק ניתן לתת זריקת בולוס חוזרת במינון גבוה יותר או לבצע כיול של קצב הזילוף במשאבה החיצונית, ולחזור שוב על ההערכה למחרת בבוקר.
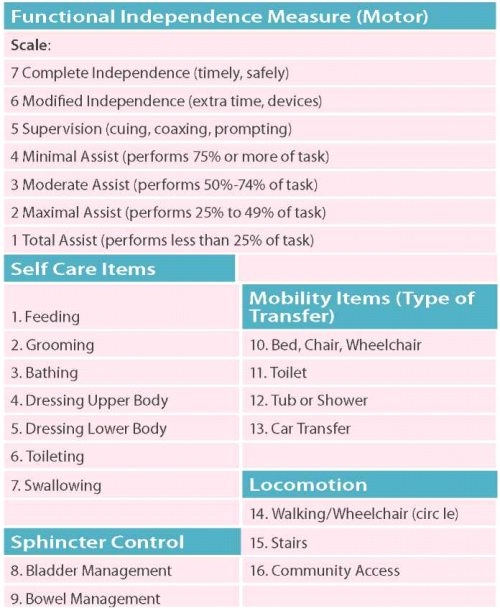
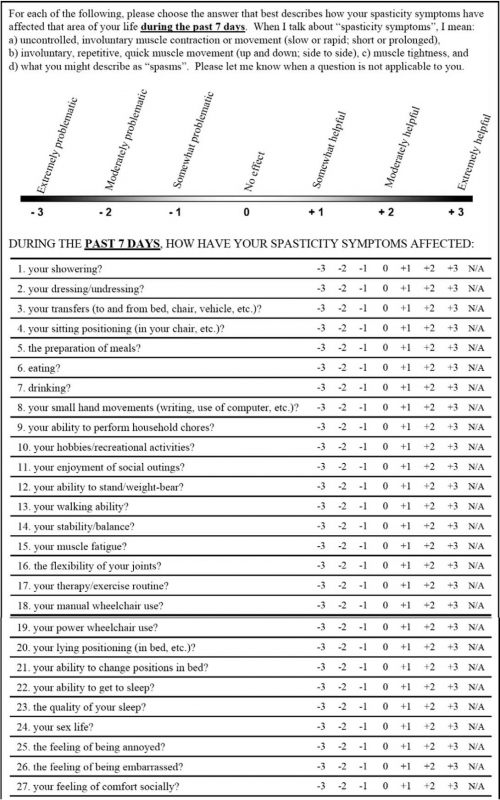
את TRIALS יש לבצע תוך שימוש בסקאלות ובמבחינים סטנדרטיים ומתוקפים, על מנת לקבל תמונת מצב כמה שיותר אובייקטיבית. סולם Ashworth הוא הנפוץ ביותר למדידת ספסטיות, הערכת התקפי הספאזם נעשית על-פי סולם PSFS והערכה של הכאב הספסטי על פי סולם VAS. הערכת היכולת התפקודית נעשית על-ידי סולם FIM (Functional Independence Measure) ועל ידי שאלון יעודי לספסטיות כגון SCI-SET spinal cord injury - spasticity evaluation tool.
סולמות אלו מפורטים בטבלאות 4-2 ובתמונות 3-2.
|

|
דוגמא לפרוטוקול של ניסיון טיפולי, כמקובל במחלקתנו, מובאת בתמונה מספר 4.
למעלה מ-90% מהמטופלים שעוברים TRIAL נמצאים מתאימים ומופנים להשתלת המשאבה. בניתוח מבצעים חתך בדופן הבטן ומייצרים כיס אליו תוכנס המשאבה ותקובע. הקטטר מועבר תת-עורית מהבטן לגב, ומוחדר לתעלת השדרה לרוב באזור הלומברי. משם מושחל הקטטר בתוך התעלה עד לגובה הרצוי, כאשר קיים ויכוח בספרות לגבי גובה זה, אך רבים ממליצים במטופלים עם מעורבות של פלג הגוף העליון לנסות להביא את קצה הקטטר על לגובה הצוואר. סכימה של המערכת השלמה מוצגת בתמונה מספר 5.
כשבוע לאחר הניתוח המטופל מוזמן למרפאת השיקום, לצורך כיול המינון. הכיול נעשה ע"י תכנות המשאבה בעזרת שלט חיצוני, ללא כל פרוצדורה פולשנית. לרוב נדרשת תקופת-מה של כיול המינון עד להשגת ההשפעה האופטימאלית. המינון הדרוש ישונה מאוד ממטופל למטופל, והטווח נע בין-25 מיק"ג ליממה בלבד ועד ל-1,500 מיק"ג ליממה. יש לשים לב כי גם המינון המקסימאלי מהווה פחות מ-2% מהמינון המקובל במתן בקלופן פומי. מכאן ואילך המטופל יישאר במעקב ארוך טווח של המרפאה, כאשר עליו להגיע בערך אחת לחודשיים לצורך מילוי מחדש של המשאבה.
יעילות הטיפול
הטיפולי בבקלופן אינטרא-תקלי בוצע לראשונה בשנת 1984 ע"י פן[3]. מאז נערכו עשרות מחקרים שבדקו את יעילותו ורובם ככולם העידו על יעילות גבוהה. בשנת 2005 נערך ניתוח מבוסס ראיות (evidence based analysis) שבחן את יעלות הטיפול וסיבוכיו. מסקנותיו העיקריות היו: •*הטיפול יעיל בהפחתת ספסטיות בטווח קצר (דרגת ראיות 2)
- הטיפול יעיל בהפחתת ספסטיות בטווח הארוך (דרגת ראיות 3)
- הטיפול מביא לשיפור בתפקוד (ראיות איכותניות בדרגה 4)[4]
הסיבה לכך שעל אף ריבוי מאמרים המעידים על יעילות גבוהה לא התקבלה דרגת ראיות מקסימאלית היא גודל מדגם נמוך ברוב המחקרים, ותקופת מעקב קצרה מדי. בתחום התפקודי הקושי גדול אף יותר, היות שאין אחידות בבחירת המדדים התפקודיים וסולמות ההערכה, ורבים מהמחקרים השתמשו בהערכות סובייקטיביות בלבד.
מאז האנליזה הנ"ל בוצעו מספר מחקרים בעלי מדגם גדול יותר שהעידו גם הם על יעילות גבוהה. מחקרם של גילאום וחבריו העריך 129 מטופלים הסובלים מספסטיות ומטופלים בבקלופן אינטרא-תקלי ומצא שיפור מובהק הן במדדי הלקות (MAS, PSFS, pain score) והן במדדי התפקוד FIM (Functional Independence Measure) ו-COMP (Canadiam Occupational Performance Measure)[5]. מחקרם של סדיק וואנג התמקד במטופלים הולכים והראה שעל-אף החשש מפני הרעה בהליכה, גם באוכלוסייה זו היו תוצאות חיוביות. כל 36 המטופלים שנכללו במחקר נהנו מהפחתה בספסטיות, ולמעט 3 בהם חלה החמרה במחלה הבסיסית, כולם גם שימרו את יכולת ההליכה[6]. עדיין יש צורך במחקרים נרחבים יותר שיבוצעו בעזרת סולמות הערכה מתאימים ומתוקפים .
בשנת 2010 פורסם מאמר-קונצנזוס בנושא הטיפול בבקלופן אינטרא-תקלי בילדים מטעם האיגוד האירופאי לנוירולוגית ילדים. הפורום מסכם כי הטיפול יכול להביא תועלת לילדים אשר הספסטיות שלהם אינה מקבלת מענה מספק מאמצעים לא פולשניים. המחקרים שנעשו בנושא הטרוגניים ובעלי מדגמים קטנים אף יותר מאשר באוכלוסיית המבוגרים ולכן גם כאן דרגת הראיות היא 3-2 לכל היותר[7].
סיבוכים
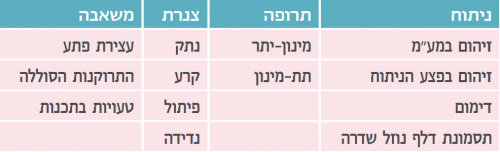
את הסיבוכים נהוג לחלק על¬פי מקורם: המשאבה, הצנרת, הניתוח או התרופה. הסיבוכים הנפוצים וחלוקתם מופיעים בטבלה מספר 5. הפסקה פתאומית של פעילות המשאבה הינה נדירה ביותר, ובסוג המשאבות המשמש כיום כמעט שלא דווחה. הפסקת פעילותה כתוצאה מסיום חיי המשאבה ניתנת למניעה ע"י תכנון מוקדם של החלפת הסוללה בהתקרב המועד (משך חיי הסוללה כשבע שנים). טיפול שוטף במטופלים אלו ע"י צוות יעודי שהוכשר לכך יצמצם מצבים של טעויות בתכנות. הסיבוכים הנפוצים ביותר הם אלו הקשורים בקטטר. נתק, קרע, פיתול (kink), חסימה או נדידה של הקטטר יגרמו לכך שהחומר לא יגיע לתעודתו, והביטוי יהיה תסמונת גמילה. סיבוכים נפוצים של הניתוח הם זיהומים, דימומים ודליפת נוזל שדרה. זיהום בפצע הניתוח יטופל בטיפול אנטיביוטי סיסטמי ובטיפול מקומי. זיהום במע"מ יצריך אנטיביוטיקה דרך הוריד, וברוב המקרים הוצאה של כל המכשור. דימומים הם נדירים ביותר בשימוש בטכניקה ניתוחית מתאימה. דליפת CSF לרוב תחלוף תחת טיפול שמרני, אך במקרים קיצוניים ניתן לבצע blood patch. סיבוכי התרופה הם מינון יתר ותת-מינון, אשר מצבי הקיצון שלהם יידונו כעת.
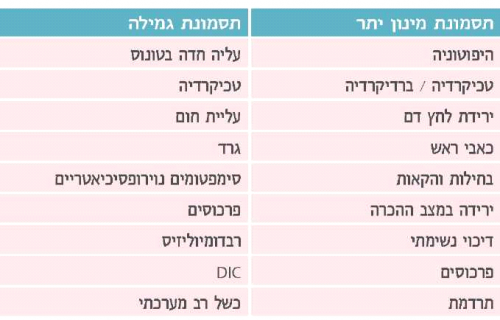
הסכנות החמורות ביותר בטיפול בבקלופן אינטרא-תקלי הן תסמונת גמילה מחד או הרעלה מאידך. סימני התסמונות מסוכמים בטבלה מספר 6. גמילה תתבטא בראש ובראשונה בעליה חדה בטונוס. אליה יכולים להתלוות טכיקרדיה, עליית חום, גרד, סימפטומים נוירו-פסיכיאטריים ופרכוסים. אם עליית הטונוס הפתאומית חמורה מאוד היא עלולה להוביל להרס שריר, וכך המצב עלול להידרדר לרבדומיוליזיס, התפתחות DIC, כשל רב מערכתי ומוות. הטיפול הוא טיפול תומך, ויש לחדש בהקדם האפשרי את מתן הבקלופן. יש לזמן מומחה לטיפול :-ITB אשר יברר את הגורם למצב, ממקרה פשוט של החמצת מועד המילוי והתרוקנות המשאבה ועד לכשלים שונים בצנרת או במשאבה. אם ברור שהמערכת אינה מתפקדת המומחה ישקול מתן אינטרא-תקלי בדרך חלופית, ע"י הזרקה או משאבה חיצונית. ניתן לשקול שימוש בבנזודיאזפינים במתן תוך ורידי או פרופופול, אם כי יעילותם של אלו טרם הוכחה דיה.
הביטוי הראשון להרעלה יהיה כמובן היפוטוניה ניכרת. בהמשך יופיעו טכיקרדיה/ברדיקרדיה, ירידת לחץ דם, כאבי ראש, בחילות והקאות, ירידה במצב ההכרה, ובמקרים קיצוניים- דיכוי נשימתי, פרכוסים ותרדמת. גם במקרה זה הטיפול העיקרי הוא טיפול תומך. יש לזמן בדחיפות מומחה ITB על מנת שיבצע הפסקה זמנית של פעילות המשאבה. במקרים קשים ניתן לשאוב כמות מוגבלת של נוזל שדרה על מנת לדלל את ריכוז הבקלופן. עם התקדמות הטיפול יש להיות ערים להופעת תסמיני גמילה[8].
אלו מצבים בעלי פוטנציאל מסכן חיים, אך היות שהם מתפתחים באופן הדרגתי ניתן לטפל בהם בצורה מוצלחת, בתנאי שיזוהו מבעוד מועד. מסיבה זו יש חשיבות עליונה להדריך את המטופלים ואת קרוביהם לגבי הסימנים המוקדמים בתסמונות אלו ולגבי חשיבות הנושא. יש לציין כי כל מטופל מצויד בכרטיס משאבה ובפרטי המילוי האחרונים, אותם הוא נושא בקביעות בארנקו. כמו כן יש ללמד את הצוותים בחדרי המיון וברפואה הראשונית לחשוד בתסמונות אלו ולזהות אותם. הרופאים המומחים לטיפול ב-ITB צריכים להיות זמינים בכל עת לצורך מתן מענה למצבים אלו.
מחקר שפורסם לאחרונה בדק את שכיחות הסיבוכים בקרב 130 מושתלי משאבה, נפגעי חוט שדרה או חולי טרשת נפוצה. משך השימוש במשאבה היה בממוצע כחמש שנים. שכיחות הסיבוכים הייתה כאחוז אחד, כלומר סיבוך אחד לכל 7.7 שנות-משאבה. מרבית הסיבוכים, כ-72%, היו סיבוכים הקשורים לקטטר[9].
נסכם ונאמר כי סיבוכי הטיפול בבקלופן אינטרא-תקלי שכיחים יחסית, אך המצבים המסוכנים נדירים וניתן למונעם. אפשר לצמצם את הסיבוכים על ידי הקפדה על הכללים הבאים:
- שימוש בטכניקה ניתוחית אופטימאלית, עם דגש מיוחד על סטריליות
- הקפדה על מועדי המילוי, וביצוע המילוי ע"י איש צוות המיומן בכך
- חינוך המטופל וקרוביו לגבי הסימנים לתסמונת גמילה ולתסמונת מינון יתר
- הדרכת מערך החירום (צוותי המלר"ד) ורופאים ראשוניים להכרות עם הטיפול ועם סיבוכיו
- הצוות הייעודי לטיפול זה (מומחי ITB) יהיה זמין בכל עת
שביעות רצון
מחקרם של קראצ׳, נטלטון וקלמפקה בדק את שביעות הרצון של 100 מטופלים ומלוויהם מהטיפול. בוצע תשאול טלפוני בחלוף שנה עד 4 שנים מתחילת הטיפול. נסקרו 35 מדדים מתחומים שונים: מוטוריקה, תפקודי יומיום, רגשות, נוחות פיזית ופעילויות פנאי וחברה. בכמחצית מהמדדים (18/35) אחוז גבוה מהמטופלים (74%-40%) דיווחו על שיפור. אלו כללו בין היתר, הליכה, מעברים, לבוש, שימוש בגפיים עליונות, היגיינה, כאב ועוד. בעשרה מדדים נוספים דיווחו על שיפור 39%-20% מהמטופלים, ביניהם מובנות דיבור, השתתפות בפעילויות חברתיות ועוד. בכל המדדים הללו רק אחוזים בודדים דיווחו על הרעה. בשבעה מדדים בלבד נמצא כי אחוז המדווחים על הרעה מתקרב או אף עולה על אחוז המדווחים על שיפור העיקריים שבהם היו ריור, שליטת ראש וגו, שליטה בסוגרים. כאשר נשאלו הנבדקים האם כעת, במבט לאחור, היו בוחרים בטיפול זה, 82% הגיבו בחיוב ורק 12% בשלילה[10].
עדות עקיפה אך מרשימה לשביעות הרצון הגבוהה מהטיפול היא שבמאמרים השונים בהם מתוארים סיבוכים קשים, כגון זיהום במע"מ שחייב הוצאה של המשאבה והצנרת, מצב הכרוך ללא ספק בסבל רב, רובם המכריע של המטופלים העדיפו בחלוף הסיבוך להינתח מחדש להשתלת משאבה על מנת לשוב ולקבל את הטיפול.
שכיחות הטיפול וזמינותו
הטיפול בבקלופן אינטרא-תקלי התרחב מאוד בעשורים האחרונים ועם זאת, ביחס להיקף התופעה של ספסטיות קשה, השימוש בו עדיין מוגבל.
שני מאמרים שפורסמו לאחרונה ניסו להבין את הסיבות לכך. מאמרם של ארוין וחבריו מציין כי רק חלק קטן מחולי טרשת נפוצה הסובלים מספסטיות קשה מטופלים ע"י משאבת בקלופן. הסיבות המוצעות הן נטייה של הרופאים המטפלים להתרכז בטיפול במחלה הבסיסית ולהזניח את הטיפול הסימפטומטי, העדר הבנה מספקת של ההשלכות התפקודיות הקשות של הספסטיות, וחשש מופרז מפני תופעות הלוואי של הטיפול ועלותו[11]. מאמרם של דבורק, קטכום ומקגייר מעלה את אותה שאלה לגבי נפגעי אירוע מוחי. נמצא כי רק אחוז אחד מהסובלים מספסטיות קשה בעקבות אירוע מוחי מטופלים בבקלופן אינטרא-תקלי. המאמר מייחס זאת בעיקר לחשש מפני סיבוכי הטיפול ועלותו הגבוהה. כמוכן הם מציינים שני חששות ספציפיים לאוכלוסיה זו: הראשון הוא שהטיפול אינו יעיל מספיק בגפיים העליונות לעומת התחתונות, והשני הוא שהצד הבריא עלול להיחלש בהשפעת החומר. במתן בקלופן אינטרא תקלי מתקבל מפל ריכוזים בחוט השדרה של כ- 4:1 לטובת האזור המותני ביחס לאזור הצווארי העליון, ומכאן הבסיס לצפייה ליעילות מופחתת בגפיים העליונות. עם זאת, בפועל, מחקרים שונים הראו הפחתה :-MAS של למעלה מנקודה גם בגפיים העליונות. יש הטוענים שמיקום קצה הקטטר בגובה צווארי יכול לשפר את ההשפעה על הגפיים העליונות. לגבי החלשת השרירים בצד הלא-פגוע, לא נמצאה פגיעה כזו ברמה הקלינית בבדיקת כוח שרירים ע"י איש צוות ואף לא בדיווח הסובייקטיבי של המטופלים[12].
גם בארץ קיימת בעיה דומה, אך מתחיל להסתמן שינוי. המעכבים העיקריים הם מודעות נמוכה לטיפול בקרב רופאים ומטופלים, חשש מפני סיבוכים וחשש מפני עלות גבוהה. בשנת 2009 הוכלל הטיפול בבקלופן אינטרא-תקלי לראשונה במסגרת סל הבריאות. בשנים שלאחר מכן הורחבו בהדרגה האינדיקציות וכיום ישנה הגדרה רחבה הכוללת את רוב האינדיקציות הרלוונטיות (טרשת נפוצה, שיתוק מוחין, פגיעות חוט שדרה ופגיעות מוחיות מסוימות)[13]. הודות לכך יכולים כיום מטופלים ישראלים ליהנות מטיפול זה כחלק מהביטוח הרפואי הבסיסי. המודעות לטיפול זה מתחילה לעלות ובשנים האחרונות מספר המטופלים הזוכים לה גדל משמעותית. בשנה האחרונה אף החל לפעול פורום של בעלי עניין בתחום זה, ממגוון דיסציפלינות רפואיות. אחת המטרות של הפורום היא להכיר לצוותים הרפואיים ולמטופלים את הטיפול ולסייע להם להבין את כל הכרוך בו. המרפאה שלנו תשמח לעזור לכל רופא, מטפל פארא רפואי או מטופל שמעוניין בטיפול, וכן לסייע למרכזים אחרים בבניית צוות רב מקצועי ייעודי לתחום זה.
סיכום
ספסטיות עלולה להוות הפרעה קשה הפוגמת בתפקוד ובאיכות החיים וגורמת סבל רב ללוקים בה. הטיפול בבקלופן אינטרא-תקלי הוא טיפול יעיל להפחתת ספסטיות במטופלים הסובלים מספסטיות קשה ומפושטת, אשר לא הגיבו לטיפול תרופתי פומי. המטופלים נהנים משיפור בתחומי חיים רבים ושביעות הרצון מהטיפול גבוהה. יש להיות ערים לתסמיני גמילה או מינון יתר ולחנך את המטופלים ואת הצוותים הרפואיים להכירם. הטיפול כיום כלול בסל הבריאות ולפיכך מצוי בהישג ידם של כלל המטופלים.
ביבליוגרפיה
- ↑ Lance JW, neurology, 1980; 12, 1303
- ↑ Brennan PM, Whittle IR, British journal of neurosurgery, 2008; 22, 508
- ↑ Penn RD and Kroin JS, Lancet, 1984; 12,1078
- ↑ Health Quality Ontario, Ontario Health Technology Assessment Series, 2005; 5,1
- ↑ Guillaume D, Van Havenbergh A, VloeberghsM et al., Archives of Physical Medi¬cine and Rehabilitation, 2005; 86,2165
- ↑ Sadiq SA, Wang GC, Journal of Neurology, 2006; 253,563
- ↑ Dan B et al, European journal of paediatric neurology, 1 4, 2010; 14,19
- ↑ Watve SV, Sivan M, Raza WA et al., Spinal Cord, 2012; 50,107
- ↑ Draulans N et al, Clinical Rehabilitation, 2013; Jul 15, 1
- ↑ Krach LE, Nettleton A, Klempka,B, Pediatric Rehabilitation, 2006; 9,210
- ↑ Erwin A, et al, Multiple Sclerosis Journal, 2011; 17,623
- ↑ Dvorak EM, Ketchum NC, McGuire JR, Topics in Stroke Rehabilitation, 2011; 18,195
- ↑ מנהל רפואה, חוזר מס' 2011/6, יט' שבט תשע"א, 23 בינואר 2011
קישורים חיצוניים
המידע שבדף זה נכתב על ידי ד"ר אורנה רחמים-כ"ץ, המחלקה לשיקום נוירולוגי, המרכז הרפואי ע"ש שיבא, תל השומר


 כניסה
כניסה  עקבו אחרינו בפייסבוק
עקבו אחרינו בפייסבוק