דלקת אוזן תיכונה חדה - Acute otitis media
| דלקת אוזן תיכונה חדה | ||
|---|---|---|
| Acute otitis media | ||
| 250px | ||
מראה של התופית בעת דלקת חריפה של האוזן התיכונה
| ||
| שמות נוספים | אוטיטיס מדיה | |
| ICD-10 | Chapter H 65. Chapter H 67. | |
| ICD-9 | 381
382 |
|
| MeSH | D010033 | |
| יוצר הערך | מערכת ויקירפואה | |
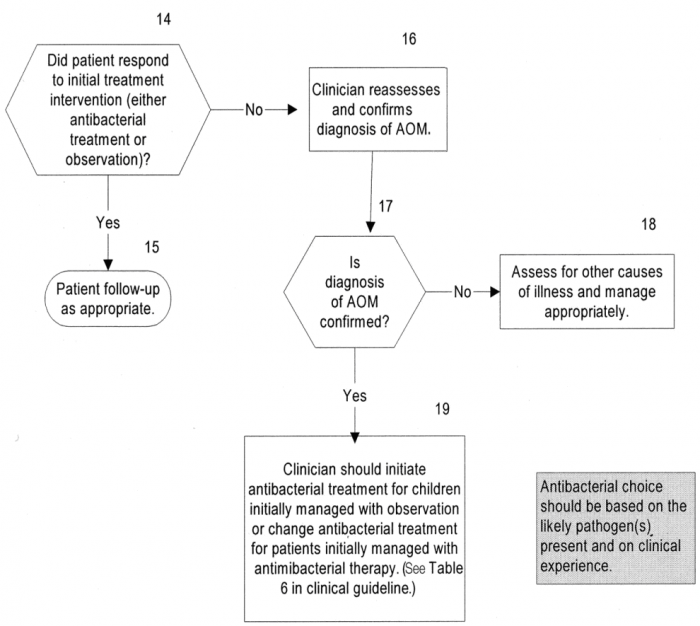
לערכים נוספים הקשורים לנושא זה, ראו את דף הפירושים – דלקת אוזן תיכונה
דלקת אוזן תיכונה חדה מהווה מצב רפואי שכיח בילדים. הדלקת מתאפיינת באודם של התופית, כאב בדרגות שונות שמקורו מהאוזן, ונוכחות של תפליט באוזן התיכונה המתבטא בבלט או בזיבת אוזן (Otorrhea). שתי הגישות הטיפוליות העיקריות הן טיפול מיידי באנטיביוטיקה לעומת טיפול מושהה, הניתן לאחר 48–72 שעות רק במידת הצורך. ההחלטה אודות הטיפול מתקבלת בהתאם לגיל הילד ומצבו הקליני בעיקר, כמו גם היכולת לבצע מעקב נאות בקהילה.
אפידמיולוגיה
אטיולוגיה
ב-75-40 אחוזים מהמקרים של דלקת אוזן תיכונה חדה, קיים מחולל נגיפי (Viral) בנוזל האוזן בנוסף למחולל החיידקי. עד 25 אחוזים מהמקרים כלל אינם מדגימים צמיחה של חיידק.
קליניקה
קליניקה של דלקת אוזן תיכונה חדה יכולה לכלול אודם ניכר של התופית, כאב שמקורו מהאוזן, ונוכחות של תפליט באוזן התיכונה המתבטא בבלט או זיבת אוזן (Otorrhea).
אבחנה
הקריטריונים לאבחנה של דלקת אוזן תיכונה חדה כוללים:
- הופעה חריפה של התסמינים
- נוכחות של תפליט באוזן התיכונה (המתבטאת בבלט או זיבת אוזן)
- קליניקה של דלקת אוזן תיכונה (אודם ניכר של התופית או כאב ברור שמקורו מהאוזן המפריע לשינה)
דגשים לאנמנזה
- מתי החלה מחלת החום?
- האם ישנם תסמינים נוספים? (הקאות וכדומה)
- האם ניתן להעריך את דרגת הכאב או אי השקט?
- היסטוריה של דלקות אוזניים קודמות, טיפולים אנטיביוטיים קודמים, רגישות לאנטיביוטיקה
דגשים לבדיקה הגופנית
- בדיקת האוזן - יש לבדוק את התופית כמקובל, וכמו כן לבדוק את אזור המסטואיד והאפרכסת
- אם קיימת שעוות אוזן (Cerumen) המפריעה חלקית בהסתכלות לתוך האוזן, ניתן לנסות ולנקותה בעדינות באמצעות לולאת פלסטיק. אם לא מצליחים לנקותה לאחר ניסיון אחד או שניים, או אם קיים פקק של שעווה בתעלה ויש חשד לתהליך דלקתי - יש להפנות את הילד לבדיקת מומחה אף אוזן גרון
- אם הילד נראה חולה או שקיים חום גבוה (40 מעלות ומעלה), אין להסתפק באבחנה של דלקת חריפה של האוזן התיכונה, ויש לחפש מקור אחר לחום ביסודיות
- יש לוודא היעדר סימני גירוי מנינגיאלי
טיפול
הגישה לדלקת אוזן תיכונה חדה במחלקה לרפואה דחופה
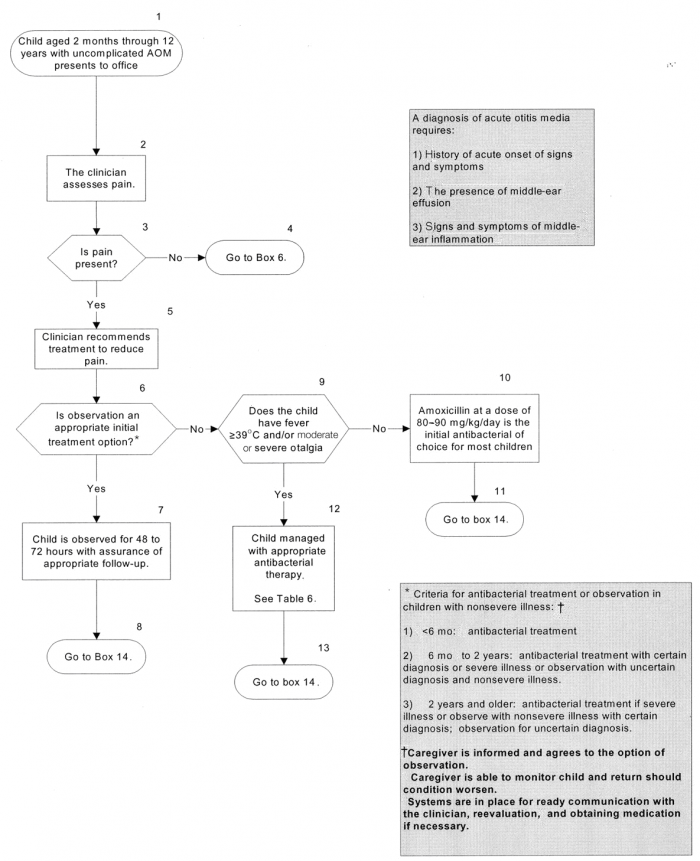
- החלטה על טיפול מיידי באנטיביוטיקה או טיפול מושהה (לאחר 48–72 שעות) – בהתייעצות עם ההורים ועל פי הגיל וחומרת המחלה. ניתן להשתמש במדיניות הטיפול המושהה רק בילדים שהם בריאים בדרך כלל, שאינם נראים מאוד חולים, שניתן לסמוך על הוריהם וכמו כן לעקוב אחריהם בקהילה. קריטריונים נוספים:
- בילדים מתחת לגיל 6 חודשים, מומלץ לתת טיפול מיידי
- בילדים בגילאי 6–24 חודשים, מומלץ לטפל מיידית אם האבחנה ודאית, וניתן להשהות את הטיפול אם המחלה אינה ודאית וחומרתה קלה עד בינונית
- בילדים מעל גיל 24 חודשים ומחלה בחומרה קלה עד בינונית מומלץ להשהות את הטיפול
- אם נצפית החמרה או היעדר הטבה לאחר 48–72 שעות, יש להתחיל טיפול אנטיביוטי
- בילדים עם מחלות רקע: חסר חיסוני, חרשות באוזן אחת וכדומה – יש לטפל מיידית
- טיפול בכאב – באמצעות Paracetamol (Acamol) או Ibuprofen, פומית. כמו כן, יש לשקול מתן טיפול מקומי בטיפות המכילות חומר מאלחש, כגון Otidin (Phenazone and Tetracine Hydrochloride) בנוסף לטיפול הפומי. השפעתן של הטיפות קצרת-טווח בלבד, ומרבית המחקרים לא הדגימו יתרון על פני טיפול פומי
- התוויות לאשפוז:
- גילאי 0–2 חודשים: במקרים של דלקת אוזניים וחום יש לאשפז לצורך בירור Sepsis מלא וטיפול כמקובל. בילודים יש התוויה לביצוע ניקור אבחנתי של עור התוף (Tympanocentesis)
- גיל 3 חודשים ומעלה: יש להחליט על אשפוז בהתאם למצבו הקליני של הילד. כאשר קיים חום מעל 39 מעלות, יש לקחת תרבית דם גם אם הוחלט לשחרר את הילד
- אם קיימים סימנים ל-Mastoiditis או חשד לדלקת קרומי המוח – יש לאשפז
- התוויות לביצוע ניקור אבחנתי של עור התוף:
- חודש ראשון לחיים
- חודש שני ושלישי לחיים בילד שנראה טוקסי
- חסר חיסוני
- דלקת ברורה שלא הגיבה לטיפול קו-שני או שלישי באנטיביוטיקה
- כאב קיצוני
- סיבוכים במערכת העצבים המרכזית: דלקת קרומי המוח, Labyrinthitis
- הנחיות לשחרור:
- מעקב רופא מטפל בקהילה לאחר 48 שעות
- אם הילד משתחרר ללא טיפול, יש להנחות את ההורים לפנות לבדיקה ולהתחיל טיפול אנטיביוטי אם יש החמרה בתסמינים או חוסר תגובה לאחר 48 שעות
- יש להנחות את ההורים אודות הסיבוכים האפשריים של המחלה (בעיקר Mastoiditis) הדורשים התערבות רפואית דחופה
הטיפול האנטיביוטי המומלץ
- קו ראשון: Amoxicillin (Moxypen) במינון של 80–90 מיליגרמים ליממה למשך 10 ימים. 80 אחוזים מהילדים יגיבו לטיפול זה. בילדים מעל גיל 6, ניתן לטפל למשך 5–7 ימים בלבד
- קו ראשון בילדים עם רגישות ל-Penicillin:
- בילדים עם רגישות ל-Penicillin (מלבד רגישות המתבטאת ב-Urticaria או Anaphylaxis), ניתן לטפל בצפלוספורינים (Cephalosporines) דור ראשון או שני.
- בילדים שחוו תגובה אלרגית מסוג 1 (Anaphylaxis או Urticaria), יש לטפל ב-Azithromycin (Azenil) למשך 3–5 ימים. - קו שני: קו הטיפול השני לאחר כישלון של Amocixillin הוא Amoxicillin/Clavulanic acid (Augmentin) המכילה מינון גבוה של Amoxicillin (אין כרגע בארץ) או את המינון המקובל. אפשרויות נוספות הן Cefuroxime, (Zinnat, Zinacef), או 3 ימי טיפול ב-Ceftriaxone (Rochephin) במינון של 50 מיליגרם לקילוגרם בילדים מקיאים. כישלון הטיפול מוגדר כדלקת חוזרת תוך 7 ימים מתום המחלה הקודמת.
- קו שלישי: קו שלישי לאחר כישלון הטיפול ב-Augmentin או Ceftriaxone הוא Cefuroxim לשלושה ימים, או Clindamycin (Dalacin) כמתואר בהמשך. במקרים כאלה יש מקום לבצע ניקור אבחנתי של עור התוף
- במקרים בהם לא ניתן לתת טיפול פומי: בילדים מקיאים, או בילדים שאינם מסוגלים לקבל טיפול פומי, ניתן לטפל בזריקה בודדת של Ceftriaxone במינון של 50 מיליגרם לקילוגרם במתן תוך שרירי
- טיפול בדלקות חוזרות: בילדים הידועים כסובלים מדלקות חוזרות, עם חשד ל-Streptococcus pneumonia עמיד ורגישות ל-Penicillin – ניתן לטפל ב-Clindamycin במינון של 30 מיליגרם ליממה, מחולק ל-3 פעמים ביום למשך 10 ימים
- טיפול בדלקת כרונית: במקרים של דלקת כרונית מוגלתית של האוזן התיכונה (דלקת הגורמת להפרשה למשך למעלה משלושה חודשים) או זיבת אוזן מ-Tympanostomy tubes – יש לתת טיפול מקומי למשך 7–10 ימים. מומלץ להשתמש בטיפות המכילות Quinolones, כגון Ciprofloxacin/Hydrocortisone (Cipro HC Otic) או Ciprofloxacin hydrochloride (Ciloxan) היות שהן פחות רעילות לאוזן. רק אם קיים חום גבוה או כאב ניכר יש להוסיף טיפול פומי ב-Amoxicillin כמתואר.
אלגוריתם מתוך:
American Academy of Pediatrics and American Academy of Family Physicians: Clinical practice guidelines. Diagnosis and management of acute otitis media. Pediatrics 2004;113:1451-65
טיפול מיידי לעומת טיפול מושהה
הטיפול האנטיביוטי במחלה שנוי במחלוקת. על פי המחקרים, בין 7–20 ילדים צריכים להיות מטופלים באנטיביוטיקה על מנת להועיל לילד אחד. 61 אחוזים מהילדים יחושו הטבה מסוימת לאחר 24 שעות ללא קשר לטיפול, ו-75 אחוזים יבריאו לאחר 7 ימים ללא קשר לטיפול. ההבדל בשיעור ההטבה בין המטופלים מיידית לחולים בקבוצת הטיפול המושהה הוא בין 12 עד 16 אחוזים (70 אחוזי הטבה בקבוצת הטיפול המושהה, לעומת 86 אחוזים בקבוצת הטיפול המיידי). שיעור הסיבוכים המשמעותיים בחולים שאינם מקבלים אנטיביוטיקה הוא מזערי (פחות מאחוז), ואין עדות לכך שטיפול אנטיביוטי יפחית שיעור זה.
לעומת זאת, ככל שגיל הילד קטן יותר (בילדים מתחת לגיל שנתיים), כך שיעור כישלון הטיפול המושהה גבוה יותר. כמו כן, טיפול אנטיביוטי מקצר את מהלך המחלה ביממה אחת בממוצע. כאשר כן מטפלים באנטיביוטיקה, הוכח כי טיפול למשך 10 ימים יעיל הרבה יותר מטיפול קצר יותר, בעיקר בילדים מתחת לגיל שנתיים.
פרוגנוזה
נוזלים באוזן התיכונה נספגים ספונטנית ברוב המקרים (ב-90 אחוזים מהמקרים תוך שלושה חודשים), ולכן אינם דורשים טיפול במחלקה לרפואה דחופה.
דגלים אדומים
ביבליוגרפיה
- Behrman RE, Kleigman RM, Jenson HB. Nelson Textbook of Pediatrics: 17th edition. Philadelphia, Pennsylvania: Saunders 2004;2138-49
- Fleisher GR, Ludwig S, Henretig FM. Textbook of Pediatric Emergency Medicine: 5th ed. Philadelphia, Pennsylvania: Lippincott Williams & Wilkins 2006;505-10
- American Academy of Pediatrics and American Academy of Family Physicians: Clinical practice guidelines. Diagnosis and management of acute otitis media. Pediatrics 2004;113:1451-65
- Segal N et al. Acute otitis media- Diagnosis and treatment in the era of antibiotic resistant organisms: updated clinical practice guidelines. International Journal of Pediatric Otorhinolarygology 2005;39:1311-19
- Rovers MM et al. Antibiotics for acute otitis media: a meta-analysis with individual patient data. The Lancet 2006;368:1429-35


 כניסה
כניסה  עקבו אחרינו בפייסבוק
עקבו אחרינו בפייסבוק