המדריך לטיפול בסוכרת - מחקרים פורצי דרך בסוכרת - 2021-2017 - Groundbreaking research in diabetes
הופניתם מהדף המדריך לטיפול בסוכרת - מחקרים פורצי דרך בסוכרת 2021-2017 לדף הנוכחי.
המדריך לטיפול בסוכרת
מאת המועצה הלאומית לסוכרת, משרד הבריאות. עורכים מדעיים: ד"ר עופרי מוסנזון, פרופ׳ איתמר רז
| המדריך לטיפול בסוכרת | ||
|---|---|---|

| ||
| שם המחבר | ד"ר יואל טולדנו, ד"ר שלומית קורן | |
| שם הפרק | מחקרים פורצי דרך בסוכרת 2021-2017 | |
| מאת | המועצה הלאומית לסוכרת, משרד הבריאות |
|
| מועד הוצאה | 2022 | |
| מספר עמודים | 619 | |
לערכים נוספים הקשורים לנושא זה, ראו את דף הפירושים – סוכרת
סוכרת היא מהמחלות הכרוניות הנפוצות והנחקרות ביותר בעולם. היא מהווה את גורם התמותה הרביעי בישראל. מדי שנה יוצאים לאור מחקרים רבים בנושא סוכרת, בהקשר של מדע בסיסי כמו גם בהקשר הקליני. המחקרים הרבים נוגעים לתחומים שונים של הסוכרת כגון מניעה, ריפוי, טיפול, ניהול הסיבוכים וגורמי סיכון קרדיווסקולריים. מתוך שפע המחקרים בחרנו להתמקד במספר עבודות מרכזיות אשר שינו, לדעתנו, את ניהול המחלה בפרקטיקה היומיומית ואת התפיסה שלנו לגבי צדדים מגוונים של מחלת הסוכרת.
להלן נושאי המחקרים:
- אורח החיים בחולי סוכרת: חשיבותו הקרדינלית מעבר לכל טיפול תרופתי
- סיווג הסוכרת: הצעה לקלסיפיקציה חדשה
- סיבוכי סוכרת:
- מחקרי תוצאים קרדיווסקולרים, אשר שינו את האלגוריתם הטיפולי בסוכרת מסוג 2
- "המוח" הסוכרתי - השפעת משק הסוכר על המוח
- מהלך מחלת הסוכרת: סוכרת מסוג 1 - תמותה ותחלואה קרדיווסקולרית
- טיפול אינקרטיני משולב - קונצפט חדש
- טיפול חדשני במעכב SGLT
- סוכרת בהיריון:
- טכנולוגיה מתקדמת- שיפור בתוצאי היריון עם ניטור סוכר רציף
- תרופה ותיקה - מקומו של מטפורמין
אורח חיים וסוכרת
- אסטרטגיה להשראת רמיסיה במטופלים עם סוכרת מסוג 2[1]
הטיפול בסוכרת מסוג 2 כרוך בדרך כלל בשינוי אורח החיים ובהוספה הדרגתית של תרופות פומיות ובהזרקה. משטרי טיפול כאלו מאבדים מיעילותם עם הזמן בגלל התקדמות המחלה ובגלל קושי בדבקות בשינוי אורח החיים ובנטילת שילובי תרופות. עבור המטופל, נקודת הזמן של אבחנת סוכרת היא בעצם תחילתו של מסע כרוני פתלתל עם משטרי טיפול, שהולכים ונעשים מורכבים. מסתבר, שמצב זה הוא לא בלתי-נמנע. כך, לדוגמה, למדנו מהניסיון ששינוי אורח חיים עשוי להוביל לרמיסיה של סוכרת בעד 40 אחוזים מהמטופלים, וכן ניתוחים בריאטריים שהובילו לרמיסיה בעד 95 אחוזים מהמטופלים בחלק מהמחקרים[2][3]. מכאן עלה הרעיון לחקור טיפול חלופי לסוכרת מסוג 2. מטרתו העיקרית תהיה להחזיר את הגלגל לאחור, כך שהסוכרת תיעלם, ולאו דווקא להתרכז באיזון רמות הסוכר. בסוף שנת 2017 פורסם מחקר ראשוני, שאכן הוכיח את העיקרון הזה. MCInnes וחבריה גייסו 83 משתתפים עם סוכרת מסוג 2 חדשה יחסית, לא יותר מ-3 שנים[1]. המשתתפים חולקו באופן אקראי לשלוש קבוצות:
- טיפול מטבולי אינטנסיבי למשך 8 שבועות
- טיפול מטבולי אינטנסיבי למשך 16 שבועות
- טיפול סטנדרטי בסוכרת
במהלך תקופת הטיפול האינטנסיבי בוצע שינוי באורח החיים וכן ניתן טיפול ב-acarbose, metformin ואינסולין glargine, במטרה להפחית משקל ולהשיג נורמוגליקמיה. בהתאם לגישה של DeFronzo וחבריו הדוגלת בטיפול משולב בשלב מוקדם של מחלת הסוכרת[4].
התוצאות שהתקבלו היו מרשימות ביותר. בתום ההתערבות הושגה נורמוגליקמיה ב-50 אחוזים מקבוצת המחקר הראשונה וב-70.4 אחוזים בקבוצת המחקר השנייה, לעומת 3.6 אחוזים בלבד בקבוצת הביקורת. שנים עשר שבועות לאחר סיום ההתערבות, הושגה רמיסיה מלאה או חלקית, לפי הפחתת HbA1c מתחת 6 אחוזים או 6.5 אחוזים בהתאמה, ב-21.4 אחוזים מהקבוצה הראשונה וב-40.7 אחוזים מהקבוצה השנייה (7.87 Relative risk, RR, 2.85; 95% CI, 1.03 to) בהשוואה ל-14 אחוזים עד 11 אחוזים מקבוצת הביקורת.
לסיכום: התערבות מטבולית אינטנסיבית קצרת מועד להפחתת משקל ואיזון סוכר בצום ולאחר ארוחות בחולים עם סוכרת מסוג 2 חדשה יחסית, היא ישימה ובטוחה. חשוב מכך, היא מובילה לנורמוגליקמיה ב->50 אחוזים מהמטופלים בד בבד עם הפחתת משקל של מעל ל-5 אחוזים ביותר מ-35 אחוזים מהחולים.
סיווג הסוכרת
הסיווג המקובל של סוכרת, הוא לשתי צורות עיקריות: סוכרת מסוג 1 וסוכרת מסוג 2. אולם, סוכרת מסוג 2 היא מחלה מאוד הטרוגנית. סיווג מדויק יותר עשוי לשמש כלי רב עוצמה לטיפול מותאם אישית ולזיהוי של סיכון מוגבר לסיבוכי סוכרת, כבר בעת האבחנה.
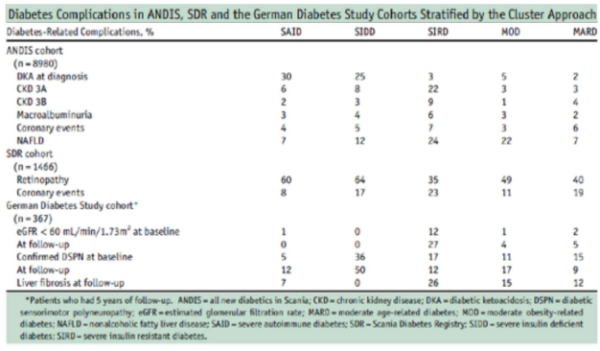
במחקר Big data, שפורסם בשנת 2018 ועורר גלים בעולם הסוכרת[5], הוצע לחלק את כלל חולי הסוכרת החדשים לחמישה תתי-סוגים (clusters) על סמך קוהורט בשוודיה (טבלה 1). שימוש בשישה משתנים אפשר לבצע את הקלספיקציה החדשה הזו לתתי הסוגים, כולל: נוגדנים כנגד GAD, גיל בזמן האבחנה, BMI ,HbA1c, ושני מדדי HOMA - אחד לתפקוד תאי בטא והשני לתנגודת לאינסולין. הממצאים חזרו על עצמם גם בקוהורטים נוספים בסקנדינביה, גרמניה[6] ואפילו מאוכלוסייה שונה לחלוטין ברקע הגנטי שלה - מסין[7].
לכל אחד מחמשת תתי-הסוגים השתייכו חולים עם מאפיינים ועם סיבוכי סוכרת שונים (טבלה 1). לחולים מ-cluster 3, עם התנגודת הגבוהה ביותר לאינסולין, היה סיכון מוגבר משמעותית לפתח מחלה כליה סוכרתית, מחלה קורונרית וצרברו-וסקולרית וכן מחלת הכבד השומני. לעומת זאת, לחולים מ-2 cluster היה סיכון גבוה לפתח רטינופתיה סוכרתית וגם קטואצידוזיס סוכרתית.
לסיכום: סיווג מודרני של סוכרת חדשה במבוגר לחמש תתי-קבוצות הוא צעד ראשון בכוון של רפואה מותאמת אישית למחלת הסוכרת. הדיון סביב נושא זה הוא עדיין ער ומעורר מחלוקת, עד שיתקבל יותר מידע ממחקרים נוספים.
סיבוכי סוכרת
מעכבי SGLT2 למניעה ראשונית ושניונית של מחלה קרדיווסקולרית וכלייתית בחולי סוכרת מסוג 2
מחקר CANVAS Program ומחקר DECLARE-T1M1 58[9][10]:
תרופות מקבוצת מעכבי SGLT2 חוסמות את פעילותה של תעלת נתרן-גלוקוז באבובית הפרוקסימלית בכליה ומעכבות חזרת גלוקוז מהכליה לזרם הדם. לפיכך, לתרופות אלו השפעה אנטי היפרגליקמית ובנוסף הן תורמות להפחתה במשקל ובלחץ הדם הסיסטולי.
נעשו מספר מחקרי Cardiovascular outcome trials) CVOT) רחבי היקף, מבוקרים, מול אינבו, לבדיקת בטיחות קרדיווסקולרית של תרופות מקבוצה זו (תרשים 1). מחקרים אלו נעשו בשל דרישות רגולטוריות ונועדו לשלול סיכון מוגבר למאורעות קרדיווסקולריים עם שימוש בתרופות אלו כולל מוות קרדיווסקולרי, התקף לב או שבץ.
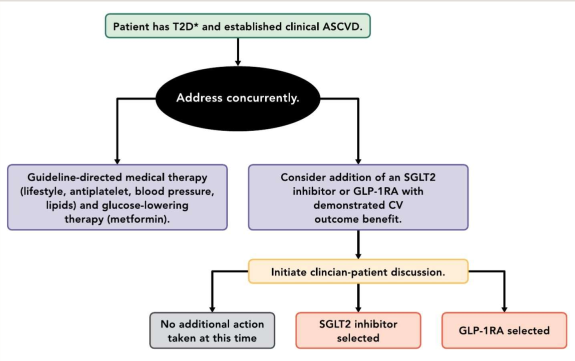
Abbreviations: ASCVD = atherosclerotic cardiovascular disease;
CV = cardiovascular;
GLP-1RA = glucagon-like peptide-1 receptor agonist;
SGLT2 = sodium-glucose cotransporter-2;
T2D = type 2 diabetes.
בשנת 2015 פורסם מחקר EMPA-REG שהציג תוצאות מרשימות. במחקר זה נבדקה השפעתו של Empagliflozin על הסיכון לאירועים קרדיווסקולריים בקרב 7,020 חולים עם סוכרת ומחלה קרדיווסקולרית מוכחת. הם חולקו אקראית לקבלת Empagliflozin במינונים שונים או אינבו. במחקר זה נמצאה הפחתה בשיעור של 38 אחוזים בסיכון לתמותה קרדיווסקולרית בקבוצת הטיפול בתרופה, הפחתה של 32 אחוזים ו-35 אחוזים בסיכון לתמותה מכל סיבה ובסיכון היחסי לאשפוז בשל אי ספיקת לב, בהתאמה. לעומת זאת, לא נצפתה ירידה בשיעור אוטמים לבביים או אירועים מוחיים[12].
שני מחקרי CVOT רחבי היקף נוספים פורסמו במהלך השנים 2017–2018: מחקר CANVAS PROGRAM ומחקר DECLARE-TIMI 58.
באוגוסט 2017 פורסם מחקר CANVAS Program ששילב תוצאות שני מחקרים גדולים: מחקר CANVAS ומחקר CANVAS-R[9]. במחקר נכללו 10,142 חולים עם סוכרת וסיכון גבוה למחלה קרריווסקולרית, או מחלה קרדיווסקולרית מוכחת (65.6 אחוזים) שחולקו בצורה אקראית לזרוע של טיפול ב-Canagliflozin במינונים שונים או לזרוע של אינבו. הגיל הממוצע של החולים היה 63.3 שנים, משך מחלת הסוכרת היה בממוצע 13.5 שנים וזמן המעקב הממוצע היה כ-3.5 שנים. נמצא, כי נטילת Canagliflozin הפחיתה את התוצא הראשוני (שילוב של תמותה מסיבה קרדיווסקולרית, התקף לב או שבץ) ב-14 אחוזים. כמו כן, נצפתה הפחתה יחסית בסיכון להתקדמות אלבומינאוריה ובסיכון היחסי של תוצא משולב כלייתי (ירידה של 40 אחוזים ב-GFR, Glomerular Filtration Rate, צורך בדיאליזה או תמותה מסיבות כלייתיות) ב-27 אחוזים וב-40 אחוזים, בהתאמה. גם במחקר זה נצפתה הפחתה יחסית משמעותית בסיכון לאשפוזים על רקע אי ספיקת לב בשיעור של 33 אחוזים. אולם, מחקר ה-CANVAS Program הדגים עלייה מדאיגה של פי 2 בשיעור אמפוטציות (בעיקר של בהונות או בגובה עצמות המסרק של כף הרגל). כמו כן הודגמה עלייה משמעותית בשיעור שברים. סיכון זה הוביל לפרסום אזהרה (Box warning) על ידי ה-FDA (Food and Drug Administration) בארצות הברית לגבי Canagliflozin ואזהרה על כל התרופות מקבוצת SGLT2 על ידי סוכנות התרופות האירופאית. מחקר 58 DECLARE-TIMI פורסם בנובמבר 2018[10]. מחקר זה כלל את מספר המשתתפים הגדול ביותר שנכלל אי פעם במחקר CVOT בקבוצת תרופות זו: 17,160 מטופלים עם סוכרת וגורמי סיכון למחלה קרדיווסקולרית. מתוכם, 40.6 אחוזים היו עם רקע של מחלה קרדיווסקולרית ו-59.4 אחוזים היו עם גורמי סיכון למחלה קרדיווסקולרית. בתחילת המחקר הגיל הממוצע היה 64±6.8 שנים, ההמוגלובין המסוכרר הממוצע היה 8.3 אחוזים, משך הסוכרת הממוצע היה 11 שנים, ל-10 אחוזים מהמשתתפים הייתה היסטוריה של אי ספיקת לב ומשך המעקב החציוני היה 4.2 שנים. תוצאות: השימוש ב-Dapagliflozin הפחית ב-7 אחוזים את התוצא הראשוני, ללא מובהקות סטטיסטית (שילוב של תמותה מסיבה קרדיווסקולרית, התקף לב או שבץ). נצפתה הפחתה יחסית משמעותית של 17 אחוזים בתוצא הראשוני המשולב של אשפוזים על רקע אי ספיקת לב יחד עם תמותה קרדיווסקולרית. נצפתה הפחתה יחסית ב-47 אחוזים בסיכון היחסי של תוצא משולב כלייתי (ירידה של 40 אחוזים GFR, צורך בדיאליזה או תמותה מסיבות כלייתיות).
בנוסף, Dapagliflozin הוביל להפחתה משמעותית באירועים של תופעות לוואי חמורות עקב טיפול תרופתי כגון היפוגליקמיה, פגיעה כלייתית אקוטית וסרטן בשלפוחית השתן. באופן מובהק, נצפו יותר אירועים של קטואצידוזיס ודלקות גניטליות במתן של Dapagliflozin ביחס לזרוע האינבו, אך במספרים נמוכים.
במטא-אנליזה, שכללה את שלושת המחקרים: -EMPA-REG OUTCOME, the CANVAS Program and DECLARE 58 TIMI[11] נמצא, שהיתרון הקליני במניעת הסיכון להתקף לב, שבץ מוחי או מוות קרדיווסקולרי עם טיפול בתרופות מקבוצת מעכבי SGLT2 קיים רק במטופלים בעלי היסטוריה של מחלה קרדיווסקולרית בבסיס ולא במטופלים סוכרתיים עם גורמי סיכון קרדיווסקולריים נוספים. בניגוד לכך, ההפחתה בסיכון לאשפוז בשל אי ספיקת לב או הפחתה בהתקדמות מחלה כלייתית היא ברורה ומשמעותית ללא קשר לקיום מחלה קרדיווסקולרית או אי ספיקת לב בבסיס.
אגוניסטים לקולטן ל-1-GLP למניעה ראשונית ושניונית של מחלה קרדיווסקולרית בחולי סוכרת מסוג 2
אגוניסטים לקולטן ל-1-GLP מגרים הפרשת אינסולין ומפחיתים הפרשת גלוקגון באופן שתלוי ברמת גלוקוז בדם. הם מעלים תחושת שובע ומעודדים הפחתת משקל. ההבדלים במבנה המולקולרי ובמינונים בין התכשירים השונים משפיעים על משך הפעילות, יעילות איזון הסוכר, הפחתת משקל, תופעות לוואי ותוצאים קרדיווסקולריים.
ה-CVOTs עם Albiglutide ,Semaglutide ,Liraglutide ו-Dulaglutide[13][14][15][16] היו מחקרים פורצי דרך, שהדגימו שיפור בתוצאים הקרדיווסקולריים. מחקר LEADER שפורסם בשנת 2016 נערך בקרב 9,340 משתתפים עם סוכרת מסוג 2 ומחלה קרדיווסקולרית קודמת או גורמי סיכון קרדיווסקולריים. במחקר נמצאה הפחתת סיכון אבסולוטי של התוצא הראשוני Major adverse cardiac events) MACE, כולל תמותה קרדיווסקולרית, MI לא פטאלי ושבץ לא פטאלי) ב-1.9 אחוז עם HR של 0.87 (CI 0.78, 0.97; p=0.01 for superiority 95%), בקבוצה שהזריקה Liraglutide יומיומית בהשוואה לאינבו, במהלך מעקב חציוני של 3.8 שנות מחקר. תוצאים ראויים לציון במיוחד הם לגבי התמותה. תמותה קרדיווסקולרית או תמותה מכל סיבה שהיא הופחתו ב-22 אחוזים (HR 0.78,95% CI 0.66,0.93; p=0.007; ARR 1.7%) וב-15 אחוזים (1.4% HR 0.85,95% CI, 0.74 to 0.97; p=0.02; ARR), בהתאמה[16].
מאוחר יותר בשנת 2016 פורסם מחקר SUSTAIN6, שהשווה תוצאים של טיפול בזריקת Semaglutide חד שבועית (נגזרת ארוכת טווח של Liragiutide) לעומת אינבו במשך חציוני של 2.1 שנים בקרב 3,297 משתתפים עם סוכרת מסוג 2. התוצא העיקרי MACE הופחת ב-26 אחוזים במהלך שנתיים (HR 0.74,95% CI 0.58,0.95; p=0.02 for superiority; ARR 2.3%), אבל הפחתה זו הייתה קשורה בעיקר להפחתה בשיעור שבץ ולא הפחתה בתמותה קרדיווסקולרית[15].
מחקר נוסף במשפחת האגוניסטים של קולטן ל-1-GLP הוא HARMONY, שתוצאותיו פורסמו בסוף שנת 2018. במחקר זה בוצעה השוואה בקרב 9,463 משתתפים עם סוכרת מסוג 2 ומחלה קרדיווסקולרית קודמת, בין טיפול בזריקת Albiglutide חד שבועית ובין אינבו. לאחר זמן חציוני של 1.6 שנים בלבד, היה יתרון מובהק לגבי התוצא העיקרי MACE בקרב מטופלי Albiglutide (HR 0.78,95% CI 0.68,0.90; p<0.0001 for non-inferiority, p = 0.0006 for superiority).
בינתיים תכשיר ה-Albiglutide נגנז משיווק (מסיבות כלכליות) ואינו זמין לטיפול בסוכרת מסוג 2[14].
מחקר REWIND פורסם ביוני 2019. במחקר זה נבדקה בטיחות קרדיווסקולרית של התכשיר Dulaglutide (טרוליסיטי), 1-GLP אגוניסט חד שבועי, לעומת פלצבו, ב-9,901 חולי סוכרת שרובם (70 אחוזים) אינם בעלי היסטוריה של מחלה קרדיווסקולרית. במחקר נמצאה הפחתת סיכון של 12 אחוזים בתוצא הראשוני MACE (Major adverse cardiac events, כולל תמותה קרדיווסקולרית, MI לא פטאלי ושבץ לא פטאלי) עם HR של 0.88 (0.026=p 0.99, 0.79 CI 95%), בקבוצה שהזריקה Dulaglutide חד שבועי, בהשוואה לאינבו. המסקנה הייתה שיש יתרון לטיפול בתרופה זו בחולי סוכרת גם ללא מחלה קרדיווסקולרית קודמת[13].
מחקרי EXSCEL ו-ELIXA[17][18], הדגימו בטיחות של התכשירים Exenatide extended-release ו-Lixisenatide בהתאמה, לעומת אינבו, אבל לא עליונות מבחינת ה-MACE.
לסיכום: מספר אגוניסטים לקולטן ל-1-GLP מדגימים רווח קרדיווסקולרי עם מדרג מסוים של עדויות, כאשר היתרון הבולט ביותר הוא עבור Liraglutide ולפי הסדר יתרון עבור Semaglutide ,Albigiutide, וגם Dulagiutide, פחות ברור עבור Exenatide וללא שום יתרון עבור Lixisenatide. תופעות הלוואי של התכשירים הללו, כפי שדווחו במחקרים אלה, מוכרות מהעבר, אך קיימת תופעת לוואי חריגה, שדווחה במחקר 6 SUSTAIN[15]. הטיפול ב-Semaglutide היה קשור לעלייה בשיעור רטינופתיה (HR 1.76,95% CI 1.11,2.78), במיוחד בחולים שגויסו למחקר עם רטינופתיה ושאיזון הסוכרת שלהם היה מהיר. תופעה זו לא מספיק מוסברת, אבל מוכרת גם באינטנסיפיקציה של טיפול בסוכרת עם אינסולין.
בהתחשב בכל המידע החדש הזה, פריצת הדרך מצביעה על כך שחלק מהאגוניסטים של קולטן ל-1-GLP מפחיתים את הסיכון לאירועים אטרוטרומבוטיים בחולי סוכרת מסוג 2 בסיכון קרדיווסקולרי גבוה. לפיכך תכשירים אלו הוכנסו לאלגוריתם הטיפולי בסוכרת מסוג 2 בעדיפות גבוהה לא רק לאיזון הסוכרת אלא כחלק מאסטרטגיה כללית להפחתת תחלואה ותמותה קרדיווסקולרית.
שלושת מחקרי CVOT של תרופות מסוג מעכבי SGLT2, בנוסף למחקרי CVOT של תרופות מסוג אגוניסטים לקולטן ל-1-GLP, מהווים במידה רבה את פריצת הדרך המחקרית הגדולה ביותר. הם אלו שהובילו לשינוי הפרדיגמה הטיפולית במטופלים עם מחלת לב ו/או אי ספיקת כליות כרונית. במסמך משותף של ה-ADA (American Diabetes AssoCIation) וה-EASD (European AssoCIation for the study of Diabetes), שפורסם בחודש אוקטובר 2018 [19], וכן בקווי ההנחיה האמריקאים והאירופאיים של איגודי הקרדיולוגים שפורסמו, שונו ההמלצות לטיפול בחולי סוכרת מסוג 2 הסובלים גם ממחלה קרדיווסקולרית ו/או אי ספיקת לב ו/או מחלה כלייתית. ההנחיות החדשות מציעות לכלול בטיפול אחת מהתרופות מקבוצות אלו[20][21].
"המוח הסוכרתי": התפקיד של היפרגליקמיה, תנגודת לאינסולין ולחץ דם בהבדלים בביצועים קוגניטיביים בקרב חולי סוכרת - אנליזה מה-Maastricht Study[22]
ידוע, שסוכרת מסוג 2 וטרום סוכרת קשורות למגוון שינויים קוגניטיביים, הנעים בין ליקויים קוגניטיביים קלים לדמנציה אמיתית. המנגנון המדויק לקשר זה אינו מובן לגמרי. מחקרים אפידמיולוגיים קשרו ליקויים קוגניטיביים אלו גם למחלה המטבולית עצמה וגם למחלות נלוות כגון מחלה קרדיווסקולרית, יתר לחץ דם, היפרליפידמיה ודיכאון. באנליזה שבוצעה מנתוני מחקר Maastricht (מחקר תצפיתי, פרוספקטיבי, המתמקד באטיולוגיה, סיבוכים ותחלואה נלווית של חולי סוכרת מסוג 2), נבדקו הביצועים הקוגניטיביים במטופלים עם משק סוכר תקין, טרום סוכרת וסוכרת[22]. באנליזה השתתפו בסך הכל 2,531 איש: 1,479 עם משק סוכר תקין, 386 עם טרום סוכרת ו-666 עם סוכרת מסוג 2. תוצאות: חולי סוכרת מסוג 2 היו באופן מובהק מבוגרים יותר ובעלי השכלה נמוכה יותר ביחס לבריאים או טרום סוכרתיים. לאחר תיקון לגיל, מין והשכלה, משתתפים עם סוכרת מסוג 2, אך לא טרום סוכרתיים, הראו ביצועים גרועים יותר בכל מרכיבי הקוגניציה (זיכרון, מהירות עיבוד מידע, תפקודים ניהוליים, כושר ריכוז) ביחס לבריאים. ההבדלים היו מוסברים לרוב על ידי היפרגליקמיה (פרט למרכיב הזיכרון). רק מדד אחד (מהירות עיבוד מידע) נמצא קשור ליתר לחץ דם. לא נמצא קשר בין ביצועי המשתתפים לתנגודת לאינסולין. החוקרים מבארים שזהו המחקר הראשון, בו היפרגליקמיה עשויה להסביר את רוב הירידה בביצועים הקוגניטיביים בקרב חולי סוכרת. החוקרים סבורים שאיזון מוקדם של ערכי הסוכר עוד לפני התפרצות הסוכרת ואיזון מוקדם של לחץ הדם עשויים למנוע ליקויים קוגניטיביים.
מהלך מחלת הסוכרת
סוכרת מסוג 1: תמותה מוגברת ומחלה קרדיווסקולרית בבוגרים צעירים עם גיל הופעה מוקדם של הסוכרת[13]
סוכרת מסוג 1 היא המחלה הכרונית השנייה בשכיחותה בילדות, אף על פי שהיא עשויה להתפתח בכל גיל. מאז תחילת המאה ה-20 חל שיפור מרשים בטיפול ובהישרדות ממחלה זו. שני פרסומים, המבוססים על השוואת נתוני רשם הסוכרת הלאומי השוודי בין השנים 1998–2014 לנתוני האוכלוסייה הכללית, שופכים אור חדש על נושא זה. בשנת 2017 דווחו Rashwani וחבריו שהסיכון היחסי לתמותה פחת ב-29 אחוזים וב-23 אחוזים בחולי סוכרת מסוג 1 ובאוכלוסייה הכללית, בהתאמה, ללא הבדל מובהק בין שתי הקבוצות[23]. במהלך תקופת המעקב נצפתה הפחתה של 40 אחוזים בתוצאים קרדיווסקולריים בחולי סוכרת מסוג 1 לעומת קבוצת הבקרה. למעשה, מחלה קרדיווסקולרית היא הסיבה המובילה לתחלואה ותמותה בחולי סוכרת מסוג 1 ושיעורה עדיין מוגבר יחסית לאוכלוסייה הכללית. לכן קיימים קווי הנחיה הממליצים על טיפול אגרסיבי בגורמי סיכון קרדיווסקולריים בחולי סוכרת מסוג 1, במיוחד מעל גיל 40 שנה ובנוכחות סיבוכים מיקרווסקולריים[24].
גורם סיכון אפשרי נוסף הוא גיל הופעת סוכרת זו. גיל ההופעה עשוי להשפיע במספר דרכים על הסיכון, כולל העומס הגליקמי לאורך השנים, מנגנונים אוטואימוניים תלויי גיל, טיפול קליני שונה בכל גיל, הבדלים ביכולת להתמודד עם המחלה וכן הלאה. למעשה, אין כמעט מידע על סווג דרגת הסיכון לחולה סוכרת מסוג 1 לפי גיל הופעת המחלה. במחקר משנת 2018 נאסף מידע מאותו רשם הסוכרת הלאומי השוודי על 27,195 חולי סוכרת מסוג 1[25]. הם הותאמו לקבוצת בקרה שכללה 135,178 איש מהאוכלוסייה הכללית. חולי סוכרת מסוג 1 חולקו לחמש תת-קבוצות לפי גיל הופעת המחלה: 10-0 שנים, 15-11 שנה, 20-16 שנה, 25-21 שנה ו-30-26 שנה. משך המעקב החציוני היה 10 שנים. הממצא העיקרי היה הקשר המובהק בין גיל הופעת המחלה ובין הסיכון לתמותה ולמחלה קרדיווסקולרית, ללא קשר למשך הסוכרת. יתרה מזאת, לחולים עם גיל הופעה מתחת ל-10 שנים היה סיכון פי 30 יותר למחלת לב כלילית ואוטם חד בשריר הלב בהשוואה לקבוצת הבקרה. בנשים עם גיל הופעת סוכרת מתחת ל-10 שנים הסיכון היה פי 60 יותר למחלת לב כלילית ופי 90 יותר לאוטם חד של שריר הלב. הסיכון למחלת לב כלילית ואוטם חד בשריר הלב היה גבוה יותר פי חמישה בחולים עם גיל הופעה של 10-0 שנים בהשוואה לגיל הופעה של 26–30 שנה. למעשה, התפתחות סוכרת מסוג 1 לפני גיל 10 שנים גרמה לאובדן 17.7 ו-14.2 שנות חיים בנשים ובגברים, בהתאמה. אובדן שנות חיים פחת ל-10 שנים, כאשר גיל ההופעה היה מאוחר יותר.
לסיכום: גיל הופעת סוכרת מסוג 1 עשוי לקבוע את הישרדות החולה ובייחוד התפתחות מחלה קרדיווסקולרית. לפיכך יש לשים דגש על טיפול מוקדם ככל הניתן וממוקד בכל גורמי הסיכון הקרדיווסקולריים מעבר לאיזון הסוכרת, כולל דיסליפידמיה, יתר לחץ דם ועישון.
טיפול אינקרטיני משולב
Glucose-dependent insulinotropic polypeptide (GIP) הוא האינקרטין העיקרי המופרש באדם הבריא. בתנאים של היפרגליקמיה, GIP מעודד הפרשת אינסולין ועל ידי כך מפחית הפרשת גלוקגון ואילו בתנאים של אאוגליקמיה או היפוגליקמיה, הפרשת גלוקגון עולה. רצפטורים ל-GIP מצויים בשפע ברקמת שומן וגורמים לעלייה ברגישות הפוסט-פראנדיאלית לאינסולין ברקמה זו. כמו כן ייתכן ש-GIP מעודד במח את האצת פעולתו של 1-GLP בדיכוי תיאבון. שני ההורמונים האינקרטינים, 1-GLP ו-GIP עובדים בסינרגיזם. לפיכך, מולקולה, שמכילה את שני ההורמונים, יכולה להיות בעלת אפקט גדול יותר על איזון סוכרת וירידה במשקל בחולי סוכרת מסוג 2 ביחס ל-1-GLP אגוניסט לבד.
במחקר Open-label, שנמשך 40 שבועות וכלל 1,879 נחקרים[26], נערכה השוואה בין טיפול חד שבועי ב-Tirzepatide (אגוניסט דואלי לקולטנים של 1-GLP ו-2-GLP) במינונים שונים (5 מיליגרם, 10 מיליגרם, 15 מיליגרם) לבין סמגלוטייד (אגוניסט לקולטן של 1-GLP) במינון של 1 מיליגרם. ההמוגלובין המסוכרר הממוצע של המשתתפים במחקר היה 8.28 אחוזים, הגיל הממוצע היה 56.6 שנים, והמשקל הממוצע היה 93.7 קילוגרם.
השינוי הממוצע בהמוגלובין המסוכרר היה משמעותית גדול יותר בקבוצה שקיבלה Tirzepatide ביחס לסמגלוטייד (ירידה של 2.01- אחוזים עם 5 מיליגרם, 2.24- אחוזים עם 10 מיליגרם ו-2.3 אחוזים עם 15 מיליגרם Tirzepatide לעומת ירידה של 1.86- אחוזים עם סמגלוטייד). השינוי הממוצע במשקל היה משמעותית גדול יותר עם Tirzepatide ביחס לסמגלוטייד (7.6- קילוגרם עם 5 מיליגרם, 9.3- קילוגרם עם 10 מיליגרם, 11.2- קילוגרם עם 15 קילוגרם Tirzepatide לעומת ירידה של 5.7- קילוגרם עם סמגלוטייד).
שיעור תופעות הלוואי היה דומה. מרבית תופעות הלוואי שדווחו היו קלות - בינוניות וערבו את מערכת העיכול. המסקנה: Tirzepatide הפחית המוגלובין מסוכרר בצורה משמעותית יותר מסמאגלוטייד בחולי סוכרת מסוג 2 לאחר 40 שבועות טיפול.
טיפול חדשני במעכב SGLT
בנובמבר 2020 דווחו נתונים לגבי תרופה נוספת מקבוצת מעכבי SGLT, ה-Sotagliflozin. לראשונה נחקר לעומק מעכב משולב כזה של שתי תעלות - SGLT2 בכליה ו-SGLT1 במעי (מעכב ספיגת גלוקוז במעי). במחקר ה-SCORED, שכלל מעל 10,000 משתתפים, חולקו חולי סוכרת עם אי ספיקת כליות (GFR) בין 25–60 מיליליטר/דקה, באופן רנדומלי לקבלת סוטגליפלוזין או פלצבו[27] נצפתה ירידה משמעותית בתוצא ראשוני משולב של תמותה קרדיווסקולרית, אשפוזים ופניות למיון על רקע החמרה באי ספיקת לב. במחקר זה נצפו יותר תופעות לוואי בקבוצה, שטופלה בסוטגליפלוזין, כולל שלשול, זיהומים פטרייתיים, ירידה בנפח הדם וקטואצידוזיס.
מחקר נוסף, שפורסם באותה עת (SOLOIST-WHF trial) כלל משתתפים סוכרתיים מיד לאחר אפיזודה של החמרה באי ספיקת לב[28]. נכללו מעל 1,200 משתתפים, שחולקו רנדומלית לקבלת סוטגליפלוזין או פלצבו. המחקר הופסק מוקדם מהצפוי (לאחר זמן מעקב חציוני של 9 חודשים) בשל תוצאות חד משמעיות לטובת טיפול בסוטגליפלוזין בתוצא ראשוני, שכלל שילוב של תמותה קרדיווסקולרית, אשפוזים ו/או פניות למיון על רקע החמרה באי ספיקת לב. בתת-אנליזה לפי סיווג של אי ספיקת לב, התוצאות היו דומות באי ספיקת לב עם תפקוד חדרי שמור ואי ספיקת לב עם תפקוד חדרי ירוד.
באנליזה של שני המחקרים, שהוצגה בכנס של ב- American College of Cardiology בשנת 2021, נמצא כי סוטגליפלוזין הוריד משמעותית את הסיכון למוות קרדיווסקולרי או אשפוזים או פניות למיון על רקע אי ספיקת לב בכל הטווחים של תפקוד שריר הלב. זהו המחקר הראשון שהראה תוצאות כאלו במטופלים עם אי ספיקת לב ותפקוד שמור של חדר שמאל.
סוכרת בהיריון
לערכים נוספים הקשורים לנושא זה, ראו את דף הפירושים – סוכרת והיריון
טכנולוגיה מתקדמת: שיפור בתוצאי היריון עם ניטור סוכר רציף
איזון סוכר דקדקני מומלץ בנשים בהיריון עם סוכרת מסוג 1. ברם, התוצאים המיילדותיים הם סובאופטימליים בגלל היפרגליקמיה אימהית. במחקר ה-CONCEPTT[29] ניסו לבחון את היעילות של ניטור סוכר רציף (Continuous glucose monitoring, CGM) על איזון הגלוקוז באם ועל תוצאים מיילדותיים וניאונטאליים. המחקר היה רב-מרכזי מבוקר, Open-label, ב-325 נשים עם סוכרת מסוג 1 בגיל 18–40 שנה. למעשה, נערכו שני מחקרים במקביל - האחד כלל 215 נשים הרות והשני 110 נשים המתכננות היריון. המשתתפות נחלקו לשתי זרועות על-פי שיטת ניטור הסוכר, האחת שימוש ב-CGM בנוסף ל-SMBG והשנייה שימוש ב-SMBG בלבד. התוצא הראשוני היה שינוי ברמת ה-HbA1c מזמן הרנדומיזציה ועד שבוע 34 בנשים ההרות או עד גילוי הריון ושבוע 24 בנשים שהיו בזרוע ההכנה לקראת היריון. בתום המחקר נמצא הבדל קטן לא משמעותי בקבוצת הנשים ההרות עם שימוש ב-mean difference) CGM CI -0.34 to -0.03; p=0.0207 95% 0.19%-), אולם time in range היה גבוה יותר משמעותית ו-Time above ranged היה נמוך יותר משמעותית בקבוצת הניטור הרציף. לעומת זאת, שעור ההיפוגליקמיות הקשות ו-Time below range לא היה שונה. הממצא הבולט ביותר במחקר היה שיפור משמעותי בתוצאים הניאונטאליים, כולל הפחתה בשיעור Large for gestational age (odds ratio 0.51,95% CI 0.28 to 0.90; p=0.0210), הפחתה במשך אשפוז מעל 24 שעות בטיפול נמרץ ניאונטאלי ובהיפוגליקמיה ניאונטאלית וכן קיצור משך אשפוז בבית חולים של יממה אחת.
לסיכום: השימוש ב-CGM במהלך ההיריון בנשים עם סוכרת מסוג 1 כרוך בשיפור בתוצאים ניאונטאליים, ככל הנראה על רקע ההפחתה בחשיפה להיפרגליקמיה אימהית. לכן יש להציע שימוש ב-CGM לכל הנשים ההרות עם סוכרת מסוג 1, המטופלות באינסולין באופן אינטנסיבי. זהו למעשה המחקר הראשון, שהדגים שיפור פוטנציאלי בתוצאי בריאות הודות לשימוש ב-CGM, מעבר לאיזון הסוכר.
תרופה ותיקה בסוכרת: מקומו של הטיפול במטפורמין בזמן היריון
אף על פי שהשימוש במטפורמין בנשים בהיריון עם סוכרת מסוג 2 עלה, עדיין היה חסר מידע לגבי היעילות והבטיחות שלו בזמן היריון. מחקר ה-MiTy[30] ניסה לשפוך אור על הסוגיה של השפעת תוספת מטפורמין לטיפול סטנדרטי באינסולין על תחלואה ותמותה ניאונטאלית בנשים הרות עם סוכרת מסוג 2. המחקר בוצע באופן פרוספקטיבי, רב-מרכזי, בינלאומי, מבוקר, בנשים הרות עם סוכרת מסוג 2. הנשים גויסו למחקר בשלב של שבוע 6 עד שבוע 22 פלוס 6 ימים להיריון. בזרוע אחת של מחקר הוסף טיפול במטפורמין 1,000 מיליגרם*2 ביום, ובזרוע השנייה פלצבו, בנוסף לטיפול באינסולין. גויסו 502 נשים, מתוכן 253 בזרוע המטפורמין ו-249 בזרוע הפלצבו. אומנם לא היה הבדל משמעותי בין שתי הקבוצות בתוצא הראשוני של Composite of fetal and neonatal outcomes אולם כן נמצא שיפור סיגניפיקנטי בזרוע המטפורמין במספר פרמטרים כולל HbA1c, צריכת אינסולין יומית, עליית משקל ושיעור ניתוחים קיסריים. יתרה מזאת, בקבוצת המטפורמין משקל הלידה, שיעור המאקרוזומיה ומסת השומן היו נמוכים יותר באופן משמעותי. לעומת זאת, נמצא שיעור גבוה יותר באופן משמעותי של Small for gestational age בזרוע המטפורמין.
לסיכום: הטיפול במטפורמין היה כרוך במספר יתרונות מבחינת הסוכרת האימהית ומסת השומן הניאונטאלית. מצד אחד הייתה הפחתה בעליית המשקל האימהי, מינוני האינסולין, שיעור ניתוחים קיסריים, איזון הסוכרת, גודל ומסת השומן של הילוד ושעור המאקרוזומיה, אולם מצד שני הייתה עלייה בשעור ילודים Small for gestational age. מחקר זה הוא צעד חשוב להבנת מכלול השיקולים לטיפול במטפורמין בהיריון.
חשוב לזכור - מחקרים פורצי דרך בסוכרת 2021-2017
- מתוך הפרסומים הרבים בספרות הרפואית תוארו בתמציתיות מספר מחקרים ששינו את התפיסה הטיפולית שלנו בקליניקה
- התערבות מטבולית אינטנסיבית קצות מועד להפחתת משקל ואיזון סוכר בחולים עם סוכרת מסוג 2 הובילה לרמיסיה במעל ל-50 אחוזים מהמטופלים
- סיווג מודרני של סוכרת חדשה במבוגר לחמש תתי-קבוצות עשוי להוות צעד ראשון בכוון של רפואה מותאמת אישית למחלת הסוכרת
- מחקרי CVOT של תרופות מסוג מעכבי SGLT2 ואגוניסטים לקולטן ל-1-GLP הביאו לשינוי הפרדיגמה הטיפולית. במטופלים עם מחלת לב ו/או אי ספיקת כליות יש לכלול תרופות מסוג זה כחלק מהטיפול התרופתי
- ידוע, שסוכרת מסוג 2 וטרום סוכרת קשורות עם מגוון שינויים קוגניטיביים. במחקר, המצוטט בפרק זה, נראה שהיפרגליקמיה מסבירה את הירידה בביצועים הקוגניטיביים. החוקרים סבורים, שאיזון מוקדם של ערכי הסוכר עשוי למנוע ליקויים קוגניטיביים
- מאז תחילת המאה ה-21 נצפתה הפחתה של כ-אחוזים 40 בתוצאים קרדיווסקולריים בחולי סוכרת מסוג 1. גיל הופעת סוכרת מסוג 1 עשוי לקבוע את הישרדות החולה, ובייחוד את התפתחות מחלה קרדיווסקולרית
- טיפול אינקרטיני משולב בתכשיר Tirzepatide, אגוניסט לפעילות GIP וגם 1-GLP, הפחית המוגלובין מסוכרר ומשקל בצורה משמעותית יותר מסמאגלוטייד בחולי סוכרת מסוג 2
- ה-sotagliflozin, מעכב משולב של שתי התעלות SGLT1 ו-SGLT2, הפחית משמעותית את הסיכון למוות קרדיווסקולרי, אשפוזים ופניות למיון על רקע אי ספיקת לב בכל הטווחים של תפקוד שריר הלב
- השימוש ב-CGM במהלך ההיריון בנשים עם סוכרת מסוג 1 כרוך בשיפור בתוצאים ניאונטאליים, ככל הנראה על רקע ההפחתה בחשיפה להיפוגליקמיה אימהית
- הטיפול במטפורמין בנשים הרות עם סוכרת מסוג 2 היה כרוך במספר יתרונות מבחינת הסוכרת האימהית ומסת השומן הניאונטאלית
ביבליוגרפיה
- ↑ 1.0 1.1 McInnes N, Smith A, Otto R, Vandermey J, Punthakee Z, Sherifali D, et al. Piloting a Remission Strategy in Type 2 Diabetes: Results of a Randomized Controlled Trial. J Clin Endocrinol Metab. 2017;102(5):1596-605.
- ↑ Schauer PR, Kashyap SR, Wolski K, Brethauer SA, Kirwan JP, Pothier CE, et al. Bariatric surgery versus intensive medical thera- py in obese patients with diabetes. N Engl J Med. 2012;366(17):1567-76.
- ↑ Steven S, Hollingsworth KG, Al-Mrabeh A, Avery L, Aribisala B, Caslake M, et al. Very Low-Calorie Diet and 6 Months of Weight Stability in Type 2 Diabetes: Pathophysiological Changes in Responders and Nonresponders. Diabetes Care. 2016;39(5):808-15.
- ↑ DeFronzo RA, Eldor R, Abdul-Ghani M. Pathophysiologic approach to therapy in patients with newly diagnosed type 2 diabetes. Diabetes Care. 2013,36 Suppl 2:S127-38.
- ↑ 5.0 5.1 Ahlqvist E, Storm P, Karajamaki A, et al. Novel subgroups of adult-onset diabetes and their association with outcomes: a da- ta-d riven cluster analysis of six variables. Lancet Diabetes Endocrinol. 2018;6(5):361-369. doi.org/10.1016/S2213-8587(18)30051-2
- ↑ 6.0 6.1 Zaharia OP, Strassburger K, Strom A, et al. German Diabetes Study Group. Risk of diabetes-associated diseases in sub- groups of patients with recent-onset diabetes: a 5-year follow-up study. Lancet Diabetes Endocrinol. 2019 7(9):684-694. doi. org/10.1016/S2213-8587(19)30187-1
- ↑ Li X, Yang S, Cao C, et al. Validation of the Swedish Diabetes Re-Grouping Scheme in Adult-Onset Diabetes in China. J Clin Endocrinol Metab. 2020 105(10): e3519-e3528. doi: 10.1210/clinem/dgaa524
- ↑ Toledano Y, Knobler H. Not All Patients with Type 2 Diabetes Are Equal. Am J Med. 2021 Jun;134(6):707-709. doi: 10.1016/j. amjmed.2021.02.005. Epub 2021 Mar 17. PMID: 33744252.
- ↑ 9.0 9.1 Neal B, Perkovic V, Mahaffey KW, de Zeeuw D, Fulcher G, Erondu N, et al. Canagliflozin and Cardiovascular and Renal Events in Type 2 Diabetes. N Engl J Med. 2017;377(7):644-57.
- ↑ 10.0 10.1 Wiviott SD, Raz I, Bonaca MP, Mosenzon O, Kato ET, Cahn A, et al. Dapagliflozin and Cardiovascular Outcomes in Type 2 Diabetes. N Engl J Med. 2019;380(4):347-57.
- ↑ 11.0 11.1 Zelniker TA, Wiviott SD, Raz I, Im K, Goodrich EL, Bonaca MP, et al. SGLT2 inhibitors for primary and secondary prevention of cardiovascular and renal outcomes in type 2 diabetes: a systematic review and meta-analysis of cardiovascular outcome trials. Lancet. 2019,393(10166)31-9.
- ↑ Zinman B, Wanner C, Lachin JM, Fitchett D, Bluhmki E, Hantel S, et al. Empagliflozin, Cardiovascular Outcomes, and Mortality in Type 2 Diabetes. N Engl J Med. 2015;373(22):2117-28.
- ↑ 13.0 13.1 13.2 Gerstein HC, Colhoun HM, Dagenais GR, Diaz R, Lakshmanan M, Pais P, et al. Dulaglutide and cardiovascular outcomes in type 2 diabetes (REWIND): a double-blind, randomised placebo-controlled trial. Lancet. 2019.
- ↑ 14.0 14.1 Hernandez AF, Green JB, Janmohamed S, D'Agostino RB, Sr., Granger CB, Jones NP, et al. Albiglutide and cardiovascular outcomes in patients with type 2 diabetes and cardiovascular disease (Harmony Outcomes): a double-blind, randomised placebo-controlled trial. Lancet. 2018,392(10157):1519-29.
- ↑ 15.0 15.1 15.2 Marso SP, Bain SC, Consoli A, Eliaschewitz FG, Jodar E, Leiter LA, et al. Semaglutide and Cardiovascular Outcomes in Patients with Type 2 Diabetes. N Engl J Med. 2016,375(19):!834-44.
- ↑ 16.0 16.1 Marso SP, Daniels GH, Brown-Frandsen K, Kristensen P, Mann JF, Nauck MA, et al. Liraglutide and Cardiovascular Outcomes in Type 2 Diabetes. N Engl J Med. 2016;375(4):311-22.
- ↑ Holman RR, Bethel MA, Mentz RJ, Thompson VP, Lokhnygina Y, Buse JB, et al. Effects of Once-Weekly Exenatide on Cardio- vascular Outcomes in Type 2 Diabetes. N Engl J Med. 2017;377(13):1228-39.
- ↑ Pfeffer MA, Claggett B, Diaz R, Dickstein K, Gerstein HC, Kober LV, et al. Lixisenatide in Patients with Type 2 Diabetes and Acute Coronary Syndrome. N Engl J Med. 2015;373(23):2247-57.
- ↑ Davies MJ, D'Alessio DA, Fradkin J, Kernan WN, Mathieu C, Mingrone G, et al. Management of hyperglycaemia in type 2 diabetes, 2018. A consensus report by the American Diabetes Association (ADA) and the European Association for the Study of Diabetes (EASD). Diabetologia. 2018;61(12):2461-98.
- ↑ Das SR, Everett BM, Birtcher KK, Brown JM, Cefalu WT, Januzzi JL, Jr., et al. 2018 ACC Expert Consensus Decision Pathway on Novel Therapies for Cardiovascular Risk Reduction in Patients With Type 2 Diabetes and Atherosclerotic Cardiovascular Disease: A Report of the American College of Cardiology Task Force on Expert Consensus Decision Pathways. J Am Coll Cardiol. 2018;72(24):3200-23.
- ↑ Arnett DK, Blumenthal RS, Albert MA, Buroker AB, Goldberger ZD, Hahn EJ, et al. 2019 ACC/AHA Guideline on the Primary Prevention of Cardiovascular Disease. Circulation. 2019:CIR0000000000000678.
- ↑ 22.0 22.1 Geijselaers SLC, Sep SJS, Claessens D, Schram MT, van Boxtel MPJ, Henry RMA, et al. The Role of Hyperglycemia, Insulin Resistance, and Blood Pressure in Diabetes-Associated Differences in Cognitive Performance-The Maastricht Study. Diabetes Care. 2017;40(1 !):1537-47.
- ↑ Rawshani A, Rawshani A, Franzen S, Eliasson B, Svensson AM, Miftaraj M, et al. Mortality and Cardiovascular Disease in Type 1 and Type 2 Diabetes. N Engl J Med. 2017;376(15):1407-18.
- ↑ de Ferranti SD, de Boer IH, Fonseca V, Fox CS, Golden SH, Lavie CJ, et al. Type 1 diabetes mellitus and cardiovascular disease: a scientific statement from the American Heart Association and American Diabetes Association. Diabetes Care. 2014,37(10):2843-63.
- ↑ Rawshani A, Sattar N, Franzen S, Rawshani A, Hattersley AT, Svensson AM, et al. Excess mortality and cardiovascular disease in young adults with type 1 diabetes in relation to age at onset: a nationwide, register-based cohort study. Lancet. 2018,392(10146):477-86.
- ↑ Frias JP, Davies MJ, Rosenstock J, Perez Manghi FC, Fernandez Lando L, Bergman BK, Liu B, Cui X, Brown K; SURPASS-2 Inves- tigators. Tirzepatide versus Semaglutide Once Weekly in Patients with Type 2 Diabetes. N Engl J Med. 2021 Jun 25. doi: 10.1056/ NEJMoa2107519. Epub ahead of print. PMID: 34170647.
- ↑ Bhatt DL, Szarek M, Pitt B, Cannon CP, Leiter LA, McGuire DK, Lewis JB, Riddle MC, Inzucchi SE, Kosiborod MN, Cherney DZI, Dwyer JP, Scirica BM, Bailey CJ, Diaz R, Ray KK, Udell JA, Lopes RD, Lapuerta P, Steg PG; SCORED Investigators. Sotagliflozin in Patients with Diabetes and Chronic Kidney Disease. N Engl J Med. 2021 Jan 14;384(2):129-139. doi: 10.1056/NEJMoa2030186. Epub 2020 Nov 16. PMID: 33200891.
- ↑ Bhatt DL, Szarek M, Steg PG, Cannon CP, Leiter LA, McGuire DK, Lewis JB, Riddle MC, Voors AA, Metra M, Lund LH, Komajda M, Testani JM, Wilcox CS, Ponikowski P, Lopes RD, Verma S, Lapuerta P, Pitt B; SOLOIST-WHF Trial Investigators. Sotagliflozin in Patients with Diabetes and Recent Worsening Heart Failure. N Engl J Med. 2021 Jan 14;384(2):117-128. doi: 10.1056/NEJ- Moa2030183. Epub 2020 Nov 16. PMID: 33200892.
- ↑ Feig DS, Donovan LE, Corcoy R, Murphy KE, Amiel SA, Hunt KF, Asztalos E, Barrett JFR, Sanchez JJ, de Leiva A, Hod M, Jova- novic L, Keely E, McManus R, Hutton EK, Meek CL, Stewart ZA, Wysocki T, O'Brien R, Ruedy K, Kollman C, Tomlinson G, Murphy HR; CONCEPTT Collaborative Group. Continuous glucose monitoring in pregnant women with type 1 diabetes (CONCEPTT): a multicentre international randomised controlled trial. Lancet. 2017 Nov 25,390(10110):2347-2359. doi: 10.1016/S0140- 6736(17)32400-5. Epub 2017 Sep 15. Erratum in: Lancet. 2017 Nov 25,390(10110):2346. PMID: 28923465; PMCID: PMC5713979.
- ↑ Feig DS, Donovan LE, Zinman B, Sanchez JJ, Asztalos E, Ryan EA, Fantus IG, Hutton E, Armson AB, Lipscombe LL, Simmons D, Barrett JFR, Karanicolas PJ, Tobin S, McIntyre HD, Tian SY, Tomlinson G, Murphy KE; MiTy Collaborative Group. Metformin in women with type 2 diabetes in pregnancy (MiTy): a multicentre, international, randomised, placebo-controlled trial. Lancet Diabetes Endocrinol. 2020 Oct;8(10):834-844. doi: 10.10l6/S2213-8587(20)30310-7. Erratum in: Lancet Diabetes Endocrinol. 2020 Nov;8(11):e6. PMID: 32946820.
המידע שבדף זה נכתב על ידי ד"ר יואל טולדנו, מומחה ברפואה פנימית ובאנדוקרינולוגיה, יחידת אם ועובר, בי"ח לנשים ע"ש הלן שניידר, מרכז רפואי רבין־קמפוס בילינסון. מנהל תחום סוכרת ואנדוקרינולוגיה, חטיבת הרפואה, מאוחדת
ד"ר שלומית קורן, מומחית ברפואה פנימית ואנדוקרינולוגיה, מנהלת יחידת סוכרת, מכון אנדוקרינולוגי, מרכז רפואי שמיר (אסף הרופא)


 כניסה
כניסה  עקבו אחרינו בפייסבוק
עקבו אחרינו בפייסבוק