המלצות ועדת RSV - נייר עמדה
|
| |
|---|---|
| המלצות הועדה מטעם האיגוד לרפואת ילדים לבחינת ההתוויות בישראל לחיסון הפסיבי Synagis") Palivizumab") כנגד: Respiratory Syncytial Virus | |
| תחום | ילדים, חיסונים |
| 250px | |
| האיגוד המפרסם | האיגוד לרפואת ילדים
|
| תאריך פרסום | דצמבר 2014 |
| יוצר הערך | חברי הוועדה |
| ניירות עמדה מתפרסמים ככלי עזר לרופא/ה ואינם באים במקום שיקול דעתו/ה בכל מצב נתון. כל הכתוב בלשון זכר מתייחס לשני המגדרים. | |
לערכים נוספים הקשורים לנושא זה, ראו את דף הפירושים – ברונכיוליטיס
חברי הוועדה
- פרופ' יחיאל שלזינגר, יו"ר החוג למחלות זיהומיות בילדים, יו"ר הוועדה
- פרופ' יעקב אמיר, מנהל מח' ילדים ג', בי"ח לילדים "שניידר", נציג האיגוד לרפואת ילדים
- פרופ' נדב דוידוביץ, יו"ר איגוד רופאי בריאות הציבור
- פרופ' אלי זלצשטיין, יו"ר האיגוד לקרדיולוגיית ילדים
- ד"ר אלחנן נחום, יו"ר האיגוד לטיפול נמרץ ילדים
- ד"ר שמואל צנגן, יו"ר האיגוד לניאונטולוגיה
- פרופ' אמיר קוגלמן, יו"ר החברה לרפואת ריאות ילדים
- פרופ' איתמר שליט, נציג הוועדה המייעצת למשרד הבריאות לחיסונים ומחלות זיהומיות
- אורחים שהופיעו בפני הוועדה
- פרופ' אשר טל, מנהל מח' ילדים א' ויחידת ריאות ילדים, סורוקה
- פרופ' אריק שינוול, מנהל מח' ילודים, צפת
- פרופ' דוד גרינברג, היחידה למחלות זיהומיות בילדים, סורוקה
רקע
הועדה מונתה באוגוסט 2014 על ידי פרופ' אלי סומך, יו"ר החוג לרפואת ילדים, על מנת להתייחס להמלצות החדשות של ה-(American Academy of Pediatrics (AAP לגבי השימוש בנוגדנים מונוקלונאליים בתכשיר Palivizumab כחיסון פסיבי כנגד תחלואה ב-(Respiratory Syncytial Virus (RSV בילדים בסיכון גבוה לתחלואה קשה עקב זיהום זה[1]. המלצות אלו הופיעו בשנית בנייר עמדה של ה-AAP המוקדש לגישה הכוללנית לברונכיוליטיס שהופיעו בסוף אוקטובר 2014[2].
ההנחיות הראשונות של ה-(American Academy of Pediatrics (AAP לטיפול זה יצאו כבר ב-1998[3] על סמך 2 עבודות מובילות באיכות גבוהה[4][5], שהראו הפחתה בשיעור האשפוזים עקב RSV מ-10.6 אחוזים ל-4.8 אחוזים באוכלוסיית הפגים עד שבוע 35 וירידה דומה מ-9.7 אחוזים ל-5.3 אחוזים בתינוקות עם מום לב. על סמך עבודות אלו נכנס טיפול זה בעולם המערבי כחלק מהטיפול הסטנדרטי לילדים בקבוצות סיכון שונות. ההנחיות האמריקאיות עודכנו ב-2009[6]. בישראל הוכנס החיסון לראשונה בשנת 2001 עם התוויות מוגבלות יחסית, אך הוא הורחב בהדרגה משך השנים והחל משנת 2014 כולל את כל הפגים שנולדו עד שבוע 34 + 6 ימים. נספחות למסמך זה טבלאות המראות את הרחבת האינדיקציות לאורך השנים ואת ההנחיות האחרונות של משרד הבריאות שיצאו בנובמבר 2014. כיוון שיש יותר פגים הנולדים בשבועות מתקדמים ושרידותם גבוהה יותר, כל שבוע הרחבה של קבוצת היעד מגדיל את ההוצאה בצורה ניכרת.
לפי ההמלצות הנוכחיות בישראל התכשיר מומלץ לשימוש בעונת פעילות היתר של ה-RSV בישראל, מ-1 בנובמבר עד 31 במרץ (סך הכל 5 טיפולים) לאינדיקציות הבאות (נספח מספר 1):
- עד גיל שנתיים: ילדים שנולדו פגים הלוקים במחלת ריאות כרונית הזקוקים לטיפול בחמצן
- עד גיל שנה:
- ילדים שנולדו בטרם מלאו להם 32 שבועות היריון + 6 ימים
- ילדים שנולדו פגים הלוקים במחלת הריאות BPD (Broncho-Pulmonary Dysplasia) שאובחנה אצלם על ידי צילום חזה אופייני וסימנים קליניים בגיל מתוקן של 36 שבועות היריון ושנזקקו לטיפול באחד מאלה: חמצן, משתנים, קורטיקוסטרואידים או מרחיבי סמפונות
- ילדים הסובלים ממחלת לב מולדת ובהתקיים אחד מאלה:
- ילדים המקבלים טיפול תרופתי לאי ספיקת לב
- ילדים עם יתר לחץ דם ריאתי בינוני עד חמור
- ילדים עם מחלת לב כחלונית
- ילדים ללא תלות בשבוע הלידה, שנולדו במשקל נמוך מ-1 קילוגרם
- ילדים ללא תלות בשבוע הלידה, הסובלים ממחלת ריאות כרונית קשה
- עד גיל חצי שנה:
- ילדים שנולדו בטרם מלאו להם 34 שבועות היריון + 6 ימים
בשנת 2014 הוציא ה AAP הנחיות חדשות[1][2], שצמצמו באופן ניכר את ההתוויות לחיסון. ההתוויות החדשות כוללות:
- פגים עד שבוע 29+0 בלבד
- תינוקות עם מום לב מולד בעל משמעות המודינמית, או כאלו עם מחלת ריאות כרונית של פגות (CLD - Chronic Lung Disease) המוגדרים כאלו שנולדו עד שבוע 32+0 עם צריכת חמצן מעל 21 אחוזים למשך לפחות 28 ימי החיים הראשונים
- ההתוויה לשימוש בחיסון היא רק לשנת החיים הראשונה למעט פגים עם CLD שנזקקו לחמצן, או משתנים, או סטרואידים בהנשפה עד 6 חודשים לפני תחילת עונת ה-RSV (נובמבר)
- אין המלצה לתת את התכשיר כשיגרה לילדים עם תסמונת דאון, לייפת כיסתית (ציסטיק פיברוזיס), אבנורמליות ריאתיות, מחלות נוירו-מוסקולריות או חסרים חיסוניים. עם זאת במקרים חריגים ניתן לשקול את מתן החיסון במצבים אלו
הרציונל לשינוי ההמלצות על ידי ה-AAP: במסמך ההמלצות של AAP[1] מובאים הנימוקים לשינוי בהמלצות מהעבר. המסמך מציין כי 21 ועדות וועדות משנה, בנוסף ליועצי חוץ ישבו על המדוכה טרם ההמלצות החדשות. הוועדה מנמקת את המידע החדש שגרם לשינוי ההמלצות בשורה של נימוקים. המרכזיים שבהם הם נתונים חדשים על מספר אשפוזים נמוך יותר בארצות הברית בעקבות RSV ברונכיוליטיס בארצות הברית, בעיקר בפגים שמעל שבוע 30[7], על תמותה פחותה ממה שחשבו בעבר[8], על המשמעות הקלינית הנמוכה של הפחתת הצפצופים שאכן הוכחה סטטיסטית במאמרים מהשנה האחרונה[9][10], ועל הערכות חוזרות של עלות-תועלת שאינן מצדיקות הוצאה כה גדולה למניעת אשפוזים[11][12], מחברי נייר העמדה של ה-AAP קובעים כי השימוש בחיסון זה לא ישפיע על מפת האשפוזים מ-RSV בהיבט של בריאות הציבור (שכן רוב האשפוזים הם בילדים בריאים), וכי עקב שיקולי עלות תועלת יש לשמור אותו רק עבור הקבוצות בסיכון מרבי כפי שתוארו לעיל. הוועדה נפגשה פעמיים בתאריכים 2.9.2014 ו-30.12.2014, ומסמך זה הוא פרי עבודתה. מסמך זה לא נכנס לסקירה ממצה של הרקע הרפואי של הנגיף וסיבוכיו, ומניח שהגורמים המוסמכים לקבל החלטות בנושא בקיאים בו היטב. קיימים מאמרים רבים בכל ההיבטים של החיסון הפסיבי ל-RSV, אשר לעיתים קרובות ממצאיהם סותרים זה את זה בעיקר עקב בעיות מתודולוגיות. בדיון שלהלן יובאו רק עיקרי הדברים, תוך ניסיון לצטט מספר מאמרים מועט ולהתמקד בעיקר במאמרים היותר חדשים בנושא, ובמחקרים שבוצעו בישראל.
מכיוון שקיימת ספרות ענפה וסותרת כמעט בכל פרמטר, יש חשיבות גבוהה לסיכום הנתונים הממצה[13] מ-Cochrane Database, שמצוטט פעמים חוזרות גם במסמך של AAP. עקרי הממצאים של סקירה זו שאינם שנויים במחלוקת הם שהשימוש בחיסון אכן מפחית אשפוזים עקב המחלה הן במחלקות הילדים והן ביחידות לטיפול נמרץ, אך אינו מפחית את הצורך בהנשמה ואת התמותה. לגבי חישובי עלות-תועלת, מאמר זה קובע כי קיים שוני עצום בין המאמרים השונים, והוא נע בין כדאיות כלכלית משמעותית מצד אחד, לבין חוסר כדאיות עם עלות גבוהה למניעת אשפוז יחיד מצד שני. המחברים מסיקים כי אי אפשר בנתונים הקיימים לקבוע עמדה גורפת בשאלה קריטית זו, וכי היא תלויה במבנה הכלכלי של מערכת הבריאות בכל מדינה ומדינה. חישובי עלות תועלת מושפעים מהמשתנים המוכנסים לתחשיב, כמו מחיר החיסון במדינה, עלות שרותי הבריאות הנלווים, אבדן ימי עבודה למשפחה, השפעה על תחלואה וצריכת שרותי בריאות בקהילה בעת המחלה וצריכה עתידית של שרותי בריאות בשל ההשפעה על צפצופים בשנים שלאחר החיסון. על מנת להסיק מסקנות אמינות לצורך קבלת החלטות של מעצבי המדיניות נדרשת לכן הערכה כוללנית ומדויקת במצב הנכון למדינה נתונה.
מטבע הדברים, לא הייתה תמימות דעים בין החברים. חלק מהחברים הדגישו את העובדה שלחיסון לא הייתה השפעה כוללנית על מערכת הבריאות. כך למשל מאמרם של פרייס וחבריו מבית חולים שניידר[14] שנערך בכל הטיפולים הנמרצים לילדים (טנ"י) בישראל ואשר הדגים כי מרבית האשפוזים בטנ"י היו של ילדים שאינם פגים או חולים במחלות ריאה כרוניות ולכן לא היו ממילא כלולים בהמלצות למתן החיסון. עוד הראה מחקר זה כי לא היה הבדל משמעותי בין השנה שלפני הכנסת החיסון לבין השנה הראשונה לאחר הכנסתו מבחינת הנשמה ותמותה. חברים אלו טוענים גם שמניעת צפצופים איננה מטרה המצדיקה את ההוצאה הגדולה של חיסון זה. לדידם של אותם חברים, לאור העדר אפקט על התחלואה מהנגיף לכלל האוכלוסייה, לאור העובדה שהחיסון איננו מפחית את הצורך בהנשמה ובוודאי לא את התמותה, ולאור העלות הגבוהה של החיסון, יש הגיון רב בכוון שאותו מתווה AAP של צמצום משמעותי של ההתוויות לשימוש בו.
לעומתם, חברים אחרים בוועדה הדגישו היבטים שונים של הנושא, בעיקר במה שנוגע לתחלואה של הפגים המאוחרים יותר, המכונים Late preterm. אלו טוענים שמטרת החיסון אינה מערכת הבריאות בכלל אלא אוכלוסיית היעד שלה יש פגיעות יתר משמעותית בהשוואה לתינוקות בשלים[15]. יש עבודה מישראל של גרינברג וחב׳ (חבריו/ה) שפורסמה[16] אשר בניגוד לממצאיה של Hall וחב', כן הראתה עליה משמעותית של אשפוזי RSV גם ב-late preterms. כמו כן אוזכרו 2 עבודות קטנות היקף מישראל[17][18], על מספר ילדים מצומצם ביותר שהוצגו בכינוסים מקומיים אך לא פורסמו, המראות את החלק הגבוה יחסית של late preterm בילדים שאושפזו בטנ"י ילדים בבי"ח שניידר ובמחלקת ילדים בשערי צדק. לדידם של חברים אלו, היות שאוכלוסיית היעד המקבלת חיסון, כולל תינוקות שהם פגים מאוחרים, מאושפזת פחות, עם תחלואה פחותה בקהילה עם וללא צריכת שרותי רפואה, וסובלת מפחות צפצופים בעתיד - יש הצדקה לחיסון[4][9][10][19],
- מסקנות הוועדה הם על כן
- התכשיר מוריד אשפוזים עקב RSV בפגים (כולל Late preterm) הן במחלקות הילדים והן בטיפול נמרץ וכן תחלואה בקהילה
- התכשיר איננו מוריד הנשמה בטיפול נמרץ
- אין עדויות כי טיפול בתכשיר מוריד תמותה
- התכשיר מפחית נטייה לצפצופים (כולל Late preterm)
- העלות הגבוהה של התכשיר מחייבת בדיקת עלות-תועלת קפדנית
- אמנם ה-AAP שינה ב 2014 המלצותיו, אבל
- יש להיזהר משינויים דרמטיים ומהירים
- האפקט של שינוי המדיניות בשטח ייתכן ויתברר כבר לאחר עונת החורף הנוכחית בארצות הברית שבה השתנתה מדיניות החיסון
- במדינות רבות בעולם המערבי טרם הזדרזו לאמץ את ההמלצות החדשות
- אין נתונים טובים מישראל
לכן, הוועדה ממליצה כי
- בשנת 2014–2015 חלות ההמלצות הקודמות והמורחבות של משרד הבריאות
- מומלץ לעדכן ולהגדיר לקראת השנה הבאה בצורה מדויקת יותר מהי "מחלת ריאות כרונית קשה" לצורך מתן חיסון (נוסח מוצע בנספח מספר 3)
- ההמלצה להרחבת האינדיקציה לעוד שבוע שהוגשה לסל - נמשכה על ידי האיגודים המקצועיים
- יש לייסד מסד נתונים ארצי לגבי RSV, הכולל שיעורי התחלואה, מספר האשפוזים בכלל וביחידות טיפול נמרץ בפרט, משך האשפוזים, פילוח אוכלוסיית המאושפזים וגורמי סיכון לאשפוז, שיעור המחוסנים, ומספר המקרים הקשים עם\ללא צורך בהנשמה ותמותה. לצורך השגת יעד זה נדרשת מחויבות של משרד הבריאות והקצאת כוח אדם ותקציב
- על מנת לגבש התוויות לעונת החיסון הבאה מומלץ לקיים פגישה של צוות מומחים רב תחומי המבוסס על נציגי הוועדה הנוכחית שהתעמקו בנושא בשילוב עם מומחים ממשרד הבריאות (בעיקר בהיבט של אפידמיולוגיה וחישובי עלות תועלת בישראל) שתבחן את כל ההיבטים הקליניים והכלכליים. מומלץ כי הפגישה תיערך כבר ביולי-אוגוסט 2015. עד אז עשויים להצטבר נתונים מהחורף הנוכחי בישראל ומחוץ לה ויהיה מספיק זמן לגיבוש ההמלצות לעונה הבאה של חורף 2015–2016
נספחים
נספח 1 - ההמלצות לחיסון במדינת ישראל - 2014 - חיסון סביל למניעת זיהום Passive Respiratory Syncytial Virus (RSV) immunization - RSV
קיימים שני תכשירים המיועדים לחיסון סביל נגד זיהום שנגרם על ידי RSV:
- אימונוגלובולין הומני, הניתן דרך הווריד, RSV-IGIV. התכשיר אינו רשום בישראל
- נוגדן מהומן (Humanized) מונוקלונלי בשם (Abbosynagis (Palivizumab, הניתן לתוך השריר, ונמצא כעת בשימוש בישראל:
- טיב התכשיר[20]:
- התכשיר בשם Abbosynagis, תוצרת חברה Abbott, מכיל Palivizumab - אימונוגלובולין "מהומן" מונוקלונלי IgG1k, הפועל נגד זנים A ו-B של RSV. חומרים לא פעילים של התכשיר: histidine, glycine, mannitol. התכשיר אינו מכיל חומר משמר
- התוויות[21]:
- התכשיר מומלץ לשימוש בעונת פעילות היתר של RSV בישראל: מ-1 בנובמבר עד 31 במרץ
| א | ילדים שנולדו פגים הלוקים במחלת ריאות כרונית הזקוקים לטיפול בחמצן | עד גיל שנתיים |
| ב | ילדים שנולדו פגים הלוקים במחלת הריאות BPD (Broncho-Pulmonary Dysplasia) שאובחנה אצלם על ידי צילום חזה אופייני וסימנים קליניים בגיל מתוקן של 36 שבועות היריון ושנזקקו לטיפול באחד מאלה: חמצן, משתנים, קורטיקוסטרואידים או מרחיבי סימפונות | עד גיל שנה |
| ג | ילדים שנולדו בטרם מלאו 32 שבועות היריון + 6 ימים | עד גיל שנה |
| ד | ילדים הסובלים ממחלת לב מולדת ובהתקיים אחד מאלה: 1. ילדים המקבלים טיפול תרופתי לאי ספיקת לב |
עד גיל שנה |
| ה | ילדים ללא תלות בשבוע הלידה, שנולדו במשקל נמוך מ-1 קילוגרם | עד גיל שנה |
| ו | ילדים ללא תלות בשבוע הלידה, הסובלים ממחלת ריאות כרונית קשה[22] | עד גיל שנה |
| ז | ילדים שנולדו בטרם מלאו 34 שבועות היריון + 6 ימים | עד גיל חצי שנה |
הערות:
- התכשיר אינו מיועד לטיפול במחלה פעילה הנגרמת על ידי RSV, אלא למניעת המחלה בלבד
- צורך במתן התכשיר ייקבע על ידי רופא מומחה (רופא ריאות, רופא קרדיולוג או מומחה אחר שמטפל בילד), אך בהתאם להתוויות לעיל
- אם בוצע ניתוח לב במשך עונת פעילות יתר של ה-RSV, תינתן מנה נוספת של Abbosynagis סמוך לאחר הניתוח במקרים שתוארו בסעיף 5.2, ד'
- לכל הילדים הזכאים לטיפול מונע יש להמשיך ולתת את התכשיר עד תום עונת פעילות היתר של RSV
נספח מספר 2: תהליך הרחבת ההתוויות לתכשיר שהוכנסו לסל הבריאות לאורך השנים
| שנה | תקציב (במיליוני ש"ח) | מספר הזכאים | זכאות |
| 2001 | 5.000 | 200 |
|
| 2005 | 1.202 | 50 | ילדים הסובלים ממחלות לב מולדות |
| 2008 | 2.715 | 150 |
|
| 2009 | 6.030 | 645 | פגים שנולדו עד השבוע ה-28 להיריון - הרחבה מחצי שנה עד שנה מהלידה |
| 2009 | 16.641 | 890 | פגים שנולדו בין השבוע ה-29 להיריון והשבוע ה-31 + שישה ימים - עד שנה מהלידה |
| סך הכל | 31.588 מיליון ש"ח |
- המלצות הוועדה הציבורית להרחבת סל שירותי הבריאות - עדכון 2014
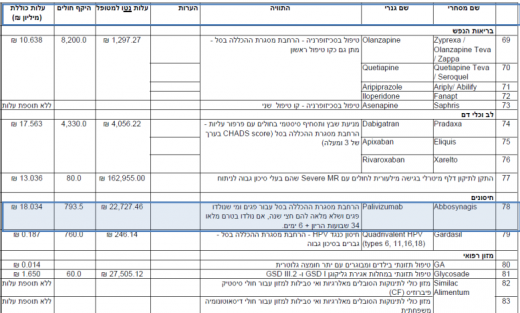
| שם מסחרי | מרכיב פעיל | התוויה | עלות נטו למטופל | היקף חולים | עלות כוללת (מיליון ₪) |
|---|---|---|---|---|---|
| חיסונים | |||||
| אבוסינאגיס - Abbosynagis | פאליוויזומב - Palivizumab | הרחבת מסגרת ההכללה בסל עבור פגים ומי שנולדו פגים ושלא מלאה להם חצי שנה, אם נולדו בטרם מלאו 34 שבועות היריון + 6 ימים. | 22,727.46 | 793.5 | 18,034 |
נספח מספר 3: הגדרת מחלת ריאות כרונית לצורך ההמלצות
ההגדרה של מחלת ראות כרונית בישראל מעט עמומה, ובהתחשב בהמלצה זו של ה-AAP מומלץ בהנחיות לשנה הבאה לאמץ הגדרה יותר ברורה להתוויה לחיסון במקרים חריגים בהתאם לנוסח הבא:
"מחלת ריאות כרונית קשה לצורך מתן חיסון בשנת החיים הראשונה היא מחלה ריאתית או בדרכי הנשימה הפוגעת ביכולת פינוי ההפרשות מדרכי הנשימה או שהחולה בה הוא ללא רזרבה נשימתית לעמוד בזיהום ב-RSV על פי המלצת מומחה ריאות ילדים עם תיעוד אובייקטיבי לחומרת המחלה ותכלול: מחלה ברונכי-אקטטית (ציסטיק פיברוזיס, הפרעה ראשונית בתנועתיות הציליה, או חסר חיסוני), מחלת ריאות אינטרסטיציאלית, מחלה חסימתית קשה (ברונכיוליטיס אובליטרנס), טרכאוסטמיה, סטרידור מולד משמעותי או היפוטוניה קשה".
ביבליוגרפיה
- ↑ 1.0 1.1 1.2 Updated guidance for palivizumab prophylaxis among infants and young children at increased risk of hospitalization for respiratory syncytial virus infection. Pediatrics . 2014 Aug;134(2):e620-38.
- ↑ 2.0 2.1 Ralston SL et al. Clinical practice guideline: the diagnosis, management, and prevention of bronchiolitis. Pediatrics. 2014 Nov;134(5):e1474-502
- ↑ American Academy of Pediatrics Committee on Infectious Diseases and Committee of Fetus and Newborn. Prevention of respiratory syncytial virus infections: indications for the use of palivizumab and update on the use of RSV-IGIV. Pediatrics.1998;102:1211-1216.
- ↑ 4.0 4.1 Palivizumab, a Humanized Respiratory Syncytial Virus Monoclonal Antibody, Reduces Hospitalization From Respiratory Syncytial Virus Infection in High-risk Infants. The Impact-RSV Study Group. Pediatrics. 1998;102:531-7.
- ↑ Feltes TL et.al. Palivizumab Congenital Heart Disease Study: RSV Hospitalization Rates. J. Pediatr. 2003;143(4):532-40.
- ↑ Committee on Infectious Diseases. From the American Academy of Pediatrics: Policy statements—Modified recommendations for use ofpalivizumab for prevention of respiratory syncytial virus infections. Pediatrics. 2009 Dec;124(6):1694-701.
- ↑ Hall CB, Weinberg GA, Blumkin AK, Edwards KM, Staat MA, Schultz AF, Poehling KA, Szilagyi PG, Griffin MR, Williams JV, Zhu Y, Grijalva CG, Prill MM, Iwane MK. Respiratory syncytial virus-associated hospitalizations among children less than 24 months of age. Pediatrics . 2013;132(2):e341-8 .
- ↑ Byington CL, Wilkes J, Sheng X, Korgenski K. Respiratory syncytial virus associated mortality in hospitalized United States infants and children less than 2 years of age. Presented at the Pediatric Academic Societies Annual Meeting; May 4-7, 2013; Washington, DC. Abstract 2915.181
- ↑ 9.0 9.1 Blanken MO, Rovers MM, Molenaar JM, Winkler-Seinstra PL, Meijer A, Kimpen JL, Bont L; Dutch RSV Neonatal Network . Respiratory syncytial virus and recurrent wheeze in healthy preterm infants. N Engl J Med . 2013. 368:1791-9.
- ↑ 10.0 10.1 Yoshihara S, Kusuda S, Mochizuki H, Okada K, Nishima S, Simoes EA; C-CREW Investigators . Effect of palivizumab prophylaxis on subsequent recurrent wheezing in preterm infants. Pediatrics. 2013 Nov;132(5):811-8.
- ↑ Rietveld E, Steyerberg EW, Polder JJ, Veeze HJ, Vergouwe Y, Huysman MW, de Groot R, Moll HA. Passive immunisation against respiratory syncytial virus: a cost-effectiveness analysis. Arch Dis Child . 2010 Jul;95:493-8.
- ↑ H. Cody Meissner and David W. Kimberlin. RSV Immunoprophylaxis: Does the Benefit Justify the Cost? Pediatrics 2013;132:915-8.
- ↑ Andabaka T, Nickerson JW, Rojas-Reyes MX, Rueda JD, Bacic Vrca V, Barsic B. Monoclonal antibody for reducing the risk of respiratory syncytial virus infection in children. Cochrane Database Syst Rev . 2013 Apr 30;4:CD006602.
- ↑ Prais D, Danino D, Schonfeld T, Amir J. Impact of palivizumab on admission to the ICU for respiratory syncytial virus bronchiolitis : a national survey. Chest. 2005 Oct;128(4):2765-71.
- ↑ Kugelman A, Colin AA. Late Preterm Infants: Near Term But Still in a Critical Developmental Time Period. Pediatrics. 2013;132(4):741-51
- ↑ Greenberg D, Dagan R, Shany E, Bar-Ziv J, Givon-Lavi N. Increased risk for respiratory syncytial virus-associated, community-acquired alveolar pneumonia in infants born at 31-36 weeks of gestation. Pediatr Infect Dis J. 2014;33:381-6.
- ↑ Adam D et al. Prospective observational study of PICU hospitalizations due to RSV related bronchiolitis in 2008-2012. Presented at HIPAP conference, Feb 2012.
- ↑ Joseph L et al. Rates of hospitalization for RSV bronchiolitis for all degrees of prematurity in a single medical Center (Shaare-Zedek). Presented at HIPAK conference, Feb 2014.
- ↑ Boyce TG, Mellen BG, Mitchel EF Jr, Wright PF, Griffin MR. Rates of hospitalization for respiratory syncytial virus infection among children in Medicaid.J Pediatr. 2000 Dec;137(6):865-70
- ↑ על פי עלון היצרן.
- ↑ התוויות לשימוש בתכשיר Abbosynagis הכלולות בסל השירותים של קופות החולים.
- ↑ מחלת ריאות כרונית קשה מוגדרת בילד המצוי בתחילת עונת RSV, כאשר הוא זקוק לטיפול במחלת הריאה הכרונית באחד מהבאים: חמצן, משתנים, סטרואידים בשאיפה, מרחיבי סימפונות בשאיפה, סטרואידים במתן סיסטמי.


 כניסה
כניסה  עקבו אחרינו בפייסבוק
עקבו אחרינו בפייסבוק