הבדלים בין גרסאות בדף "הפרעה בריכוז ובקשב - הנחיה קלינית - Attention deficit hyperactivity disorder"
| שורה 186: | שורה 186: | ||
== אטיולוגיה - נוירוביולוגיה == | == אטיולוגיה - נוירוביולוגיה == | ||
| − | האטיולוגיה של ADHD אינה ידועה, וברוב הילדים אין עדות לנזק מיבני בולט במוח. יתר על כן, בילדים הלוקים בנזק מוחי ידוע לא תמיד נמצאת הפרעת קשב. גורמים התורמים להתפתחות התסמונת כוללים: חשיפה תוך רחמית למצבים טוקסיים, זיהומיים, פגות ומצוקה בתקופה הסמוכה ללידה. אין עדות ברורה למעורבותם של גורמי תזונה בהופעת התסמונת. | + | האטיולוגיה של ADHD אינה ידועה, וברוב הילדים אין עדות לנזק מיבני בולט במוח. יתר על כן, בילדים הלוקים בנזק מוחי ידוע לא תמיד נמצאת הפרעת קשב. גורמים התורמים להתפתחות התסמונת כוללים: חשיפה תוך רחמית למצבים טוקסיים, זיהומיים, [[פגות]] ומצוקה בתקופה הסמוכה ללידה. אין עדות ברורה למעורבותם של גורמי תזונה בהופעת התסמונת. |
=== הדמיה מוחית === | === הדמיה מוחית === | ||
גרסה מ־12:25, 7 במרץ 2012
|
| ||
|---|---|---|
| הפרעה בריכוז ובקשב | ||
| [[File:|250px]]Property "Image page" (as page type) with input value "File:" contains invalid characters or is incomplete and therefore can cause unexpected results during a query or annotation process. | ||
| הוועדה המקצועית | האיגוד לפסיכיאטריה של הילד והמתבגר | |
| עריכה | ד"ר פז תורן (יו"ר הועדה) | |
| תחום | נוירולוגיה, פסיכיאטריה | |
| קישור | באתר ההסתדרות הרפואית | |
| תאריך פרסום | 2002 | |
| הנחיות קליניות מתפרסמות ככלי עזר לרופא/ה ואינן באות במקום שיקול דעתו/ה בכל מצב נתון | ||
הפרעה בריכוז ובקשב/היפראקטיביות היא הפרעה נפוצה בילדים שמתמידה לעיתים לגיל ההתבגרות ולגיל המבוגר.
ההפרעה נובעת מקושי בוויסות קשב ומיקוד ריכוז. להפרעה רקע גנטי ברור ומרכיבים נוירוביולוגים. האבחנה קלינית בעיקרה. ניתן לתמוך באבחנה על־ידי מבחנים למדידת התמדה בקשב. ההפרעה מלווה לעתים בהפרעות פסיכיאטריות נוספות כגון הפרעות במצב הרוח, הפרעות חרדה, הפרעות התנהגות ולקויות למידה.
הטיפול מבוסס על שילוב של תכשירים מעוררים עם טיפול תומך ומעצב התנהגות, לעתים עם התערבות משפחתית. יש לתת תשומת לב בטיפול לתחלואה נילווית. ברמה התרופתית - כאשר אין תגובה לתכשירים מעוררים או מופיעה אי סבילות לתופעות הלוואי של תכשירים אלה ניתן לנסות טיפול בנוגדי דכאון ובמקרים מסוימים אף בתכשירים נוירולפטים.
עקרונות הטיפול במבוגרים הסובלים מהתסמונת אינם שונים באופן מהותי מאלה שבגיל הילדות וההתבגרות.
רקע
הפרעה בריכוז ובקשב — (Attention Deficit/Hyperactivity Disorder (ADHD הינה הפרעה נוירופסיכיאטרית שכיחה, שתחילתה בילדות והסתמנותה בדרך כלל מופיעה כבר בשנים הראשונות ללימודים.
היפראקטיביות בילדים תוארה לראשונה בשנת 1902 והדיווח הראשון על מתן תכשירים מעוררים כטיפול פורסם בשנת 1937. נוכח השכיחות הגבוהה של סימנים נוירולוגיים רכים, ניתן לה השם ״נזק מוחי מזערי״ (Minimal Brain Damage - MBD). לאחר שלא נמצא פגם אנטומי ייחודי, שונה השם ל-Minimal Brain Dysfunction.
משנת 1980 שם התסמונת מתבסס על הפנומנולוגיה עפ״י DSM ועפ"י ה־ICD.
אבחון
קריטריונים לתסמונת הותוו לראשונה ב-DSM-III ב־1980. תחילה התמקדו בהיפראקטיביות ובהמשך נכללו גם בעיות ריכוז ואימפולסיביות כפי שהחלוקה באה לידי ביטוי ב־DSM-III-R.
החלוקה הנוכחית ב-DSM-IV, מתארת 2 קבוצות סימפטומים המגדירות שלושה תתי סוגים של הפרעה:
- בעיות ריכוז - בעיקר.
- פעלתנות יתר ואימפולסיביות - בעיקר.
- מעורב - בעיות ריכוז עם פעלתנות יתר.
בכל אחת משתי הקבוצות 9 תסמינים.
הקריטריונים לאבחון הפרעת ריכוז וקשב/פעלתנות יתר עפ״י DSM-IV
- בעיות ריכוז וקשב (1) או פעלתנות יתר (2)
- פגיעה בריכוז וקשב: 6 או יותר מ-9 התסמינים הבאים של פגיעה בריכוז וקשב קיימים לפחות 6 חודשים בדרגה הפוגעת בתפקוד ולא מתאימה לרמת ההתפתחות:
- לעתים קרובות מתקשה לשים לב לפרטים או שעושה טעויות, מחוסר תשומת לב, בלימודים, עבודה או פעילויות אחרות.
- לעתים קרובות מתקשה להתמיד בקשב במטלות שונות או במשחק.
- לעתים קרובות נראה שאינו מקשיב כשמדברים עמו.
- לעתים קרובות אינו עוקב אחרי הנחיות או הוראות ומתקשה לסיים שיעוריו או חובותיו בעבודה(לא נובע מהתנהגות אופוזיציונלית, או קושי בהבנת ההנחיות).
- קושי בארגון פעילויות ומטלות.
- נמנע לעתים קרובות, לא אוהב או מתנגד לעשות מטלות הדורשות מאמץ מנטלי -כמו הכנת שיעורי בית.
- נוטה לאבד דברים הנדרשים למטלות או פעילויות כמו צעצועים, עפרונות, ספרים, מכשירים שונים.
- מוסח בקלות ע״י גירויים חיצוניים.
- שכחן בפעילויות יום יומיות.
- פעלתנות יתר – אימפולסיביות: 6 או יותר מ-9 התסמינים הבאים קיימים במשך לפחות 6 חודשים בדרגה הפוגעת בתפקוד ולא מתאימה לשלב ההתפתחות:
- לעתים קרובות מניע ידיים ורגליים או נע בכיסא.
- עוזב את מקומו בכתה או במקומות אחרים בהם מצופה שיישאר ישוב.
- מרבה לרוץ או לטפס במצבים שאינם מתאימים לכך (בהתבגרות או בבגרות תתכן תחושה של חוסר מנוחה בלבד).
- מתקשה לשחק בצורה שקטה.
- מתנהג כאילו: ״מונע ע״י מנוע״.
- מרבה לדבר ללא הפסקה.
- קופץ ועונה לשאלות לפני שסיימו לשאול אותן.
- מתקשה לחכות לתורו.
- מפריע או מתערב בפעילויות של אחרים כמו בשיחות או משחקים.
- פגיעה בריכוז וקשב: 6 או יותר מ-9 התסמינים הבאים של פגיעה בריכוז וקשב קיימים לפחות 6 חודשים בדרגה הפוגעת בתפקוד ולא מתאימה לרמת ההתפתחות:
- חלק מהתסמינים הגורמים פגיעה תפקודית היו קיימים לפני גיל 7.
- פגיעה תפקודית קיימת בשני מקומות או יותר כמו ביה״ס (או עבודה) ובית.
- יש עדות לפגיעה תפקודית בתחום החברתי, לימודי או תעסוקתי.
- הסימפטומים לא מופיעים אך ורק כחלק ממהלך של סכיזופרניה, אוטיזם, PDD או הפרעה פסיכוטית אחרת ולא מוסברים ע״י הפרעה מנטאלית אחרת כמו הפרעה במצב הרוח, הפרעת חרדה או הפרעת אישיות.
הפרעה בריכוז ובקשב/פעלתנות יתר עפ״י 10-ICD
- F90 הפרעות היפרקינטיות
קבוצת הפרעות זו מתאפיינת בהתחלה מוקדמת ובשילוב של פעלתנות יתר לא מווסתת עם הפרעה בקשב, והעדר התמדה בביצוע משימות. מאפיינים אלה באים לידי ביטוי במצבים שונים ומתמידים לאורך זמן.
- F90.0 הפרעה בפעלתנות ובקשב
מחקרי מעקב מדגישים שהפרוגנוזה בגיל מבוגר קשורה קשר הדוק בקיום תוקפנות ועבריינות. לכן נעשית החלוקה בהתאם. הקוד F90.0 יינתן כשאין בנוסף להפרעה בריכוז ובפעילות גם תוקפנות ועבריינות.
כולל: הפרעה בריכוז עם היפרקטיביות. לא כולל: הפרעה היפרקינטית שקשורה להפרעת התנהגות - F90.1) CONDUCT DISORDER).
- F90.1 הפרעת התנהגות היפרקינטית
משתמשים בקוד זה כשמתמלאים בעת ובעונה אחת כל הקריטריונים של הפרעות היפרקינטיות וכל הקריטריונים של הפרעות התנהגות (CONDUCT DISORDER).
- F90.8 הפרעות היפרקינטיות אחרות
- F90.9 הפרעה היפר קינטית לא מסווגת
רצוי לא להשתמש בקטגוריה זו אלא כשאין דיפרנציאציה בין F90.0 לבין F90.1 אך כשכל הקריטריונים של.F90 מתמלאים.
תהליך האבחון
ההערכה והאבחון הם קליניים, כשראיון ההורה והילד בנוסף לבדיקת הילד הם בסיס ההערכה. לא ניתן להסתמך רק על בדיקת הילד/מתבגר היות ולעתים לא ניתן לצפות בחדר הבדיקה בהפרעות ריכוז וקשב. סימנים של ADHD יכולים שלא להופיע אם המטופל נמצא בסיטואציה חדשה או מובנית, עסוק בפעילות מהנה, נמצא בסיטואציה בה הקשר הוא של אחד לאחד או שמתוגמל על התנהגות תואמת. לעומת זאת הסימפטומים מוחמרים במצבים לא מובנים, כאשר אין מישהו המשגיח ומדריך, במצב של שעמום או במצבים הדורשים תשומת לב מלאה.
יש לבדוק תורשה משפחתית והפרעות פסיכיאטריות אחרות.
הערכה לגבי תפקוד לימודי
הכרחי להשיג דווח מביה״ס על התנהגות, יכולת למידה וציונים.
חשוב לבדוק יכולת אינטלקטואלית ולתיעוד ליקויי למידה באבחונים המתאימים.
תצפית על הילד בביה״ס ובסיטואציות לא מובנות יכולה לספק מידע נוסף.
הערכה רפואית
יש לקחת היסטוריה רפואית מלאה ולבצע בדיקה גופנית, לבדוק שימוש בתרופות שונות וסמים.
יש לשלול בעיות שמיעה וראיה.
יש לבדוק האם קיימים גורמי סיכון סביבתיים או קליניים(בדיקת רמת עופרת, למשל, כשיש רקע מחשיד לכך).
בדיקת תפקודי תירואיד נדרשת רק אם יש סימנים קליניים להפרעה.
אין נתונים התומכים בצורך של בדיקת אבץ.
מבחני השלמה
ADHD היא אבחנה קלינית, אין מבחנים בלעדיים לאבחונה.
מבחנים נוירופסיכולוגיים שימושיים לעתים להערכת חסרים ספציפיים.
בדיקה נוירולוגית או EEG יש לבצע כאשר קיימים סימנים מוקדיים או קליניקה המחשידה להפרעה אפילפטית או מחלה מוחית אחרת.
קיימים מבחנים הבודקים יכולת מיקוד קשב לאורך זמן כמו: CPT) Continuous Performance Test) שהינו מבחן ממוחשב של קשב ועוררות.
יש לציין שמבחן זה אינו אבחנתי היות והרגישות והספציפיות שלו נמוכים. CPT משמש יותר ככלי מחקרי או ככלי מעקב אחר יעילות הטיפול.
סולמות הערכה
כאמור אינם משמשים לאיבחון אלא ככלי עזר נוסף.
(1978 ,CHILD BEHAVIOR CHECKLIST (ACHENBACH - משמש לאיתור מגוון רחב של תסמינים שמחולקים לתסמינים מוחצנים (תוקפנות, אימפולסיביות) ותסמינים מופנמים (סומטיזציה, דיכאון, חרדה).
- (1969) 48 - CONNERS PARENT & TEACHER RATING SCALES שאלות להורים ו־28 שאלות למורים. השימוש השכיח הוא בנוסח מקוצר של עשר שאלות.
- (1988 ,CAP - CHILD ATTENTION PROBLEMS (BARKLEY - גרסה מקוצרת של שאלון למורה שניתן לשימוש למעקב שבועי ליעילות טיפול. מתייחסת הן לסימפטומים של קשב והן לאימפולסיביות ופעילות יתר.
- BARKLEY HOME & SCOOL SITUATIONS QUESTIONAIRE .
- (DSM-IV ADHD SCALE (DAS) שפותח על־ידי ספיבק וויצמן (1999 ,SPIVAK ET AI).
- (ADD-H: COMPREHENSIVE TEACHER RATING SCALE (ACTERS.
- SNAP-IV שפותח ע״י SWANSON.
- DISRUPTIVE BEHAVIOR DISORDER SCALE שפותח ע״י PELHAM.
האבחנה נעשית לאחר שהקלינאי אסף את כל הנתונים והסיק מהם שיש הפרעת קשב וריכוז וכן בדק קיום הפרעות נלוות.
קליניקה
ילדים עם ADHD סובלים מפגיעה בתפקוד בתחומים שונים - בביה״ס, בבית ובקשר עם בני גילם.
בביה״ס ההפרעה תתבטא בציונים נמוכים מהמצופה או פערים בציונים. כמו כן פגיעה ביכולת ההתארגנות והלמידה, קושי בהכנת שיעורים. בעיות התנהגותיות יתבטאו בקשיים הן בביה״ס עם מורים וילדים והן בבית עם ההורים.
ילדים נוטים לדחות ילדים בעלי ADHD בשל תוקפנותם, טווח הריכוז הקצר, האימפולסיביות שלהם ואי הציות לחוקים.
כ־80% מהילדים המאובחנים מראים סימפטומטולוגיה גם בגיל ההתבגרות וכ־65% בבגרות.
סיפור משפחתי של ADHD, בעיות פסיכוסוציאליות והפרעות נילוות של חרדה, מצב הרוח (MOOD DISORDER) והתנהגות(CONDUCT DISORDER) מעלים את הסיכון לקיום ההפרעה גם בבגרות.
התנהגות עבריינית או אישיות אנטיסוציאלית מופיעה במתבגרים או מבוגרים ב־25־40% מתוך הילדים שאובחנו כ-ADHD, בפרט בנים שסבלו מהפרעת התנהגות(CONDUCT DISORDER).
ילדים עם ADHD נוטים יותר לשימוש בסמים ובאלכוהול.
מנבאים לפרוגנוזה גרועה הם הפרעה התנגדותית (OPPOSITIONAL DEFIANT DISORDER) ואגרסיביות כלפי מבוגרים, אינטליגנציה נמוכה, קשיים חברתיים וסימפטומים מתמשכים של ADHD.
יש לציין את הקבוצה של ילדים המראים בעיקר הפרעת ריכוז וקשב, ללא פעלתנות יתר -ילדים אלה מתוארים כפסיבים, חסרי מרץ, חולמניים, ישנוניים ובעיקר היפואקטיביים. בנוסף, אין להם יכולת לשמור על קשב תקין במטלות לימודיות, במשחק וכר. לרוב גם תחלואה נילווית של חרדה, וכן קווים של מופנמות(1995 ,TAYLOR).
ילדים בגיל טרום־ביה״ס
יש להבחין מילדים פעילים. לילדים בגיל זה עם הפרעת קשב וריכוז\פעלתנות יתר יהיו תסמינים של אי שקט המתבטא למשל בריצה הלוך ושוב, התקפי זעם, התנהגות תוקפנית (מכות, לקיחת משחקי אחרים) והתנהגות מסוכנת חסרת פחד הגורמת לעתים לתאונות. כמו כן קיימות לעיתים הפרעות שינה.
בעבודה של CAMPBELL (1990) נמצא כי למחצית מהילדים שאובחנו כסובלים מפעלתנות יתר בגיל טרום ביה״ס הייתה אבחנה ברורה של ADHD בגיל 9.
מתבגרים
התמונה לא נחקרה באופן נרחב כמו בילדים. בעבר חשבו שבהתבגרות ההפרעה חולפת. כיום ידוע שאין הדבר כך. ברקלי טוען כי הסימפטומטולוגיה משתנה עם הגיל וכי גם מספר הסימפטומים הנדרשים הוא נמוך מאשר בילדים, ובמבוגרים אף פחות מכך.
CANTWEII מצא שב־70% מבעלי הפרעת קשב וריכוז בילדות התסמינים נמשכים גם בבגרות. GITTEIMANN WEISS מצאו כי 31־44% מבעלי הפרעות קשב וריכוז בילדות סבלו מהסינדרום המלא בבגרות ול־9־25% היה סינדרום חלקי בלבד.
התסמינים במתבגרים יתבטאו בעיקר בתחושה פנימית של חוסר מנוחה ואי שקט יותר מאשר היפראקטיביות התנהגותית. בנוסף קיימים חוסר יכולת התארגנות ולמידה ונטייה להתנהגויות מסוכנות.
התסמינים הממשיכים לבגרות כוללים הפרעות קשב, בעיות אירגון, דיסטרקטביליות ואימפולסיביות יחד עם קשיים בתחום הלימודי והמקצועי. קיימת הפחתה בתסמינים, בממוצע בכ־50% כל 5 שנים בגילאים 25-10. פעילות היתר פוחתת קודם לאימפולסיביות ובעיית הריכוז.
מבוגרים
BARKIEJN ו-MURPHY דווחו על שכיחות של 4.7% של ההפרעה במבוגרים עפ״י דווחים של הנבדקים. במבוגרים לא מוצאים שכיחות יתר בולטת בגברים, ההשערה כי יש נשים שסובלות מההפרעה ולא אובחנו בילדותן היות והפרעות ההתנהגות היו פחות בולטות. הערכת תפקוד קוגניטיבי במבחנים נוירופסיכולוגים כחלק מהאיבחון יעילה במיוחד במבוגרים.
יש מספר גישות לאבחון ADHD במבוגרים:
DSM-IV מציין קטגוריה של ADHD ב״רמיסיה חלקית״ המתיחסת למבוגרים שבילדותם סבלו מהסינדרום המלא ובבגרות רק מחלק מהתסמינים. קיימים גם הקריטריונים של UTAH המוסיפים גם סימפטומים של אי יציבות רגשית, מזג סוער, קושי לעמוד בלחץ, קשיים בקשרים בין אישיים ושכיחות גבוהה של ״הפרעה דיספורית״.
המחקרים לגבי הפרעת קשב וריכוז במבוגרים החלו מתצפיות קליניות על בעיות קשב וריכוז, אימפולסיביות ותנועתיות יתר במבוגרים ובבדיקה נמצאו התסמינים האופייניים ל-ADHD בילדותם - הן עפ״י אנמנזה מהמטופלים והן מהוריהם.
בנוסף לקריטריונים הנדרשים לאבחנה, מבוגרים אלו סבלו גם מאיפיונים של הישגים אקדמיים נמוכים למרות יכולת שכלית טובה, נוקשות עקשנית, קשיים בקשרים עם חברים, בני זוג וגורמי סמכות, היעדרויות מהעבודה ושינויים תכופים של מקום העבודה וכן סף תסכול נמוך. כמו כן, שכיחות גבוהה של הפרעות פסיכיאטריות נילוות אחרת כמו שימוש בסמים (27־46%) הפרעת אישיות אנטי־סוציאלית (12־27%) הפרעות חרדה (50%) וכן דיכאון ואלכוהוליזם. לכ־40% לא היתה הפרעה נילווית.
אפידמיולוגיה
על־פי DSM-IV תפוצתה של תסמונת הליקוי בקשב המלווה בהיפראקטיביות בגיל ביה״ס היא 3־5%. מחקרים אחרים מדברים על שכיחות עד 20%.
התסמונת שכיחה הרבה יותר בבנים מאשר בבנות, ביחס של 1:9 באוכלוסייה המופנית לטיפול, ו־1:4 באוכלוסייה הכללית. מקור הפער הזה אולי בכך שהבנות, להן יותר הפרעה בקשב וקשיים קוגניטיביים ופחות תסמינים של אימפולסיביות/אגרסיביות ובעיות התנהגות, מופנות פחות לאיבחון לטיפול. חיזוק להשערה זו הינה העובדה כי במבוגרים לא מוצאים שכיחות יתר בולטת בגברים.
אטיולוגיה - נוירוביולוגיה
האטיולוגיה של ADHD אינה ידועה, וברוב הילדים אין עדות לנזק מיבני בולט במוח. יתר על כן, בילדים הלוקים בנזק מוחי ידוע לא תמיד נמצאת הפרעת קשב. גורמים התורמים להתפתחות התסמונת כוללים: חשיפה תוך רחמית למצבים טוקסיים, זיהומיים, פגות ומצוקה בתקופה הסמוכה ללידה. אין עדות ברורה למעורבותם של גורמי תזונה בהופעת התסמונת.
הדמיה מוחית
השוואה בין CT מוחי של 35 ילדים ומתבגרים עם ADHD לבין 27 ילדים ומתבגרים התואמים בגיל ובמין מקבוצת ביקורת לא הראתה הבדלים משמעותיים בין שתי הקבוצות. עבודתם של .NASRAIKH ET AI מ־1986 שהצביעה על שינויים אטרופיים צרבלריים במבוגרים עם רקע של ADHD וטיפול בריטלין, זכתה לביקורת מדעית נירחבת בשל העובדה שלחלק מהמשתתפים תועדה היסטוריה של ALCOHOL ABUSE שידועה כקשורה לאטרופיה צרבלרית.
מספר עבודות שהשוו MRI מוחי של ADHD לעומת ביקורת מצאו הבדלים מסוימים בעיקר בקליפת המוח המצחית, בגרעיני הבסיס, באסימטריה שלהם ובקורפוס קלוזום (1996 ,1994 ,CASTELLANOS ET AL).
1997) RUBIA) השווה במחקר פרלימינרי MRI במתבגרים עם ADHD לעומת קבוצת ביקורת ומצא פגיעה באקטיבציה של אזורים פרייטאלים ופרונטלים ב-ADHD.
הדמייה באמצעות PET, בקבוצות חולים שונות, לא הדגימה תבנית אבחנתית אופיינית.
גנטיקה
תמיכה משמעותית בבסיס נוירוביולוגי ל-ADHD מתקבלת מהתחום הגנטי.
רוב העבודות מצביעות על מודל של צרופי גנים הנמצאים באינטראקציה עם גורמים סביבתיים.
מחקרי אימוץ תומכים בבסיס גנטי של ADHD ומצביעים על אחוז גבוה יותר באופן משמעותי של ADHD אצל ההורים הביולוגים מאשר אצל ההורים המאמצים של ילדים עם ADHD.
מחקרי תאומים אף הם תומכים באופן משמעותי בבסיס גנטי ל-ADHD. לאחים מיתאם של 50% בעוד שלאחים למחצה 9%. GOODMAN AND STEVENSON (1989) דיווחו על מיתאם של 51% לגבי היפראקטיביות בתאומים מונוזיגוטים לעומת 33% בדיזיגוטים. BIEDERMAN (1992) דיווח על סיכון מוגבר ל-ADHD באחים של PROBAND הסובל מ-ADHD (20.8%) לעומת אחים של NORMAL PROBAND (5.6%).
ב־1993 פורסם ב-NEJM מחקרם של HAUSER וחב׳ שדיווחו על קשר בין מוטציה בגן הHUMANTI HTRP) THYROID RECEPTOR-P) שעל כרומוזום 3 לבין ADHD. 70% מהילדים (ו־42% מהמבוגרים) עם GRTH) GENERALIZED RESISTANCE TO THYROID HORMONE), הפרעה נדירה שנגרמת כתוצאה מהמוטציה הזו, אובחנו כסובלים מ-ADHD. לעומת זאת לא נמצא שיעור מוגבר של GRTH או של הפרעה אחרת בתפקודי בלוטת המגן בילדים עם ADHD. חוקרים אחרים דיווחו על קשר בין ADHD ובין וריאנטים של הגנים המקודדים את הקולטנים דופמין D4, D3 ,D2, והטרנספורטר לדופמין.
ייתכן כמובן שיש מספר תת־סוגים של ADHD (אנדו־פנוטיפים) שמאופיינים בפרמטרים קליניים ספציפים (ADHD ו-CONDUCT DISORDER; ADHD והפרעה ביפולרית).
נוירוכימיה
במאמר סקירה שהתפרסם בשנת 1987, סיכמו ZAMETKIN AND RAPOPORT כי לא נמצא בסיס לכך שאבנורמליות של נוירוטרנסמיטור יחיד אחראית לסימפטומטולוגיה של ADHD.
ROGENESS וחב׳(1992) סקרו את פעילות שלושת הנוירוטרנסמיטורים העיקריים המעורבים ב־ADHD - דופמין, נוראפינפרין וסרוטונין, והציעו כי שווי המשקל ביניהם הינו פקטור חשוב ביותר. MCQACKEN הציע שיעילות טיפול תרופתי ^ADHD מותנית בהגברת שחרור דופמין ובהגברת חסימה אדרנרגית בלוקוס צרולאוס.
מודל נוסף שזכה להתייחסות הינו הקשר בין ריכוז, היפראקטיביות ועוררות. VOEIIER (1991) הציעה שפעילות מוטורית מופרעת בשל נזקים בהמיספרה הימנית יכולה אולי לתרום להבנת ההיפראקטיביות ב-MERCUGUANO .ADHD (1995) סקרה את המחקרים המקשרים ADHD לדיספונקציה פרונטו־סטריאטלית והסבירה מדוע התרופות היעילות ל-ADHD הן אלו המגבירות שיחרור דופמין ונוראפינפרין.
מודל נוירופסיכולוגי
BARKLEY (1997) הציע שהסימפטומטולוגיה ב-ADHD מוסברת ע״י הפרעה בעיכוב תגובה (RESPONSE INHIBITION) הגורמת לפגיעה בוויסות תגובה לגירויים. ברקלי הסביר את הפגיעה כנובעת מתפקוד ירוד של הקורטקס הפרונטלי־אורביטלי והקישור שלו למערכת הלימבית. התוצאה היא תגובתיות יתר לגירויים המיצרת היפראקטיביות ובאופן משני - הפרעה בקשב.
ברקלי מסביר את הסימפטומטולוגיה ב-ADHD על רקע התאוריה של BRONOWSKI (1967) על היכולת של בני אדם לעכב תגובה לגירוי דרך ארבעה צירים:
- הפרדה של אפקט - הפרדה של עובדות מהחלק האמוציונלי.
- הארכה - רווח בין הגירוי לתגובה תוך שימוש בדימיון ב-WORKING MEMORY לשקול תוצאות עתידיות של הפעולה שתינקט.
- הפנמה - של שפה־דיון מילולי פנימי וחיצוני תוך בחינת פתרון בעיות.
- רקונסטיטוציה - השלב הסופי בעץ ההיררכי הזה של מערכת גרוי־תגובה, לעידון התגובה.
לדעת ברקלי, ADHD הינה הפרעה התפתחותית שניתן להקל עליה סימפטומטית אך בשלב זה אין ריפוי קבוע.
הערכה נוירופסיכולוגית של ילדים עם ADHD מתעדת בדרך כלל הפרעה בתפקודי הניהול (EXECUTIVE FUNCTIONS) המעורבים בתהליכי קבלת החלטות וביצוע יעיל ומבוקר שלהן.
אבחנה מבדלת ותחלואה נלווית
אבחנה מבדלת
באבחנה של תסמונת הליקוי בקשב המלווה !היפראקטיביות יש לשלול הפרעות פסיכיאטריות אחרות, הפרעות התפתחותיות והפרעות נוירולוגיות ואומניות. יש לבדוק האם מדובר בתחלואה נלווית או בסימפטומים הדומים לאלה של תסמונת הליקוי בקשב המלווה בהיפראקטיביות:
- תסמונת ״הילד הפעיל״ - פעילות יתר שעדיין נמצאת בגבול הנורמה, בעיקר כשמדובר בטמפרמנט.
- הפרעות אורגניות - כמו הפרעות בשמיעה ובראיה, הפרעות פירכוסיות (PETIT MAI), סיבוכים של חבלת ראש, מחלה כרונית, תזונה לקויה, הפרעות מטבוליות או גנטיות וחסר בשינה (גם עקב הפרעת שינה).
- מצבים רגשיים - שעלולים לפגוע בקשב כמו הזנחה, התעללות(ABUSE), ומצוקות אחרות.
- תרופות - לדוגמה טגרטול ופנוברביטל.
- הפרעות התפתחותיות - יש לשלול קיום הפרעות למידה ספציפיות ללא הפרעת קשב -ילדים עם הפרעות למידה יכולים להראות אי נחת וחוסר שקט שהם משניים להפרעה הראשונית.
- פיגור שכלי ופיגור גבולי יכולים אף הם להתבטא בחוסר קשב ובפעילות יתר בבית הספר.
- הפרעות פסיכיאטריות:
- הפרעת התנהגות (CONDUCT DISORDER) ללא הפרעת קשב - יכולה להיות מלווה במידה מסוימת של חוסר שקט וחוסר קשב עקב חוסר מוטיבציה ללימודים וחוסר הענות לכללי בית־הספר.
- הפרעת חרדה יכולה אף היא להתבטא בפעילות יתר ובקושי בריכוז, לעתים הפרעת החרדה היא משנית להפרעת הקשב, על רקע חרדות מכישלון בבית־הספר.
- הפרעת הסתגלות (ADJUSTMENT DISORDER) הסימפטומים, בעיקר בבנים, עשויים להיות דומים, אך הם יכולים להתחיל בגיל מאוחר יותר. אצל רוב הילדים הלוקים בתסמונת הליקוי בקשב המלווה בהיפראקטיביות התסמינים יחלו כבר בשנות חייהם הראשונות, ובוודאי בתחילת ביה״ס היסודי.
- הפרעה דיכאונית בילדים יכולה להתבטא בהפרעה בריכוז, דיכאון ראשוני יכול להתבטא בירידה בפעילות ובהסתגרות חברתית. מצב הרוח יכול להיות רוגזני. בהפרעה דו־קוטבית מעורבת או בהתחלה מוקדמת של מניה יכולים להופיע תסמינים של אי שקט והפרעה בקשב.
יש לזכור ששיעור התחלואה הנלווית הוא גבוה, ופעמים רבות לא מדובר באבחנה מבדלת אלא בקיום של יותר מהפרעה אחת.
תחלואה נלווית
שיעור התחלואה הנלווית בגיל ביה״ס באוכלוסייה המופנית לטיפול הוא כ־60%־70%. קוסטלו ואנגולד (1995) מסכמים את הפקטורים התורמים לכך ששיעור התחלואה הנלווית הוא כה גבוה. פקטורים אלה כוללים תחלואה נלווית הנובעת באופן משני להפרעת הקשב(למשל דיכאון משני לתסכולים החוזרים, לכישלון בלימודים ולדימוי העצמי הנמוך), רקע גנטי שונה לתתי אוכלוסיות שונות של תסמונת הליקוי בקשב המלווה בהיפראקטיביות ופקטורים סביבתיים שגורמים להתפתחות של התחלואה הנלווית בחלק מהמקרים.
המודעות לתחלואה הנלווית חשובה מאוד בהיבט הקליני, מכיוון שבילד עם תחלואה נלווית תיתכן סימפטומטולוגיה שונה, מהלך שונה ותגובה שונה לטיפול מאשר בילד עם תסמונת הליקוי בקשב המלווה בהיפראקטיביות בלבד.
תסמונת הליקוי בקשב המלווה בהיפראקטיביות, הפרעה מרדנית ומתנגדת (oppositional defiant disorder) והפרעת התנהגות (conduct disorder)
כמחצית מהילדים עם הפרעת קשב יענו על הקריטריונים של אחת מההפרעות הנ״ל. כמעט כל הילדים מתחת לגיל 12 שלוקים באחת משתי ההפרעות עונים גם על הקריטריונים של תסמונת הליקוי בקשב המלווה בהיפראקטיביות. לעומת זאת, באוכלוסיית המתבגרים שכיחה יותר הפרעת התנהגות ״נטו״(רק שליש יענו על קריטריונים של תסמונת הליקוי בקשב המלווה בהיפראקטיביות). המאפיינים את תת האוכלוסייה שבה קיימת גם הפרעת התנהגות הם מעמד סוציו־אקונומי נמוך, יותר סימפטומטים של היפראקטיביות, יותר לקויות קריאה, יותר קשיים בתחום הכישורים המילוליים, וכמו כן יותר התנהגות אנטי־חברתית במשפחה הקרובה.
הפרוגנוזה פחות טובה כאשר מתווספת הפרעת התנהגות לתסמונת הליקוי בקשב המלווה בהיפראקטיביות.
תסמונת הליקוי בקשב המלווה בהיפראקטיביות, הפרעות במצב הרוח (mood disorders) והפרעות חרדה
חוקרים שונים מתארים בין 15% ל־75% מהילדים עם תסמונת הליקוי בקשב המלווה בהיפראקטיביות כבעלי הפרעה במצב הרוח.
- הפרעה דיכאונית - יש שכיחות גבוהה יותר של דכאון, בעיקר דיסטימיה המתוארת כקשורה לדימוי העצמי הנמוך של ילדים עם הפרעת קשב. נמצאה שכיחות גבוהה יותר בילדים להורים עם הפרעת קשב.
- הפרעה דו קוטבית - קיימות עדויות לקיום תת קבוצה שבה יש סימפטומים ברורים של מניה בנוסף להסתמנות הקלינית של הפרעת קשב. ההמלצה במקרים אלה היא לשקול שילוב בטיפול התרופתי גם של מייצב מצב־רוח.
- הפרעת חרדה - בשכיחות של כ־25%, לעומת 5%־10% באוכלוסיה הכללית. כמו לגבי דיכאון, גם כאן יש תת דיווח של ההורים יחסית לדיווח הילדים, דבר שמחזק את ההנחה לגבי חוסר מודעות של ההורים לגבי ההפרעות המופנמות של ילדיהם.
מדובר בעיקר על הפרעת חרדה כללית (GENERALIZED ANXIETY DISORDER - GAD). במחקרים נמצאה בברור תגובה פחות טובה לתכשירים המעוררים כאשר קיימת גם הפרעת חרדה.
תסמונת הליקוי בקשב המלווה בהיפראקטיביות ולקויות למידה
נמצא קשר בין היפראקטיביות לבין פיגור בן שנתיים בקריאה של גיל 11 בכ־60% מהילדים הלוקים בהפרעת קשב. במחקרים שונים מעריכים ששיעור לקויות למידה באוכלוסיית הילדים הלוקים בהפרעת קשב נע בין 20% ל־60%.
בין הלוקים בהפרעת קשב קיימת שכיחות יתר של טיקים כרוניים, תסמונת טורט והפרעה כפייתית-טורדנית.
בילדים ומתבגרים עם תסמונת טורט נמצא ב־30 עד 50% מהם תחלואה נילווית של ADHD.
למרות שלא ניתן על פי ה-DSM-IV לאבחן תחלואה נילווית של ADHD בילדים עם הפרעות התפתחותיות מפושטות (PERVASIVE DEVELOPMENTAL DISORDERS), ניתן להבחין בסימפטומים של היפראקטיביות, הפרעה בריכוז, אימפולסיביות בשכיחות לא מבוטלת בילדים אלה (,TAYLOR 1995) ולעתים יש הצדקה לטפל בסימפטומים אלה בתכשירים מעוררים המגבירים קשב. בשלב זה, השאלה ביחס לנפרדות האבחנות של ADHD ו-PDD במקרים אלה פתוחה.
מהלך
במהלך ההתפתחות התסמינים משתנים. אי השקט של גיל הגן, שמתבטא בעיקר בריצה הלוך ושוב, הופך לקושי לשבת במקום בגיל בית הספר ולאי שקט פנימי בגיל ההתבגרות והחיים הבוגרים.
אימפולסיביות היא אחד הסימפטומים הכי קבועים בהפרעה. אימפולסיביות היא גם תורם עיקרי לקשיים חברתיים. הקושי להסתדר עם אחרים מתגבר במשך השנים, ועלול להוביל לבידוד חברתי.
באופן כללי ניתן לומר שקיימת תת־השגיות בקרב הלוקים בהפרעת קשב ונדיר שההישגים ישקפו את הפוטנציאל האינטלקטואלי.
בעבר הסברה היתה שילדים עם תסמונת הליקוי בקשב המלווה בהיפראקטיביות מחלימים עם הגיל. המחקרים הפרוספקטיביים מלמדים אותנו אחרת. קנטוול תיאר שלוש אפשרויות למהלך ולפרוגנוזה.
בקבוצה הראשונה ההפרעה מתוארת כ״עיכוב התפתחותי״. מדובר על כ־30% מהילדים, שאצלם בשלב כלשהו בסוף גיל ההתבגרות הסימפטומים נעלמים.
בקבוצה השניה, שבה כ־40% מהילדים, ההפרעה נמשכת גם בחיים הבוגרים ובנוסף קיימים קשיים רגשיים וקשיים בתפקוד החברתי.
בקבוצה השלישית ישנה החמרה בסימפטומטולוגיה והתפתחות הפרעות נלוות כמו שימוש באלכוהול, שימוש בסמים, והפרעת אישיות אנטי־סוציאלית. המנבא העיקרי להתפתחות מהלך כזה הוא קיום הפרעת התנהגות (CONDUCT DISORDER) בילדות.
במחקרים שונים נמצא שגורמי הסיכון להימשכות ההפרעה כוללים היסטוריה משפחתית של הפרעת קשב, קשיים פסיכו־סוציאליים, ותחלואה נלווית של הפרעת חרדה, הפרעה במצב הרוח וכאמור, הפרעת התנהגות.
מחקרים שנערכו במבוגרים אפשרו איבחון רטרוספקטיבי של תסמונת הליקוי בקשב המלווה בהיפראקטיביות. נמצא שקיימים אנשים ובעיקר נשים, שלא אובחנו בילדות ולא טופלו ובכל זאת הצליחו להסתגל ולתפקד בצורה סבירה. למרות זאת נמצאו בקבוצה זו בשכיחות גבוהה הפרעות חרדה והפרעות במצב הרוח. התערבות תרופתית ופסיכוסוציאלית שיפרה משמעותית את תפקודם.
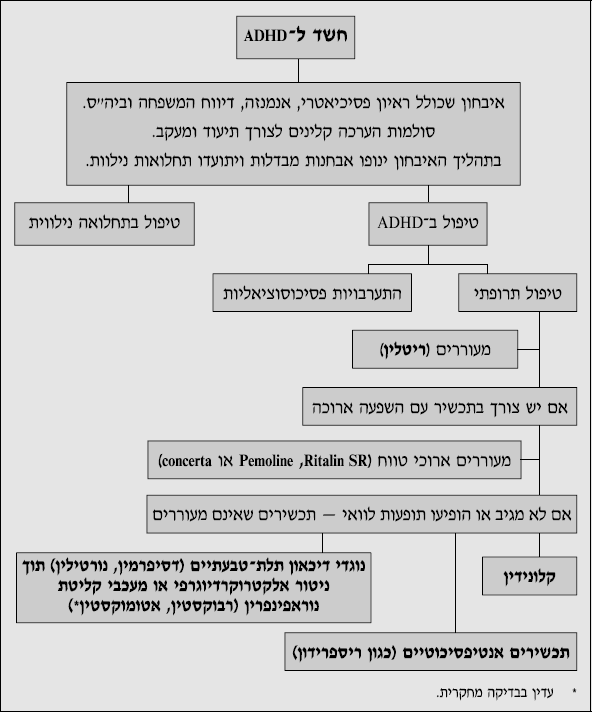
טיפול
ההשוואה בין הטיפולים השונים ב- ADHD בעייתית בגלל ההטרוגניות של הילדים הסובלים מההפרעה, התחלואה הנילווית, המורכבות המשפחתית־קהילתית, וחוסר האחידות של הטיפולים השונים. התערבויות פסיכוסוציאליות לדוגמה אינן מפורטות בהרחבה ברוב המחקרים, ויש שוני רב ביניהן.
הגישה הטיפולית לילד עם ADHD הנה כוללנית ורב ממדית. הסימפטומים הספציפיים המודגשים אצל הילד, התחלואה הנלווית, הכוחות והבעייתיות השונה אצל הילד, במשפחתו, במערך בית הספר ובקהילה - כל אלה מכוונים אותנו לדגשים הטיפוליים. היבט חיוני ביותר בתכנון הטיפול הינו שילוב וגיוס הילד, המשפחה והמערך הרחב יותר של ביה״ס וקהילה להיות שותפים לטיפול. בתכנון הטיפול יש להעריך את הסימפטומים של הפרעה בריכוז, אימפולסיביות והיפראקטיביות המצריכים התערבות תרופתית (וכן סימפטומים נלווים כגון דיכאון, חרדה, הפרעות התנהגות שלעיתים מצריכים התערבות תרופתית); קשיים לימודיים, חברתיים, בתחום הספורט - הדורשים התייחסות ספציפית של הוראה מתקנת, ריפוי בעיסוק, טיפול התנהגותי־ תמיכתי ועוד. הטיפול חייב לכלול התייחסות מתאימה בביה״ס תוך תאום עם הגוף המטפל. תכנון הטיפול צריך להתייחס כמובן לצדדים הרגשיים של הילד ומשפחתו. על הטיפול להתייחס לחוויות הכישלון, השונות, לתסכולים החוזרים, לדימוי העצמי הנמוך לעיתים במשפחה ובחברה, ולהפרעות הנלוות(חרדה, דיכאון, הפרעות התנהגות ועוד).
מקרים קשים של ADHD מצריכים לעיתים סביבה מובנית ביותר עם גבולות ברורים בנוסף לטיפולים התרופתיים ולהתערבויות הפסיכוסוציאליות.
יעוץ חינוכי ומתן מידע לילד, למשפחה ולצוות ביה״ס - הינו צורך בסיסי. המידע כולל פרטים לגבי הסימפטומים השונים של ההפרעה, אזורי תפקוד אישי ומשפחתי שנפגעים כחלק מההפרעה, אטיולוגיה (כולל התייחסות לצד התורשתי), אפשרויות הטיפול השונות, השפעות ותופעות לוואי אפשריות של הטיפול התרופתי, המהלך הצפוי של ההפרעה, אפשרויות פרוגנוסטיות, עקרונות בסיסיים של עיצוב התנהגות ודרכים לעבוד עם הילד בבית הספר.
יש להתייחס לאמונות מקובלות לגבי ADHD ולהבהיר כי ADHD לא נעלם בגיל ההתבגרות ושהתכשירים המעוררים אינם גורמים להתמכרות ויעילותם לא נפסקת בגיל ההתבגרות.
הדרכת הורים מתבצעת להורה אחד, לזוג ההורים, או בקבוצות הורים. מטרתה היא לעזור להורים להבין את הילד ועם מה הוא מתמודד, ולשנות את דפוסי התנהגות של ההורה שמגבירים את קשייו של הילד. חיוני שהמטפל יוכל להבין את נקודת מבטו של ההורה ואת הקושי בחיי היום־יום עם הילד ההיפראקטיבי.
אחד הקשיים המשמעותיים של הטיפולים הפרמקולוגיים והפסיכוסוציאליים ב-ADHD הוא החזרה של הסימפטומטולוגיה כשהטיפול נפסק וחוסר היכולת להכליל לסיטואציות אחרות את שנלמד בהקשר מסוים. סולמות הערכה מסוימים יכולים לעזור בניטור השיפור במהלך טיפול, למשל CONNERS או למשל CONTINUOUS PERFORMENCE TEST) CPT).
טיפול תרופתי
ההחלטה להתחיל בטיפול תרופתי מתבססת על איבחון של ADHD ועל משך קיומם של סימפטומים שהינם חמורים דיים כדי לגרום לנזק תפקודי. הקלינאי מביא בחשבון את הסיכון שבטיפול התרופתי מול הסיכון והנזק שגורמים סימפטומים לא מטופלים, והתועלת שתתקבל מטיפול תרופתי בהשוואה לטיפולים אחרים.
מתן טיפול תרופתי
צריך שיתוף פעולה של ההורים, הילד ולעיתים צוות ביה״ס לשם התמדה בפרוטוקול טיפולי. טיפול תרופתי יכול להיכשל בשל חוסר הבנה של ההורים לגבי נחיצותו, חוסר השגחה ותשומת לב מספיקים של ההורים, אי הבנה לגבי הוראות מתן התרופה, זמני לקיחה בלתי אפשריים, ודינמיקה משפחתית. ילדים ומתבגרים צריכים להיות שותפים אך לא האחראים ללקיחת התרופה.
ניטור יעילות הטיפול התרופתי
יש צורך במעקב צמוד של הקלינאי להערכת יעילות התרופה והתאמת המינון תוך קבלת דווח מההורים ומביה״ס. אם הסימפטומים אינם חמורים מחוץ למסגרת הלימודים, אזי במתן ריטלין יש להקפיד על הפסקת טיפול בסופי שבוע ובחופשות, כדי להקטין תופעות לוואי ולהעריך מחדש, כל שנה, את נחיצות הטיפול התרופתי.
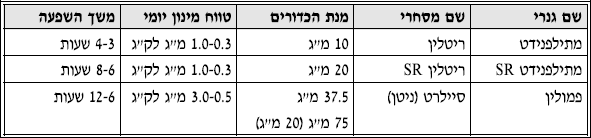
תכשירים מעוררים (סטימולנטים)
תכשירים מעוררים משמשים לרוב בתרופת הבחירה הראשונה ב-ADHD. התכשירים המעוררים יעילים, לפחות בטווח הקצר.
תכשירים מעוררים ובעיקר ריטלין, הם התכשירים שנחקרו אולי יותר מכל תרופה אחרת (60 שנים של ניסיון קליני ומספר גדול מאוד של עבודות מחקר). יתרון נוסף בשימוש הינו העובדה כי תופעות הלוואי הינן לרוב קלות והפיכות, ההשפעה מושגת באופן מהיר, וניתן לרוב לנבא תגובה טובה לתכשיר כבר ממנה אחת.
רוב הילדים ההיפראקטיבים (כ־70%) משתפרים תוך שימוש בתכשירים המעוררים. מחקר שנערך לאחרונה ובדק תגובה למעונים שונים של ריטלין (METHYIPHENIDATE) ושל דקסטרואמפטמין מצא שעד כ־96% מהילדים עם ADHD השתפרו מבחינה התנהגותית.
השיפור תוך קבלת תכשירים מעוררים הינו של מדדים התנהגותיים וקוגניטיביים. ילד יחשב כמגיב באופן חיובי לתכשיר אם שיווי המשקל בין שיפור הסימפטומים לבין תופעות הלוואי נוטה כמובן לראשון. מבין התכשירים המעוררים, ריטלין נמצא בשימוש נרחב. בארה״ב משתמשים גם בדקסטרואמפטמין, או תערובת איזומרים של אמפטמין (אדרל).
תכשירים בעלי פעילות ארוכת טווח יעילים יותר לשימוש באותם ילדים שסובלים מתופעת REBOUND קשה של הופעת סימפטומטולוגיה מוגברת בתום 3 שעות פעילותו של הריטלין, או לאלה שזקוקים ליותר ממנה אחת של ריטלין ומתקשים לעמוד בכך.
יש ילדים שנעזרים בתכשיר ריטלין עט שיחדוד מושהה (RITALIN SR, SUSTAINED RELEASE) באותה מידה כפי שנעזרו בריטלין הסטנדרטי, ויש כאלה שעבודם התכשיר בעל השיחרור המושהה הוא יעיל פחות מאשר שתי מנות של התכשיר הסטנדרטי. כיום נכנס לשימוש תכשיר ריטלין ארוך טווח בשם קונסרטה (CONCERTA) הפועל עד 12 שעות.
תכשיר נוסף בעל פעילות ארוכה יותר הינו הפמולין. תכשיר זה הינו בעל הפוטנציאל להתמכרות הנמוך ביותר מבין התכשירים המעוררים. ניתן לתת אותו לרוב פעם אחת ביום, אם כי יש ילדים שיהיה צורך לתת אותו פעמיים ביום לקבלת השפעה טובה. מדווח על תופעות לוואי של תנועות לא רצוניות, הפרעת שינה, הפרעה בתפקודי כבד ואפילו נדיר ביותר אי ספיקה כבדית חריפה. יש צורך במעקב סדיר של תפקודי כבד בזמן לקיחת פמולין.
ריטלין
מתחילים במינון נמוך פעם ביום ועולים לפי צורך קליני עד להשגת תגובה קלינית טובה עם מינימום של תופעות לוואי. מתן התרופה לאחר ארוחות מקטינה את האפקט האנורקטי שלה. לריטלין יש שולים רחבים של בטיחות. תופעות הלוואי עולות באופן לינארי עם המינון.
תופעות הלוואי השכיחות הן גרית יתר, כאבי ראש, כאבי בטן וירידה בתאבון. תופעות אלה הן הפיכות וחולפות תוך ימים או שבועות או עם הקטנה במינון הריטלין. ירידה קלה בתאבון קיימת כמעט בכל המקרים וניתן להתגבר עליה ע״י מתן התרופה לאחר ארוחת הבוקר או הצהריים, וע״י העברת הארוחה העיקרית לערב. במקרה של תופעות לוואי קשות יותר או שאינן חולפות יתכן צורך להפסיק את התרופה.
תתכן תופעה של REBOUND שמתבטאת בעוררות מוגברת, פעילות יתר, שטף דיבור, עצבנות והפרעות בשינה שמופיעים עם גמר פעילות המנה האחרונה של הריטלין לאותו יום או עם הפסקה חדה של מינון גבוה של ריטלין. הטיפול בתופעה זו כולל בדרך כלל מעבר לתכשיר סטימולנטי ארוך טווח או, במקרים מסוימים, תוספת של קלונידין למשל.
הריטלין יכול לגרום לשיפור או להחרפה במצב רוח נרגז. לעיתים מופיעה דיספוריה תוך שימוש בריטלין, שיכולה לחלוף עם הורדת המינון, ואם לא, עלולה להצריך החלפה לתכשיר אחר.
השימוש בריטלין בילדים עם טיקים הינו נושא השנוי במחלוקת בגלל הדאגה מהופעת טיקים תוך שימוש בריטלין. עד 60% מילדים עם ADHD יפתחו טיקים קלים עם התחלת מתן ריטלין, אשר יחלפו באופן ספונטני. בילד עם ADHD ועם היסטוריה אישית או משפחתית של טיקים יש להשתמש בריטלין תוך זהירות ושיקול דעת קליני. אם יופיעו טיקים תוך מתן ריטלין יש לעקוב, להוריד מינון או לעבור לתרופה אחרת. בילדים המאובחנים כסובלים מטורט או מטיקים כתנים, ואשר סובלים בנוסף מ־ADHD, ריטלין במינון נמוך ישפר לרוב סימפטומים של הפרעה בריכוז והפרעות התנהגות מבלי להחמיר באופן משמעותי את חומרת הטיקים.
אפשרות של האטה בצמיחה לגובה תוך מתן ריטלין הייתה נושא שנחקר רבות. לא נמצאה עדות לכך. הקפדה על תזונה תקינה למרות השפעת הריטלין על התאבון, ותקופות של הפסקת תרופה (סופי שבוע וחופשות), מסייעים לשמירה על מאזן צמיחה תקין. אולם במקרים רבים עדיף להמשיך בטיפול באופן קבוע ללא הפסקות.
לריטלין יש מעט מאוד תופעות לוואי קרדיווסקולריות ואין עדות לכך שהוא מוריד סף לפירכוסים.
תכשירים אנטי-דכאונים טריציקלים (TCAS)
למרות שתכשירים אלה נחקרו הרבה פחות מהריטלין, נערכו מחקרים מבוקרים שהדגימו את יעילותם בטיפול בילדים ובמתבגרים עם.ADHD ל- TCAS שולים צרים יותר של בטיחות בשימוש מאשר לריטלין. הם נחשבים לתכשירים של הקו השני: לאלה שלא הגיבו לטיפול בריטלין או שפיתחו תופעות לוואי כגון דיכאון משמעותי או החרפה של טיקים תוך מתן ריטלין.
ל-TCAS משך פעילות ארוך יותר מלריטלין, ואין בעיה של REBOUND.
החסרון של השימוש בתכשירים אלה הוא הפוטנציאל לתופעות לוואי קרדיו-וסקולריות חמורות כולל מוות (בעיקר בילדים לפני גיל ההתבגרות), סיכון בלקיחה מקרית או מכוונת של מינון יתר, ישנוניות ותופעות לוואי אנטיכולינרגיות. תיתכן ירידה ביעילות עם הזמן.
לדסיפרמין (דפרקסן) פחות תופעות לוואי אנטיכולינרגיות מלאימיפרמין, והינו בעל יעילות מתמשכת, המושגת באופן די מהיר, אם כי במידה פחותה מזו של הריטלין. יש דיווחים על יעילות מסוימת של נורטילין בשיפור סימפטומים של ADHD בילדים ובמתבגרים. אין לו שימוש רחב כיום. תוארו מקרים בהם קלומיפרמין (אנפרניל, מרוניל) היטיב עם סימפטומים של הפרעת קשב, ונראה שתכשיר זה יכול להוות קו נוסף של טיפול ב-ADHD עם תסמונת טורט והפרעה כפייתית־ טורדנית. יש לציין שדווח על מספר מקרים של מוות לא מוסבר שאירעו תוך כדי נטילת דסיפרמין בילדים. למרות שלא הוכח קשר סיבתי בין נטילת התרופה למקרי המוות, ברור שיש להשתמש ב־ TCAS רק כשיש אינדיקציה ברורה לכך, כשמוכחת יעילותם, ותוך מעקב וניטור אלקטרוקרדיוגרפי. לאחרונה מתרבים דיווחים על יעילות אפשרית בטיפול ב-ADHD של תכשירי חוסמי קליטה מחדש סלקטיבים מסוג נוראדרנלין NRI-NORADRENERGIC REUPTAKE INHIBITOR כגון רבוקסטין ואטומוקסטין.
חוסמי קליטה מחדש סלקטיבים מסוג סרוטונין - Selective Serotonin Reuptake Inhibitors - SSRIs
אין עדויות מספיקות על יעילות תכשירים אלה בטיפול ב־ADHD. תכשירים אלו יעילים בהפרעות חרדה ומצב הרוח המלווים לעיתים קרובות את הפרעת הקשב.
תכשירים אגוניסטים אלפא־אדרנרגים - a 2-Adrenergic Agonists
קלונידין דווח כיעיל בשיפור סימפטומים התנהגותיים בתת קבוצה של ילדים עם ADHD, בעיקר אלה עם רמת עוררות גבוהה, אימפולסיבים והיפראקטיבים. למרות שקלונידין אינו יעיל בטיפול בהפרעה בריכוז ובקשב כשלעצמה, ניתן להשתמש בו לטיפול בסימפטומים ההתנהגותיים המלווים של ADHD במיוחד בילדים עם טיקים או תסמונת טורט (ניתן להשתמש בו אז כתכשיר בחירה ראשון), או בכאלה שאינם מגיבים לריטלין. לרוב משמש הקלונידין כתוספת לטיפול בריטלין, למרות שהיו דיווחים שהטילו ספק בבטיחות השילוב הזה. לפני התחלת טיפול בקלונידין, על הקלינאי לבצע הערכה קרדיוואסקולרית.
לאחרונה נכנס לשימוש בארה״ב גואנפצין לטיפול באותם ילדים עם ADHD וטיקים או תסמונת טורט אשר הטיקים מחמירים אצלם תוך שימוש בריטלין. ניתן גם לשלב עם ריטלין.
תכשירים נוירולפטים
בתכשירים אלה ניתן להשתמש רק במקרים קיצוניים של סימפטומטולוגיה חמורה שלא מגיבה לטיפול אחר. תופעות הלוואי של סדציה והסיכון ל- TARDIVE DYSKINESIA מגבילים את השימוש בתכשירים אלה. יתכן שיש מקום לתכשירים נוירולפטית במיוחד בילדים עם תחלואה נילווית של CONDUCT DISORDER, הפרעת טיקים, או PERVASIVE DEVELOPMENTAL DISORDER.
טיפול (במבוגרים)
מבוגרים מגיבים באופן דומה לטיפול תרופתי ב-ADHD: תכשירים מעוררים ותכשירים שאינם מעוררים.
- תכשירים מעוררים
טיפול תרופתי בריטלין הראה תגובה ב־25% עד 73% במבוגרים עם ADHD. המינון הממוצע שניתן במחקרים היה 0.6 מ״ג/ק״ג/יום. במחקר בו ניתן מינון ממוצע של 1 מ״ג/ק״ג/יום נמצאה יעילות הדומה ליעילות הטיפול בילדים: 78% הראו שיפור עם ריטלין לעומת 4% עם אינבו (פלצבו).
- תכשירים שאינם מעוררים
דזיפרמין במינונים של עד 200 מ״ג/יום הביא לשיפור ב־68% ממטופלים עם ADHD. אולם לטיפול זה סיכון קרדיו־וסקולרי ואף תוארו מקרי מוות פתאומי, לפיכך יש צורך בניטור אק״ג בעת הטיפול בדזיפרמין.
התערבויות פסיכוסוציאליות
טיפול התנהגותי
בטווח הקצר, טיפול התנהגותי משפר סימפטומים התנהגותיים, כישורים חברתיים ותפקוד אקדמי, אך הוא פחות יעיל בשיפור ההפרעה בקשב ובהפחתת ההיפראקטיביות והאימפולסיביות. הבעיה העיקרית בטיפול התנהגותי לילדים עם ADHD היא חוסר יכולת לשמר ולהכליל ולהרחיב את אותם שינויים שהושגו.
ככלל, יעילות טיפול התנהגותי בלבד פחותה מיעילות טיפול תרופתי בלבד, ורוב המחקרים המבוקרים מדווחים על ערך מוסף מוגבל לשילוב טיפול התנהגותי ותרופתי.
בבית הספר רצוי להקפיד על סביבה מובנית, חוקים ברורים ומעקב שוטף, תוך שימת לב למתן חיזוקים חיוביים על התנהגויות רצויות.
דווח גם על סיוע בטיפול בעקרון ההיזון החוזר (ביופידבק), אולם העדויות לא חד משמעיות ואין מחקרים רחבי טווח.
טיפול קוגניטיבי
יש המוסיפים גם מרכיב של טיפול קוגניטיבי, בעיקר סביב רכישת שליטה עצמית, יכולת הסתכלות עצמית, מציאת דרכי פתרון יעילים יותר. גם כאן תועד כשל בהכללת הנלמד לסיטואציה של למידה בכיתה, למשל. יתכן ויש צורך בלמידה תוך עדי עשית מטלה כפולה(DUAL TASK) אך אין לכך תימוכין מספיקים בינתיים (1996 ,WEISS).
הדרכת הורים
ההורים מקבלים יעוץ לתת לילדיהם הנחיות ברורות, לחזק אותם בעבור התנהגויות רצויות ולהתעלם מאחרות. פעמים רבות להורה עצמו יש ADHD ועליו להתמודד בעצמו עם קשייו, עם ההפרדות שעליו לעשות בין חוויותיו ותסכוליו בשל כך לבין מה שחווה הילד, ומאידך להשתמש ביכולת שלו להבין את הקשיים והתסכולים שחווה ילד עם ADHD. ההדרכה יכולה להיעשות לזוג ההורים או בקבוצת הורים לילדים עם ADHD.
טיפול משפחתי
מוצע כשהקשיים בהתמודדות עם הילד ההיפראקטיבי תורמים לדיספונקציה ברמה משפחתית או מחריפים בעייתיות קיימת ומקשים על המשפחה להתמודד באופן בונה.
טיפול פסיכו-תרפויטי פרטני
היעילות של פסיכותרפיה פרטנית בטיפול בסימפטומים של ADHD נמוכה יותר. התובנה הנמוכה בדרך כלל של הילד למשמעות וחשיבות ההפרעה, וחוסר היכולת להכליל למידה טיפולית הופכים את השימוש בפסיכותרפיה במקרה זה ללא רלוונטי. לטיפול פרטני יש מקום בהתמודדות עם דמוי עצמי נמוך, עם הבלבול של הילד סביב הפערים הגדולים בין תחומי התפקוד השונים שלו, עם קשיים בהשתלבות חברתית, מאבקים ותסכולים סביב היחסים עם ההורים ועוד.
ברות (דיאטה)
ישנם דיווחים, ללא תימוכין מחקריים מתאימים, על יעילות תזונה מסוימת, או על הימנעות ממאכלים מסוימים כגון סוכר, או צבעי מאכל.


 כניסה
כניסה  עקבו אחרינו בפייסבוק
עקבו אחרינו בפייסבוק