הבדלים בין גרסאות בדף "הפרעות בבלוטת התריס - היבטים מיילדותיים - Thyroid disease - obstetric aspects"
| שורה 70: | שורה 70: | ||
מומלץ לבדוק TSH לכל הנשים עם הפרעות בווסת או עם עייפות ו[[דיכאון]] וגם אם רמת LDL כולסטרול גבוהה. | מומלץ לבדוק TSH לכל הנשים עם הפרעות בווסת או עם עייפות ו[[דיכאון]] וגם אם רמת LDL כולסטרול גבוהה. | ||
| − | ''' | + | '''תת פעילות תת קלינית של בלוטת התריס''': מאופיינת ב- TSH גבוה ותירוקסין תקין. שכיח בנשים ועולה עם הגיל. לרוב א-תסמיניות. חלק גדול יפתחו תת פעילות קלינית עם תירוקסין נמוך. |
| − | מומלץ לטפל כדי שלא יתפתח | + | מומלץ לטפל כדי שלא יתפתח זפק. כדאי לחפש נוגדנים כנגד בלוטת התריס (Antithyroid antibodies). אם יש נוגדנים יש סיכוי של 20% בשנה לפתח תת פעילות קלינית. ניתן לעקוב ללא טיפול ולבצע ביקורת לאחר 6 חודשים. אם יופיעו תסמינים יש לטפל. |
| − | ל- 10% מהמבוגרות יש | + | ל- 10% מהמבוגרות יש תת פעילות תת קלינית של בלוטת התריס שמהווה גורם סיכון ל[[מחלת לב כלילית]]. |
| − | הסיכון להפלה עולה בנשים עם | + | הסיכון להפלה עולה בנשים עם תת פעילות בלוטת התריס לא מטופלת או עם תת פעילות תת קלינית. הטיפול הנו מתן [[אלטרוקסין|תירוקסין]]. |
| − | מטרת הטיפול לשמור על TSH בחצי התחתון של הטווח התקין (0.45-2 mIU/mL). תגובת TSH יורדת עם השנים. לכן מינון | + | מטרת הטיפול לשמור על TSH בחצי התחתון של הטווח התקין (0.45-2 mIU/mL). תגובת TSH יורדת עם השנים. לכן מינון תירוקסין במבוגרות יהיה 70% מהצעירות. |
| − | תגובת TSH לטיפול | + | תגובת TSH לטיפול בתירוקסין איטית. יש לחכות לפחות 8 שבועות לאחר שינוי מינון כדי לבדוק שוב TSH . |
==היפרתירואידיזם== | ==היפרתירואידיזם== | ||
גרסה מ־10:34, 27 בספטמבר 2014
ערך זה נמצא בבדיקה ועריכה על ידי מערכת ויקירפואה, וייתכן כי הוא לא ערוך ומוגה.
| הפרעות בבלוטת התריס - היבטים מיילדותיים | ||
|---|---|---|
| Thyroid disease - obstetric aspects | ||
| יוצר הערך | דר' מאור ממן | |
לערכים נוספים הקשורים לנושא זה, ראו את דף הפירושים – בלוטת התריס
יוד נספג במעי הדק כיודיד (Iodide), ומשם עובר לבלוטת התריס בהשפעת הורמון ממריץ בלוטת התריס (TSH, Thyroid Stimulating Hormone).
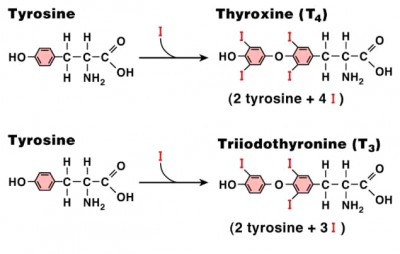
בבלוטה נקשר היוד לטירוזין (Tyrosine) ונוצריות 2 מולקולות: M)-Monoiodo-tyrosine) ו-D)-Di-iodo-tyrosine). טרי-יודו-טירונין (T3, Triiodothyronine) נוצר מהמולקולות M+D, תירוקסין (T4, Tetraiodothyronine) נוצר מהמולקולות D+D. טרי-יודו-טירונין ותירוקסין מאוכסנים בבלוטה כחלק ממולקולת תירוגלובולין (Thyroglobulin). TSH גורם לשחרור ההורמונים לדם.
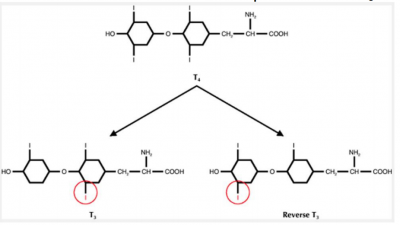
הסרת יוד אחד מהטבעת הפנולית (Phenol) של תירוקסין הופכת אותו לטרי-יודו-טירונין. הסרת היוד מהטבעת הלא פנולית הופכת אותו לטרי-יודו-טירונין שאיננו פעיל (rT3).
באדם מבוגר שליש מהתירוקסין היומי הופך לטרי-יודו-טירונין, בעיקר בכבד ובכליות.
80% מהטרי-יודו-טירונין מיוצר מחוץ לבלוטה (כבד/כליות). תירוקסין מופרש פי 20 מטרי-יודו-טירונין, אך טרי-יודו-טירונין חזק פי 3-5 מתירוקסין. טרי-יודו-טירונין אחראי לפעילות הביולוגית. לקולטן הגרעיני זיקה גדולה פי 10 לטרי-יודו-טירונין מאשר לתירוקסין. כל הפעילות הביולוגית של תירוקסין נובעת מעצם הפיכתו לטרי-יודו-טירונין.
40% מהתירוקסין הופכים לטרי-יודו-טירונין שאיננו פעיל (rT3). במצבי חום, תת-תזונה ואנורקסיה רמת טרי-יודו-טירונין יורדת ורמת rT3 עולה.
רמת קצב חילוף החומרים נקבעת לפי היחס טרי-יודו-טירונין ל- rT3 .
לאחר הפרשתם, 70% מהורמוני התריס קשורים לחלבונים קושרי הורמוני בלוטת התריס (TBG, Thyroxine binding globulin) ו- 30% קשורים לאלבומין. חלבונים קושרי הורמוני בלוטת התריס מיוצרים בכבד, והם בעלי זיקה חזקה יותר לתירוקסין, ובכך מאפשרים זמינות גדולה יותר של טרי-יודו-טירונין לכניסה לרקמות. רמת חלבונים קושרי הורמוני בלוטת התריס עולה בהשפעת אסטרוגן.
הקולטן להורמוני התריס נמצא בגרעין, כמו הקולטן לסטרואידים. קיימים 2 סוגי קולטן. אלפא (α) מכרומוזום 17 וביתא (β) מכרומוזום 3.
דופמין וסומטוסטטין מעכבים את פעילות בלוטת התריס. טרי-יודו-טירונין ותירוקסין מעכבים פעילות הורמון משחרר תירוטרופין (TRH, Thyrotropin-Releasing Hormone) על ידי הפחתת הקולטנים שלו בבלוטת יותרת המוח (Hypophysis).
בניגוד לשאר רקמות הגוף, המוח ובלוטת יותרת המוח תלויים בתירוקסין והם הופכים אותו עצמאית לטרי-יודו-טירונין. דופמין וגלוקוקורטיקואידים מעכבים את תגובת TSH ל-TRH. חוסמי קולטני (Antagonist) דופמין מגבירים את התגובה. גם נוגדי כפיון מורידים TSH. אסטרוגן מגביר את הקולטנים ל- TRH בבלוטת יותרת המוח. לכן, התגובתיות של TSH ל- TRH גבוהה יותר בנשים, וגבוהה אף יותר אם הן נוטלות גלולות למניעת היריון. TRH מגרה הפרשת פרולקטין. שינויים קלים בתירוקסין גורמים לשינויים גדולים יותר ב-TSH. כמעט כל הנשים עם TSH גבוה סובלות מתת פעילות בלוטת התריס.
בדיקת תפקוד בלוטת התריס
מדידת TSH ותירוקסין חופשי (FT4 ,Free Tetraiodothyronin) מהווים את המדד הטוב ביותר לתפקוד הבלוטה. מדידת רמת תירוקסין חופשי (0.8-2 ננוגרם/ליטר) עדיפה על מדידת תירוקסין, כי אינה מושפעת מגורמים המשפיעים על רמת החלבונים קושרי הורמוני בלוטת התריס. רמת ה- TSH עומדת על 0.45-4.5 mIU/L (מילי יחידות בינלאומיות לליטר).
- בירור תפקודי התריס
- TSH תקין מעיד על בלוטה מתפקדת היטב
- TSH נמוך בשילוב עם:
- תירוקסין חופשי גבוה מעידים על פעילות יתר של בלוטת התריס
- תירוקסין חופשי תקין וטרי-יודו-טירונין חופשי (FT3) גבוה מעידים על פעילות יתר של בלוטת התריס
- תירוקסין חופשי תקין וטרי-יודו-טירונין חופשי תקין מעידים על פעילות יתר תת קלינית של בלוטת התריס
- TSH גבוה בשילוב עם:
- תירוקסין חופשי נמוך מעידים על תת פעילות של בלוטת התריס
- תירוקסין חופשי תקין מעידים על תת פעילות תת קלינית של בלוטת התריס
תת פעילות בלוטת התריס
לרוב לא מוצאים את הסיבה לתת פעילות בלוטת התריס ולרוב היא משנית לתגובת חיסון עצמית (Autoimmune). אם יש גם זפק, כנראה מדובר במחלת השימוטו, אשר שכיחה יותר בנשים, ויכולה לגרום להפלות חוזרות. 2-4% מהנשים המבוגרות (גריאטריות) סובלות מתת פעילות בלוטת התריס. מעל גיל 35 מומלץ על בדיקת TSH כל 5 שנים, ומעל גיל 60 כל שנתיים גם בהעדר תסמינים.
תת פעילות בלוטת התריס יכולה לגרום לאל-וסת (Amenorrhea), (העלייה ב-TRH תגרום לעליית פרולקטין), גם כזאת שאינה קשורה לעליה ברמת פרולקטין.
הקליניקה של תת פעילות בלוטת התריס כוללת: עצירות, אי סבילות לקור, עייפות, צבירת נוזלים, בצקת סביב ארובת העין (Periorbital), רפלקסים איטיים, ירידה בחום הגוף, ברדיקרדיה (Bradycardia), יתר לחץ דם, הפרעות זיכרון, מיופתיה (Myopathy), נוזל פריקרדיאלי, היפונתרמיה, היפרטרופיה לבבית, אנמיה, אטקסיה.
סימן נוסף יכול להיות עליה ב- LDL כולסטרול בגלל הפגיעה בקולטן הממברנלי ל- LDL .
יכולה להיות עליה ב- פוספטאזה בסיסית (ALP) ,אלנין טרנסאמינאזה (GPT) ,אספרטאט טרנסאמינאזה (GOT),קראטין קינאזה (CPK) ולקטאט דהידרוגנאזה (LDH).
מומלץ לבדוק TSH לכל הנשים עם הפרעות בווסת או עם עייפות ודיכאון וגם אם רמת LDL כולסטרול גבוהה.
תת פעילות תת קלינית של בלוטת התריס: מאופיינת ב- TSH גבוה ותירוקסין תקין. שכיח בנשים ועולה עם הגיל. לרוב א-תסמיניות. חלק גדול יפתחו תת פעילות קלינית עם תירוקסין נמוך.
מומלץ לטפל כדי שלא יתפתח זפק. כדאי לחפש נוגדנים כנגד בלוטת התריס (Antithyroid antibodies). אם יש נוגדנים יש סיכוי של 20% בשנה לפתח תת פעילות קלינית. ניתן לעקוב ללא טיפול ולבצע ביקורת לאחר 6 חודשים. אם יופיעו תסמינים יש לטפל.
ל- 10% מהמבוגרות יש תת פעילות תת קלינית של בלוטת התריס שמהווה גורם סיכון למחלת לב כלילית.
הסיכון להפלה עולה בנשים עם תת פעילות בלוטת התריס לא מטופלת או עם תת פעילות תת קלינית. הטיפול הנו מתן תירוקסין.
מטרת הטיפול לשמור על TSH בחצי התחתון של הטווח התקין (0.45-2 mIU/mL). תגובת TSH יורדת עם השנים. לכן מינון תירוקסין במבוגרות יהיה 70% מהצעירות. תגובת TSH לטיפול בתירוקסין איטית. יש לחכות לפחות 8 שבועות לאחר שינוי מינון כדי לבדוק שוב TSH .
היפרתירואידיזם
מאופיין ב- TSH נמוך ו- T4 ו T3 גבוה.
2 הסיבות השכיחות: toxic diffuse goiter ) Grave's) ו- toxic nodular goiter) Plummer's) ששכיח יותר בנשים פוסס-מנופאוזליות עם היסטוריה של גויטר. Grave's מאופיין בטריאדה של היפרתיירואיד, אקסופסלמוס ומיקס אדמה באזור הטיביה. ההפרעה ב-Graves- נוגדנים בעלי תכונות של TSH הנקשרות לרצפסור ל-TSH.
הפרעות אפשריות במחזור: אמנוראה, אוליגומנוראה, או ללא השפעה כלל.
הסימנים הקלאסיים של thyrotoxicosis: עצבנות, אי סבילות לחום, איבוד משקל, הזעות, פלפיטציות ושלשול. בבדיקה: טכיקרדיה, lid lag, רעד, עור חם ולח, גויטר.
סינוס טכיקרדיה צפויה בפחות ממחצית מהמקרים. ב-40% יהיה פרפור פרוזדורים עמיד להיפוך. ב- 40% מהנשים לא יהיה גויטר.
לרוב מומלץ לבצע מבחן קליטת יוד רדיואקסיבי ומיפוי לאחר האבחנה. אם אין קליטה יש לטפל. המיפוי יראה אם יש solitary hot nodule ,diffuse toxic goiter או hot nodule in a multinodular gland .
subclinical hyperthyroidism: מאופיין ב- TSH נמוך ו- T4 ו T3 תקינים. רמות TSH יכולות להיות מדוכאות לאחר מחלה כללית, וע״י תרופות כמו סטרואידים, דופמין ואנטיקונבולסנטים עד לרמה של 0.1-0.5 mIU/mL. הסיבוך השכיח - פרפור פרוזדורים. סיבוך נו0ף -אוסטיאופורוזיס.
- טיפול
מטרות הטיפול: שליטה על התופעות הפריפריות שמשרים הורמוני הבלוטה:
- חסימה של רצפטורים β אדרנרגיים.
- עיכוב שחרור הורמונים מהבלוטה.
- מניעת תופעות נוספות.
תרופת הבחירה: Methimazole - יש לה פחות תופעות לוואי. מפחיתה את ייצור T4 / T3. מינון: 10-20 mg/d. בהמשך ניתן לרדת ל- 50-10 מ"ג ביום. T1/2 של טירוקסין - שבוע. בבלוטת התריס יש מאגר T4. לכן האפקט של הטיפול יתחיל תוך 2-4 שבועות ויגיע לשיא האפקט תוך 4-8 שבועות. ת.ל. - פריחה, תופעות גסטרואינסטינליות, אגרנולוציטוזיס.
פרופרנולול: יעיל במניעת תופעות פריפריות של הורמוני הטיירואיד. לרוב ניתן מינון של 20-40 מ"ג פעמיים ביום. המטרה - דופק של 100 פעימות בדקה. להיזהר מתופעות לוואי: החמרת אסטמה (ברונכוספאזם), אי ספיקת לב ודיכאון. לעיתים יש צורך ביוד כדי לחסום הפרשת הורמונים מהבלוטה. 2 טיפות תמיסת לוגול בכוס מים פעם ביום. אבל, טיפול ביוד מונע שימוש ביוד רדיואקטיבי למספר חודשים.
- בלוסת התריס והעצם
הורמוני התריס גורמים להגברת ספיגת המינרלים מהעצם. לכן, רמת קלציום ופוספט עולה. הורמון הפרהתירואיד עולה בתגובה לעליה בסידן. הידרוקסילציה של ויטמין יורדת בתגובה וספיגת קלציום ופוספס במעי יורדת במקביל לעלייה בהפרשתם בשתן. האפקט הכללי - הגברת ספיגת עצם, ירידה בצפיפות העצם = אוסטאופורוזיס.
- בלוטת התריס והיריון
הפרעות פתולוגיות בטירואיד קיימות בנשים צעירות בשכיחות די גדולה. כך ששכיח למצוא נשים הרות עם בעיה תירואידלית שהייתה ידועה מקודם או שמתגלה באקראי בבדיקות הדם השגרתיות שנלקחות לצורך ההיריון.
בתקופת ההיריון חלים שינויים פיזיולוגיים בבלוטת התריס:
- עליה בריכוז החלבונים הקושרים - thyroid binding globulins בתגובה לאסטרוגן.
- שינויים במשק היוד - ירידה בזמינות iodide לבלוסה האימהית עקב עליה בהפרשה בכליה. היריון הוא מצב של חסר ביוד.
- השליה מייצרת פקטורים שמגרים את בלוטת התריס.
- במהלך ההיריון הבלוטה עוברת הפרפלזיה (גדלה מ-12 ל-15 מ"ל) ויש עליה בוסקולריות שלה. עם זאת אין גדילה משמעותית של הבלוסה ולכן, כל גויטר צריך לברר.
- תפקיד השיליה בפירוק ההורמונים.
- עליית הורמון ה - hCG.
- רגולצית הטירואיד בהיריון
מטאבוליזם היוד: היוד שנספג מהמזון + זה המתקבל מפירוק הורמוני התריס, מהווים את מאגר היוד בגוף. מאגר זה נמצא בשיווי משקל עם הטירואיד שצורך אותו ליצור מחודש, והכליות - שמפנות חלק ממנו מהגוף החוצה.
בהיריון - בגלל עלייה ב - GFR - הפינוי הכלייתי של היוד מוגבר משמעותית כבר בשבועות הראשונים ועד ללידה. עם התקדמות ההיריון, כשבלוטת הטירואיד העוברית כבר מייצרת עצמאית, גם היא צורכת יוד -מהאם. משתי הסיבות האלה, תצרוכת היוד בהיריון מוגברת. בתנאים רגילים (ללא היריון), דרוש לגוף intake יומי של 100-150 מק״ג. בהיריון, אספקת היוד היומית צריכה לעלות ל - 200 מק״ג. בארצות עם אספקת יוד תקינה, הצרכים המוגברים של ההיריון מסופקים דיים. בחלק מארצות העולם בהן אין העשרה מבוקרת של יוד, יש בהיריון סיכון מוגבר למצב של חוסר יוד.
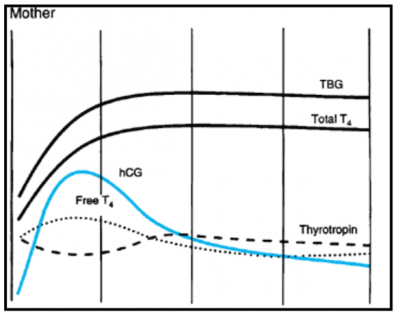
הורמוני התריס מועברים בדם כשהם קשורים ברובם הגדול לחלבונים: בעיקר TBG. בזמן היריון, בהשפעת גירוי האסטרוגן, יש עלייה מהירה ומשמעותית בכמות ה - TBG שמתחילה מיד בשבועות ראשונים של ההיריון, עולה בהדרגה עד למחצית ההיריון (שבוע 20), עד לפי 2 מרמתו הבסיסית, ונשאר בפלאטו קבוע עד סוף ההיריון.
בגלל העליה ב-TBG יש ירידה ב- T4 / T3 החופשיים, אך הם נשארים בטווח התקין.
T4 / T3 ו- TSH לא עוברים שליה. T4 / T3 יכולים לעבור רק כשהרמות האמהיות מאוד גבוהות או כשהרמות העובריות מאוד נמוכות. לכן, בשבועות הראשונים להיריון לפני התפתחות הבלוסה, העובר תלוי ב-T4 מהאמא.
רמת ההורמון הכללית (Total serum T4(thyroxin עולה משבועות 6-9 ומגיעה לפלטו בשבוע 18 ונשארת גבוהה עד 0וף ההיריון.
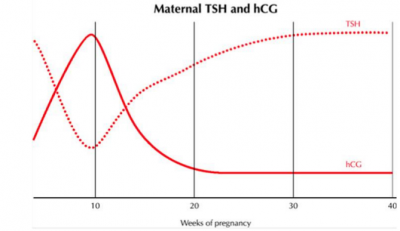
בשל המבנה הדומה (יחידה α זהה) של hCG ו- TSH, רמה גבוהה של hCG יכולה לגרות את בלוסת התריס. עד שבוע 12 כשרמת hCG מקסימלית ישנה עלייה ב-Free T4 שגורמת לירידה ב- TSH עד 80% מרמתו. בשלב זה לא ניתן כלל למדוד TRH בדם האם. עקומות ה - TSH וה - hCG בהיריון הן כמו תמונת ראי זו לזו. בהיריון תאומים, ה - hCG יותר גבוה, הירידה ב -TSH יותר משמעותית, והעלייה ב - FT4 גם היא יותר בולטת.
TRH אינו עולה במהלך ההיריון אך הוא עובר שליה ומגרה את ההיפופיזה של העובר להפריש TSH. TSH לעומתו אינו עובר שליה. שליש מהנשים בהיריון חוות היפותיירואיד, עם הפרשה של T3 ורמת TSH גבוהה. המסבוליזם הפריפרי של הורמוני הסירואיד : קיימים 3 אנזימים שעושים דה-יודינציה להורמוני התרי0. דה-יודינז 1 ו - 2 אחראים על הפיכת T4 ל- T3 בדם וברקמות אחרות. דה-יודינז 3 גורם ליצירת rT3 במקום T3
בשילייה יש פעילות דה-יודינציה מוגברת, מה שמביא ל- turnover מוגבר של הורמוני טירואיד בהיריון. עובדה זו דורשת פעילות טירואיד מוגברת בהיריון. זו גם אחת הסיבות לכך שאישה היפו-טירואידלית נזקקת בהיריון למינון אלטרוקסין מוגבר.
- Autoimmune Thyroid Disease
Autoantibodies לתירואיד קשורים לעליה באבדן היריון. קיימים מס' סוגי Autoantibodies:
- Thyroid-stimulating autoantibodies- נקשרים לרצפטור ל- TSH ומפעילים אותו. גורמים לתפקוד יתר של הבלוטה ולגדילה שלה. הנוגדנים נמצאים במחלת Graves .
- Thyroid peroxidase antibodies נמצאים ב- -10 20% מהנשים בהיריון. הם קשורים להפלות ותסמונת דאון. חצי מהנשים יפתחו autoimmune thyroiditis .
רמת כל הנוגדנים הללו יורדת במהלך ההיריון, אך מייד אחריו עולה. לכן, מחלות אוסואימוניות משתפרות במהלך היריון אך מחמירות אחריו. גילוי peroxidase antibodies בתחילת ההיריון או אחריו מגביר סיכון ל-thyroid dysfunction לאחר הלידה ומגביר 0יכוי ל- thyroid failure במהלך החיים.
- Hyperthyroidism בהיריון
היפרתאירודיזם סמפטומטי ב- 1000-2000 :1 הריונות.
היריון הוא מצב שגורם לקליניקה דומה להיפרתירואידיזם לכן יהיה קשה לזהות היפרתירואידיזם קל.
אם לא מטופל קשור ל- פרהאקלמפסיה, כשלון לב, stillbirth ,IUGR.
הסיבה השכיחה להיפר בהיריון היא מחלת Graves הנגרמת מ Thyroid-stimulating autoantibodies אשר רמתם יורדת במהלך ההיריון. יש לזכור שגם מחלת טרופובלסט יכולה לגרום להיפר בגלל עלייה ב- hCG.
אם המחלה לא התחילה לפני ההיריון, לעיתים החשד הקליני לא ברור כי חלק מהסימפטומים דומים להיריון רגיל: טכיקדרדיה, חולשה וכו'. אבחנה נכונה חשובה מאוד כיון שהיפרטירואידיזם שאינו מטופל יכול להיות קשור בהפלות, לידות מוקדמות ועוברים במשקל נמוך. לכן יש להתרשם טוב מהתמונה הקלינית.
לרוב הנשים עם hyperemesis gravidarum יש היפרתירואידיזם. רמת ההיפר מתאימה לחומרת ההיפראמזסיס. לנשים אלה יש רמת hCG גבוהה יותר שאף מכיל פחות חומצה סליצילית. חשד קליני בהיפר יעלה כאשר האם לא עולה במשקל ונמדדת טכירדיה בבוקר לאחר השכמה. טיפול: PTU ו- Methimazole. טירוטוקסיקוזיס בהיריון יסופל ב- PTU שמעכב את הפיכת T4 ל- T3 ועובר פחות את השליה בהשוואה ל- Methimazole . התרופות די בסוחות. ב- 0.2% יתפתח 20% .agranulocytosis מהמטופלות ב- PTU יפתחו antineutrophil cytoplasmic antibodies אך בודדות יפתחו וסקוליטיס.
מינון: 100-600 -PTU מ״ג ביום. 10- -Methimazole 40 מ״ג ביום.
PTU עדיף בהנקה. מסרת הטיפול - לשמור על רמת היפר קלה כדי לא לפגוע בעובר. טיפול ב- PTU יכול לעכב T4 ולהעלות TSH בעובר. תפקודי התריס חוזרים לנורמה תוך 7-8 שבועות טיפול. מותר גם להניק תוך סיפול ב- PTU במינון של עד 150 מ״ג ליום.
שימוש ביוד רדיואקסיבי אסור בהיריון. יכול להרוס את בלוטת העובר. אם ניתן בסעות - מומלץ לבצע הפלה. אם יש לאם נוגדנים TSH-like הם יכולים לעבור את השליה ולגרום טירוטוקסיקוזיס ואף fetal demise לעובר.
יש שהציעו למדוד את גודל הבלוטה העוברית ב-US כמדד לטיפול האמהי. אם הבלוטה גדלה - האם ב¬hyper treatment. אם הורדת מינון הטיפול לא מקטינה את בלוטת העובר, כנראה שהטירוטוקסטיקוזיס העוברי נגרם מנוגדנים שעברו מהאם.
Subclinical Hyperthyroidism- ב 1-1.5% מהנשים בהיריון. מלווה ברמה מאוד נמוכה של TSH ורמת הורמוני תריס תקינה. מחצית יחזרו לרמת TSH תקינה. סיבוכים אפשרים: אריתמיה, היפרטרופיה חדרית ואוסטאופניה.
- פיזיולוגיה בעובר
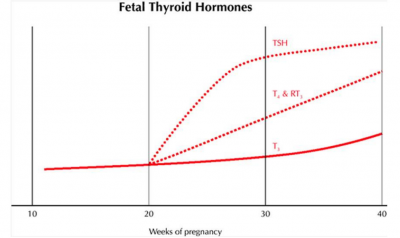
הבלוסה מתפתחת וקולסת יוד בשבועות 8-10. בשלב זה מתחיל היצור בהיפופיזה. עד שבועות 12-14 הציר בלוסה-היפופיזה מוכן. תפקוד הבלוסה מינימלי עד עליית TSH בשבוע 20 -זמן להבשלת ההיפותלמו0 והתפתחות מערכת ו0קולרית פורסלית בהיפופיזה. TSH מגיע לשיא בשבוע 28. במועד, T4 גבוה בעובר יותר מהאם. T3 ו- fT3 נמוכים, rT3 גבוה.
- הבלוטה ביילוד
30 דקות אחרי הלידה TSH מגיע לפיק וירד לרמה הבסיסית תוך 48-72 שעות. לכן נצפית עליה ב- T4 החופשי והכללי. T4 עולה אף יותר.
אחרי 3-4 שבועות המערכת נרגעת. ה- surge ב- TSH מלווה בעליית פרולקסין- לפיכך יתכן והעליה ^TSH נגרמת מעליה ב- TRH שמופרש מהתקררות התינוק.
עליית T3 אינה קשורה ^TSH אלר לחיתוך חבל הסבור. עיכוב בחיתוך יעכב גם את עליית T3. T3 שהיה גבוה בהיריון, יורד לנורמה אחרי 3-5 ימים.
congenital hypo 1:4000 : . לתינוקות נמדוד T4 נמוך ו- TSH גבוה. חשוב לטפל מוקדם. ישנה נטייה משפחתית.
אם האבחנה נעשית לפני הלידה, הזרקת אלסרוקסין למי השפיר יכולה להעלות רמת הורמוני התריס בעובר. יש לבדוק את גודל הבלוטה ב- US במקרי ריבוי מי שפיר ובנשים שטופלו בתרופות אנטיתירואיד במהלך ההיריון. אבחנה מדוייקת - כורדוצנסזיס.
ביבליוגרפיה
- Speroff 805
ראו גם
- לנושא הקודם: לידה מכשירנית - Assisted delivery
המידע שבדף זה נכתב על ידי ד"ר מאור ממן, מרכז רפואי רבין, בילינסון-השרון


 כניסה
כניסה  עקבו אחרינו בפייסבוק
עקבו אחרינו בפייסבוק