השתלות כבד - Liver transplantation
ערך זה נמצא בבדיקה ועריכה על ידי מערכת ויקירפואה, וייתכן כי הוא לא ערוך ומוגה.
| עקרונות בכירורגיה | ||
|---|---|---|

| ||
| שם המחבר | ד"ר צבי קויפמן | |
| שם הפרק | כירורגיה של הכבד | |
השתלות כבד בבני אדם מבוצעות מאז 1963. קדמו לכך שנים של ניסויים במעבדה. הראשונים שביצעו ניתוחים אלה היו שני כירורגים: T.E. Starzel בארה״ב -R. Calne באנגליה, ובמרכזים אחרים ניתחו חולים בודדים. כיום ניתוחים אלה מבוצעים בהצלחה במרכזים רבים. בתחילה לווה הניתוח בבעיות קשות ובתוצאות קטלניות. שיפורים טכניים בניתוח ובטיפול שלאחריו ובעיקר שינויים בבחירת החולים הביאו לכך שכיום נותרים בחיים 50% מן המנותחים שנה אחת לאחר ההשתלה.
מתי משתילים
הסיבה היותר שכיחה לנתח צעירים היא איטמות מולדה של דרכי המרה (biliary atresia). הסיבה היותר שכיחה לנתח מבוגרים בארה״ב היא אי-ספיקת הכבד במסגרת הצמקת האלכוהולית. בעיותיה של קבוצת חולים זו הן מרובות:
- אין טעם לשתול כבד במי שממשיך להשתכר.
- אין הצדקה לבצע ניתוח בסדר גודל כזה באדם שכבדו עדיין פעיל במידת מה, אם כי לאדם כזה סיכוי טוב יותר לעמוד בניתוח, אך גם אין טעם וסיכוי לשתול כבד במי שכבר מצוי בתרדמת כבדית, כי אז סיכויי המנותח אפסיים.
- התקופה האחר-ניתוחית אצל שתיינים רצופה סיבוכים, יותר מאשר בקבוצות אחרות של מושתלי כבד. אולם, אם הצליחו החולים להתגבר על תקופה זו והצליחו גם להיגמל, סיכוייהם לעתים טובים ביותר.
מחלת כבד קטלנית נוספת המהווה סיבה להשתלה היא דלקת הכבד הכרונית הפעילה. הבעייתיות של חולים אלה נובעת מהאטיולוגיה של מחלתם. אם מדובר בצורה האוטו-אימונית, הרי שהחולים לא יחלימו ממחלתם היסודית עקב הניתוח, והפתולוגיה שביסוד הבעיה תפגע גם בכבדם החדש. אלה שחלו בדלקת הכבד הכרונית הפעילה עקב זיהום נגיפי, עלולים להיפגע מזיהום זה גם בכבד המושתל. סכנה זו חולפת כאשר אותם חולים כבר אינם נושאים את הסימנים החיסוניים של הזיהום. דרך מעניינת להגיע למצב זה היא מתן גמא-גלובולין היפר- אימוני בשלב האנהפטי.
מחלה חיסונית אחרת העלולה, במקרים קיצוניים, להביא להשתלת כבד היא הצמקת המרתית הראשונית (primary biliary cirrhosis). גם כאן קיימת הבעיה שהגורם האטיולוגי הבלתי ידוע עלול לתקוף את הכבד המושתל. אך, מתברר כי חייהם של חולים אלה לאחר ההשתלה ארוכים וטובים יותר משל חולים דומים שלא הושתל בהם כבד.
מועמדים להשתלת כבד יכולים להיות חולים בעלי שאתות ממאירות של הכבד ודרכי המרה, אשר בהם השאת אינה ניתנת לכריתה כירורגית מוגבלת ולא נמצאה בהם עדות להתפשטות המחלה. אולם עקב שיעור החזרות הגבוה (90%-60%) של השאת, לאחר שנה, הפכה הוראה זו ללא מקובלת. מומים אחרים כמו המחלה על-שם וילסון, חסר באלפא 2 אנטי טריפסין, טירוסונמיה מולדת ומחלת אגירת הגליקוגן מסוג IV, מהווים הוראות להשתלת כבד ובוצעו בהצלחה במספר חולים. הסיבות השכיחות יותר לניתוח:
בילדים:
- ב-75% מהמקרים - איטמות (אטרזיה) של דרכי המרה ומומים מולדים אחרים.
- בשאר המקרים - מחלות דלקתיות של הכבד.
במבוגרים:
- ב-1/3 מהמקרים - צמקת פוסטנקרוטית ולפעמים דלקת כבד כרונית פעילה.
- ב-1/6 מהמקרים - צמקת מרתית ראשונית.
- ב-1/6 מהמקרים - כבדומת (הפאטומה).
- ב-1/6 מהמקרים - מחלות שונות של דרכי המרה, כגון כולאנגיטיס טרשתית וצמקת מרתית משנית.
- מעט מקרים של כולאנגיוקרצינומה (כיוון שבשאת זו הפרוגנוזה קטלנית).
מתי אין משתילים
על המנותח להיות צעיר, פחות מ-55 שנים, שאין כל אפשרות לטפל בו אלא בהשתלה, ואינו לוקה במחלה זיהומית פעילה ובמחלה ממארת חוץ-כבדית. סיכויי ההצלחה פוחתים מאוד אצל מי שאינו עומד בכל הדרישות האלה. בחולים הלוקים במחלות חדות של הכבד (כגון דלקת כבד) אין לשתול כבד. הלם, הפרעות קרישה וחסימת וריד השער מונעות השתלת כבד.
מי תורם
- כל מי שקבוצות הדם העיקריות שלו תואמות לאלו של המקבל.
- מי שאינו שתיין.
- מי שאינו חולה במחלה זיהומית או במחלה ממאירה.
- מי שבדיקות תפקודי הכבד אצלו תקינות.
- מי שאינו נושא סימנים של נגיף דלקת הכבד B.
התורם אינו חייב להימצא בסמיכות גיאוגרפית למקום ההשתלה, כיוון שטכניקות השימור מאפשרות שמירת האיבר הנתרם למשך 10 שעות ויותר. עם כל זאת נפטרים מחצית מן המועמדים להשתלת כבד לפני שנמצא תורם מתאים.
ניתוח
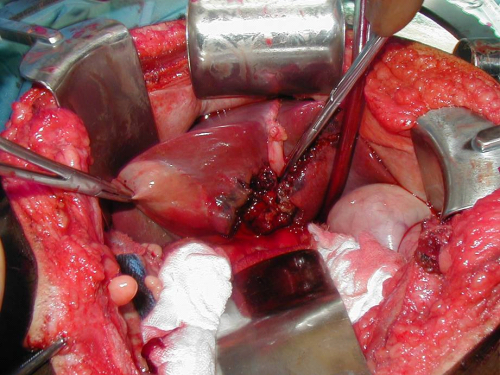
מבחינה טכנית השתלת הכבד היא ניתוח קשה הכרוך באיבוד דם רב מהוורידים הגדושים עקב יתר-לחץ-הדם הפורטלי. הכריתה בתורם מתבצעת כאשר נקבע שלחולה אין פעילות מוחית כלל (מוות מוחי). הכבד הנכרת מנותק מהליגמנטים המחזיקים אותו. כלי הדם מנותקים בגובה הווריד החלול, הווריד הפורטלי, ועורק הכבד ינותק בגובה אבי העורקים. דרכי המרה מנותקות בגובה צינור המרה המשותף. באותו הזמן מכינים את המקבל להשתלת הכבד. מבצעים מעקף של הווריד החלול התחתון על מנת שיהיה אפשר לחוסמו בזמן חיבור הווריד החלול של התורם. מבצעים השקה נוספת של הווריד הפורטלי של המקבל לווריד הפורטלי של התורם ושל עורק הכבד לאבי העורקים. את הכולדוכוס מחברים למעי הדק בצורת Roux en-y או ישירות לתריסריון.
סיבוכים בתר-ניתוחיים
הסיבוכים לאחר ניתוח זה הם רבים. במשך הניתוח החולה מאבד דם רב, כ-40 מנות בממוצע. לכן במרכזים שבהם מבצעים ניתוחים אלה יש צורך בבנק דם שיכול לספק את כמות הדם הנדרשת. איבוד הדם הרב נובע מדימומים שקשה להשתלט עליהם עקב יתר-לחץ-דם בוורידים הללו. לפעמים יש צורך להפסיק את הניתוח עקב הדימומים.
בגלל הדימומים הללו החולים חשופים לאי-ספיקה כלייתית ולאי- ספיקה נשימתית, ולכן יש לבצע ניטור קפדני אחר חולים אלה ולהנשימם מספר ימים.
פקקת של הוורידים באזורי ההשקה היא אחת הסיבות לכישלון ההשתלה ולפטירת החולים. זיהומים שכיחים בחולים אלה עקב דיכוי מערכת החיסון שלהם עוד לפני הניתוח, אך גם לאחר הניתוח עקב הטיפולים שהם מקבלים.
הבעיה הבולטת לכאורה היא הדחייה. למרבה הפלא נמצאה דחייה חריפה רק ב-20% מן המושתלים ודחייה כרונית במושתלים מועטים בלבד. את הדחייה ניתן למנוע, ואם כבר הופיעה ניתן לטפל בה בשילובים של גלובולין אנטי-לימפוציטי, אזאתיופרין, ציקלופוספאמיד, קורטיקוסטרואידים וציקלוספורין A.
סיבוך שכיח אחר היא הצהבת. לרוב אינה נגרמת מדחייה, אלא מקשיים בהשקה של דרכי המרה של הכבד הנתרם אל דרכי המרה של הכבד המקבל. זו גם הסיבה השכיחה (40%-30%) לכישלון הניתוח. שיפורים טכניים בנקודה זו תרמו רבות לשיפור תוצאות ההשתלה. סיבה אחרת לצהבת ולמות המושתלים היא חסימת דרכי המרה בחומר אמורפי סמיך, שמקורו אינו ברור (רכיבי המרה? אפיתל הצינורות?). כמובן שייתכנו סיבוכים רבים אחרים, כגון בהשקות כלי הדם, איסכמיה, זיהומים, תסחיפי (אמבוליות) אוויר וכיו״ב.
היוותרות בחיים
כבר הוזכר, כי למנותח כיום יש סיכוי של 50% להיוותר בחיים עד תום השנה הראשונה שלאחר ההשתלה. יש החיים כיום 6-5 שנים לאחר הניתוח ואיכות חייהם טובה מאוד. סיכוייהם של הילדים המושתלים טובים מסיכויי המבוגרים, אם עקב גילם ואם בגין המחלות שהביאום להשתלה.
חבלות בכבד
הכבד הינו איבר מוצק המכיל בתוכו כמות רבה של דם, דבר החושף אותו לחבלות. הכבד הוא האיבר הנפגע ביותר מחבלות חודרות של הבטן. ב-25% מהחולים שנפגעו מחבלות חודרות נמצאה פגיעה בכבד. שיעור הפגיעות בכבד מחבלות מחיצה נמוך יותר, ומגיע ל-10%-5% מקרב הנפגעים. החבלות החודרות יכולות לגרום לקרעים פשוטים במקרים של דקירה, או לחבלות נרחבות כאשר הגורם הוא קליע החודר לכבד ומשאיר אחריו תעלה נרחבת של רקמה נמקית. בחבלות מחיצה טווח הפגיעה רחב, החל מהמטומה פשוטה וכלה בריסוק של חלק מרקמת הכבד. הכבד נפגע בדרך כלל יחד עם איברים אחרים בבטן. ההיוותרות בחיים תלויה במספר האיברים שנפגעו. ככל שמספר גדול יותר של איברים נפגע - כך הפרוגנוזה גרועה יותר.
את החבלות בכבד ניתן לחלק ל-5 דרגות בהתאם לחומרת החבלה:
- דרגה 1 - לצרציה בקפסולה של גליסון.
- דרגה 2 - קרע שטחי של הפרנכימה, קרעים לא מדממים עקב דקירת סכין או חדירת קליע.
- דרגה 3 - קרע עמוק עם קרע של הקפסולה של גליסון או בלעדיו.
- דרגה 4 - ריסוק של חלק מהכבד.
- דרגה 5 - פגיעה בפרנכימה המלווה בפגיעה בווריד החלול או בוורידים ההפטיים.
תסמינים קליניים
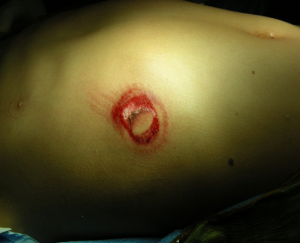
בבדיקה קלינית החולה לעתים בהלם, הבטן רגישה, במיוחד בהיפוכנדריום מימין, ולפעמים אף מלווה בסימנים צפקיים. ניתן לראות סמנים לחבלה המרמזת על אפשרות של חבלה בכבד. חבלה בבטן ימנית עליונה, המטומות בעור, פציעות וכ"ו (תמונה 3.10). כאשר קיימת המטומה סוב קפסולרית ניתן למשש גוש בבטן העליונה. הסימנים יכולים לנבוע גם מנזקים הנגרמים לאיברים אחרים בזמן החבלה.
|
|
אבחנה
במעבדה: ספירת הדם היא בעלת משמעות קטנה יחסית. ניתן למצוא ליקוציטוזיס משמעותית ללא שינויים בהמוגלובין בשלב ראשון. תפקודי הכבד אינם מראים כל פתולוגיה.
האבחנה של חולים בעלי חבלה חודרת לא יציבים מבחינה המודינמית מתבצעת בלפרוטומיה. מכיוון שחולים אלה חייבים לעבור ניתוח, אין לבצע שיטות אבחון מתוחכמות. בחולים יציבים המודינמית אפשר לבצע הדמיה על מנת לברר קיום פגיעות נוספות בבטן.
כאשר מדובר בחבלות מחיצה או חבלות חודרות בחולה יציב מבחינה המודינמית , וקיים חשד לחבלה בכבד, שיטת האבחון הראשונית היא:
- אולטרה-סאונד – הינה בדיקת חובה בכל טראומה המגיעה למיון (FUST)- בבדיקה זו נועדה לענות על השאלה האם יש או אין נוזל בחלל הבטן והיכן. מלבד זאת בחבלות כבד אפשר להדגים את הכבד החבול, ולאבחן קרעים בו. ניתן להדגים נוזל חופשי בצפק. אפשר לראות חבלות נוספות כמו חבלות בטחול, בלבלב, בכליות ועוד.
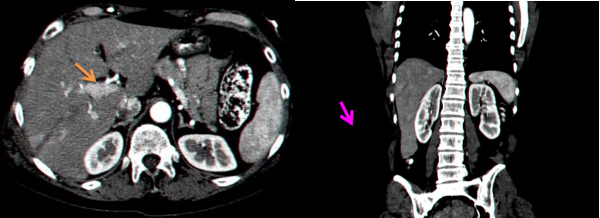
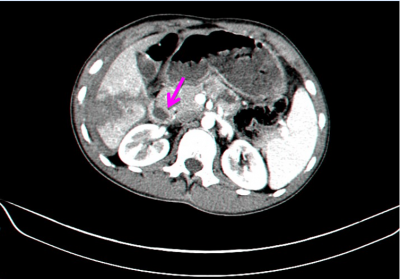
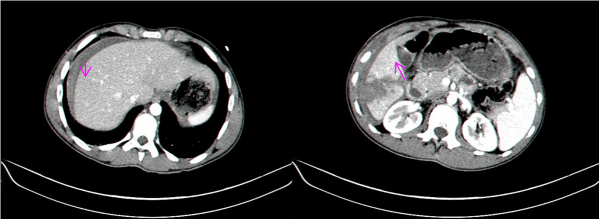
- טומוגרפיה ממוחשבת - בדיקה זו יכולה להראות את היקף הנזק ומיקומו. בדיקה זו אפשר לבצע בחולים שהם יציבים המודינמית, והיא בדיקת הבחירה (תצלום 7.10 ). ניתן להדגים גם דימום פעיל מהכבד על ידי הדגמת דליפה של חומר ניגוד באזור החבלה (תצלום 8.10)
|
|
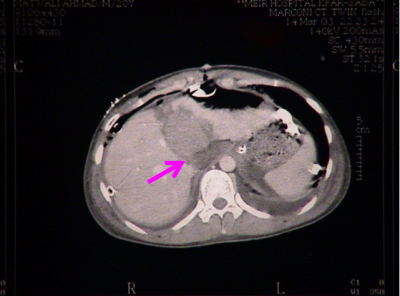
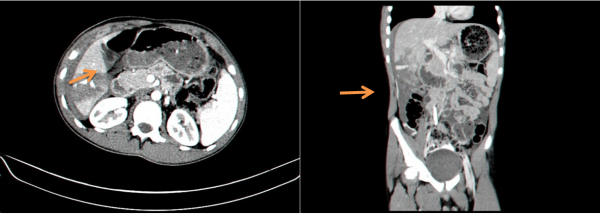
בנוסף ב-CT אפשר לראות גם פגיעות באיברים אחרים (תצלום 9.10) כולל כלי דם (תצלום 10.10(.
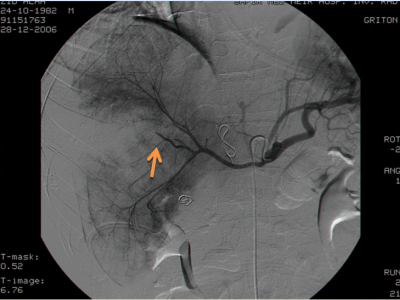
- אנגיוגרפיה סלקטיבית של עורק הכבד, העורק המזנטרי העליון ועורק הטחול נותנת אינפורמציה ישירה על מקום הקרע וגודלו (תצלום 11.10).
- בצילום בטן סקירה ניתן לראות לפעמים הרמה של הסרעפת מימין, נוזל בפלאורה או שברים של צלעות מצד ימין.
- ניקור צפקי בשיטה המקובלת. אם נמצא דם בחלל הצפק יש לאשפז את החולה בטיפול נמרץ למעקב קפדני.
- המיפוי יכול להראות קרעים בכבד ודימומים.
טיפול
חולים עם חבלה בכבד שהם יציבים המודינמית וללא עדות לדמם פעיל באחת משיטות ההדמיה, יטופלו שמרנית ביחידה לטיפול נמרץ. הטיפול יכלול: מתן נוזלים ודם, מתן חמצן, ולעיתים קרובות אף הנשמה מלאכותי. הטיפול הנשמתי נדרש מכיוון שחולים אלה נוטים לפתח ARDS ולעיתים קרובות החבלה הבטנית מלווה גם בחבלה (קונטוזיה) ריאתית. מעקב קפדני על המערכת ההמודינמית כולל: מעקב אחר שינויים בלחץ הדם, שינויים בדופק, כמות השתן, וכן כמויות הנוזלים הנדרשים כדי לשמר יציבות המודינמית. פצועים המראים סימנים של קיפוח המודינמי או דורשים כמות רבה של נוזלים ודם על מנת לשמר את היציבות ההמודינמית לאורך זמן, הם חולים המועמדים לטיפול ניתוחי. אם נפלה ההחלטה לנתח, יש להכין את החולים במידת האפשר על ידי תיקון מנגנון הקרישה (פלסמה וגורמי קרישה במידת הצורך), לשמור על חום גופו של החולה, להנשים את החולה כבר בטיפול נמרץ, להכין חזה בטן לפתיחה כירורגית, להכין ציוד להדמיית דרכי המרה במהלך הניתוח ואמצעים לקירור החולה בזמן הניתוח.
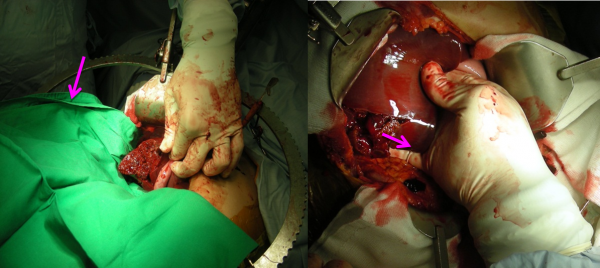
חולים שאינם יציבים המודינמית יועברו לחדר ניתוח, כאשר כל תהליכים ההחייאה והייצוב ייעשו בחדר הניתוח במקביל להכנה לניתוח ובזמן הניתוח. המגמה הראשונה בניתוח היא להפסיק את הדימום במהירות, וזאת במטרה לאפשר לפעולות ההחייאה המבוצעות במקביל לייצוב הפצוע. כדי להשיג הפסקת דימום מהכבד יש תחילה לבצע packing של איזור הכבד על ידי מפיות בטן ולגרום ללחץ מספיק על הכבד שזה יפסיק לדמם. במקביל יש לבצע בקרת נזקים בבטן ולאתר פגיעות נוספות בחלל הבטן. על המרדים, במקביל לפעולות ההחייאה, לנטר באופן קבוע את חום גופו של המנותח, את ערכי ה-pH בדמו ואת תפקודי הקרישה שלו. חולים המראים נטיה לירידה בחום הגוף ולירידה ב- pH, נוטים לפתח DIC קליני, ולכן זה השלב בו יש לבצע את המינימום הנדרש להפסקת הדימום, לסגור את הבטן ולהעביר את החולה לטיפול נמרץ לשם ייצובו מחדש וחימומו. במידה והדימום מהכבד עדין לא נשלט, הדרך המהירה ביותר להשיג שליטה היא שיטת ה-packing שצוינה וניקוז חלל הבטן. משאירים את המפיות הבטן שהוכנסו בלחץ סביב הכבד סוגרים את הבטן עם המפיות בפנים. לאחר ייצובו של הפצוע בטיפול נמרץ הוא מוחזר לחדר ניתוח בניסיון נוסף להשתלט על הדימום. בניתוח מפיות הבטן יוצאו בזהירות ובמידה והדימום פסק יבוצעו פעולות ניקוז מיטת הכבד, יטופלו נזקים אחרים מחוץ לכבד והחולה יוחזר לטיפול נמרץ (תמונה 4.10 ).
במידה והחולה לאחר הוצאת מפיות הבטן ממשיך לדם וניתן לזהות את הגורם יש לנתח את הכבד כאשר שלושת העקרונות המנחים הם: 1. סילוק הרקמה הנמקית. סילוק הרקמה הנמקית הוא חובה, מכיוון שרקמה זו היא מקור לזיהומים ולמורסות בכבד, וכמו-כן היא גורמת לפגיעה מאוחרת בכלי הדם ולדימומים מאוחרים. בקליעים חודרים יש לבצע unroffing של התעלה, או כריתה של סגמנט או אף אונה של הכבד (תמונה5.10).
- המוסטזה קפדנית. ההמוסטזה מתבצעת על-ידי קשירה ישירה של כלי דם ומרה. לפעמים יש להשתמש בחומרים כמו אביטן העוזרים לקרישת הדם. בחתכים שטחיים אפשר לתפור את הכבד. בחתכים עמוקים אין לסגור את שולי הכבד מעל, מכיוון שיכולה להיווצר שם המטומה גדולה אשר בהמשך עלולה להתפתח למורסה בגלל החיידקים המתרבים בה. לכן קרעים מסוג זה יש להשאיר פתוחים ולבצע בהם המוסטזה קפדנית. בחבלות נרחבות של הכבד, על מנת להשתלט על הדימום, יש לבצע קוכריזציה של התריסריון ולשחרר את ה-hepatoduodenal ligament, ובעזרת לחץ לסגור את עורק הכבד ולהקטין את הדימום. ניתן גם לשים וסקולר קלם על הליגמנט ההפטודאודנלי ולסגור על-ידי כך את הווריד הפורטלי יחד עם העורק ההפטי. ניתן להמשיך בחסימת הפדיקל הווסקולרי בטמפרטורה רגילה במשך 20 דקות, ואז יש לשחרר את הקלם למספר דקות ושוב לסגור. כאשר מקררים את החולה ל- 30 מעלות ניתן להמשיך בטכניקה זו עד 60 דקות. טכניקה זו נקראת הטכניקה על-שם Pringel. אם הדימומים הם בחלק האחורי של הכבד יש לשחררו מהליגמנטים המחברים אותו לסרעפת ועל-ידי כך מתאפשרת גישה לכל חלקי הכבד, מלבד ה-bare area ולאזור הוורידים ההפטיים. אפשר לקשור את העורק ההפטי, אם עקב כך פוחת הדימום והכבד עצמו אינו נפגע. כאשר קושרים את העורק ההפטי או את הענף הימני שלו יש גם לבצע כולציסטקוטומיה, מכיוון שאספקת הדם לכיס המרה היא בלעדית מעורק כיס המרה, שהוא ענף של העורק ההפטי הימני. אחת הפגיעות הקשות בכבד היא קרע של הוורידים ההפטיים. הגישה אליהם קשה, דורשת הרחבת החתך אל החזה, פתיחת בית החזה, חיתוך הסרעפת וסגירת הווריד החלול מתחת לכבד ומעליו, באזור הפריקרדיום. בחסימה זו אפשר להמשיך כ-20 דקות ואז יש לפתוח למספר דקות, אחרת תהיה ירידה בתפוקת הלב, עקב הצטברות של דם בגפיים התחתוניים. כיום יש המבצעים סגירה של הווריד החלול מעל מקלעת הצליאק, חושפים את הווריד במיטת הכבד שלו ומכניסים דלף פנימי בין חלקי הווריד דרך הארטריום הימני, ובכך מאפשרים טיפול בוורידים ההפטיים ללא חסימה של הווריד החלול.
- ניקוז החלל הצפקי. בגמר ההמוסטזה יש להשאיר נקז גדול, על מנת לשאוב את התוכן המצטבר, ולמנוע היווצרות מורסות בכבד ובצפק.
- שאלה חשובה, שנשארה עדיין פתוחה, היא האם יש להכניס נקז-T לדרכי המרה של חולים אלה, על מנת להקטין את הלחץ בדרכי המרה, ובכך להקטין את דליפת המרה מהשוליים הפגועים. נמצא שפרוצדורה זו בחיות אינה מורידה את הלחץ בדרכי המרה ואינה מקטינה את הדלף ועלולה לגרום נזק לכולדוכוס, במיוחד לחולים בעלי כולדוכוס עדין.
סיבוכים בתר-ניתוחיים
זיהומים - שכיחות הזיהומים בחולים לאחר חבלה בכבד גבוהה מאוד. אלה יכולים להיות זיהומים בתוך הכבד (intrahepatic), מעל הכבד - סובפרניים (subphrenic), מתחת הכבד (subhepatic), דלקת הצפק וזיהומים בפצעים. הקפדה על שטיפה טובה של חלל הצפק טרם סגירתו ושימוש באנטיביוטיקה מונעת (פרופילקטית) מקטינים את שיעור הסיבוכים הללו.
סיבוכים במערכת הנשימה - שכיחים אף הם בחולים בעלי חבלה נרחבת, אשר זקוקים לעתים להנשמה ממושכת, עקב הופעת תסמונת המצוקה הנשימתית של המבוגר (ARDS).
דימומים - דימומים משניים מאוחרים, עקב נקרוזות בכבד, הם סיבה שכיחה לתמותה מאוחרת של החולים ולירידה בתפקוד הכבד.
אי-ספיקת כליות - אי-ספיקה כלייתית עקב טובולר נקרוזיס, שכיחה בעקבות ירידה בזילוח (פרפוזיה) הכלייתי בזמן החבלה והדימום. הטיפול במקרים אלה הוא שמרני. פגיעות במערכת העיכול - חולים בעלי חבלות בכבד נוטים לפתח כיבי דחק (stress ulcers) ודימום ממערכת העיכול. על מנת למנוע מאורעות אלה יש לתת לחולים תרופות מקבוצת האומפרזול המורידות את הפרשת החומצה בקיבה על ידי עיכוב משאבת המימן.
אי-ספיקת כבד - אי-ספיקת כבד לאחר חבלה היא נדירה ומופיעה כסיבוך של מחלות זיהומיות אחרות. המוביליה חבלתית - בחבלה חודרת עמוקה של הכבד, כאשר לא קושרים את כלי הדם והמרה, נוצר במשך הזמן קשר בין כלי הדם והמרה וכלי המרה מתחילים להתמלא בדם ובקרישים. התמונה הקלינית אינה מופיעה מיד אלא 4-3 שבועות לאחר החבלה ומתבטאת בכאבים עוויתיים, בצהבת קלה ובמלנה או בהמטמזיס. במעבדה ניתן למצוא עלייה ברמת הבילירובין, עלייה ברמת הפוספטזה האלקלית ועלייה בריכוז ה-SGOT. האבחנה נקבעת בעיקר על-ידי ארטריוגרפיה דרך עורק הכבד, אולם גם בדיקות כמו כולאנגיוגרפיה או ספלנופורטוגרפיה יכולות לעזור. הטיפול כרוך בכריתה מחדש של האזור שנפגע וקשירה קפדנית של כלי הדם והמרה. ביצוע של כולאנגיוגרפיה וארטריוגרפיה תוך-ניתוחית עוזרים בקביעת מיקום הפגיעה. פרטים אודות הטיפול ראה בסעיף על המוביליה.
טיפול
טיפול באנטיביוטיקה מונעת, הנשמה בלחץ חיובי, טיפול בתרופות מקבוצת האומפרזול המורידות את הפרשת החומצה בקיבה על ידי עיכוב משאבת המימן. והזנת-על או תמיסות בעלות ריכוז סוכר גבוה, וניטור קפדני, יקטינו את שכיחות הסיבוכים הללו.
פרוגנוזה
שיעור התמותה כתוצאה מחבלה בכבד ירד משמעותית בשנים האחרונות ועומד על 10%. שיעור התמותה של חולים שנפגעו מדקירות סכין פחת ל-3%-2%. לעומת זאת שיעור התמותה עקב חבלות מחיצה חמורות של הכבד נשאר גבוה - 30%.
ראו גם
- לנושא הקודם: כריתות כבד
- לנושא הבא: כיסית אכינוקוקית - Echinococcus cyst
- לתוכן העניינים של הפרק
- לתוכן העניינים של הספר
- לפרק הקודם: כירורגיה של הלבלב
- לפרק הבא: כירורגיה של הטחול
המידע שבדף זה נכתב על ידי ד"ר צבי קויפמן, מומחה בכירורגיה, מנהל היחידה לבריאות השד, מרכז רפואי מאיר, כפר סבא


 כניסה
כניסה  עקבו אחרינו בפייסבוק
עקבו אחרינו בפייסבוק