כאב פנטום - Phantom pain
| כאב פנטום | ||
|---|---|---|
| Phantom pain | ||
| 250px | ||
ההומונקולוס מתאר את ייצוג האיברים בשטחי קליפת המוח התחושתית
| ||
| ICD-10 | Chapter G54.6 {{{2}}}.{{{3}}} | |
| ICD-9 | 353.6 | |
| יוצר הערך | ד"ר ארנולד שטיין | |
| אחראי הערך | ||
לערכים נוספים הקשורים לנושא זה, ראו את דף הפירושים – כאב
המונח "פנטום" (Phantom) מתייחס לחלק הקטוע של הגפה, אשר אינו קיים עוד בגוף. תופעת הפנטום (Phantom Phenomena) תוארה כבר במאה ה־16 על ידי Ambroise Pare, שתיאר חיילים המתלוננים על תחושה בחלקים החסרים של הגפיים לאחר קטיעתם. בשנת 1871 קיבץ Mitchel את מכלול התופעות שחוו חולים לאחר קטיעות, וטבע את המושג "גפת פנטום" (Phantom limb).
אפידמיולוגיה
שכיחות כאבי הפנטום בספרות נעה בין 2–80 אחוזים[1]. אולם, ממחקרים אפידמיולוגיים אחרונים עולה כי המספרים גבוהים יותר (60–80 אחוזים): במחקר רטרוספקטיבי (Retrospective) בחולים עם קטיעות טראומטיות קרביות, נמצא כי שכיחות כאבי הפנטום עומדת על 78 אחוזים[2]. בעבודה פרוספקטיבית (Prospective) נוספת, שנעשתה בקטועי גפיים על רקע מחלות כלי דם, נמדדו שכיחויות של 78 אחוזים בכאבי פנטום ו-51 אחוזים בכאבים גרמיים בחצי השנה שלאחר הניתוח לקטיעת הגפה[3].
כאבי פנטום נוטים להפוך לכאבים ממושכים: בעבודה פרוספקטיבית שנערכה על 58 חולים, נמדדו תחושות כאב ב-72, 65 ו-59 אחוזים מהחולים בתקופות של שבוע, שישה חודשים ושנתיים לאחר הניתוח, בהתאמה[4]. עם זאת, תדירות ההתקפים ועצמתם יורדות באופן משמעותי עם השנים: כמחצית מהחולים מדווחים על כאבים קלים בלבד, וחלקם אף על העלמות הכאב לחלוטין, כחמש שנים לאחר הקטיעה[1],[5].
בילדים, מהלך המחלה מתון יותר: שכיחות כאבי הפנטום בילדים ומתבגרים לאחר קטיעה, ניתוחית או טראומתית, היא כ-48 אחוזים; בילדים עם חסר גפה מולד השכיחות עומדת על כ-3.7 אחוזים בלבד[6].
בניגוד לדעה הרווחת, לפיה כאבי פנטום מוגבלים לגפיים בלבד, כאבים אלו יכולים להופיע לאחר כריתה של איברים נוספים: הנפוצה ביותר היא התפתחות תופעת הפנטום לאחר ניתוח לכריתת שד. כ-50 אחוזים מהנשים יפתחו תחושת פנטום בשד (Phantom breast sensation) וכ-20 אחוזים יסבלו מכאב. כאב פנטום באזור פי הטבעת נפוץ בכ-15 אחוזים מהחולים לאחר כריתת פי הטבעת. מצבים נוספים בהם נצפתה תופעת הפנטום כוללים: ניתוח לכריתת תוספתן, עקירות עיניים ועקירות שיניים.
אטיולוגיה
במסגרת מספר מחקרים שנערכו, נעשה ניסיון לבדוק האם קיים קשר בין גיל, מין, סיבת הקטיעה ועוצמת הכאבים טרם הקטיעה לבין כאבי הפנטום. הספרות הרפואית בנושא אינה חד משמעית, מאחר שרוב המחקרים מצביעים על כך שככל הנראה, אין השפעה למין החולה, לגילו או למצב בריאותו ולסיבת הקטיעה (טראומטית, צבאית או ניתוחית)[1],[7],[8], על תופעת כאבי הפנטום. עם זאת, כאב פנטום שכיח יותר בחולים עם קטיעה דו-צדדית, ובחולים שהקטיעה נעשתה אצלם במיקום פרוקסימלי (Proximal, קריבני) יותר בגפה[9].
לא ברור עדיין האם עוצמת הכאב טרם הניתוח מהווה גורם סיכון לפיתוח כאב פנטום[4],[10],[11]: באחת העבודות הפרוספקטיביות, שנעשתה על חולים שעברו קטיעה על רקע פתולוגי (Pathological) של כלי דם, נמצא קשר בין כאב הפנטום לבין הכאב לפני הניתוח רק בבדיקות שלאחר שבוע ולאחר שלושה חודשים, אך לא לאחר תקופה של שישה חודשים[11].
בנוסף, תוארו מקרים בהם חולים דיווחו על כאב פנטום שהיה דומה מאוד באופיו ובמיקומו לכאב שהיה להם טרם הניתוח. ברוב המקרים, הדמיון בין הכאבים התקיים רק בתקופה המידית שלאחר הקטיעה[4],[11]. בעבודה פרוספקטיבית שנעשתה על 54 חולים, 42 אחוזים מהם טענו לדמיון בין כאב הפנטום לכאב הקודם; אולם, לאחר ניתוח הנתונים של מאפייני הכאב, לא נמצא כל הבדל בין הקבוצה שטענה שיש זהות בכאבים לזו שתיארה כאב שונה מזה שנחווה טרם הניתוח. ממצא זה מצביע על השפעה חזקה של הזיכרון ושל סיבות נפשיות על האופן שבו חולים מאפיינים את הכאב בהמשך[11].
תופעות הפנטום וכאב הפנטום יכולים להיות מושפעים גם מגורמים סביבתיים ונפשיים. תוכנית שיקום יעילה או שימוש בתותב יכולים להפחית את הכאב. לעומת זאת, שינויים במזג אוויר, גירוי חיצוני של הגדם, לחץ נפשי, מתח ופעולות אוטונומיות (Autonomic) כמו מתן שתן יכולים להוות גורם גירוי לעצמה מוגברת של התקף כאב (טבלה 1).
| Genetic predisposition |
| Anxiety / emotional distress |
| Attention / distruction |
| Urination / defecation |
| Other disease - cerebral hemorrhage, prolapsed intervertebral disc |
| Weather change |
| Touching the stump |
| Use of prosthesis |
| Spinal anesthesia |
| Rehabilitation |
| Treatment |
המנגנונים העומדים מאחורי תופעת הפנטום
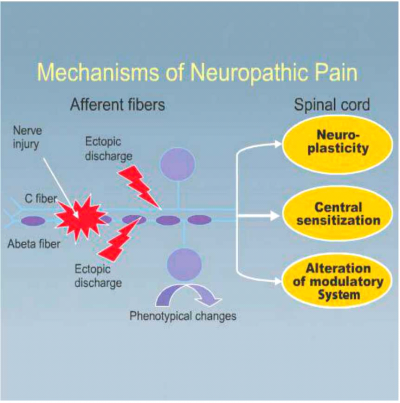
המנגנונים העומדים בבסיס תופעת הפנטום וכאב הפנטום הם מסובכים ואינם מובנים במלואם. מעדויות ניסיוניות וקליניות, ברור שקיימת מעורבות משולבת של גורמים במערכת העצבים ההיקפית ובמערכת העצבים המרכזית- כלומר הן בחוט השדרה והן במוח[1][12][13], לאחר חיתוך סיבי העצב המוליכים תחושת כאב (סיבי C ו- Aδ), נוצרות הסתעפויות ופקעות בקצוות החתוכים, הנקראות נוירומות (Neuromas).
נוירומה היא פקעת של קצה עצב קטוע, הרגישה ביותר לכל מגע, גירוי ולחץ. נוירומות אלו, המופיעות בקצות הגדם, מהוות מקור לפעילות חשמלית אקטופית ולא מתוכננת לאורך העצב. פעילות זו מושרית על ידי גירויים מכניים וכימיים בגדם, ומקורה בריבוי תעלות נתרן חדשות, המופיעות בנוירומה ולאורך העצב לאחר קטיעה. שינויים דומים מתרחשים גם בתאים בשורש הגנגליון האחורי (Dorsal root ganglion), אשר מציגים דפוס דומה של פעילות חשמלית אקראית ורגישות יתר לגירויים מכניים וכימיים.
הקשה על נוירומה או גירוי שלה יכולים לעורר כאב עז בגדם ובפנטום. הזרקת Lidocaine (חסם תעלות נתרן) לנוירומה יכולה לחסום כאב זה. בנוסף, קיים קשר למערכת העצבים הסימפטטית (Sympathetic): העצבים התחושתיים C ו-Aδ, שאינם רגישים כלל לקטכולאמינים (Catecholamines), מפתחים רגישות ל- Norepinephrine לאחר טראומה או פגיעה; הזרקת Norepinephrine לגדם או עלייה בפעילות הסימפטטית עקב מתח גורמים להגברת הכאב.
קיימות עדויות המצביעות על יחס הפוך בין דרגת החום של הגדם לעוצמת הכאב. כתוצאה מריבוי פעילות אקטופית, תופרש כמות רבה של מוליכים עצביים מעוררים (Excitatory neurotransmitters) בחוט השדרה כגון: Glutamate, Aspartate וחומר Substance P) P). הפעלת קולטנים מסוג N-Methyl-D-Aspartate) NMDA) על ידי חומרים אלו תגרום לסנסיטיזציה מרכזית (Central sensitization) של הקרן האחורית בחוט השדרה. יחד עם הקטנה של פעילות מעכבת בחוט השדרה, יתקבל מצב פתופיזיולוגי אשר יבוא לידי ביטוי קליני בהרחבת שדות הקליטה של התאים בקרן האחורית, סף רגישות נמוך לכאב (Hyperalgesia), גירוי מכני וכאב אקראי והתקפי (תמונה 1).
בנוסף לשינויים פיזיולוגיים, מתרחשים גם שינויים אנטומיים רבים: למשל, שינוי המבנה ומספר המסנפים (סינפסות, Synapses) בקרן האחורית של חוט השדרה, מה שיוצר קשרים מסנפיים חדשים וירידה בפעילות המעכבת. שינויים אלו, לכשיווצרו, יהיו לרוב בלתי הפיכים.
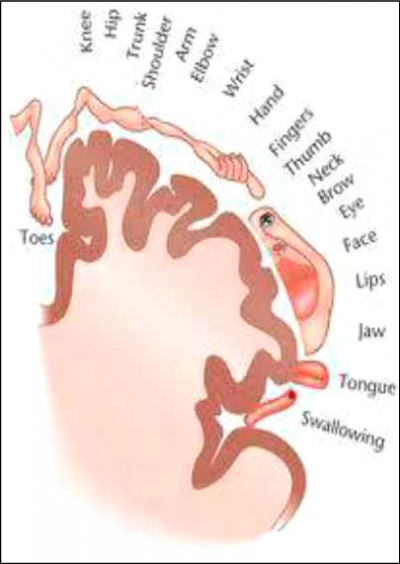
במוח קיימת תמונה ייצוגית של כל אברי הגוף (תמונה 2). האזור המייצג כף רגל, למשל, לא נעלם מיד לאחר שהרגל נכרתת, ומבחינת המוח האיבר עדיין קיים. בעקבות קטיעה ודי-אפרנטציה (De-afferentation), חלה ירידה בתשדורת האָפֶרנטית (Afferent input) מהגפה, ונוצר סידור מחדש של קליפת המוח הסומטו-סנסורית (Somatosensory cortex), של אזורים תת-קורטיקליים (Subcortical) ושל התלמוס. באופן זה משתנה הייצוג הקורטיקלי של איברים שונים: למשל, נצפתה תזוזה של הפה לכיוון היד הקטועה, שאיבדה את התשדורת האָפֶרנטית (Afferent input). קיים קשר בין גודל הסידור מחדש בקליפת המוח לבין עוצמת הכאב.
תאוריות אחרות, המנסות להסביר את מנגנון תופעת הפנטום, שמות דגש על תופעת חוסר העיכוב (Disinhibition) במערכת העצבים המרכזית ועל גורמים פסיכולוגיים והתנהגותיים.
קליניקה
תופעת הפנטום כוללת שלושה מופעים קליניים:
- כאב בגדם
- תחושות הפנטום
- כאב פנטום
כאב בגדם (Stump pain)
כאב בגדם קיים אצל כל החולים לאחר הקטיעה, ולרוב חולף תוך מספר שבועות. ב-5–20 אחוזים מהחולים הכאב נשאר והופך לממושך. זהו כאב חד, עוויתי, דוקר ושורף ומלווה לעיתים בקפיצות בלתי-רצוניות של הגדם. הסיבות העיקריות לכאב זה הן: זיהום בגדם, אספקת דם ירודה, בליטות עצם ונוירומות בקצה הגדם. כאב בגדם וכאב פנטום לעיתים קרובות מצומדים: מעל מחצית החולים עם כאבי פנטום סובלים גם מכאבים בגדם[14]. מניעת הכאב כוללת טיפול מתאים בגדם והתאמת תותבת נוחה.
תחושת פנטום (Phantom sensation)
כמעט כל החולים לאחר קטיעה חווים את התחושה שהחלק החסר של הגפה עדיין קיים. החוויות יכולות להיות מאוד אמיתיות, עם תחושות של מגע, חום, לחץ, עקצוץ, גודל וצורה. שכיחות מאוד הן תחושת תנועה של הגפה או האצבעות החסרות, ותנוחות מוזרות ומעוותות של הגפה. הפנטום יכול להיות רפה ותלוי בצד הגוף, יכול להיות מקובע ומכווץ, או להימצא בתנוחה מעוותת שלעיתים דומה לתנוחה בה היה האיבר לפני הקטיעה[15].
תופעה נוספת היא קיצור הפנטום (Telescoping), כאשר עם הזמן הקצוות של הפנטום מתקרבים לגדם ונעלמים בתוכו. קצות הגפיים, כפות הידיים והרגליים, האצבעות וחלקים נוספים עם ייצוג גדול יותר בקליפת המוח הסומטו-סנסורית, מורגשים יותר. תופעה זו היא סימן טוב, מאחר שהיא מלווה בשכיחות ובעוצמה נמוכים יותר של כאבי פנטום (תמונה 3).
כאב פנטום
כאב פנטום הוא כאב ותחושות מכאיבות (דיסאסטזיה, Dysesthesia), המורגשים בחלק החסר של הגפה הקטועה. קיים קשר הדוק בין כאב הפנטום, תחושת הפנטום וכאב בגדם. לרוב, הכאב מתחיל מיד לאחר הניתוח או בימים הראשונים לאחריו: כ-50 אחוזים מהחולים מתחילים לסבול מכאבי פנטום כבר ביממה הראשונה, ועד 75 אחוזים יסבלו מכאב תוך מספר ימים. בחלק קטן מהחולים יכולה הופעת הכאב להשתהות למספר שבועות או חודשים לאחר הניתוח, ובפחות מ-10 אחוזים מהם יופיע הכאב לאחר שנה.
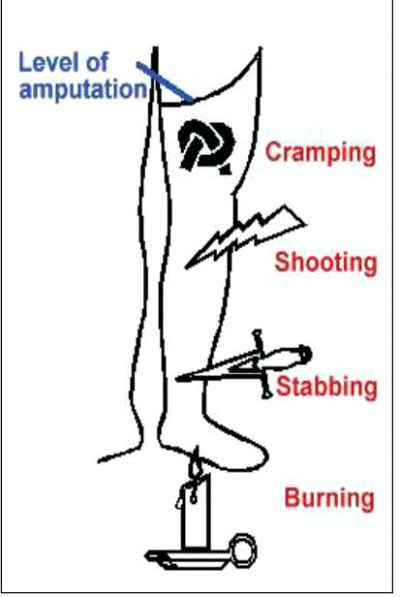
הכאבים מופיעים על פי רוב לסירוגין, אך במיעוט מהחולים הם יכולים להיות קבועים. התקפי הכאב נמשכים מספר שניות, מספר דקות או אף שעות, ויכולים להופיע מספר פעמים ביום או במרווחים של מספר ימים או שבועות. אופי הכאב דומה לכאב עצבי (Neuropathic pain) ומרבית החולים מתארים אותו ככאב יורה, דוקר, מוחץ, מפלח, עוויתי, צובט ושורף (תמונה 4).
במקרים רבים ניתן למצוא בגדם נקודות הדק (Myofascial trigger points) שמגע בהן משרה כאב. מרבית החולים חשים את הכאב באזורים הדיסטאליים (Distal, רחיקני) של הגפיים - בכפות הידיים והרגליים ובאצבעות והבהונות. אזורים אלו הם בעלי עצבוב צפוף במיוחד, ובעלי ייצוג קורטיקלי גדול יותר[12].
אבחנה
טיפול
כאב פנטום הוא אחד הכאבים העקשניים ביותר לטיפול: למרות מגוון רחב של ניסיונות ושיטות שדווחו, ההצלחה,על פי הספרות, מועטה, ופחות מ-10 אחוזים מהחולים מגיעים לכדי ריפוי מלא. בנוסף, אין מסקנות או מוסכמות באשר ליעילותם של טיפולים שונים, והדיווחים על הצלחה הם נקודתיים בלבד; ככל הנראה, טיפול משולב ואגרסיבי באמצעים תרופתיים, התערבויות פולשניות וטיפולים פסיכולוגיים וקוגניטיביים מהווה את הדרך היחידה להשגת תוצאה טיפולית שתאפשר שיפור בתחושת הכאב ובאיכות החיים למטופלים.
שכיחותו הגבוהה של כאב הפנטום, ויעילותם הנמוכה של הטיפולים המקובלים בכאב זה, הופכים את הטיפול בחולים אלו לאתגר קשה ומסובך.
פרוגנוזה
טיפולים תרופתיים
היות שכאב פנטום מוגדר ככאב ממקור עצבי, שהמנגנון הפתופיזיולוגי והקליניקה שלו דומים לאלו של כאבים ממקורות עצביים אחרים, עיקרי הטיפול התרופתי נצמדים להנחיות הטיפוליות בכאב עצבי. בבסיס הטיפול התרופתי נמצאות תרופות נוגדות דיכאון (Antidepressants), תרופות נוגדות פרכוס (Anticonvulsants), אופיואידים, אופיואידים מלאכותיים (כגון: Tramadol) ואנטגוניסטים (Antagonists) לקולטן ל-NMDA.
נוגדי דיכאון
נוגדי דיכאון הם תרופות הבחירה בטיפול בכאב בעל גוון עצבי. מנגנון הפעולה שלהן כולל עיכוב קליטה מחדש של מוליכים עצביים, המעכבים Noradrenaline ו-Serotonin במערכת העצבים המרכזית. השפעות נוספות של חלק מהתרופות בקבוצה זו הן: חסימה חלקית של תעלות הנתרן ותעלות הסידן. נוגדי דיכאון טריציקליים (Tricyclic antidepressants) כגון Elatrol) Amitriptyline) ותרופות חדשות מסוג SNRI (Serotonin–Norepinephrine Reuptake Inhibitor) כגון Duloxetine או Venlafaxine, נמצאו יעילות מאוד בטיפול בתסמונות כאב ממקור עצבי.
ההשפעה נוגדת הכאב מושגת במינון נמוך בהרבה מזה הנחוץ לטיפול בדיכאון: 150-25 מיליגרם (מ"ג) ליממה של Amitritpyline לטיפול בכאב, לעומת 150–300 מ"ג לטיפול בדיכאון. ההשפעה המרדימה של תרופות אלו תורמת לשיפור איכות השינה; ההשפעה נוגדת הדיכאון רצויה אף היא, שכן אחוז ניכר מהחולים עם כאב ממושך סובלים מדיכאון.
נוגדי פרכוסים
תרופות נוגדות פרכוסים (Antiepileptic) מפחיתות את הפעילות והירי האקטופי בעצב הפגוע על ידי חסימת תעלות נתרן, ומדכאות התפתחות של סנסיטיזציה (Sensitization) על ידי חסימת תעלות סידן תלויות מתח (Voltage dependent Calcium channels) ועל ידי עיכוב שחרור של מוליכים עצביים מעוררים.
התרופה הידועה והוותיקה ביותר היא Tegretol) Carbamazepine). תרופות נוספות הן: (Depalept) Valproic acid, Lamotrigine ו-Topiramate. תרופות חדשות ונפוצות הן: Gabapentin ו-(Pregabalin (Lyrica. התרופות נמצאו יעילות ובעלות תופעות לוואי מעטות בהשוואה לתרופות ישנות יותר מקבוצת נוגדי הפרכוסים, ועל כן סבילות יותר. טיטור (Gabapentin (Titration הוא איטי: נעשה במשך 4–8 שבועות, עם העלאת מינון הדרגתית של בין 3,600-600 מ"ג ליממה. לעומתה, ה-Lyrica ניתנת לטיטור מהיר יותר במינונים של 75–300 מ"ג, פעמיים ביום; ההשפעה נוגדת הכאב מושגת כבר כעבור שבוע או שבועיים מתחילת הטיפול.
אופיואידים - Opioids
האופיואידים משתמשים במנגנונים טבעיים של הגוף לצורך שיכוך הכאב. מנגנוני דיכוי הכאב בגזע המוח משפיעים על אזור עיבוד הכאב דרך המסילות העצביות היורדות, באופן ישיר ובאמצעות שחרור Noradrenaline ו-Serotonin בקרן האחורית בחוט השדרה. הליגנדים (Ligands) הטבעיים המופעלים הם אנדורפינים (Endorphins), אנקפלינים (Enkephalins) ודינורפין (Dynorphin).
קיימים שלושה סוגים מרכזיים של קולטנים לאופיואידים: δ, μ ו-κ. קישור של אופיואידים לקולטנים אלו גורם לדיכוי השחרור של מתווכים עצביים מעוררים, כגון חומר P (Substance P) וחומצה גלוטמית (Glutamate), מקצה העצב שלפני הסינפסה, ודיכוי הדה-פולריזציה (Depolarization) בעצב שאחרי הסינפסה.
כאשר מתחילים טיפול באופיואידים צריך לדעת שהתגובה לטיפול, הן מבחינת ההשפעה נוגדת הכאב והן מבחינת תופעות הלוואי, היא מאוד אישית. בשל מתאר פרמקוקינטי (Pharmacokinetic) ופרמקודינמי (Pharmacodynamic) שונה של התכשירים השונים, יש חולים שיגיבו טוב יותר לתרופה מסוימת מאשר לתרופה אחרת מאותו הסוג. לכן, כשמתגלה חוסר יעילות או ירידה ביעילות טיפול מסוים, יש צורך להעלות את המינונים או להחליף לתרופה אחרת עם מינון אקוויאנלגטי (Equianalgesic). לאופיואידים שונים סבילות צולבת (Cross tolerance) לא מלאה ולכן חלק מהחולים יהנו יותר מ-Oxycodone או מ-Methadone בהשוואה ל-Morphine. שיטת טיפול זו נקראת: "Opioid rotation".
הטיפול באופיואידים הוא המבוסס ביותר והיעיל ביותר: נמצא שתוספת של אופיואיד לתרופות נוגדות דיכאון ונוגדות פרכוסים מורידה את שכיחות הכאבים מ-60 אחוזים ל-30 אחוזים שנתיים אחרי הקטיעה[16]. לעומת זאת, הזלפה תוך-ורידית של Ketamine (NMDA antagonist), נמצאה יעילה לזמן קצר בלבד.
בעבודה אחת דווח שטיפול בהזרקה פרינויראלית (בצמוד לעצב-Perineural) של (Etanercept (Enbrel,שהוא נוגד TNFα, גרם לשיפור בחמישה מתוך שישה חולים מבחינת כאב, תפקוד ומצבם הפסיכולוגי[17].
תרופות רבות נוספות נוסו במשך שנים, אך רובן ללא יעילות מוכחת.
טיפולים פולשניים
הרדמה אפידורלית סביב ניתוח וחסימות של עצבים מספקים הפוגה והטבה בכאב רק בתקופה המידית שלאחר הניתוח. לא נמצאה השפעה של הזרקות אלו מעבר לטווח המידי. לעומת זאת, הזרקת Phenol לנוירומה מסתמנת כיעילה מאוד במרבית החולים, עם תופעות לוואי מועטות בלבד[18].
ניסיון טיפול בגלי רדיו (Pulsed radiofrequency) לנוירומה או לשורש הגנגליון האחורי דווח במספר חולים עם תוצאות משתנות.
כמו כן, טיפול באלקטרודה לגירוי חוט השדרה (Spinal cord stimulation) נמצא יעיל בשישה מתוך תשעה-עשר חולים, עם הקלה משמעותית בכאב לתקופה העולה על שנתיים[19].
התערבויות ניתוחיות כמו כריתת עצב (Neurectomy) או Stump revision (בדיקה מחודשת של הגדם) יכולות להיות מועילות בחולים עם בעיה בגדם או באלו בעלי נוירומות גדולות. התערבויות כירורגיות נוספות הדגימו תוצאות מאכזבות, ורובן לא נמצאות יותר בשימוש בטיפול בכאבי פנטום.
פרוגנוזה
דגלים אדומים
ביבליוגרפיה
- ↑ 1.0 1.1 1.2 1.3 1.4
- ↑
- ↑
- ↑ 4.0 4.1 4.2
- ↑
- ↑
- ↑ שגיאת ציטוט: תג
<ref>לא תקין; לא נכתב טקסט עבור הערות השוליים בשםהערה9- ↑ שגיאת ציטוט: תג
<ref>לא תקין; לא נכתב טקסט עבור הערות השוליים בשםהערה10- ↑ שגיאת ציטוט: תג
<ref>לא תקין; לא נכתב טקסט עבור הערות השוליים בשםהערה11- ↑ שגיאת ציטוט: תג
<ref>לא תקין; לא נכתב טקסט עבור הערות השוליים בשםהערה12- ↑ 11.0 11.1 11.2 11.3 שגיאת ציטוט: תג
<ref>לא תקין; לא נכתב טקסט עבור הערות השוליים בשםהערה13- ↑ 12.0 12.1
- ↑ שגיאת ציטוט: תג
<ref>לא תקין; לא נכתב טקסט עבור הערות השוליים בשםהערה15- ↑
- ↑
- ↑
- ↑
- ↑
- ↑
קישורים חיצוניים
המידע שבדף זה נכתב על ידי ד"ר ארנולד שטיין, מנהל היחידה לטיפול בכאב, המרכז הרפואי וולפסון, חולון


 כניסה
כניסה  עקבו אחרינו בפייסבוק
עקבו אחרינו בפייסבוק