כולנגיוקרצינומה - Cholangiocarcinoma
ערך זה נמצא בבדיקה ועריכה על ידי מערכת ויקירפואה, וייתכן כי הוא לא ערוך ומוגה.
| כולנגיוקרצינומה | ||
|---|---|---|
| Cholangiocarcinoma | ||
| ||
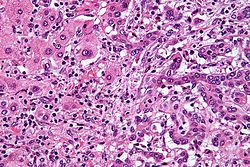
Micrograph of an intrahepatic cholangiocarcinoma (right of image) adjacent to benign hepatocytes (left of image). H&E stain.
| ||
| ICD-10 | Chapter C 22.1 | |
| ICD-9 | 155.1
, 156.1 |
|
| MeSH | D018281 | |
| יוצר הערך | ד"ר חני ישועה, פרופ' רן אורן 
|
|
כולנגיוקרצינומה הינו גידול ממאיר שמקורו מהתמרה ממאירה של הכולנגיוציט, תא האפיתל המצפה את צינורית המרה. גידול זה הינו גידול הכבד השני בשכיחותו. בשנים האחרונות נצפתה עליה בשכיחות הגידול בארצות המערב. מדובר בגידול אגרסיבי עם שרידות ממוצעת של פחות מ-24 חודשים. הגידול מוגדר על פי מיקומו בעץ המרתי, יתכן גידול תוך כבדי או גידול חוץ כבדי. הגידול החוץ כבדי מחולק לגידול פריהילרי או מרוחק, על פי מיקומו בעץ המרתי. גידול פריהילרי מוגדר כגידול הנמצא עד 2 ס"מ מהפיצול של צינור המרה המשותף וידוע גם בשם גידול קלאצקין (Klatskin tumor). גידול מרוחק פוגע בחלק האמצעי או המרוחק של צינור המרה הראשי.
אפידמיולוגיה
שכיחות הגידול שונה בארצות שונות. השכיחות הגבוהה ביותר הינה באסיה והנמוכה ביותר באוסטרליה. שכיחות הגידול הינה 10-15% מגדולי הכבד. שכיחות הגידול בארה"ב היא 1/100000 כאשר גם שם השכיחות משתנה בהתאם לקבוצה אתנית עם שכיחות גבוהה יותר בקרב היספנים ונמוכה יותר בקרב אפרו-אמריקאים. בשנים האחרונות חלה עליה בתמותה מכולנגיוקרצינמוה תוך כבדית, שיעור של 4% לשנה, ללא שינוי בתמותה מכולנגיוקרצינומה חוץ כבדית. ממצאים חדשים של השנים האחרונות מרמזים שכולנגיוקרצינומה תוך וחוץ כבדית הינם גידולים שונים מבחינה ביולוגית, עובדה היכולה להסביר את השינוי מבחינה אפידמיולוגית בשכיחות המחלה, גורמי הסיכון ושעורי התמותה.
אטיולוגיה
גורמי הסיכון לפתח כולנגיוקרצינומה מתחלקים לגורמי סיכון הקשורים למערכת המרה וכאלו שאינם קשורים למערכת המרה.
- גורמים סיכון הקשורים למערכת המרה
- גורם הסיכון השכיח ביותר להתפתחות הגידול הוא דלקת דרכי מרה טרשתית ראשונית ((Primary sclerosing cholingiris (PSC). שכיחות התפתחות כולנגיוקרצינומה בחולים עם דלקת דרכי מרה טרשתית היא 5-15%. הסיכון לפתח הגידול גבוה בעיקר בשנתיים וחצי הראשונות מהאבחון.
- אבני מרה תוך כבדיות – הסיכוי לפתח כולנגיוקרצינומה בחולים עם אבני מרה תוך כבדיות עומד על 10%, בעוד של-70% מהחולים עם כולנגיוקרצינומה יש גם אבני מרה תוך כבדיות.
- לחולים עם מומים של דרכי המרה כמו מחלה על שם קרולי ומחלה פיברופוליציסטית מולדת יש סיכון של 10-15% לפיתוח הגידול.
- אדנומה או פפילומה של דרכי המרה.
- זיהומים פרזיטריים כגון שיסטוזומה ג'פוניסום (Shistosoma japonicum), קלונורכיס סינסיס (Clonorchis sinesis) או אופיסתורכיס ויוריני (Opisthorchis viverrini), וחיידקים כגון סלמונלה טיפי (Salmonella typhi).
- בעיות דרכי מרה נוספות-כריתת כיס מרה-במספר מחקרים נמצא קשר בין המחלה לסיכון מוגבר להתפתחות כולנגיוקרצינומה, באחרים לא. לגבי שחמת בילארית ראשונית לא הצליחו להוכיח באופן ברור קשר.
- גורמי סיכון שאינם קשורים למערכת המרה והכבד
- קרצינוגניים כימיקליים דוגמת חומרי ניגוד להדמיה.
- אלכוהול –צריכה של מעל 80 גרם אלכוהול ליום הוכחה כקשורה לסיכון מוגבר להתפתחות כולנגיוקרצינומה.
- מחלת כבד פרנכימטית כרונית-שחמת מכל סיבה שהיא. דלקת כבד אלכוהולית, המוכרומטוזיס ומחלת הכבד השומני שאינה עקב צריכת אלכוהול. בשנים האחרונות רבו הראיות שיש קשר בין זהום בצהבת נגיפית מסוג B וCלשכיחות מוגברת של כולנגיוקרצינומה.
- מחלות בדרכי העיכול כמו דלקת לבלב כרונית, כיב בתריסריון ומחלת מעי דלקתית (IBD).
- השמנה, סוכרת ועישון נחקרו בשנים האחרונות כמעלות סיכון להתפתחות כולנגיוקרצינומה.
תסמינים
מבחינת אנמנזה המטופל יתלונן על צהבת, צואה בהירה, גרד, ירידה בתאבון ואובדן משקל וכאבי בטן ימנית עליונה. מעבדתית נראה רמות גבוהות של בילירובין . צהבת הינה הסימן השכיח ביותר של סרטן בדרכי המרה .צהבת תתגלה מאוחר בגידולים תוך כבדיים ופריהילריים. האבחנה המבדלת רחבה וכוללת היצרות שפירה של דרכי מרה, גדולים ממאירים של כיס מרה ולבלב וכולנגיטיס טרשתית ראשונית.
אבחנה
אמצעי ההדמיה כמו סונר, סיטי וMRI מוגבלים מבחינת היכולת שלהם לאבחן הגדול.
MRCP - יכולת אבחון של גדולים תוך כבדיים עם רגישות של כ86% וספיציפיות של 98%.
כיוון שמדובר בהדמיה לא חודרנית אין יכולת לדגום רקמה.
ERCP - מדגים היטב את צינוריות המרה ומאפשר לקיחת דגימה (דגימה ציטולוגית – רגישות נמוכה, ספיציפיות של כמעט 100%). שיטות אבחנה חדשות היכולות להחליף ציטולוגיה –DIGITIZED IMAGE ANALYSIS,בה מודדים כמות DNA בגרעין התא כולל המורפולוגיה ופזור הכרומטין ובדיקת FISH לגילוי שינויים כרומוזומליים. בנוסף ניתן להשתמש בERCP להשתלת תומכן על מנת להקל על צהבת.
ביומרקרים - קיימים מספר ביומרקרים שעוזרים להגיע לאבחנה . הבעיה שהביומרקרים סובלים מרגישות וספיציפיות נמוכים.
המרקר הגידולי בו משתמשים לרב הוא הCA 19-9. הבעיה שרמה גבוהה של CA19-9 תיתכן גם בגדולי לבלב וקיבה, בשחמת מרתית ראשונית, בכולנגיטיס וגדולים גינקולוגיים.
הרגישות והספציפיות לאבחנת כולנגיוקרצינומה בחולים עם כולנגיטיס טרשתית ראשונית הינה 79% ו98% בהתאם עם CUTOFF של 129 יחידות למ"ל.
טיפול
הטיפול מתבסס על טיפול כירורגי (כריתה מקומית, השתלת כבד), טפול פוטודינמי, רדיוטרפיה וטיפול תרופתי.
טיפול כירורגי
הטיפול היעיל היחיד הוא טיפול כירורגי רדיקלי, אולם ניתוח רדיקלי אפשרי רק ב40% מהחולים כיוון שהמחלה בד"כ מתגלית בשלבים מאוחרים.
STAGING- פותחה חלוקה מיקרוסקופית לSTAGING של כולנגיוקרצינומה תוך כבדית, בעוד שערכו מוגבל בגידולים חוץ כבדיים.
בחולים אלו גם קלסיפיקציה לפי TNM הינה בעל ערך מוגבל.
STAGING קליני חשוב לפני החלטה ניתוחית וכוללת ברור לגבי התפשטות פרוקסימלית ודיסטלית של הגידול, מעורבות כלי דם ונוכחות גרורות. הערכה זו יכולה להתבסס על דופלר-סונר, סיטי, MRI או EUS. ל-FDG-PET רגישות של כ-65% לגלוי גרורות.
הטיפול בגידול תוך כבדי מקומי הוא כריתת סגמנט או אונה כבדית עם אחוזי חיות לאחר 5 שנים של כ22-44%. התפשטות לכלי דם או בלוטות למפה מורידה אחוזי חיות.גם ללא התפשטות מקומית יש אחוזים גבוהים של חזרת הגידול.
- היבטים מיוחדים של חולים עם כולנגיטיס טרשתית ראשונית וכולנגיוקרצינומה
- הגידול נוטה להופיע במספר מקומות ולא מופיע כגידול בודד.
- סיכון מוגבר להופעת גידול חדש.
- חולים עם כולנגיטיס טרשתית ראשונית נמצאים בסיכון מוגבר להתקפי כולנגיטיס חוזרים ולכולנגיוקרצינומה חוזר במידה ומתבצעת השקה בין דרכי המרה למעי (BILIARY ENTERIC ANASTOMOSIS).
- החולים סובלים בד"כ ממחלת כבד בסיסית מתקדמת.
כיום נשקלות אפשרויות השתלת כבד כטיפול בחולים עם כולנגיטיס טרשתית וכולנגיוקרצינומה.
טיפול פוטודינמי
ניתן להציע לחולים שאינם מועמדים לטיפול כירורגי. הטיפול לבד או עם השתלת תומך מתאים להקלת סימנים.לאחרונה הופיעו מספר פרסומים גם לגבי רדיוטרפיה לגידול פריהילרי.
טיפול תרופתי
הטיפול הכימוטרפי המקובל ביותר הוא 5FU, עם תוצאות מאכזבות למדי.
טיפולים נוספים שנוסו – GEMCITABINE, שילוב של 5FU עם ציספלטין ואפירוביצין.
שילובים נוספים – CAPECITABINE+OXALPLATIN או ציספלטין.
טיפולים ביולוגיים נמצאים כעת במחקר.
לסיכום
מדובר במחלה קשה ביותר, המגיבה לטיפול רק אם נמצאה בשלב מאוד מוקדם, ומכאן חשיבות הערנות לקיומה והגלוי המוקדם בקבוצות סיכון.
ביבליוגרפיה
- Gatto M, Alvaro D. New insights on cholangiocarcinoma. World J Gastrointest Oncol. 2010 Mar 15;2(3):136-45
- Gatto M, Alvaro D. Cholangiocarcinoma: risk factors and clinical presentation. Eur Rev Med Pharmacol Sci. 2010 Apr;14(4):363-7. Review
- Cardinale V, Semeraro R, Torrice A, Gatto M, Napoli C, Bragazzi MC, Gentile R, Alvaro D. Intra-hepatic and extra-hepatic cholangiocarcinoma: New insight into epidemiology and risk factors. World J Gastrointest Oncol. 2010 Nov 15;2(11):407-16
- Zografos GN, Farfaras A, Zagouri F, Chrysikos D, Karaliotas K. Cholangiocarcinoma: principles and current trends. Hepatobiliary Pancreat Dis Int. 2011 Feb; 10(1):10-20
המידע שבדף זה נכתב על ידי ד"ר חני ישועה, שרותי בריאות כללית, היחידה לרפואת משפחה מחוז תל-אביב יפו; פרופ' רן אורן, מנהל המכון לגסטרואנטרולוגיה ומחלות כבד, המרכז האוניברסיטאי הדסה, ירושלים


 כניסה
כניסה  עקבו אחרינו בפייסבוק
עקבו אחרינו בפייסבוק