כיסית של הלבלב - Pancreatic cyst
הופניתם מהדף כיסיות הלבלב לדף הנוכחי.
עקרונות בכירורגיה
מאת ד"ר צבי קויפמן
| עקרונות בכירורגיה | ||
|---|---|---|

| ||
| שם המחבר | ד"ר צבי קויפמן | |
| שם הפרק | כירורגיה של הלבלב | |
ראו גם – כיסית מדומה של הלבלב - Pancreatic pseudocyst
- כיסיות אמיתיות
- מלידה
- בודדות או מרובות - מוגבלות ללבלב
- מחלה רב-כיסתית יחידה או מרובה (Polycystic disease)
- מחלה לייפתית-כיסתית (Fibro-cystic disease)
- כיסית דרמואידית (Dermoid cyst)
- נרכשת
- כיסית אצירה (Retention cyst)
- כיסית טפילית
- כיסית נאופלסטית
- אדנומה כיסתית פפילרית (Papillary cyst adenoma)
- אדנו קרצינומה כיסתית (Cyst adenocarcinoma)
- טרטומה כיסתית (Cyst teratoma)
- מלידה
- כיסית מדומה של הלבלב - Pancreatic pseudocyst
- בתר-דלקתית
- בתר-חבלתית
- קרצינומה משנית
- אידיופתית
כיסיות הלבלב נחלקות לאמיתיות ולמדומות (פסאודוציסטות), שהן משניות לדלקת הלבלב. הכיסיות האמיתיות הן משלושה סוגים:
- מלידה (Congenital cysts)
- כיסיות אצירה (Retention cysts)
- שאתות כיסתיות (Tumor cysts)
השאתות הכיסתיות הן כ-10% מכלל הכיסיות של הלבלב ומופיעות בשתי צורות:
- ציסטאדנומה
- ציסטאדנוקרצינומה
הציסטאדנומה נחלקת לשתי קבוצות: האחת בעלת מהלך שפיר לחלוטין, והאחרת מתאפיינת במעבר בולט לממאירות. כמו-כן נבדלים שני סוגים אלה במבנם ההיסטולוגי. הקבוצה הראשונה נקראת שאת מיקרוציסטית. היא עשירה בגליקוגן ומאופיינת במהלך שפיר. השנייה נקראת ציסטאדנומה רירית (Mucinous cystadenoma), ובה קיימת ממאירות סמויה או גלויה. בצורה המיקרוציסטית נמצאות כיסיות קטנות מאוד, בעלות ציפוי קובייתי (קובואידלי), התאים עשירים בגליקוגן, וכמות הריר (מוצין) מועטה. בדרך כלל אין יצירת פפילות. במוצינוס ציסטאדנומה נמצאות כיסיות גדולות בעלות ציפוי של אפיתל עמודי, העשיר במוצין, דל בגליקוגן ויוצר פפילות- IPMN (ראה בהמשך).
הכיסיות המדומות של הלבלב (Pseudocysts of the pancreas) שכיחות יותר מהכיסיות השאתיות. הן מופיעות עקב הצטברות נוזל באמתח הפדר (Lesser sac), אחרי דלקת לבלב חדה. הכיסיות המדומות מתפתחות גם בדלקת כרונית של הלבלב. התפתחותן איטית, בחלק הרחיקני של צינור חסום, מלווה בכאבים ממושכים ובגוש בבטן. כיסיות לבלב מדומות הן הסיבוך השכיח ביותר של מחלות לבלב דלקתיות. בשל שיעור נמוך של שתיינות באוכלוסייה קטן מספר מקרי כיסיות הלבלב המדומות בישראל. אולם, גם דלקות לבלב חדות - על רקע אבני מרה, חבלה בבטן, ניתוחי בטן או בלא כל סיבה ידועה - עלולות להסתבך בכיסיות לבלב מדומות.
הצטברויות הנוזלים סביב הלבלב שכיחות לאחר התקפי דלקת חדה (Acute peripancreatic collections) הן בלא קיר מגביל ברור ונספגות עצמונית במרבית המקרים. נמק חללי-מרכזי (Central cavitary necrosis), המודגם בטומוגרפיה ממוחשבת כנגע מותחם עם צפיפות נמוכה, נובע מנמק אזורי של רקמת הלבלב ואינו מכיל נוזל. לעומת זאת, כיסיות לבלב מדומות הן הצטברויות מותחמות של מיצי לבלב, המוקפות על-ידי קופסית העשויה רקמת חיבור ואיברים סמוכים. עקב העדר אפיתל בקופסית הן נקראות כיסיות לבלב מדומות (Pseudocyst).
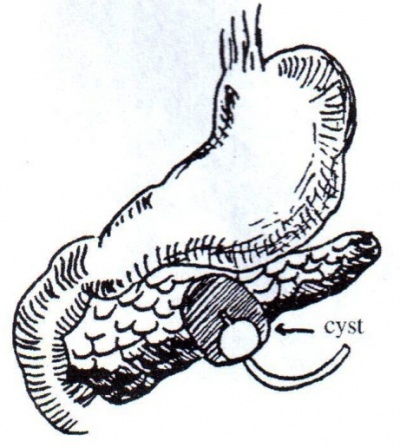
המנגנון המדויק המביא ליצירת כיסיות לבלב מדומות אינו ברור דיו, אך מקובל להניח, שיש שני תהליכים הגורמים להתהוות שני סוגים שונים של כיסיות לבלב מדומות. הראשון מלווה בהתקף של דלקת לבלב חדה וכולל הצטברות מיצי לבלב ופעילות עיכול עצמי (Autodigestion) באזור שמסביב הלבלב. השני מתפתח בחולים הלוקים בדלקת לבלב ממושכת הכוללת היצרות צינוריות לבלב ראשיות. הלחץ הגבוה הנוצר בצינוריות מביא להתבקעות מקומית הכוללת דליפה אזורית של מיצי לבלב ויצירת כיסיות לבלב מדומות. התהליך הראשון עלול לגרום לכיסיות לבלב מדומות גם בלוקים בדלקת לבלב כרונית, שבהם מחמירה המחלה. המיקום האופייני לכיסית מדומה מוצג באיור 20.9.
תסמינים קליניים
השאתות הכיסתיות פוגעות יותר בצעירים ובנשים. הכיסיות שכיחות יותר בגוף הלבלב ובזנבו. שאתות אלה יכולות להיות אי-תסמיניות במשך שנים רבות, ולפיכך הן מתגלות לא-פעם במקרה, בניתוח מסיבה אחרת או בנתיחה. לחלופין, הן עלולות לגרום לחץ מקומי, שביטוייו עלולים להיות:
- כאבי בטן
- אי-נוחות ברום הבטן
- חסימת מערכת העיכול עקב לחץ על איברים סמוכים
- צהבת חסימתית
- פקקת וריד הטחול עם יתר לחץ-דם שערי
- גוש ברום הבטן (לעתים)
הכיסית המדומה של הלבלב יכולה להיות אי-תסמינית, או מלווה בכאבי בטן, בחוסר תיאבון ובירידה במשקל. ברוב החולים יש סיפור של דלקת לבלב חדה או כרונית, או חבלה לבלבית קודמת. בבטן ימושש גוש.
האבחנה המבדלת בין כיסיות מדומות לשאתיות מסתמכת על סיפור של דלקת לבלב חדה באחרונה, עדות לדלקת לבלב כרונית, חבלה בטנית או אלכוהוליזם במקרים של כיסיות מדומות. העדר נתוני רקע אלה בעת גילוי כיסית בלבלב יתמוך באבחנה של כיסית שאתית.
אבחנה
האבחנה הטרום-ניתוחית נעשית על-ידי שילוב שיטות רנטגניות ובדיקות על-שמע (אולטרה-סאונד).
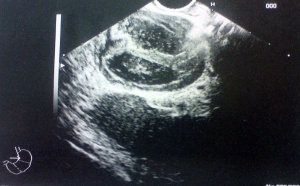
- אולטרה-סאונד - בדיקת חשובה בכיסיות של הלבלב. הבדיקה בעזרת גלי אולטרה-סאונד עשויה לקבוע את מיקומו המדויק של הגוש ולהצביע על אופיו החלול, במקרי מוצינוס ציסטאדנומה (תצלום 17.9).
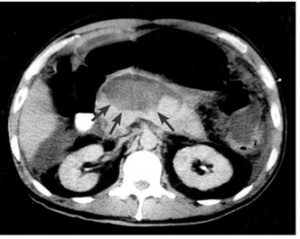
- טומוגרפיה ממוחשבת - הבדיקה השנייה בחשיבותה מאפשרת הדגמה של השאת ומיקומה (תצלום 18.9).
| תצלום 18.9: מימין -כיסית אמיתית בזנב הלבלב החצים מצביעים על גבולות הכיסית. משמאל - טומוגרפיה ממוחשבת מראה כיסית מדומה (פסוידוציסטה) מרכזית מדממת. | |
|---|---|
- אנגיוגרפיה - בחולי ציסטאדנומה מיקרוציסטית תודגם שאת לבלבית עשירה בכלי דם. לעומת זאת בחולי מוצינוס ציסטאדנומה כלי הדם מועטים, עקב גודל החללים הכיסתיים.
- בדיקות הבריום מראות דחיקה של איברי הבטן החלולים, ומצביעות על מיקום הפתולוגיה באזור הלבלב.
- המראה בניתוח - המוצינוס ציסטאדנומה מאופיינת במראה של גוש גדול ורב-לשכתי, המכוסה בקופסית דקה המוקפת ורידים גדולים ומורחבים.
- במעבדה - ערכי העמילאז בסרום ובשתן מוגברים או תקינים.
- ERCP מדגים את צינור הלבלב והקשר שלו לציסטה.
טיפול
טיפול בשאתות כיסתיות
הגישה הטיפולית חייבת להיות שונה בחולים הלוקים בציסטאדנומה מיקרוציסטית, שזו מחלה שפירה, ובחולי מוצינוס ציסטאדנומה, שזו מחלה ממארת בעלת פרוגנוזה טובה יחסית. אם בניתוח נקבעת אבחנה של ציסטאדנומה גליקוגנית, על המנתח לבחור ביתר כובד ראש את הטיפול המתאים. עליו לשקול את התוצאות האפשריות של ניתוח רדיקלי לנוכח התמותה הניתוחית הגבוהה המלווה ניתוחים מסוג זה והפגיעה באיכות החיים, מול הסיכון המוגבל שבהשארת שאת שפירה. לכן, הטיפול הניתוחי בציסטאדנומה גליקוגנית הוא:
- כריתת גוף הלבלב וזנבו, אם השאת ממוקמת שם.
- השקת המרירה למעי הדק במקרים של סימנים לחסימה מרתית, בנוכחות כיסית בראש הלבלב הדורשת ניתוח על-שם Whipple. אם אין סימנים כאלה, אפשר להשאיר את הכיסית במקומה.
- כריתה שלמה של השאת במקרים של מוצינוס ציסטאדנומה, שכן המחלה בעלת פוטנציאל ממאיר ופרוגנוזה טובה יחסית. כריתה היא הטיפול היחיד המאפשר ריפויו של החולה. העובדה כי שכיחות הפגיעה בגוף הלבלב ובזנבו גבוהה משיעור הפגיעה בראש הלבלב מקלה על ההחלטה בדבר טיפול ניתוחי רדיקלי.
טיפול בכיסיות מדומות של הלבלב
הגישה הקלסית לטיפול בכיסיות לבלב מדומות כללה טיפול שמרני למשך 6-4 שבועות כדי לאפשר תסוגה עצמונית או הבשלת (Maturation) דופן כיסיות הלבלב המדומות לפני הניתוח. כיסיות לבלב מדומות לא-בשלות טופלו באמצעות ניקוז חיצוני ניתוחי, ולעומתן כיסיות לבלב מדומות בעלות דופן בשלה נותחו לניקוז פנימי של הקיבה, התריסריון או המעי.
יש לתכנן את הטיפול בכיסיות הלבלב בהתאם לסוגיהן:
כיסיות לבלב מדומות סוג I - מתפתחות לאחר התקף חד של דלקת לבלב חדה (התקף ראשון של דלקת לבלב חדה על רקע אלכוהולי), ומאובחנות באמצעות בדיקת אולטרה-סאונד או טומוגרפיה ממוחשבת. דופן כיסיות הלבלב המדומות עשויה להיות בשלה או לא בשלה (4 שבועות ראשונים). קשר בין כיסיות הלבלב המדומות לצינורית הלבלב (Cyst-duct communication) נדיר ביותר, ובדיקת ERCP מדגימה צינורית לבלב סדירה. איפיונים אנטומיים-פתולוגיים אלה מאפשרים טיפול מוצלח באמצעות ניקוז מלעורי ביותר מ-90% מהחולים, ובשיעור הישנות אפסי. לא כל כיסית לבלב מדומה מסוג זה זקוקה לטיפול. כיסיות לבלב מדומות קטנות ואי-תסמיניות נעלמות עצמונית במרבית החולים, ולכן אינן בבחינת הוריה לניקוז.
ההוריות לניקוז מלעורי הן:
- כיסיות לבלב מדומות תסמיניות (לדוגמה, כאב, סימני לחץ על התריסריון או צינור מרה משותף);
- כיסיות לבלב מדומות הגדלות במהירות (באלה טמונה סכנת פריצה);
- כיסיות לבלב מדומות גדולות, יותר מ-8 ס"מ (סיכויי תסוגה עצמונית מיזעריים);
- כיסיות לבלב מדומות מזוהמות.
בעזרת שיקוף לפני הוצאת הנקז יוכח העדר קשר בין כיסיות לבלב מדומות לבין צינורית הלבלב. לעתים, קשה לברר קלינית, אם לחולים שפיתחו כיסיות לבלב מדומות לאחר התקף ראשון של דלקת לבלב אלכוהולית אין שינויים כרוניים בלבלב. ביצוע שגרתי של ERCP בכל החולים מזהה שינויים אלה ומקל על אבחנה מדויקת יותר.
כיסיות לבלב מדומות סוג II - כיסיות לבלב מדומות אלה נובעות מהתקף דלקת לבלב חדה בחולים הלוקים בדלקת לבלב כרונית (ברוב המקרים אלכוהולית). הדופן עשויה להיות בשלה. במקצת החולים יש קשר בין כיסיות לבלב מדומות לצינורית הלבלב. בדיקת ERCP מדגימה שינויים האופייניים לדלקת לבלב כרונית, אך בלא חסימת צינורית הלבלב. ההוריות לניקוז מלעורי זהות לאלה שצוינו לגבי כיסיות לבלב מדומות סוג I, והתוצאות בחולים בלא Cyst-duct communication הן מצוינות. קיום קשר עם צינוריות הלבלב מצריך זמן ניקוז ממושך יותר עד לסגירתן ולהיעלמותן של כיסיות הלבלב המדומות. אי-תסוגת כיסיות הלבלב המדומות לאחר שבועות מספר של ניקוז חיצוני היא בבחינת הוריה לניקוז פנימי ניתוחי.
ממליצים על ביצוע ERCP שגרתי בכל החולים לפני הניקוז החיצוני. קשר עם כיסיות הלבלב המדומות יתריע על זמן ניקוז ממושך. לעומת זאת, הדגמת חסימה של הצינורית תחליף את סיווגן של כיסיות הלבלב המדומות מסוג II ל- III.
כיסיות לבלב מדומות סוג III - אלה הן כיסיות לבלב מדומות המתפתחות בלא התקף חד, בחולים הלוקים בדלקת לבלב כרונית. בכל החולים יש חסימה בצינורית הלבלב המתקשרת לכיסיות לבלב מדומות. איפיונים אנטומיים אלה אינם מאפשרים הצלחה טיפולית כלשהי באמצעות ניקוז חיצוני בלבד. גם אחרי ניתוחי ניקוז פנימי, שיעור ההישנות גבוה. הטיפול בכיסיות לבלב מדומות מסוג זה מחייב התחשבות בחסימה בצינורית.
האפשרויות הטיפוליות הן: ניתוח השקה בין צינור הלבלב למעי הריק (Pancreaticojejunostomy) , כריתת לבלב חלקית או ניתוח לניקוז פנימי לאחר צנרור אנדוסקופי של החסימה. הצלחה דווחה באחרונה גם בניקוז פנימי אנדוסקופי. ERCP היא בדיקת הבחירה בחולים אלה.
שיטת ניקוז חיצוני מלעורי
הניקוז המלעורי של כיסיות לבלב מדומות מבוצע באמצעות הכוונת אולטרה-סאונד (או טומוגרפיה ממוחשבת) וכולל הכנסת נקז מסוג Pigtail אל תוך חלל כיסיות הלבלב המדומות. אין די בניקוז חד- פעמי במחט. נוזל כיסיות הלבלב המדומות מועבר למדידה של רמת העמילאז ולבדיקה לנוכחות חיידקים. הנקז נתפר לעור ונשטף פעמיים ביממה ב-10 -20 מ"ל של תמיסת מלח. הנקז מושאר עד שהניקוז דרכו פוסק (פחות מ-50 מ"ל ביממה). לפני שליפתו יש להזריק דרכו חומר ניגוד, בהכוונת שיקוף (Sinogram), כדי להוכיח תמט כיסיות הלבלב המדומות ולשלול קיום קשר עם צינורית הלבלב. קשר כזה מצריך תקופת ניקוז ארוכה יותר, ואולי אף מתן תכשיר סומטוסטטין כדי לדכא את הפרשות הלבלב.
אין להתערב כירורגית בהתפתחות של כיסית מדומה לפני השלב שבו דופן הכיסית המדומה בשלה - כ-6 שבועות מתום האירוע החריף. במקרים של כיסית מדומה שבהם המתינו יותר מ-6 שבועות, עלה שיעור הסיבוכים מכיסית הלבלב. לפיכך, כיסית הקיימת יותר מ-6 שבועות יש לנתח. יש קבוצה קטנה של חולים שבהם נדרשת התערבות דחופה. ההוריות להתערבות דחופה מסוכמות להלן:
- כיסית הגדלה קלינית או עדות אולטרהסונוגרפית – מחשש לקרע
- כאבים חדים ודלקת הצפק
- חסימות מעי
- התמגלות הכיסית - מורסה
- קרע של הכיסית
בחולים אלה יש לבצע ניקוז חיצוני בלבד.
בכיסית כרונית אפשר לטפל על-ידי:
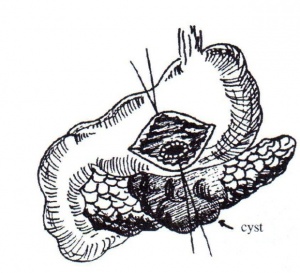
- כריתה - מתבצעת רק לעתים רחוקות, בנוכחות כיסית מדומה קטנה, בגוף הלבלב או בזנבו, וכשהיא אינה דבוקה לאיברים אחרים (איור 21.9).
- ניקוז פנימי - הניתוח המקובל יותר, ובו מבצעים השקה של המעי לכיסית, כשאין ודאות כי התפרים ימנעו דליפה מאזור ההשקה. ההשקה העדיפה היא זו המבוצעת בחלק הנמוך של הכיסית ומאפשרת לה להתנקז בכיוון כוח הכובד. את ההשקה אפשר לבצע לקיבה או למעי.
- ההשקה לקיבה מתבצעת על-ידי פתיחת הקיבה בדופן הקדמית, ניקוב הדופן האחורית הדבוקה לכיסית ובתוך כך יצירת פתח בין הכיסית לקיבה – ציסטגסטרוסטומיה (Cystgastrostomy) (איור 22.9). יתרונותיה של שיטה זו הם במהירות ביצועה, וכן בטיחות ההשקה, שכן באופן מעשי אין צורך לסמוך על קו התפרים למניעת דלף. הרפלוקס של תוכן הכיסית לקיבה אינו גורם לסיבוכים, ואולם רפלוקס הפוך עלול לגרום להיווצרות כיבים בכיסית ולדימומים. הדימומים נובעים מחוסר יכולתו של המנתח להשתלט על כלי הדם בדופן הכיסית, מכיבים הנוצרים בכיסית או מארוזיות של כלי דם, כאשר שכיחות המיקרו-מפרצות (מיקרואנוריזמות) בדופן הכיסית היא גבוהה. בנוסף, ההשקה המבוצעת בחלק הקדמי העליון של הכיסית אינה מאפשרת ניקוז טוב של תוכן הכיסית.
 איור 22.9: ציסטוגסטרוסטומיה, Endoscopic cystgastrostomy: שיטה פולשנית זעירה ליצירת חיבור-פתח בין הקיבה לכיסית הלבלב. בעזרת ה-EUS המוחדר לקיבה מזהים את הציסטה. דרך דופן הקיבה מחדירים מחט לציסטה,דרכה מחדירים מוליך ועליו מרחיבים להגדלת הפתח. לבסוף, עם השגת הפתח הרצוי, מכניסים תומכן שישמור על הנקב פתוח.
איור 22.9: ציסטוגסטרוסטומיה, Endoscopic cystgastrostomy: שיטה פולשנית זעירה ליצירת חיבור-פתח בין הקיבה לכיסית הלבלב. בעזרת ה-EUS המוחדר לקיבה מזהים את הציסטה. דרך דופן הקיבה מחדירים מחט לציסטה,דרכה מחדירים מוליך ועליו מרחיבים להגדלת הפתח. לבסוף, עם השגת הפתח הרצוי, מכניסים תומכן שישמור על הנקב פתוח. - ציסטוג'ג'ונוסטומיה (Cystojejunostomy) - מבוצעת בשיטת Roux en-y; זרוע של מעי דק באורך של לפחות 30 ס"מ נתפרת לחלק הנמוך של הכיסית. דבר זה מאפשר ניקוז יעיל של הכיסית וכמו-כן גודל ההשקה מבטיח שהיא לא תיסגר לפני הזמן. שיטה זו היא שיטת הבחירה לניקוז של כיסיות גדולות.
- ההשקה לקיבה מתבצעת על-ידי פתיחת הקיבה בדופן הקדמית, ניקוב הדופן האחורית הדבוקה לכיסית ובתוך כך יצירת פתח בין הכיסית לקיבה – ציסטגסטרוסטומיה (Cystgastrostomy) (איור 22.9). יתרונותיה של שיטה זו הם במהירות ביצועה, וכן בטיחות ההשקה, שכן באופן מעשי אין צורך לסמוך על קו התפרים למניעת דלף. הרפלוקס של תוכן הכיסית לקיבה אינו גורם לסיבוכים, ואולם רפלוקס הפוך עלול לגרום להיווצרות כיבים בכיסית ולדימומים. הדימומים נובעים מחוסר יכולתו של המנתח להשתלט על כלי הדם בדופן הכיסית, מכיבים הנוצרים בכיסית או מארוזיות של כלי דם, כאשר שכיחות המיקרו-מפרצות (מיקרואנוריזמות) בדופן הכיסית היא גבוהה. בנוסף, ההשקה המבוצעת בחלק הקדמי העליון של הכיסית אינה מאפשרת ניקוז טוב של תוכן הכיסית.
הסיבוכים הקשים ביותר, בשתי שיטות ניקוז מעל עורי וכרורגי:
- דימומים הנובעים בעיקר מארוזיות של דופן הכיסית, כפי שהוסבר. הטיפול חייב להיות אגרסיבי, ויש להתערב מיד לעצירת הדימום.
- אלח דם
הגישה הטיפולית –הפולשנית בכיסיות הלבלב מתוארת בטבלה 5.9.
|
הניקוז החיצוני כרוך בשיעורי תמותה נמוכים, יחסית לניקוז הפנימי, אך התחלואה עקב נצור חיצוני קבוע היא גבוהה יותר. שיטת הניקוז החיצוני מומלצת לכן בחולים הלוקים במורסות, או בחולים שבהם הניקוז חייב להתבצע לפני הבשלת הדופן (איור 23.9).
ראו גם
- לנושא הקודם: חבלות בלבלב - Pancreatic trauma
- לנושא הבא: מיימת לבלבית - Pancreatic ascites
- לתוכן העניינים של הפרק
- לתוכן העניינים של הספר
- לפרק הקודם: כירורגיה של כיס המרה ודרכי המרה
- לפרק הבא: כירורגיה של הכבד
המידע שבדף זה נכתב על ידי ד"ר צבי קויפמן, מומחה בכירורגיה, מנהל היחידה לבריאות השד, מרכז רפואי מאיר, כפר סבא


 כניסה
כניסה  עקבו אחרינו בפייסבוק
עקבו אחרינו בפייסבוק