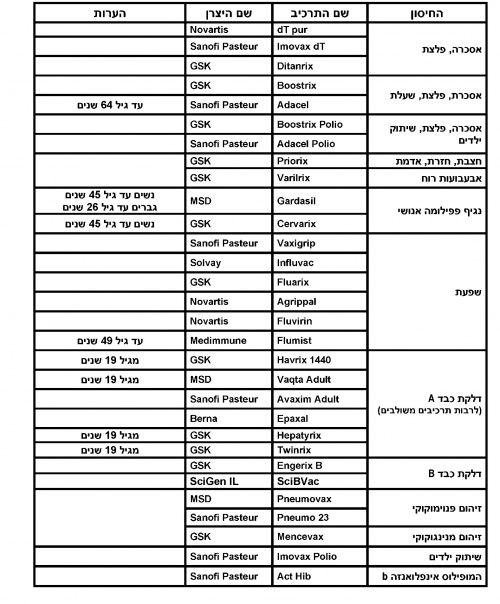
לוח החיסונים המומלצים למבוגרים 2012 - חוזר מנכ"ל
מתוך ויקירפואה
ערך זה נמצא בבדיקה ועריכה על ידי מערכת ויקירפואה, וייתכן כי הוא לא ערוך ומוגה.
|
| ||
|---|---|---|
| לוח החיסונים המומלצים למבוגרים, 2012 | ||
| תחום | חיסונים, זיהומיות, משפחה, בריאות הציבור | |
| סימוכין | משרד הבריאות - האגף לאפידימיולוגיה * תדריך חיסונים, ינואר 2012 | |
| תאריך פרסום | ינואר 2012 | |
| קבוצת גיל החיסון |
18 - 45 שנים | 46 - 64 שנים | + 65 שנים |
|---|---|---|---|
| אסכרה-פלצת/ אסכרה, פלצת, שעלת |
חיסון ראשוני כולל שתי מנות של חיסון נגד אסכרה ופלצת ברווח זמן של 6 - 8 שבועות ומנת דחף 6 - 12 חודשים לאחר המנה השנייה, מנת דחף כל 10 שנים לאחר חיסון ראשוני. מנה אחת בסדרת חיסון ראשוני / דחף רב שנתי תינתן בתרכיב נגד אסכרה, פלצת ושעלת. | ||
| חצבת, חזרת, אדמת | שתי מנות ברווח זמן של 4 שבועות [2] | ||
| אבעבועות רוח | שתי מנות ברווח זמן של 4 שבועות [3] | ||
| נגיף פפילומה אנושי | 3 מנות במועדים: 0, 2-1, 6 חודשים [4] | ||
| שפעת | מנה אחת כל שנה. [5] | ||
| דלקת כבד A | שתי מנות ברווח זמן של 6 – 12 חודשים | ||
| דלקת כבד B | שתי מנות ברווח זמן של 4 שבועות, מנה שלישית – 5 חודשים לאחר המנה השנייה. | ||
| זיהום פנוימוקוקי | 1 – 2 מנות, מנה שנייה תינתן 5 שנים לאחר מנה ראשונה [6] | מנה אחת [7] | |
| זיהום מנינגוקוקי | 1 – 2 מנות ברווח זמן של 5 שנים . [8] | ||
| שיתוק ילדים | שתי מנות ברווח זמן של 6 - 8 שבועות ומנת דחף – 6 - 12 חודשים לאחר המנה השנייה. [9] | ||
| המופילוס אינפלואנזה B | מנה אחת | ||
| מקרא | לכל האוכלוסיה | לקבוצות סיכון [10] | |
תרכיבים למתן חיסונים, 2012
קבוצות סיכון
דלקת כבד B
- עובדי מערכת הבריאות אשר עלולים להיות במגע פיסי עם חולים או הפרשותיהם.
- עובדים שעקב עבודתם נמצאים בסיכון מוגבר לבוא במגע פיסי עם חומר ביולוגי מזוהם ^HBsAg כגון: עובדי חברות קדישא המטפלים בנפטרים, סוהרים, שוטרים במחלקות מסוימות כמו, מחלקת סמים.
- צוות ומטופלים במוסדות למפגרים ובמוסדות לחולי נפש, כולל בתי ספר לחינוך מיוחד וכדומה.
- חולים המקבלים טיפול ע'^ המודיאליזה.
- חולים המקבלים לעתים קרובות עירויי דם ומוצרי דם כגון, חולי המופיליה או תלאסמיה .
- אנשים שמשתמשים בסמים בהזרקה .
- גברים המקיימים יחסי מין עם גברים .
- אנשים שאובחנו כסובלים ממחלת מין, לרבות נשאי HIV) HIV חיוביים) וחולי AIDS; אנשים שהיו להם יותר משותף אחד ליחסי מין במשך 6 החודשים האחרונים.
- כל הפונים למסגרות רפואיות המטפלות באנשים בסיכון גבוה להיות חיובי ל* HBsAg כגון, מרכזי AIDS, מרפאות מין, מרכזי גמילה, מרכזי Methadone וכדומה.
- מגעים מיניים ומשפחתיים, המצויים במשק בית משותף עם בני אדם חיוביים ^HBsAg.
- נפגעי פיגוע המוני .
- עצירים ואסירים .
- נפגעי תקיפה מינית .
- חולים הסובלים ממחלת כבד ממושכת, לרבות אלה שנדבקו בנגיף דלקת כבד C.
- נוסעים לארצות בהן שיעור ההימצאות של נשאי HBsAg גבוה ולאלו שמטרת נסיעתם כרוכה בסיכון כגון: קבלת טיפול רפואי (כולל טיפול שיניים), חשיפה לדם, יחסי מין מזדמנים וליוצאים למכה.
דלקת כבד A
- אנשים שנוסעים לארצות היפראנדמיות לדלקת כבד נגיפית A.
- אנשים בסיכון עקב הרגליהם: משתמשים בסמים וגברים המקיימים יחסי מין עם גברים.
- אנשים הסובלים ממחלת כבד ממושכת, לרבות אלה שנדבקו בנגיף דלקת כבד C.
- אנשים שנוטלים תרופות הפטוטוקסיות .
- אנשים לפני השתלת כבד (עדיף) או אחריה .
- אנשים המטופלים ע״י גורמי קרישה (clotting factors) ,הניתנים בהזרקה.
- אנשים עם חסר Glucose*6*phosphate dehydrogenase deficiency) G6PD).
- עובדי מעבדה הבודקים נגיף דלקת כבד A.
- עובדים, לרבות עובדי מעבדה, המטפלים בקופים (non*human primates).
מחלה מנינגוקוקית
- אנשים עם הפרעות בפעילות הטחול (אנטומית או תפקודית): העדר טחול כגון, congenital asplenia או אחרי כריתת טחול (functional asplenia ;(splenectomy, כגון sickle cell diseases.
מומלץ על מתן החיסון לפחות שבועיים לפני כריתת הטחול.
- אנשים עם ליקויים אימונולוגיים כגון, חסר factor H ,D ,properdins ובמרכיבי המשלים 5*9 C או 3 (terminal complement deficiency).
- אנשים עם ליקויים אימונולוגיים, כולל חיוביים ^HIV.
- נוסעים לאזורים אנדמיים או לאזורים עם התפרצות המחלה או עם סבירות גבוהה להתפרצות .
- עולים חדשים ומהגרים אחרים בהתאם למצב האפידמיולוגי בארץ המוצא.
- עובדי מעבדה שבמהלך עבודתם נחשפים לחיידקים חיים (כגון מרכז ארצי למנינגוקוקים)
זיהומים פנוימוקוקיים
- קבוצת סיכון גבוה (מומלץ על מתן מנה אחת של החיסון)
- אנשים עם מחלות ממושכות (chronic disease) כגון:
* סוכרת ומחלות מטבוליות ממושכות אחרות.
* מחלות ממושכות של לב וכלי דם.
* מחלות ממושכות של ריאות ודרכי הנשימה כגון: ברונכיטיס ממושך, שחפת, cystic fibrosis, emphysema-! chronic obstructive pulmonary disease.
* שחמת (cirrhosis), אלכוהוליזם.
* דליפת נוזל חוט השידרה (CSF leaks) עם סיכון לדלקת עוצבה חוזרת. - בני 65 שנים ומעלה, במיוחד אלה הנמצאים במוסדות.
- אנשים עם מחלות ממושכות (chronic disease) כגון:
- קבוצת סיכון גבוה במיוחד (מומלץ על מתן שתי מנות של החיסון ברווח זמן של 5 שנים)
- אנשים עם הפרעות בפעילות הטחול (אנטומית או תפקודית): העדר טחול כגון, congenital asplenia או אחרי כריתת טחול (functional asplenia ;(splenectomy כגון sickle cell diseases.
מומלץ על מתן החיסון לפחות שבועיים לפני כריתת הטחול . - אנשים עם ליקויים במערכת החיסון עקב:
* מחלה ממאירה כגון: לויקמיה, לימפומה, מחלת multiple myeloma ,Hodgkin וכל תהליך ממאיר במח העצם או במערכת הלימפטית .
* טיפול מדכא חסינות (כגון, טיפול בהקרנות, בחומרים ציטוטוקסיים). מומלץ על מתן החיסון שבועיים לפחות לפני התחלת הטיפול .
* זיהום HIV, עם או בלי סימנים קליניים .
* השתלת אברים ומח עצם [11] - מושתלי שתל שבלולי (cochlear implant).
- חולים עם תסמונת נפרוטית או אי-ספיקת כליות ממושכת וחולים שמטופלים ע'^ דיאליזה.
- אנשים עם הפרעות בפעילות הטחול (אנטומית או תפקודית): העדר טחול כגון, congenital asplenia או אחרי כריתת טחול (functional asplenia ;(splenectomy כגון sickle cell diseases.
מחלה הנגרמת ע"י Hib
אנשים בכל גיל עקב מצבים הבאים :
- הפרעה בפעילות הטחול (אנטומית או תיפקודית): העדר טחול כגון congenital asplenia או לאחר כריתת טחול; functional asplenia כגון ב- sickle cell disease. מומלץ על מתן החיסון לפחות שבועיים לפני כריתת הטחול .
- מחלת Hodgkin וממאירויות אחרות: רצוי לחסן 10-14 ימים לפני התחלת כימותרפיה או 3 חודשים ויותר לאחר סיומה .
- זיהום HIV עם או בלי סימנים קליניים .
- לאחר השתלת מח עצם .
שיתוק ילדים
- נוסעים לארצות בהן קיים סיכון להעברת המחלה .
- קבוצות בסיכון לחשיפה תעסוקתית לנגיף הפוליו :
- עובדי מעבדה, אשר עוסקים ישירות בדגימות ביולוגיות בהן עלולים להימצא נגיפי פוליו.
- עובדי בריאות.
שפעת
החיסון מומלץ לכל מבוגר, אך במיוחד לאנשים שמשתיכים לקבוצות הסיכון :
- אנשים בכל גיל עם מחלות ממושכות.
* מחלת לב וכלי דם נרכשת או מולדת, כולל מחלת לב שיגרונית
* טרשת עורקים
* יתר לחץ דם
* אי-ספיקת הלב
* קצרת הסימפונות (אסטמה)
* ברונכיטיס ממושך
* פיברוזיס ציסטי
* ברונכיאקטאזיס
* אמפיזמה
* שחפת
* סוכרת
* מחלות מטבוליות ממושכות אחרות עם נטיה מוגברת לפתח זיהומים
* מחלות ממושכות של הכליות ודרכי השתן
* מחלות מלוות דיכוי המצב האימונולוגי לרבות AIDS ומחלות ממאירות
* חולים אשר מקבלים טיפול מדכא חסינות
* חוסר דם ממושך
* בני בית של כל המפורטים לעיל - אנשים בכל גיל הנמצאים במוסד סגור או סגור למחצה, בו תנאי החיים מעודדים הפצה מהירה של הנגיף לאחר חדירתו, לדוגמה: בתי אבות, בתי חולים פסיכיאטרים.
- נשים הרות או נשים בתקופת משכב הלידה.
- עובדי הבריאות.
הערות שוליים
- ↑ החל מגיל 18 שנים.
- ↑ אנשים שנולדו לפני 1957 ואינם עובדי בריאות נחשבים מחוסנים. לאנשים שנולדו אחרי 1957 (לרבות עובדי בריאות) מומלץ לתת 2 מנות חיסון ברווח זמן של 4 שבועות. כמו כן, לעובדי בריאות שנולדו לפני 1957 מומלץ לתת מנה אחת של החיסון.
- ↑ לילידי 1993 ואילך.
- ↑ ראה פרטי רישום החיסון בעמוד הבא.
- ↑ החיסון מומלץ לכל מבוגר, אך במיוחד לאנשים שמשתיכים לקבוצות הסיכון (ראה עמוד 5-6 בהמשך). החיסון ינתן בתרכיבים מומתים בכל גיל. עם זאת, ניתן לחסן בתרכיב חי-מוחלש עד גיל 49 שנים.
- ↑ מספר המנות (1 או 2) תלוי במחלות הרקע של המועמד (ראה בהמשך "קבוצות סיכון", עמודים 3-6).
- ↑ לאדם שחוסן לפני גיל 65 שנים מומלצת מנה שניה אחרי גיל 65 שנים ואם חלפו 5 שנים לפחות לאחר מנה ראשונה.
- ↑ שתי מנות לאנשים עם חשיפה מתמשכת.
- ↑ מנת דחף אחת שנתנה אחרי גיל 18 שנים לאחר סיום סדרת החיסון נגד שיתוק ילדים בגיל הילדות, מספקת הגנה ארוכת טווח. יש לתת אותה 6 חודשים לפחות לאחר סיום סדרת החיסון. אין צורך במנת דחף אם חיסון ראשוני ניתן אחרי גיל 18 שנים.
- ↑ ראה בהמשך עמודים 3-6.
- ↑ למושתלי מוח עצם מומלץ לתת את החיסון בשתי מנות במועדים 12 ו-24 חודשים לאחר ההשתלה.


 כניסה
כניסה  עקבו אחרינו בפייסבוק
עקבו אחרינו בפייסבוק