LDL כולסטרול - LDL cholesterol
הופניתם מהדף ליפופרואטין בעל צפיפות נמוכה לדף הנוכחי.
| מדריך בדיקות מעבדה | |
| LDL כולסטרול | |
|---|---|
| LDL cholesterol | |
| מעבדה | כימיה בדם |
| תחום | פרופיל שומנים בדם |
| יחידות מדידה | מיליגרם לד"ל |
| טווח ערכים תקין | דם טבורי: (זכר) - 20-56, (נקבה) - 21-58; גיל 5 עד 9 שנים: בנים - 63–129, בנות - 68-140; גיל 10 עד 14 שנים: בנים - 64–133, בנות - 68-136; גיל 15 עד 19 שנים: בנים - 62–130, בנות - 59-137; גיל 20 עד 24 שנים: גברים - 66–147, נשים - 57-159; גיל 25 עד 29 שנים: גברים - 70–165, נשים - 71-164; גיל 30 עד 34 שנים: גברים - 78–185, נשים - 70-156; גיל 53 עד 39 שנים: גברים - 81–189, נשים - 75-172; גיל 40 עד 44 שנים: גברים - 87–186, נשים - 74-174; גיל 45 עד 49 שנים: גברים - 97–202, נשים - 79-186; גיל 50 עד 54 שנים: גברים - 89–197, נשים - 88-201; גיל 55 עד 59 שנים: גברים - 88–203, נשים - 89-210; גיל 60 עד 64 שנים: גברים - 83–210, נשים - 100-224; גיל 65 עד 69 שנים: גברים - 98–210, נשים - 92-221; גיל מעל 70 שנה: גברים - 88–186, נשים - 96–206. |
| יוצר הערך | פרופסור בן-עמי סלע |
לערכים נוספים הקשורים לנושא זה, ראו את דף הפירושים – הפרעה בשומני הדם
ראו גם – כולסטרול LDL ודיסליפידמיה - מעודכן ל-2022 - LDL cholesterol and dyslipidemia
מטרת הבדיקה
רמת כולסטרול-LDL נדרשת כחלק מפרופיל ליפידים, יחד עם רמת סך כולסטרול, HDL, וטריגליצרידים. פרופיל זה יכול להתבקש במסגרת בדיקות סקר תקופתיות של נבדקים בריאים, כחלק מבדיקות שגרה, שיכולות להתבצע מעל גיל 16 שנה אחת לשנתיים או שלוש שנים. פרופיל של ליפידים בצום יוזמן לעיתים תכופות יותר במקרים של אלה עם גורמי סיכון ידועים למחלות קרדיו-וסקולאריות, במקרים של אלה עם רקע משפחתי של מחלות לב, או במקרים של אלה עם תוצאה מוגברת של סך-כולסטרול, כדי לבחון האם זו תוצאה חריגה ומצריכה התחלת טיפול להפחתת LDL.
הרמה של כולסטרול-LDL משמשת להעריך את הסיכון לפתח מחלת לב. מכל צורות כולסטרול בדם, ה-LDL נחשבת המהותית ביותר בשקלול הסיכון העתידי למחלת לב. כיוון הטיפולים התרופתיים מתבססים בעיקר על רמות LDL, ניטור רמה זו חיוני לאחר התחלת דיאטות או פעילות גופנית סדירה, כדי להחליט האם צעדים אלה מספקים, או שמא יש צורך בהתחלת טיפול תרופתי ייעודי להפחתת רמת ליפידים בדם. ברור מאליו שכאשר מתחיל טיפול בסטאטינים או תכשירים מפחיתי LDL אחרים, ניטור רמת כולסטרול-LDL בדם מתבצע בתדירות גבוהה יותר.
אף על פי שלפי ה-AAP (האקדמיה האמריקנית לפדיאטריה) אין משמעות לביצוע בדיקה זו לילדים מתחת גיל שנתיים, יש בפירוש לשקול ביצועה לילדים הגיל שבין שנתיים עד 10 שנים, אם הם נמצאים בסיכון גבוה לפתח מחלת לב בבגרותם. מדובר בילדים עם סיפור משפחתי של מחלת לב, ילדים סוכרתיים, אלה עם לחץ-דם גבוה, עם היפרכולסטרולמיה משפחתית או ילדים שמנים.
גורמי סיכון מקובלים שקיומם מחייב ניטור רמת LDL: עישון, יתר לחץ-דם (140/90 מ"מ כספית) או גבוה מכך, רמה נמוכה של HDL (פחות מ-40 מיליגרם לד"ל), סיפור משפחתי בדרגה ראשונה של מחלת לב מוקדמת מתחת גיל 55 שנה באב או באח, ובגיל פחות מ-65 שנה באם או אחות, מחלת לב כלילית ידועה, סוכרת, השמנת יתר (BMI מעל 30 ק"ג/מ' בריבוע), היקף מותניים של מעל 102 ס"מ בגבר או למעלה מ-89 ס"מ באישה, חוסר פעילות גופנית.
בסיס פיזיולוגי
ליפופרוטאין בעל צפיפות נמוכה (LDL), הוא אחד מ-5 קבוצות עיקריות של ליפופרוטאינים, שהם על פי גודלם (מהקטן ביותר לגדול ביותר), כילומיקרונים, VLDL, IDL, LDL ו-HDL. ליפרוטאינים אלה מעבירים בדם מולקולות שומן, כולל כולסטרול. LDL מכיל באופן משקלי 80% ליפיד ו-20% חלבון, וכיוון שרמת החלבון בו גבוהה יחסית, חלקיק LDL קטן יחסית (קוטר החלקיק 21–25 ננומטר), והוא בעל צפיפות גבוהה יותר (1.006 עד 1.063 גרם למ"ל) בהשוואה לכילומיקרונים ול-VLDL. בערך 50% מהליפיד הכלול בחלקיק LDL הוא כולסטרול. LDL מרכיב כ-40-50% מכלל מסת הליפופרוטאין בבני אדם, והוא הנשא העיקרי של כולסטרול בדם, ונחשב כליפופרוטאין אֲתרוֹגֶני. ה-apoprotein העיקרי של LDL הוא apoB-100 ואכן אפו-פרוטאין זה ב-LDL מהווה כ-90-95% מכלל ה-apoB-100 בפלזמה.
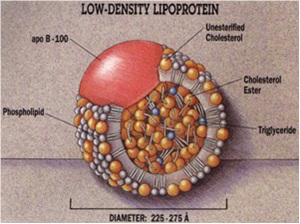
כל חלקיק LDL מכיל מולקולת חלבון apoB-100 יחידה. חלבון גדול זה המכיל 4,536 חומצות אמינו, שמשקלו המולקולארי 514 אלף דלטון, מנייד את חומצות השומן המצב מסיס בסביבה המימית של הדם. בנוסף, יש לחלקיק LDL גרעין מרכזי מאוד הידרופובי המורכב מחומצת שומן לינולאית שהיא חומצת שומן בלתי רוויה, וכן מכיל גרעין ה-LDL בערך 1,500 מולקולות של כולסטרול-אסטר. גרעין זה מוקף על ידי "קליפה" של פוספוליפידים וכולסטרול חופשי כמו גם עם עותק בודד של apoB-100. המשקל המולקולארי של LDL הוא כ-3 מיליון דלטון, אך כיוון שחלקיקי LDL מכילים מספר משתנה של חומצות שומן, ייתכנו חלקיקים שונים במסה ובגודל. רק במאה ה-21 ניתן היה לעשות מדידות מבניות של חלקיק LDL בטמפרטורת הגוף במצבו "הטבעי" על ידי שימוש באלקטרון מיקרוסקופ בתנאי קירור (cryo-EM) בשיטה עם כושר רזולוציה של Å16. להלן תמונה סכמטית של מבנה חלקיק LDL:
LDL מתחלק לשני תת-סוגים: LDL1 (או IDL) ו-LDL2, על בסיס צפיפותם ומרחק נדידתם בצנטריפוגציה בתווך מתאים. מקטע LDL בעל הצפיפות הנמוכה יותר, IDL, בעל משקל סגולי של 1.006-1.109, עשיר יותר בליפידים מאשר מקטע LDL2 שמשקלו הסגולי 1.019-1.063. השוואה של שני תת-החלקיקים LDL1 ו-LDL2, מראה ב-LDL2 העלמות הדרגתית של גליצרידים ושל apoC ו-apoE המאפיינים יותר VLDL, והעשרה ב-apoB-100 ובכולסטרול אסטר. נמצא שחלקיק ה-LDL2 הקטן והצפוף יותר פעיל יותר מבחינה מטבולית, והוא אף יותר אתרוגני מאשר חלקיק LDL הגדול יותר והצפוף פחות. יתרה מזאת, מטופלים הסובלים ממחלת לב כלילית, או שנמצאים בסיכון מוגבר למחלה זו, הם בעלי אחוז גבוה יותר של חלקיקי LDL קטנים או בינוניים בגודלם, ואכן הדו"ח NCEP ATP III מכיר בחלקיק LDL הקטן כמסוכן יותר.
הסיבה להיותם של חלקיקי LDL הקטנים מסוכנים יותר, נובעת מכך שהם מסוגלים בקלות יתר לחדור את שכבת האנדותל, שכן גודל המרווחים הנורמאליים באנדותל הוא של 26 ננומטר, כאשר קוטרם של החלקיקים הקטנים של LDL הוא 20.6-22.0 ננומטר. יש גם מתאם חיובי בין רמות מוגברות של טריגליצרידים ורמה מוגברת של חלקיקי LDL הקטנים והצפופים יותר. לעומת זאת, יש מתאם חיובי בין רמות טריגליצרידים נמוכות יותר, ורמות גבוהות יותר של חלקיקי LDL גדולים יותר ופחות צפופים.
יצירת חלקיק LDL מתרחשת בעיקר כאשר חלקיקי VLDL בתהליך קטבולי מאבדים את מרכיב הטריגליצרידים על ידי פעילות האנזים LPL או lipoprotein lipase, הם הופכים קטנים וצפופים יותר, ומכילים כמות גדולה יותר של כולסטרול-אסטר. באנשים בריאים מהווה חלקיקי כולסטרול-LDL בערך 2/3 מסך הכולסטרול בפלזמה, ואילו בנשים צעירות (מתחת לגיל המעבר) רמת LDL נמוכה יותר מאשר בגברים באותו גיל, ואך זהה לאחר המנופאוזה לרמת LDL של גברים בגיל זהה.
חלקיק LDL מעביר כאמור כולסטרול לכבד ולרקמות חוץ-הפאטיות, שם הוא מנוצל, מאוחסן או משם הוא מופרש. מעבר חלקיקי LDL לרקמות היקפיות יוצא לפועל כאשר הם נקשרים לקולטנים בזיקה גבוהה, הממוקמים על ממברנות התא הקולט, והמסונתזים על ידי תאים אלה בשעה שאלה זקוקים לכולסטרול. קולטנים אלה ממוקמים באזורי גומחה בממברנה הידועים כ-coated pits המרופדים בחלקם הציטופלזמתי ב-clathrin. גומחות מצופות אלה שוקעות אל תוך ציטופלזמת התא וכאשר חלקיקי LDL קשורים לקולטניהם, ניתקות הגומחות מממברת התא ליצירת בועיות סגורות (vesicles) הנושאות את ה-LDL למבנים תוך תאיים הידועים כאנדוזומים, ואלה נושאים אותם לליזוזומים. בתוך הליזוזומים חל פירוק אנזימטי שמפרק את המרכיב החלבוני apoB לחומצות אמינו בודדות.
מרכיב הכולסטרול-אסטר של חלקיקי LDL אלה עוברים הידרוליזה על ידי ליפאזה חומצית ליזוזומאלית, ומולקולות כולסטרול חופשיות המשתחררות עוזבות את הליזוזום ומשמשים את צורכי התא. בגלל המנגנון הזה, תאים מחוץ לכבד הם בעלי שיעור נמוך של סינתזת כולסטרול, כאשר הם מסתמכים בעיקר על הכולסטרול המתקבל מההידרוליזה המתוארת של חלקיקי LDL. חלקיקי LDL המוטמעים בתאים גם מווסתים את הסינתזה של קולטני LDL בתאים אלה. עודף של כולסטרול תוך תאי משפעל את האנזים ACAT, המביא לאגירה תוך תאית של כולסטרול-אסטר.
מתברר שהקולטנים ל-LDL הם בעלי זיקה לליפופרוטאינים המכילים apoE ו-apoB באותה מידה. LDL בפלזמה עובר פירוק ביעילות נמוכה בהרבה מזו שבמסלול התוך-תאי, ורק בריכוזי LDL גבוהים במיוחד בפלזמה, מתרחש תהליך משמעותי לסילוקם. אחד המנגנונים הללו מתרחש על ידי תאים בולענים דוגמת מקרופאגים, של המערכת הרטיקולו-אנדותליאלית. כאשר ריכוזי LDL בפלזמה עולים מקרופאגים אכן נכנסים לפעולה, וכאשר תאים אלה עמוסים בכולסטרול-אסטר הם מותמרים לתאי קצף (foam cells), שהם מרכיבים קלאסיים של הרובד הטרשתי. בבני אדם, הערכות על כמות LDL בפלזמה המתפרק על ידי מערכת הקולטנים של LDL נעות בין 33% ל-66% מכלל ה-LDL, כאשר יתרת ה-LDL מעוכלת על ידי המקרופאגים ומנגנונים בלתי ידועים נוספים.
חלקו של LDL ביצירת הרובד הטרשתי
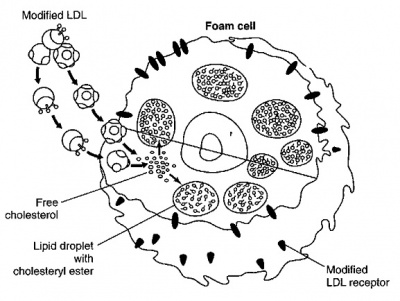
שכבת ה-tunica media הממוקמת בין שכבות ה-intima וה-adventitia היא שכבה שרירית של דופן העורק המורכבת מתאי שריר חלק האחוזים יחדיו על ידי ממברנה בסיסית בלתי רציפה ועל ידי מרכיבי קולאגן ופולימרים פרוטאו-גליקנים. תאי שריר חלק המתרבים בשכבת ה-media, הם מרכיב מרכזי ביצירת תהליכי טרשת העורקים. תאי שריר חלק, בדומה לתאי האנדותל ולפיברובלסטים, מכילים קולטנים ל-LDL ול-PDGF או platelet-derived growth factor. אחד המאפיינים של תאי שריר חלק הנמצאים באזורי טרשת היא הצטברות הליפידים בתאים אלה בתהליך יצירת תאי הקצף (ראו תמונה):
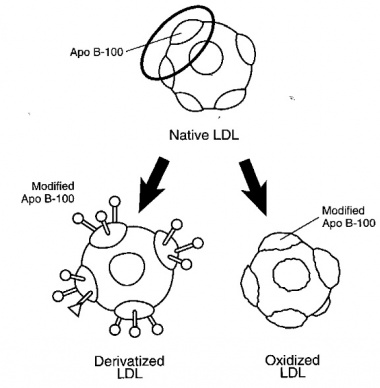
יצירת תאי קצף והצטברותם בשכבת ה-tunica intima, הם הסממן המרכזי של השלבים המוקדמים של טרשת העורקים. מקובל שרוב תאי הקצף מקורם במקרופאגים נישאים בדם, אם כי אחדים מהם יכולים לנבוע גם מתאי שריר חלק. צעד מרכזי בהתפתחות תאי הקצף, הוא בקליטה המואצת של חלקיק LDL שעבר שינוי (modified LDL), המלווה על ידי שגשוג תאי שריר חלק, בעיקר אלה המכילים משקעי שומן בציטופלזמה שלהם. תהליך השינוי של חלקיקי LDL הלכודים בתוך המתחם התת-אנדותליאלי יכול להתקיים משני סוגים: חלקיק LDL יכול לעבור חמצון בו מרכיב ה-apoB-100 מתחמצן על ידי superoxides, או שחלקיק זה יכול לעבור שינוי בו מרכיב ה-apoB-100 עובר גליקוזילציה או התקשרות של שייר malondialdehyde (ראו תמונה):
תהליך השגשוג של תאי שריר חלק מלווה על ידי סינתזה מוגברת של החלבונים התאיים אלסטין, קולאגן, וכן פרוטאוגליקנים, שתאים אלה מפרישים במתחם החוץ-תאי ברובד הטרשתי המתהווה. תאי הקצף המקרופאגיים המגויסים לדופן העורק, מספקים מקור עשיר של ציטוקינים קדם-דלקתיים, כֶמוֹקינים ותווכים ליפידיים שונים. תאי קצף אלה מרתקים גם פעילות עשירה של מולקולות עתירות חמצן בעלות כושר חמצון גבוה כגון אניונים סופראוקסידיים, הצטברות זו של תווכי דלקת, מעודדת תהליכי דלקת ברובד הטרשתי הנוצר.
תוצאה עיקרית של התהליך הדלקתי ברובד הטרשתי המוקדם, היא נדידה של תאי שריר חלק משכבת ה-tunica media לתוך שכבת ה-intima. תאי שריר חלק אלה מתרבים וביחד עם תאי אנדותל ומונוציטים הם מפרישים אנזימי MMP או matrix metalloproteinases בתגובה לאיתותים חמצוניים, דלקתיים, המודינאמיים ואוטואימוניים שונים. מרכיבים אחדים של המשתית (matrix) החוץ-תאית (ECM), בעיקר פרוטאוגליקנים קושרים חלקיקים ליפופרוטאינים כגון LDL, מקבעים אותם ב-tunica intima והופכים אותם זמינים יותר לשינויים על ידי תהליכי חמצון או גליקציה שתוארו למעלה. בהמשך יצטרפו לתהליך הטרשת טסיות-דם, משקעי פיברין, גבישי כולסטרול ומרכיבי סידן, משקעי הֶמוֹסידֶרין, וכל אלה יתלכדו סביב גרעין של תהליך נמק בליבת החומר הטרשתי.
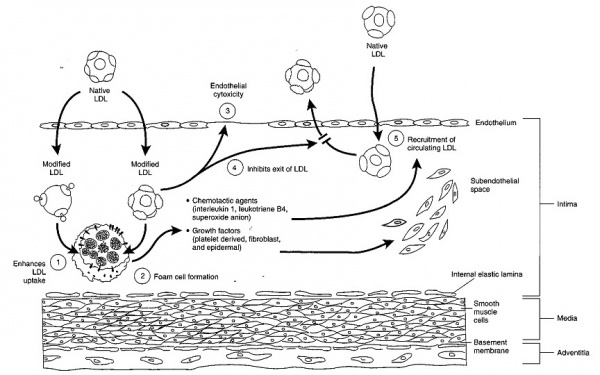
אין ספק בחשיבות ובמרכזיות של חלקיק ה-LDL באתחול יצירת הרובד הטרשתי, לכן גם מובנת ההתייחסות אל ריכוזי LDL גבוהים כגורם סיכון משמעותי בתהליך הטרשת העורקית. בתמונה הבאה באים לביטוי התפקידים המגוונים של חלקיקי LDL המחומצנים בתהליך ה-atherogenesis:
המרכזיות של חלקיקי LDL בתהליכי טרשת העורקים, ובדיעבד בשלבים המתקדמים של היפרדות רבדים אלה (rupture) ליצירת תסחיפים, וכן תהליכי יצירת פקקת בעורקים הכליליים, הופכת מרכיב ליפופרוטאיני זה לגורם סיכון מרכזי בתחלואה קרדיו-וסקולארית ולתמותה הנגרמת. אין ספק שהביטוי המרכזי לחשיבות LDL בפתולוגיה של כלי הדם, היא המרכזיות של משפחת הסטאטינים בטיפולים למניעה שניונית אך לא פחות במניעה פרופילקטית ראשונית, של אירועים קרדיו-וסקולאריים. מאז הופעתם בזירת הטיפולים למניעת מחלות לב וכלי-דם ב-1987, נחשבים הסטאטינים לתרופות הנצרכות ביותר בעשייה הרפואית, ולסיבה המובהקת לירידה המשמעותית בתחלואה ובתמותה קרדיו-וסקולארית בעולם כולו.
ערכי המטרה המומלצים של LDL עודכנו במהלך השנים השנים בהתאם למידע שהתקבל ממחקרים רפואיים:
לפי המלצות הדו"ח ה-III של התכנית הלאומית בארצות הברית לחינוך בנושאי כולסטרול (NECP) מ 2001[1]:
- אנשים הסובלים מטרשת עורקים כלילית: ערך המטרה של LDL הוא פחות מ 100 מג/דל
- אנשים עם 2 או יותר גורמי סיכון לטרשת עורקים: ערך המטרה של LDL הוא פחות מ 130 מג/דל
- אנשים עם גורם סיכון אחד או ללא גורמי סיכון: ערך המטרה של LDL הוא פחות מ 160 מג/דל
מחקרים דוגמת ה PROOVE-IT מ-2004[2] וה-TNT מ-2005[3]: (מחקרי מניעה שניונית- כלומר למשתתפים הייתה מחלה כלילית) השוו בין הפחתה אגרסיבית של LDL לבין הפחתה מתונה. המטופלים בגישה האגרסיבית הגיעו ל LDL של כ 70 מג/דל והמטופלים בגישה המתונה הגיעו ל LDL של 100 מג/דל (ערך המטרה באותו זמן) התוצאות היו הפחתה משמעותית באירועים קרדיווסקולריים בזרוע של הטיפול האגרסיבי. בתאם לממצאים אלה בהנחיות שפרסם ה-ESC בשנת 2011 ערך המטרה של LDL לסובלים מטרשת עורקים הופחת אל פחות מ 70 מג/דל.
בשנת 2015 התפרסם מחקר ה-IMPROOVE-IT [4] שהשווה שוב במניעה שניונית בין טיפול בסטטין לטיפול משולב בסטטין + אזטימיב. מטופלי הסטטין הגיעו בממוצע ל LDL של פחות מ 70 מג/דל- הערך המומלץ באותו זמן, ואילו מטופלי המשולב הגיעו בממוצע ל LDL של 53 מג/דל. התוצאות המחקר הראו הפחתה משמעותית באירועים קרדיווסקולריים בזרוע של הטיפול המשולב.
בשנת 2017 התבשרנו על קבוצה חדשה של תרופות מפחיתות LDL אלה מעכבי ה PCSK9 שהם נוגדנים מונוקלונליים הומניים כנגד חלבון ה-PCSK9. המחקרים מפאזה שלישית שבחנו את התרופות היו מחקרי מניעה שניונית ההשוואה הייתה בין מעכב ה PCSK9 לבין פלצבו כאשר שתי הקבוצות טופלו בסטטינים:
מחקר FOURIER מ-2017 [5] הראה כי מעכב PCSK9 ה - Evolocumab (שם מסחרי Repatha) הפחית את ה LDL החציוני ל 30 מג/דל לעומת קבוצת הפלצבו שם היה LDL ממוצע 92 מג/דצ.
נקודת הסיום הראשית של המחקר הייתה צבר נקודות סיום שכלל מוות ממחלת לב, אוטם שריר הלב, אירוע מוחי, אשפוז בשל תעוקה בלתי יציבה או רווסקולריזציה כלילית, המחקר הראה ירידה משמעותית בכל אלה בקבוצה שטופל ב Repatha.
המחקר ODYSSEY Outcomes מ-2018 שבחן חולים בטווח של שנה לאחר אירוע כלילי חד[6] הראה כי מעכב PCSK9 ה-Alirocumab (שם מסחרי Praluent). הפחית את ה-LDL-כולסטרול החציוני ל 40 מג/דל לעומת קבוצת הפלצבו שם היה LDL-כולסטרול ממוצע 93 מג/דל. נקודת הסיום הראשית של המחקר הייתה אגד נקודות סיום שכלל: מוות ממחלת לב, אוטם שריר הלב, אירוע מוחי אסכמי ואשפוז בשל תעוקה בלתי יציבה. המחקר הראה ירידה משמעותית בקבוצה שטופלה ב-Praluent.
לפי המידע ממחקרים אלה עודכנו הנחיות ה-ESC ב-2019 [7] ואלה ערכי LDL מומלצים לפי דרגות סיכון:
| דרגת סיכון | קבוצת הסיכון | ערך ה LDL המומלץ
(ערך המטרה) (מ"ג לדציליטר) |
|---|---|---|
| גבוהה מאד |
|
פחות מ 55 |
| גבוהה |
|
פחות מ-70 |
| בינונית |
|
פחות מ-100 |
| נמוכה |
|
פחות מ-116 |
תרחישים קליניים המשפיעים על רמת LDL בדם
תרחישים קליניים או מצבים המעלים באופן פיזיולוגי את רמת LDL בדם: היפרליפידמיה משפחתית משולבת, דיס-β-ליפופרוטאינמיה משפחתית (type III), פגם משפחתי ב-apoB-100, היפר-ליפופרוטאינמיה ראשונית (משפחתית או לא סדירה) מסוגים IIa ו-IIb, היפרכולסטרולמיה משפחתית או לא סדירה, קסנטומה (תת-עורית, מפרקית או גידית), במחלת לב כלילית או על רקע התרחשות התקפי לב.
מצבים ראשוניים נוספים העלולים להוביל לעליה שניונית של LDL: היפר-ליפופרוטאינמיה שניונית להיפותירואידיזם: כשני שלישים מהאנשים שסובלים מתת פעילות של בלוטת התריס, הם בעלי רמות LDL גבוהות בדם, כנראה בגין ירידה בחילוף החומרים בתאים, הכולל האטת ספיגת הכולסטרול לתאים. תרחישים נוספים שעלולים להגביר רמת LDL בדם הם תסמונת נפרוטית, דיסגלובולינמיות, חסימה כבדית, מחלת כבד, פורפיריה, היריון, אנורקסיה נרבוזה, סוכרת, כשל כליות כרוני, מחלת Cushing, חוסר איזון הורמונאלי - ירידה ברמות הטסטוסטרון אצל גברים וחוסר איזון במנגנון הטסטוסטרון – אסטרוגן אצל נשים.
תרחישים קליניים או מצבים המפחיתים באופן פיזיולוגי את רמת LDL בדם: היפו β-ליפופרוטאינמיה -או a-β-lipoproteinemia, חסר באלפא-ליפופרוטאין (מחלת Tangier), חסר האנזים lecithin-cholesterol acyltransferase, היפר-ליפופרוטאינמיה type 1, חסר ב- (lipoprotein lipase cofactor (ApoC-II.
מצבים פתולוגיים ראשוניים שיכולים לגרום לחסר שניוני ב-LDL: היפרתירואידיזם, אנמיות כרוניות, אי-תפקוד חמור של הכבד כגון צמקת, תסמונת Reye, מיאלומה וממאירויות אחרות, מחלת ריאות כרונית, מחלת מפרקים דלקתית, כוויות, מצבי עקה חמורה, הדבקה אקוטית בפתוגנים שונים, דלקת כרונית, איבוד משקל משמעותי באלה עם משקל-יתר, פעילות גופנית בעצימות גבוהה, אשפוז עקב התקף-לב, שבץ, ופעולת צנתור.
גורמים של אורח חיים ונתונים פיזיולוגיים הכרוכים ברמה מוגברת של LDL בדם
- עקה (stress) מתמשכת מעוררת את בלוטות האדרנל לפעילות מוגברת, ולהפרשת הורמונים סטרואידים כמו האדרנלין וקורטיזול, כתגובה הורמונאלית למצבי לחץ ועקה, מה שעלול להביא לירידה ביעילות פעולת האדרנל לאורך זמן ולהגברת הדרישה לכולסטרול הנחוץ ליצירת הורמונים סטרואידים.
- תזונה עתירת פחמימות פשוטות עם אינדקס גליקמי גבוה, היא מקור זמין ומיידי ל-אנרגיה בצורת ATP. תרחיש זה בו מאזן האנרגיה של הגוף "גבוה מדי" יכול להעלות את רמת השומנים הרקמות השומן וממילא בדם, כיוון שאלה אינם מנוצלים דיים למטרה של אספקת אנרגיה בזמן נתון. בנוסף, רמת LDL תוגבר עם צריכת מזון עתיר כולסטרול (מעל 400 מיליגרם ליום) או עתיר שומנים רוויים כגון שומן מן החי, מוצרי חלב או שמנים רוויים מן הצומח. הפחתת רמת טריגליצרידים בדם כרוכה בהפחתת רמת החלקיקים הקטנים של LDL שהם גם המזיקים יותר לכלי הדם. זאת כיון שחלקיקי VLDL העשירים בטריגליצרידים מוסבים בדם לחלקיקי LDL קטנים. דיאטה דלה בשומנים רוויים (פחות מ-7% מכלל הצריכה הקלורית היומית) וכן דיאטה בה כמות כולסטרול אינה עולה על 200 מיליגרם ליום, עשויה להפחית רמת LDL בדם בערך ב-10%.
גם מזון דל בסיבים תזונתיים המסייעים לפנוי כולסטרול מהגוף תגביר רמת LDL, וסיבים תזונתיים משמשים מנגנון יעיל לפינוי כולסטרול עודף מהגוף שאינו מסוגל לפרק כולסטרול בדרך ביוכימית. פיטו-סטנולים ופיטו-סטרולים צמחיים מוכרים ביכולתם להפחית רמת LDL בדם, אם כי מטה אנליזה עדכנית קבעה שהפחתה של 8.8% ברמת LDL מושגת על ידי מינון יומי של 2.15 גרם פיטוסטרולים ביום, כמות כלל לא מבוטלת. מחקרים אחדים מצביעים על יתרונות של תה ירוק בהפחתת LDL, תוך שמייחסים יתרונות אלה למרכיבים בתה הירוק הידועים כ-catechins הנחשבים כמפחיתים את ספיגת הכולסטרול במעי. - עודף סוכר בדם מביא להפרשת כמויות מוגברות של אינסולין מהלבלב, כדי לסייע בספיגת גלוקוזה לתאים כמקור אנרגיה. אינסולין הוא אחד ההורמונים אשר מבקרים ומעוררים את פעילות האנזים HMG-CoA reductase שפעילותו מאתחלת במסלול ה-mevalonate את רצף הריאקציות לייצור כולסטרול. לכן מצב של אינסולינמיה יכול להיות כרוך בעודף LDL. בעוד אינסולין משרה פעילות HMG-CoA reductase, ההורמון גלוקגון מפחית פעילות אנזים זה. לכן דיאטה עתירת חלבונים המשרה הפרשת גלוקגון תביא גם להפחתה ברמת LDL
- סוכרת הייתה לכאורה אמורה להפחית את רמת הכולסטרול, שהרי הלבלב מפריש לדם מעט אינסולין אם בכלל. עם זאת, עודך מולקולות גלוקוזה בדם מביא להתחברותן של אלה עם מולקולות כולסטרול, ובמיוחד של חלקיקי LDL. תהליך סיכרור או גליקציה זה גורם להחלשת יכולתם של חלקיקי LDL מסוכררים אלו להיצמד אל קולטניהם ולהיבלע על ידי תאי הכבד. בכך נמנע תהליך של משוב שלילי לכבד כדי שזה יפסיק לייצר כולסטרול, מה שמגביר רמת כולסטרול בכלל, ורמת LDL בפרט
- השמנה – כל עליה של 10% במשקל מעלה את רמת LDL בדם בכ-14 מ"ג/דצ"ל
- חוסר פעילות גופנית – גורם אף הוא לעליה ב-LDL, אם כי פעילות גופנית סדירה עשויה לא רק להפחית רמת LDL אלא גם להעלות רמת HDL
שיקולים דיאטתיים ותרופתיים להפחתת רמת LDL
מזון דל בשומנים רוויים כולל מוצרי חלב עם 0–1% שומן, בשר רזה, דגים, עופות נטולי עור, דגנים מלאים, פירות וירקות. מרגרינה רכה (שלא עברה תהליך הקשחה) ואינה מכילה שומני טרנס, ומיעוט צריכת מזון עתיר בכולסטרול כגון כבד, בשר אדום, חלמון ביצה, או גבינות ומוצרי חלב עתירי שומן. מקורות טובים למזון עתיר בסיבים כוללים שיבולת שועל, פירות כתפוזים ואגסים, וירקות כגזר וכרוב, וכן אפונים ושעועית.
סטאטינים מפחיתים רמת חלקיקי LDL על ידי עיכוב האנזים HMG-CoA reductase בתאים, ובכך מעכבים את השלב הראשון ברצף הריאקציות לייצור כולסטרול. על מנת לפצות על הירידה בזמינות התאית של כולסטרול, מוגברת בתאים אלה הסינתזה הקולטנים ההפאטיים של LDL, מה שגורם להגברת ההתפנות של LDL מהדם. ניאצין פועל על ידי התקשרות לקולטנים HM74, HM74A או-GPR109A להפחתת רמת LDL על ידי עיכוב בררני של האנזים הכבדי diacyglycerol acyltransferase 2, ועל ידי כך הפחתת סינתזה של טריגליצרידים והפרשת VLDL.
גם מספר נגזרות של משפחת ויטמין E, הידועים כ-tocotrienols, ובעיקר נגזרות דלתא וגמא שלהם, מקובלים כחלופות ללא מרשם רופא של סטאטינים, לטיפול ברמת LDL גבוהה. העיקר נראה ש-gamma-tocotrienol בעלת כושר עיכוב של האנזים HMG-CoA reductase, ולכן כמו סטאטינים גם תכשיר זה מפחית רמות תוך כבדיות של LDL, ועל ידי כך משרה יצירה מוגברת של קולטנים ל-LDL בתאי הכבד, מה שמגביר את התפנות LDL מהדם לכבד.
השפעת טיפול תרופתי על רמת LDL בדם
תכשירים או תרופות המעלים באופן פיזיולוגי את רמת LDL בדם: אנדרוגנים (כולל סטרואידים אנאבוליים), חוסמי β, ציקלוספורין, dabazol, תכשירים מְשַתנים, גלוקו-קורטיקוסטרואידים, דיאטה עתירה בשומנים רוויים ובכולסטרול, פרוגסטינים ורטינואידים.
תכשירים או תרופות המפחיתים באופן פיזיולוגי את רמת LDL בדם: חומצה אמינוסליצילית, ניאצין, קושרי חומצות מרה דוגמת colestipol ו-cholestyramine, תכשירים מונעי ספיגת כולסטרול במעי דוגמת ezetimibe, אסטרוגנים, cyproterone, פיבראטים (clofibrate, gemfibrozil), סטאטינים (lovastatin, pravastatin, lovastatin), מעכבי PCSK9, אינטרפרון, doxazosin (השפעה מתונה), אינטרלויקין, prazosin ,terazosin, נאומיצין, ketoconazole (במינון גבוה), probucol, תירוקסין, דיאטה דלה בשומנים רוויים או בכולסטרול, דיאטה עתירה בשומנים רב בלתי רוויים.
הערכה מעבדתית של LDL
ביצוע של מדידות פרופיל ליפידים אינו מודד באופן ישיר חלקיקי LDL אלא מעריך באופן חישובי את הריכוז שלהם תוך שימוש בנוסחת Friedwald, על ידי הפחתה מסך רמת כולסטרול את רמות כולסטרול-HDL ואת רמת VLDL, כל אלה בצום של 12–14 שעות.
LDL-C = TC – (HDL-C) – (VLDL-C)
כאשר:
VLDL-C (mg/dL) = TG (mg/dL)/5
ישנן הגבלות לשיטת חישוב זה, בעיקר כיוון שהדגימות חייבות להילקח בצום של לפחות 12 שעות, וכן רק אם רמות טריגליצרידים אינן עולות על 400מיליגרם לד"ל. אך גם בריכוזי טריגליצרידים של 225 עד 400 מיליגרם לד"ל, הנוסחה אינה מדויקת באופן מוחלט: אם רמות סך-כולסטרול וטריגליצרידים מוגברות, יש צורך להשתמש בנוסחה שונה : LDL = Total cholesterol – HDL – 0.16XTriglyceride, הנותנת קרוב טוב יותר לגבי רוב הנבדקים, מתוך הנחה שהדם נלקח לאחר צום של 14 שעות או יותר. מטבע הדברים הנוסחה שלמעלה אינה רלוונטית במקרה של מטופלים עם היפרליפופרוטאינמיה type III, או באלה עם כילומיקרונמיה. יש אמנם אפשרות להשתמש בנוסחאות אחרות להערכת LDL, נוסחאות המבוססות על מדידת apo B, המושפעות פחות מהקפדה על צום או מרמת הטריגליצרידים, אך נוסחאות אלה לא עברו עדיין תיקוף. נמצא שמקדם השוֹנוּת (CV) באותו נבדק עצמו הוא בממוצע 9.5%, לכן נדרשות לפחות 2 מדידות בלתי תלויות במועדים שונים כדי להגיע להערכה סבירה של רמת ה-LDL.
על רקע הבעייתיות החישובית של רמת LDL, מדידה ישירה של LDL אמנם זמינה, והיא אמנם מדויקת יותר משיטת החישוב הבלתי ישיר של LDL, אך שיטה ישירה זו אינה מתבצעת במעבדות קליניות באופן מעשי, שכן היא יקרה יותר. בשנת 2008, הצביעו ה-ADA וה-ACC על מדידה ישירה של חלקיק LDL בשיטת NMR כעדיפה משמעותית להערכת הסיכון ללקות באירועים קרדיו-וסקולאריים.
הוראות לביצוע הבדיקה
לצורך הבדיקה יש צורך להיות בצום של 12 שעות. ניתן להשתמש בנסיוב או בפלזמה ולצורך העניין ניתן ליטול את הדם במבחנה כימית (פקק אדום או צהוב) או מבחנת ספירת-דם (פקק סגלגל) המכיל 1 מיליגרם EDTA למ"ל דם, או מבחנת הפארין (פקק ירוק). בפירוש אין להשתמש במבחנות המכילות אוקסלאט, פלואוריד או ציטראט. מומלץ שהנבדק יישב משך 5 דקות לפני נטילת הדם, ויש להקפיד שחוסם העורקים לא ייכרך סביב הזרוע לפרק זמן ממושך. לאחר הסרכוז שצריך להתבצע תוך שעתיים, הדגימה יציבה עד 7 ימים בקירור, ולפרק זמן של חודשיים בהקפאה. יש להימנע מהקפאה והפשרה חוזרת. דגימת דם ליפמית במיוחד עלולה להשפיע על תוצאת המדידה של LDL-C.
את בדיקת LDL-C רצוי לבצע כאשר הנבדק אינו בעיצומה של מחלה חריפה, שכן רמת הכולסטרול נמוכה באופן זמני בפרק זמן זה, או לאחר התקף-לב, או בעת עקה שלאחר ניתוח או תאונה. מומלץ להמתין 4–6 שבועות אחר התרחישים המפורטים לפני ביצוע בדיקת LDL-C. כיוון שרמת LDL עלולה לעלות באופן משמעותי בעת הריון, יש להמתין להערכת רמת LDL-C עד 6 שבועות לאחר הלידה.
ביבליוגרפיה
- ↑ Expert Panel on Detection, Evaluation, and Treatment of High Blood Cholesterol in Adults Executive Summary of The Third Report of The National Cholesterol Education Program (NCEP) Expert Panel on Detection, Evaluation, And Treatment of High Blood Cholesterol In Adults (Adult Treatment Panel III). JAMA. 2001 May 16;285(19):2486-97.
doi: 10.1001/jama.285.19.2486. PMID: 11368702. - ↑ Cannon CP, Braunwald E, McCabe CH, Rader DJ, Rouleau JL, Belder R, Joyal SV, Hill KA, Pfeffer MA, Skene AM; Pravastatin or Atorvastatin Evaluation and Infection Therapy-Thrombolysis in Myocardial Infarction 22 Investigators. Intensive versus moderate lipid lowering with statins after acute coronary syndromes. N Engl J Med. 2004 Apr 8;350(15):1495-504.
doi: 10.1056/NEJMoa040583. PMID: 15007110. - ↑ LaRosa JC, Grundy SM, Waters DD, Shear C, Barter P, Fruchart JC, Gotto AM, Greten H, Kastelein JJ, Shepherd J, Wenger NK; Treating to New Targets (TNT) Investigators. Intensive lipid lowering with atorvastatin in patients with stable coronary disease. N Engl J Med. 2005 Apr 7;352(14):1425-35.
doi: 10.1056/NEJMoa050461. Epub 2005 Mar 8. PMID: 15755765. - ↑ Cannon CP, Blazing MA, Giugliano RP, McCagg A, White JA, Theroux P, Darius H, Lewis BS, Ophuis TO, Jukema JW, De Ferrari GM, Ruzyllo W, De Lucca P, Im K, Bohula EA, Reist C, Wiviott SD, Tershakovec AM, Musliner TA, Braunwald E, Califf RM; IMPROVE-IT Investigators. Ezetimibe Added to Statin Therapy after Acute Coronary Syndromes. N Engl J Med. 2015 Jun 18;372(25):2387-97.
doi: 10.1056/NEJMoa1410489. PMID: 26039521. - ↑ Sabatine MS, Giugliano RP, Keech AC, Honarpour N, Wiviott SD, Murphy SA, Kuder JF, Wang H, Liu T, Wasserman SM, Sever PS, Pedersen TR; FOURIER Steering Committee and Investigators. Evolocumab and Clinical Outcomes in Patients with Cardiovascular Disease. N Engl J Med. 2017 May 4;376(18):1713-1722.
doi: 10.1056/NEJMoa1615664.. PMID: 28304224. - ↑ Schwartz GG, Steg PG, Szarek M, Bhatt DL, Bittner VA, Diaz R, Edelberg JM, Goodman SG, Hanotin C, Harrington RA, Jukema JW, Lecorps G, Mahaffey KW, Moryusef A, Pordy R, Quintero K, Roe MT, Sasiela WJ, Tamby JF, Tricoci P, White HD, Zeiher AM; ODYSSEY OUTCOMES Committees and Investigators. Alirocumab and Cardiovascular Outcomes after Acute Coronary Syndrome. N Engl J Med. 2018 Nov 29;379(22):2097-2107.
doi: 10.1056/NEJMoa1801174. PMID: 30403574. - ↑ François Mach, Colin Baigent, Alberico L Catapano, Konstantinos C Koskinas, Manuela Casula, Lina Badimon, M John Chapman, Guy G De Backer, Victoria Delgado, Brian A Ference, Ian M Graham, Alison Halliday, Ulf Landmesser, Borislava Mihaylova, Terje R Pedersen, Gabriele Riccardi, Dimitrios J Richter, Marc S Sabatine, Marja-Riitta Taskinen, Lale Tokgozoglu, Olov Wiklund, ESC Scientific Document Group, 2019 ESC/EAS Guidelines for the management of dyslipidaemias: lipid modification to reduce cardiovascular risk: The Task Force for the management of dyslipidaemias of the European Society of Cardiology (ESC) and European Atherosclerosis Society (EAS), European Heart Journal, Volume 41, Issue 1, 1 January 2020, Pages 111–188, https://doi.org/10.1093/eurheartj/ehz455
ראו גם
המידע שבדף זה נכתב על ידי פרופ' בן-עמי סלע, המכון לכימיה פתולוגית, מרכז רפואי שיבא, תל-שומר;
החוג לגנטיקה מולקולארית וביוכימיה, פקולטה לרפואה, אוניברסיטת תל-אביב (יוצר הערך)


 כניסה
כניסה  עקבו אחרינו בפייסבוק
עקבו אחרינו בפייסבוק