הבדלים בין גרסאות בדף "מורסות בכבד - Liver abscesses"
יאיר שוורץ (שיחה | תרומות) (←אבחנה) |
יאיר שוורץ (שיחה | תרומות) |
||
| שורה 80: | שורה 80: | ||
==פרוגנוזה== | ==פרוגנוזה== | ||
| − | 100% מהחולים בעלי מורסות שלא נוקזו נפטרים. כאשר מבצעים ניקוז כירורגי - שיעור התמותה יורד ל- 30% במורסות | + | 100% מהחולים בעלי מורסות שלא נוקזו נפטרים. כאשר מבצעים ניקוז כירורגי - שיעור התמותה יורד ל- 30% במורסות מרובות מוקדים ול- 5% במורסות בודדות. התמותה עולה עם הגיל ומספר המורסות. |
==ראו גם== | ==ראו גם== | ||
גרסה מ־21:20, 7 בנובמבר 2012
| עקרונות בכירורגיה | ||
|---|---|---|

| ||
| שם המחבר | ד"ר צבי קויפמן | |
| שם הפרק | כירורגיה של הכבד | |
מורסות פיוגניות בכבד
זיהומים הנגרמים על-ידי חיידקים מגיעים לכבד דרך:
- דרכי המרה.
- המערכת הפורטלית.
- העורקים, ממקורות זיהום מרוחקים.
- התפשטות של זיהומים תת-סרעפתיים או תת-כבדיים.
- מגע ישיר עם איברים מזוהמים אחרים.
אטיולוגיה
חסימות בדרכי המרה מלוות בזיהום המרה, הגורם לכולאנגיטיס ולזיהום העולה לתוך הכבד. זיהומים במעי גורמים לחדירת חיידקים למערכת הפורטלית, ואלה גורמים למורסות בכבד. זריעה המטוגנית של זיהום אשר חדר לכלי דם עורקי קריבנית לכבד, יכולה לגרום למורסות בכבד. כיום, החיידקים העיקריים הגורמים למורסות בכבד הם חיידקי הקולי, אולם גם קבוצות אחרות יכולות לגרום למורסות כמו הסטפילוקוקים והסטרפטוקוקים. החיידקים האנארובים שכיחים אף הם במורסות; כיום ידוע, שחלק מהמקרים, שנחשבו בעבר כמורסות סטריליות, נגרמו על-ידי חיידקים אנארובים, שלא הצליחו להצמיחם בשיטות מקובלות. שיעור התמותה ממורסות לא מטופלות הוא 100%. הטיפול הפחית את שיעורי התמותה ל- 5% במורסה בודדת. התמותה עולה עם הגיל ומספר המורסות.
תסמינים קליניים
התסמינים האופייניים:
- סיפור של חום ספטי.
- כאבים תת צלעיים או בין-צלעיים ברביע ימני עליון של הבטן.
- לחלק מהחולים יש סיפור של ניתוח בטני קודם, או חבלה בטנית קודמת.
- באזורים אנדמיים - בנוכחות של זיהומים טפיליים, בחולים עם התמונה הקלינית המתוארת, האבחנה של מורסה בכבד נמצאת במקום ראשון.
אבחנה
\
- בתמונת הדם ניתן למצוא ליקוציטוזיס, תרומבוציטופניה או תרומבוציטוזיס. הפוספטזה הבסיסית מוגברת וכן האספרטאט טרנסאמינאזה, היפואלבומינמיה, היפוכולסטרולמיה ורמות גבוהות של ויטמין B12.
- בצילום חזה ניתן לראות תמונה של אטלקטזה או דלקת ריאות בבסיס הריאה, נוזל בסינוס והרמה של הסרעפת הימנית עם הגבלה בתנועתה.
- בתרביות דם ניתן למצוא חיידקים הזהים לאלה הגורמים למורסה.
- בצילום בטן אפשר לראות ממצא אופייני והוא פלס אוויר-נוזל בבטן ימנית עליונה.
- במיפוי כבד אפשר לראות ליקוי בכבד, ואם משתמשים בטכנציום, הנקשר לליקוציטים, ניתן למצוא ריכוז שלו בתוך המורסה. מורסות שקוטרן קטן מ- 2 ס״מ לא ניתן לראות במיפוי.
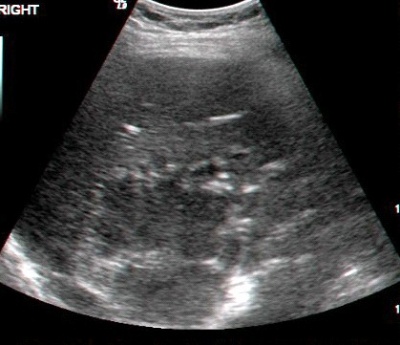
- באולטרה-סאונד ניתן להבדיל בין גוש סולידי לגוש כיסתי בכבד. מכשיר זה הינו חיוני לאבחון של מורסות הכבד (תצלום 39.10).
- ב- MRCP אפשר לראות דחיקה של העץ המרתי.
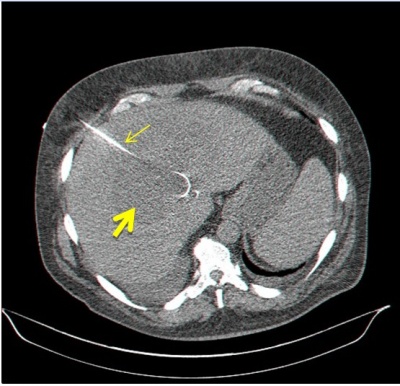
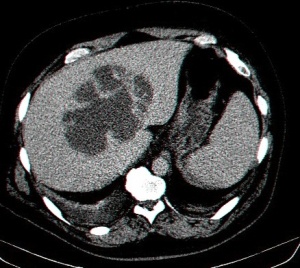
- בטומוגרפיה ממוחשבת של הבטן ניתן לראות גוש בכבד עם פלס אוויר בתוכו ונוזל בעל סמיכות גבוהה (תצלום 40.10). ממצאים אלה הופכים את האבחנה לוודאית.
|
|
טיפול
הטיפול יכול להיות כירורגי או ניקוז בעזרת דיקור על-ידי מחט.
ניקוז בעזרת דיקור מחטי
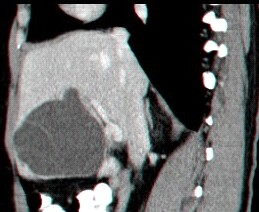
שיטה שמרנית יחסית היא הטיפול בעזרת דיקור מחטי של המורסה, כאשר הדיקור מוכוון על-ידי אולטרה-סאונד או טומוגרפיה ממוחשבת. מבצעים שאיבה של המורסה ולאחר מכן מכניסים נקז קבוע דרך מהלך המחט ויוצרים ניקוז חיצוני קבוע של המורסה (תצלום 41.10). שיטה זו הוכיחה את עצמה, והיא שיטת הבחירה לטיפול במורסה בכבד. את הנקז המוחדר למורסה יש לשטוף פעמים ביום במטרה למנוע סתימה של הצנתר על-ידי פקקי מוגלה. החולים ממשיכים לקבל אנטיביוטיקה סיסטמית. אם אין הטבה במצבו של החולה למרות הניקוז, והוא ממשיך לפתח חום וליקוציטוזיס, אזי יש לנתחו.
טיפול כירורגי
הטיפול כולל:
- ניקוז המורסה.
- טיפול אנטיביוטי ממושך בהתאם לתרביות.
- מבחינים בין שתי גישות כירורגיות
- גישה חוץ-צפקית במורסה בודדת, המצויה בחלק האחורי או הקדמי של האונה הימנית. הגישה היא דרך מיטת הצלע ה- 12, דחיקת הצפק, חשיפת הכבד, פתיחת המורסה וניקוזה. לאחר מכן יש להכניס נקזים למיטת המורסה, ולהשאירם שם תקופה ארוכה עד שההפרשה תחדל. בגישה זו התוצאות טובות, אולם חסרונה הוא בכך, שאם יש יותר ממורסה אחת לא ניתן לאבחנה ולנקזה, כך שהאבחנה של מורסה בודדת חייבת להיות חד משמעית.
- גישה אחרת היא הגישה הטרנס-צפקית, העונה על הבעיות של הגישה החוץ-צפקית, אולם חושפת את הצפק לזיהומים אפשריים. את המורסה יש לנקז בזהירות על מנת למנוע פיזור הזיהום. יש להרוס מחיצות בתוך המורסה, ולאחר מכן לנקז את אזור המורסה על-ידי נקזים מסוג הפנרוס וסמפ-דרין. כמו-כן יש לבדוק את כל שטח הכבד במטרה לזהות בליטות העלולות להיות ביטוי למורסות נוספות.
החולים הסובלים ממורסות מרובות הם בדרך כלל תינוקות או זקנים והם מועמדים גרועים לניתוח. לכן, טיפול מסיבי באנטיביוטיקה הוא טיפול הבחירה שמטרתו להביא לסטריליזציה של המורסות.
פרוגנוזה
100% מהחולים בעלי מורסות שלא נוקזו נפטרים. כאשר מבצעים ניקוז כירורגי - שיעור התמותה יורד ל- 30% במורסות מרובות מוקדים ול- 5% במורסות בודדות. התמותה עולה עם הגיל ומספר המורסות.
ראו גם
- לנושא הקודם: המוביליה - Haemobilia
- לנושא הבא: מורסה אמבית של הכבד
- לתוכן העניינים של הפרק
- לתוכן העניינים של הספר
- לפרק הקודם: כירורגיה של הלבלב
- לפרק הבא: כירורגיה של הטחול
המידע שבדף זה נכתב על ידי ד"ר צבי קויפמן, מומחה בכירורגיה, מנהל היחידה לבריאות השד, מרכז רפואי מאיר, כפר סבא


 כניסה
כניסה  עקבו אחרינו בפייסבוק
עקבו אחרינו בפייסבוק