ממצאים מקריים בדימות מוח - Incidental findings in brain imaging
| ממצאים מקריים בדימות מוח | ||
|---|---|---|
| Incidental findings in brain imaging | ||
| 250px | ||
| יוצר הערך | ד"ר אילת ערן | |
לערכים נוספים הקשורים לנושא זה, ראו את דף הפירושים – גידול מוחי
ממצאים מקריים ברפואה הם תוצר לוואי של השימוש ההולך וגובר בבדיקות אבחנתיות, וביניהן בדיקות ההדמיה. לתופעה זו היבטים רבים הכוללים עלייה בעומס על המערכת הרפואית בשל הצורך לברר את הממצא המקרי (ממ"ק), מתח נפשי לנבדק בשל אבחון הממצא המקרי והבירור הכרוך בכך, אספקטים אתיים של חובת הדיווח על הממצא המקרי, וכן, במקרים רבים, חוסר ודאות לגבי משמעותו של הממצא ואופן הטיפול הרצוי בו.
מחקרים שבוצעו בנבדקים שעברו דימות מוח מספקים נתונים על ממצאים מקריים ועוזרים במתן קווים מנחים להמשך בירור או טיפול במקרים בהם מתגלה ממצא מקרי.
הגדרה ואבחנה מבדלת
ממצא מקרי (ממ"ק) מוגדר כ"ממצא חריג שהוא בעל פוטנציאל להיות משמעותי מבחינה קלינית, שאובחן בבדיקה מסוימת ואיננו קשור לסיבת ביצוע הבדיקה, ואשר קודם לבדיקה לא נחשד קיומו"[1]. יש להבחין בין ממצא מקרי לבין ממצאי דמה (Artifact) ואבחנות אלטרנטיביות.
ממצא דמה איננו קיים מבחינה אנטומית, אך נראה בבדיקת ההדמיה, ונובע ממגבלות מכשור ההדמיה ברמת החומרה או התוכנה ומהאינטראקציה בין המכשיר לנבדק. ממצאי דמה קיימים בבדיקות הדמיה רבות ותפקיד הרדיולוג הוא להכיר אותם ולדעת להבדיל ביניהם לבין ממצא אמיתי.
אבחנה אלטרנטיבית היא אבחנה שלא נחשדה קלינית לפני בדיקת ההדמיה, אך בהסתכלות כוללת, הממצא בבדיקת ההדמיה מתיישב עם האבחנה הקלינית ולכן לא ניתן לומר כי הממצא איננו קשור לסיבת הבדיקה.
וריאנטים (Variants) של הנורמה וממצא חיובי שקרי (False positive) גם הם אינם ממצא מקרי.
נתונים לגבי השכיחות והמשמעות של ממצאים מקריים מתקבלים בעיקר ממחקרים שנעשים באוכלוסיות של בריאים. לדוגמה, מחקר בסיסי בדימות בתהודה מגנטית (MRI - Magnetic Resonance Imaging) מוחית, או בטומוגרפיה ממוחשבת (CT - Computed Tomography) מוחית בקרב צעירים שחוו חבלה. מידע נוסף מתקבל ממחקרי עוקבה (Prospective) שעוקבים אחר אוכלוסיות לאורך זמן. התרומה של מחקרים אלו היא בהגדרת הממצאים המקריים שמציאתם היא בגדר הנורמה ובאפיון ממצאים מקריים הקשורים לגורמי סיכון ידועים. מתוך מחקרים אלו ניתן ללמוד על השיעור של ממצאים מקריים באוכלוסייה רגילה (בריאים וחולים) ולהבין מהו המהלך הטבעי של חלק מממצאים אלו.
ממצאים מקריים במחקרים בבריאים
ממצאים מקריים אשר מאובחנים בבדיקות הנעשות במסגרת מחקר בו משתתפים מתנדבים צעירים ובריאים, מהווים "קרקע בטוחה" לאפיון ממצא מקרי ולהערכת שכיחותו. עם זאת, בחלק מהמחקרים לא מושם דגש על שאלון השולל מחלות נוירולוגיות בקרב הצעיר המתנדב למחקר.
מטא-אנליזה (Meta Analysis) שבוצעה בשנת 2009[2], בדקה את השכיחות של ממצאים מקריים במחקרים שדיווחו על מציאתם, ומצאה כי השכיחות של ממצא מקרי גידולי באוכלוסייה צעירה ובריאה היא 0.7 אחוזים, השכיחות של ממצא מקרי לא גידולי היא 2 אחוזים כשהשכיח ביותר מבין הממצאים הוא ציסטה עכבישית (Arachnoid cyst) עם שכיחות של 0.5 אחוזים ואחריו מפרצת (Aneurysm) (0.35 אחוזים). יש לציין כי מחקר זה לא כלל אנליזה של מוקדי אות גבוה בחומר הלבן, אוטמים מוחיים ללא תסמינים ודימומים זעירים שידוע ששכיחותם עולה עם הגיל ועם גורמי סיכון וסקולריים. כמו כן ידוע שהשכיחות של ממצאים מקריים עולה בשימוש ברצפי הדמיה בעלי רזולוציה גבוהה וכן ששכיחותם עולה עם הגיל.
מחקר מוקדם יותר[3], מדווח על שיעור ממצאים מקריים נמוך יותר במקרים של מפרצות (0.01 אחוזים) וגידולים (0.06 אחוזים), כנראה בשל רגישות נמוכה יותר של מכשור ה-MRI ורצפי ההדמיה.
לאור נתונים אלו, ברור כי בכל בדיקה באדם צעיר ובריא קיימת הסתברות מסוימת של ממצא מקרי. יש לצפות זאת מראש ועל הצוות החוקר להיערך בהתאם. כדאי ליידע את הנבדק על אפשרות זו בעת קבלת הסכמה מדעת לבדיקה. במחקרים רבים מסוג זה, החוקר הראשי וצוות המחקר אינם רופאים, ויכולתם להתמודד עם אספקטים קליניים היא מוגבלת, אולם על החוקר הראשי מוטלת האחריות לשמירה על בריאותו וטובתו של הנבדק. בסדנא של ה-National Institutes of Health (NIH) שעסקה בנושא ממצאים מקריים בחקר המוח הסכימו רב החוקרים כי יש לשאוף לכך שממצאים מקריים ידווחו למשתתף. הסכמה זו מתבססת על מחויבותו של החוקר לכבד את האוטונומיה והאינטרסים של המשתתף במחקר ועל קיום יחסי "תן וקח" בין החוקר לבין המשתתף שהתנדב למחקר[1]. כמו כן, מחקר אחר שבוצע, בו נשאלו משתתפי המחקר על ציפיותיהם בנוגע לממצאים מקריים, מצא ש-97 אחוזים מהנבדקים היו מעוניינים שממצא מקרי ידווח להם אם יימצא[4].
לאור האמור לעיל, כחלק מתכנון מחקר בבריאים, יש להחליט האם לשתף נוירו-רדיולוג כאחד החוקרים, או לערב נוירו-רדיולוג והיה ויימצא ממצא מקרי. יש להחליט מראש כיצד יתבצע הדיווח על ממצאים מקריים, האם לנבדק עצמו, או לרופא המשפחה? הנבדק חייב להבין כי הבדיקה המבוצעת במסגרת המחקר אין דינה כדין בדיקה אבחנתית ועל כן תשובה תקינה אינה בגדר תעודת ביטוח לבריאותו.
ממצאים מקריים בטראומה
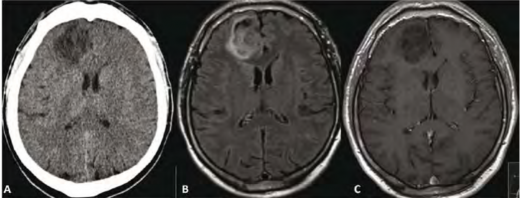
קיימים מספר דיווחים על ממצאים מקריים בטראומה בחולים המבצעים סריקה כלל גופית לאחר חבלה. מחקר שבוצע ב-3,024 נפגעי טראומה דיווח על ממצאים החשודים לגידולים בבדיקות CT מוח בשכיחות של פחות מ-1 אחוז.
מחקר אחר[5], שעקב אחר 991 חולים, מצא ממצאים מוחיים בעלי משמעות קלינית ב-9.7 אחוזים. ממצאים אלו כללו גם ציסטה עכבישית והסתיידויות במעגל וויליס (Circle of Willis). משני המחקרים עלה כי ממצאים מקריים שכיחים יותר בנשים ושכיחותם עולה עם העלייה בגיל.
הנתונים על ממצאים מקריים בהדמיה בחולי טראומה מבוססים בעיקר של בדיקות CT ללא חומר ניגוד ולכן סביר כי השכיחות של ממצא מקרי גידולי ומפרצות תהיה נמוכה יותר בהשוואה לבדיקות MRI.
ישנם שני סוגי ממצאים מקריים שניתן לזהות בטראומה: ממצא מקרי שאינו קשור בטראומה (תמונה 1), או ממצא מקרי שבעטיו נגרמה הטראומה (לדוגמה, אוטם מוחי שגרם לנפילה ולחבלה שהובילו לביצוע הבדיקה). כל בדיקות ההדמיה בטראומה מפוענחות על ידי רדיולוג שתפקידו לאבחן את כלל הממצאים, וכן לזהות ממצאים מקריים משני הסוגים הללו.
ממצאים מקריים במחקרי אורך
מחקרי אורך (Longitudinal studies) שנעשים על מדגמי אוכלוסייה, מלמדים אותנו על המהלך הטבעי של ממצא מקרי, ונותנים כלים לקבלת החלטה מושכלת במקרים של מציאת ממצא מקרי. אחד המחקרים החשובים שנעשו בתחום זה הוא סקר רוטרדם[6][7]. מחקר זה עקב אחר אוכלוסייה מבוגרת על ידי בדיקות MRI חוזרות וניטור קליני, ומצא כי אוטמים מוחיים שאינם תסמיניים (אוטמים א-סימפטומטיים) ושינויים בחומר הלבן במוח הם גורמי סיכון בלתי תלויים להתפתחות אוטמים תסמיניים (סימפטומטיים) ושיטיון (דמנציה) באוכלוסייה המבוגרת. הסיכון לאוטם תסמיני עולה ליותר מפי 3 בנבדקים עם אוטם קודם לא תסמיני[6]. כמו כן, נבדקים מבוגרים עם אוטם לא תסמיני הם בעלי סיכון גבוה מכפול להתפתחות שיטיון בהשוואה לנבדקים שאינם לוקים באוטם לא תסמיני[7]. מתוך מחקרים אלו עולה כי אוטם לא תסמיני ושינויים בחומר הלבן במוח המאובחנים כממצאים מקריים בשיעור של כ-7.2 אחוזים באוכלוסייה המבוגרת, הם בעלי משמעות פרוגנוסטית.
בסקר רוטרדם נבדק גם שיעור ממצא מקרי שאיננו קשור לגורמי סיכון וסקולריים: במעקב נמצאו מפרצות בשכיחות של 1.8 אחוזים מאוכלוסיית המדגם, וגידולי מוח שפירים בשכיחות של 1.6 אחוזים[8]. נמצאה עלייה בשכיחות של ממצא מקרי גידולי, אך לא של ממצא מקרי וסקולרי עם העלייה בגיל הנבדקים, כפי שנמצא גם במחקרים על אוכלוסייה בריאה. שכיחותו של ממצא מקרי גידולי הייתה גבוהה יותר בסקר רוטרדם בהשוואה לשכיחות שפורסמה במטא אנליזה שהוזכרה קודם[2], ככל הנראה כיוון שפה שנסרקה אוכלוסייה מבוגרת יותר.
פתולוגיה נוספת עליה ניתן היה ללמוד בעזרת מחקרי אורך היא מפרצות (Aneurysms) של מעגל וויליס שמתגלות באופן מקרי. מחקר פרוספקטיבי שכלל איסוף נתונים ממספר מרכזים רפואיים, בדק את המהלך הטבעי של מפרצות שלא דיממו - קרי שאובחנו באופן מקרי[9]. במחקר בוצעה השוואה של הסיכון לדימום בשלוש זרועות מחקר: קבוצה שלא קיבלה טיפול אלא מעקב בלבד, קבוצה שטופלה בטיפול אנדו-וסקולרי וקבוצה שטופלה ניתוחית. הנבדקים לא עברו חלוקה אקראית לזרועות השונות. נמצא כי הסיכון המצטבר לדימום במשך 5 שנים תלוי במיקום המפרצת ובגודלה: הסיכון נמוך יותר במפרצות קטנות, ובמפרצות של כלי הדם הקדמיים משום שאלו פחות נוטות לדמם בהשוואה למפרצות בכלי הדם האחוריים (כולל מפרצות בעורק המוח המגשר האחורי - Posterior communicating artery, PCA). הסיכון לדימום במשך 5 שנים במפרצת שקוטרה פחות מ-7 מילימטר הוא 0 אחוז אם המפרצת קדמית ו-2.5 אחוזים אם מדובר במפרצת אחורית. הסיכון לדימום הולך ועולה עם העלייה בגודל המפרצת ומגיע לכדי 40–50 אחוזים במפרצות שקוטרן 2.5 סנטימטר ומעלה.
לא בוצע מחקר פרוספקטיבי עם הקצאה אקראית לזרועות של טיפול ומעקב בלבד שבדק את המהלך הטבעי של מפרצות לא מדממות. מחקר TEAM שניסה לעשות זאת לא הצליח לגייס די חולים והופסק[10].
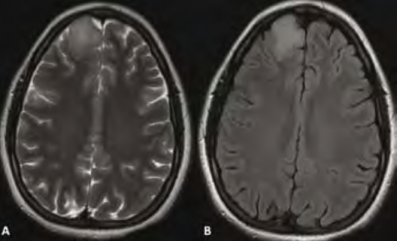
גליומה בדרגת ממאירות נמוכה
גליומה בדרגת ממאירות נמוכה (גמ"נ) היא אחד הגידולים שיכולים להתגלות כממצא מקרי שהמהלך הטבעי שלו והטיפול בו אינם ברורים (תמונה 2). סקירה שבוצעה בנושא איגדה מקרים בהם אובחנה גליומה בדרגת ממאירות נמוכה כממצא מקרי והשוותה בין מקרים שטופלו למקרים בהם בוצע מעקב בלבד[11]. מתוך סקירה זו עולה כי במקרים שטופלו ניתוחית הייתה התקדמות גידולית ב-25 אחוזים מהנבדקים, ותמותה ב-7 אחוזים, ואילו בקבוצת המעקב הייתה תחלואה רק ב-7 אחוזים ו-31 אחוזים מהנבדקים אף הראו נסיגה בגודל הגידול. ממחקר זה ניתן להבין לכאורה שמעקב בלבד הוא הפתרון העדיף, אך מדובר בסקירה רטרוספקטיבית על מקרים מדווחים וקרוב לוודאי שקיימת הטיה של התוצאות. גם הסוקרים עצמם ממליצים לבסס את ההחלטה הטיפולית במקרים אלו באופן פרטני ובהסתמך על בדיקה מדוקדקת של תסמיני החולה ועל המעקב אחר התקדמות הגידול.
קבוצת חוקרים אחרת איתרה באופן רטרוספקטיבי, מתוך קבוצת חולים שנותחה בשל גליומה בדרגת ממאירות נמוכה, חולים אשר ניתן היה להגדירם כלא תסמיניים בעת האבחון (קרי, סבלו מכאבי ראש ללא אפקט מסה משמעותי ואובחנו בשל טראומה) והשוותה בינם לבין קבוצה שאובחנה תסמינית[12]. בהשוואה זו נמצא כי לחולים בקבוצה הלא תסמינית היה בעת האבחנה נפח גידול קטן יותר באופן משמעותי, ועירוב קליפת המוח התפקודית היה באופן משמעותי נמוך יותר. עם זאת, קצב ההתקדמות ושיעורי ההתמרה הממאירה לא היו שונים בשתי הקבוצות. כמו כן נמצא שגליומה בדרגת ממאירות נמוכה לא תסמינית הייתה שכיחה יותר בקרב נשים.
סיכום והמלצות
ממצא מקרי הוא תוצר לוואי ידוע של השימוש ההולך וגובר בהדמיה. ממצאים מקריים קיימים בכל בדיקות ההדמיה, אך מציאת ממצא מקרי תוך-גולגולתי מקשה על הבירור הרקמתי וגורמת במקרים רבים חרדה לחולה. חשוב לזכור, כי הפניית חולה לבדיקת הדמיה רק בכדי "להרגיע אותו" יכולה לעיתים לגרום לתוצאה ההפוכה ולגרום לו לעבור סדרת בדיקות שרק תעוררנה בו פחדים. ניתן לסכם ולומר ש:
- יש לצפות לממצא מקרי בבדיקת MRI של המוח, כולל במתנדבי מחקר בריאים, בעד כ-2.6 אחוזים, כשמתוכם בעד כ-1.6 אחוזים אנו צפויים למצוא ממצא מקרי גידולי
- קיים סיכוי של עד כ-1 אחוז לממצא מקרי גידולי בנבדקי טראומה
- באנשים מבוגרים, ממצאים מקריים של אוטם מוחי ושינויים בחומר הלבן יכולים להמצא בשכיחות של עד כ-7.2 אחוזים והם גורם סיכון לאוטם תסמיני ולירידה קוגניטיבית בעתיד
- מפרצת יכולה להתגלות כממצא מקרי בשיעור של עד כ-1.6 אחוזים. הסיכון לדימום של מפרצת שמתגלה כממצא מקרי הוא גבוה יותר כאשר המפרצת ממוקמת בעורקים האחוריים, וככל שהיא גדולה יותר. הסיכון לדימום ממפרצת לא תסמינית במחזור הדם הקדמי שקוטרה פחות מ-7 מילימטר הוא אפסי
- גליומות בדרגת ממאירות נמוכה יכולות להתגלות כממצא מקרי בשיעור נמוך ביותר. אין נתונים פרוספקטיבים ברורים כיצד יש להתייחס למצב זה, ונראה כי ההמלצה המעשית ביותר היא לבצע מעקב צמוד לאישור כי מדובר בגליומה בדרגת ממאירות נמוכה ולא בגליומה ממאירה, ולהקצות את הטיפול המתאים לכל מטופל בהתאם למאפייניו ולמאפייני מחלתו
ביבליוגרפיה
- ↑ 1.0 1.1 Illes J, Kirschen MP, Edwards E et al., Science, 2006; 311, 783
- ↑ 2.0 2.1 Morris Z, Whiteley WN, Longstreth WT Jr et al., BMJ, 2009; 17, 339
- ↑ Katzman GL, Dagher AP, Patronas NJ, JAMA, 1999; 281, 36
- ↑ Kirschen MP, Jaworska A, Illes J, J Magn Reson Imaging, 2006; 23,205
- ↑ Paluska TR, Sise MJ, Sack DI, et al., J Trauma, 2007; 62,157
- ↑ 6.0 6.1 Vermeer SE, Hollander M, van Dijk EJ, et al., Stroke, 2003; 34,1126
- ↑ 7.0 7.1 Vermeer SE, Prins ND, den Heijer T, et al., N Engl J Med, 2003; 348,1215
- ↑ Vernooij MW, Ikram MA, Tanghe HL, et al., N Engl J Med, 2007; 357,1821
- ↑ Wiebers DO, Whisnant JP, Huston J, et al., Lancet, 2003; 362,103
- ↑ Raymond J, Darsaut TE, Molyneux AJ; TEAM collaborative Group. Trials, 2011; 4,64
- ↑ Shah AH, Madhavan K, Heros D, et al., Neurosurg Focus, 2011;31,12
- ↑ Potts MB, Smith JS, Molinaro AM, et al., J Neurosurg, 2012; 116,365
קישורים חיצוניים
המידע שבדף זה נכתב על ידי ד"ר אילת ערן, מומחית ברדיולוגיה אבחנתית ונוירורדיולוגיה, המחלקה לדימות רפואי, הקריה הרפואית רמב"ם, חיפה


 כניסה
כניסה  עקבו אחרינו בפייסבוק
עקבו אחרינו בפייסבוק