פרקים ברפואה פליאטיבית - דיספניאה (קשיי נשימה) - Dyspnea
פרקים ברפואה פליאטיבית - Chapters in palliative medicine
מאת פרופסור פסח שוורצמן
היחידה לשיכוך כאב וטיפול פליאטיבי, הפקולטה למדעי הבריאות, אוניברסיטת בן גוריון בנגב.
לערכים נוספים הקשורים לנושא זה, ראו את דפי הפירושים: – דיספניאה, טיפול פליאטיבי
רקע
דיספניאה היא אחד מהתסמינים השכיחים בקרב חולים המקבלים טיפול פליאטיבי, ואחד מהתסמינים המפחידים ביותר עבור חולים ובני משפחתם וצוותי הטיפול. בדומה לכאב, גם קשיי נשימה הם חוויה סובייקטיבית המושפעת מגורמים רבים, פיזיולוגיים ופסיכולוגיים. בירור מקיף של הדיספניאה, הכולל היבטים פיזיים, רגשיים, חברתיים ורוחניים של תסמין מורכב זה, מנחה את הצוות הרפואי בבחירת הטיפול המתאים.
תלונות קשיי נשימה עשויות לכלול תחושה סובייקטיבית של קוצר נשימה, מחנק, אי נוחות, מחסור באוויר, ותחושה של איום על החיים. טווח הקושי עשוי להיות החל מקוצר נשימה במאמץ ועד תחושת מחנק במנוחה. טכיפניאה אינה דיספנאה.
הטיפול בקשיי הנשימה יכול להוות טיפול משלים לטיפול במחלה, המתמקד באטיולוגיה הבסיסית, או להפוך להיות מטרת הטיפול העיקרית. במקרים בהם קשיי הנשימה נעשים חמורים, הטיפול הניתן למחלה הוא מקסימלי ומטרות הטיפול הן בעיקרן שיפור איכות חיים ונוחות של המטופל. לא ניתן לאבחן דיספנאה בבדיקה פיזיקלית או בבדיקת מעבדה.
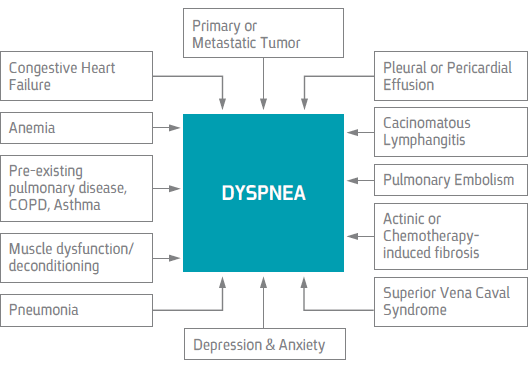
אבחנה מבדלת
בנוסף לנזכר למעלה יש לחשוב על מיימת וכאב לא מאוזן.
עקרונות כלליים לטיפול
- הערך פרוגנוזה
- ברר את רצון והעדפות החולה משפחתו
- הערך את מצבו הנפשי, החברתי, והרגשי של החולה, ושל משפחתו
- בהתאם להערכה לעיל, בחר בהתערבות פולשנית באופן מינימלי לשם אבחנה וטיפול
- האמן לחולה גם כאשר אין "סימנים אובייקטיביים" לתחושותיו
- במסגרת ההחלטה על בירור, שקול האם תוצאות הבדיקה ישנו את הגישה הטיפולית ועד כמה ביצוע הבדיקה יקשה על החולה ומשפחתו
הגישה הטיפולית בדיספנאה
התערבות ראשונית
- שינוי תנוחה או ישיבה
- אוורור פני החולה בעזרת מאוורר
- אוורור החדר:
- פתיחת חלון
- הגבלת מספר האנשים בחדר
- הפחתת טמפרטורה ולחות
- בירור משמעות קוצר הנשימה
- מתן תחושת ביטחון - לא להשאיר את החולה לבד
- תרגול שיטות הרפיה והפחתת חרדה
- חמצן - יעיל בדרך כלל בחולים היפוקסמיים, אך לעיתים יעיל גם בחולים שאינם היפוקסמיים, עד 5 ליטר לדקה. יש להפסיק בחולים שאינם חשים הטבה
טיפול סמפטומטי תרופתי
אופיואידים סיסטמיים
אופיואידים סיסטמיים, ובעיקר האופיואידים קצרי הטווח, הם קבוצת התרופות היעילה ביותר לטיפול בדיספניאה.
- יש להעלות בהדרגה ולעשות טיטרציה - בדומה לטיפול בכאב
- 7.5 MIR מיליגרם או סירופ אוקסיקוד - 4 מיליגרם ולהעלות מינון לפי הצורך
- ניתן לתת באופן קבוע, כל 4 שעות. ו/או (לפי הצורך) מתן Morphine 5-10 mg (מיליגרם) או סירופ אוקסיקוד כל 4 שעות
- ניתן להשתמש גם באופיואידים ארוכי טווח
מידת ההטבה אינה קשורה לקצב הנשימה או רווי חמצן, אלא לתחושתו הסובייקטיבית של החולה.
יש להסביר למשפחה ולשאר הצוות שמורפין אינו מדכא נשימה במקרים אלה.
אופיואידים באינהלציה
מידת יעילותם נתונה במחלוקת.
יש לנטר תגובה ולהעלות מינון בהדרגה בהתאם. ניתן להגיע עד 60 מיליגרם ליום.
אין כל מניעה לתת אופיואידים סיסטמיים גם לחולי COPD (Chronic Obstructive Pulmonary Disease).
סטרואידים
Prednisone 40-60mg או Dexamethasone 8-20 mg.
יעיל במיוחד במקרים של לימפאנגיטיס, פנאומוניטיס או גרורות מפוזרות. ניתן לתת מינון גבוה יותר של דקסמטזון (60 מיליגרם) אם אין הוראת נגד ובהמשך יש לרדת למינון המשמר את התגובה. אם אין שיפור - ניתן להפסיק.
אינהלציות
Saline 2.5cc + Ventolin 0.5cc או עם Aerovent 1cc, במיוחד אם יש מחלת ריאות חסימתית (COPD) או אסתמה.
יש דווחים אנקדוטאלים של שמוש באינהלציות פוסיד.
נוגדי חרדה
יש לשקול שימוש בנוגדי חרדה, במיוחד כאשר אין תגובה למינון גבוה של אופיואידים (אבל לא רק). בטוחים בשימוש יחד עם אופיאידים.
- לוריבן - 0.5 עד 2 מיליגרם, כל 4–6 שעות, עד שיש רגיעה
- קלונקס - 0.25 עד 2 מיליגרם לפי הצורך, עד פעמים ביום
התערבות פולשנית
- בגידול תוך ברונכיאלי בלבד ללא התפשטות, בחולה עם תוחלת חיים מוערכת של 2–3 חודשים, ניתן לשקול כריתה בלייזר בשיטה אנדוסקופית או הכנסת סטנט. לעיתים יש צורך לחזור על הפעולה כל 6–8 שבועות
- בשיעול ודיספניאה על רקע פיסטולה אזופגיאלית - יש לשקול הכנסת סטנט
ניתן גם לשקול קרינה במקרה של סרטן ריאות מתקדם.
סדציה
בשלבים הסופיים ניתן להציע סדציה פליאטיבית.


 כניסה
כניסה  עקבו אחרינו בפייסבוק
עקבו אחרינו בפייסבוק