תסמונת התכווצות הפיכה של כלי הדם המוחיים - Reversible cerebral vasoconstriction syndrome
ערך זה נמצא בבדיקה ועריכה על ידי מערכת ויקירפואה, וייתכן כי הוא לא ערוך ומוגה.
| תסמונת התכווצות הפיכה של כלי הדם המוחיים | ||
|---|---|---|
| Reversible cerebral vasoconstriction syndrome | ||
| יוצר הערך | ד"ר גיא רפאלי, ד"ר יונתן שטרייפלר | |
תסמונת התכווצות הפיכה של כלי הדם המוחיים (Reversible cerebral vasoconstriction syndrome , RCVS) מתאפיינת בהופעה חדה של כאבי ראש עזים שיכולים להיות מלווים בפרכוסים ובחסרים נוירולוגיים מוקדיים, בשילוב עם התכווצות בעורקי המוח. התסמונת חולפת באופן עצמוני בתוך חודש עד שלושה חודשים[1].
אפידמיולוגיה
שיעור ההיארעות המדויק של תסמונת ההתכווצות ההפיכה של כלי הדם המוחיים אינו ידוע. התסמונת דווחה בחולים בגילאי 70-13 שנים[2], כאשר גיל החולים הממוצע בזמן הופעת התסמונת הוא כ-45 שנים. התסמונת נפוצה מעט יותר בנשים. עד כה פורסמו רק 3 סדרות שכללו למעלה מ-10 חולים:
- סדרה רטרוספקטיבית מארצות הברית, שהקיפה 16 חולים מאושפזים שנחשדו כסובלים מדלקת כלי דם מוחיים, כאשר עשרה מהם עברו אנגיוגרפיה חוזרת על מנת להעריך את מידת ההפיכות של התכווצות עורקי המוח [3] ;
- סדרה פרוספקטיבית מטיוואן, שכללה 56 חולים עם כאבי ראש חוזרים מסוג "רעם" (Thunderclap headaches), כאשר ב-22 מתוכם תועדה התכווצות בכלי הדם בתחילת המחלה [4];
- סדרת חולים פרוספקטיבית מצרפת, שכללה 67 חולים ממרכז רפואי בודד בין השנים 2007-2004, כאשר בכולם הודגמה התכווצות בכלי הדם במוח, ואנגיוגרפיה חוזרת הדגימה נסיגה של הממצאים[2].
ההגדרה של תסמונת התכווצות הפיכה של כלי הדם המוחיים הוצעה על-ידי קיאברס (Caiabrese) וחבריו בשנת 2007[5] במטרה לכלול ולקבץ את כל המקרים הדומים שדווחו לאורך השנים וזכו לכינויים שונים (טבלה 1). עובדה זאת ממחישה את האתגר האבחנתי של התסמונת. ביטויים חמורים של התסמונת נחשבו לצורות קלות של דלקת כלי דם מוחיים בשל מאפיינים אנגיוגרפיים דומים. מנגד, צורות טהורות של התסמונת, שהתבטאו בכאבי ראש (cephaigic forms) בלבד, נחשבו לביטוי של כאבי ראש ראשוניים - כאבי ראש הנגרמים על-ידי שפעול מעגלי הכאב במוח או בגולגולת ללא נגע בסיסי כלשהו. במהלך 10-5 השנים האחרונות, תסמונת התכווצות הפיכה של כלי הדם המוחיים הוכרה כתסמונת נפרדת.
| דלקת כלי דם או אנגיופתיה מוחית שפירה מבודדת |
| תסמונת על-שם Call-Fleming (Call-Fleming syndrome) |
| דלקת כלי דם מדומה של מערכת העצבים המרכזית |
| אנגיופתיה שפירה של מערכת העצבים המרכזית |
| אנגיופתיה לאחר לידה |
| עווית כלי דם (vasospasm) בעקבות מיגרנה |
| כאבי ראש ממקור לא ידוע מסוג "רעם" מלווים בעווית כלי דם הפיכה |
| וסקולופתיה מוחית שנגרמה על-ידי תרופות |
| עווית כלי דם קטלנית באוטם שנגרם על-ידי מיגרנה |
אטיולוגיה
ההשערה הרווחת היא שמדובר בהפרעה זמנית והפיכה בבקרת מתח השריר החלק בדפנות העורקים המוחיים, המובילה לכיווץ והרחבה במוקד אחד או במוקדים מרובים.
| משכב לידה |
| עם או ללא חשיפה לחומרים המשנים את קוטר כלי הדם (vasoactive), רעלת היריון או טרום-רעלת היריון |
| חשיפה לחומרים המשנים את קוטר כלי הדם |
| קנביס, קוקאין, אקסטזי, אמפטמינים (Amphetamines) , LSD, שתיית אלכוהול מופרזת |
| תרופות ממשפחת חוסמי ספיגה מחדש של סרוטונין (Selective Serotonin Reuptake Inhibitor , SSRI) |
| תרופות להקלת גודש באף - Ephedrine , Pseudoephedrine , Phenylpropanolamine |
| נגזרות של Ergot |
| Parilac ((Bromocriptine)) |
| טריפטנים (Triptans) |
| מדבקות ניקוטין |
| גידולים מפרישי קטכולאמינים |
| פיאוכרומוציטומה, קרצינואיד של הסימפונות, גידול גלומוס (Glomus tumor) |
| חשיפה לתכשירים מדכאי-חיסון או למוצרי-דם |
| Tacrolimus, Cyclophosphamide , אריתרופויטין, אימונוגלובולינים (ivig), עירוי כדוריות דם אדומות, אינטרפרון אלפא |
| הפרעות כלי דם גדולים חוץ או תוך-גולגולתיים |
| דיסקציה עורקית, מפרצת מוחית לא מדממת, דיספלזיה פיברו-מוסקולרית |
כ-60% מהמקרים הם משניים, בעיקר לאחר לידה ובעקבות חשיפה לחומרים ואזו-אקטיביים.
הפרעה זו יכולה להיות ראשונית (RCVS אידיופתי), בעוד ש-60%-25% מהמקרים הינם משניים, בד"כ לאחר חשיפה לחומרים ואזו-אקטיביים סימפטומימטיים או סרוטונינרגיים ו/או לאחר לידה (כונה בעבר postpartum angiopathy) (טבלה 2).
חומרים ואזו-אקטיביים
בקבוצה זו נכללות תרופות רבות כגון משפחת SSRM וכן כל התכשירים הסימפטומימטיים מסוג אלפא, שהם בשימוש לעיתים קרובות כתרופות מדף ללא מרשם רופא (OTC) להקלת גודש נזאלי(Nasal Decongestants) תרופות הרזיה ותרופות על בסיס צמחי; גם תכשירים קנאבינואידים נכללים בקבוצת החומרים הוואזו-אקטיביים (תכשירים אלה הם הגורם השכיח ביותר בצרפת 7-RCVS בקבוצת החומרים הואזו-אקטיביים). יש חולים שהתסמונת מופיעה כעבור מס' ימים של חשיפה, בעוד שאצל אחרים היא מופיעה כעבור מס' חודשים לאחר חשיפה סדירה או בלתי-סדירה, במינונים מקובלים או מופרזים. אלכוהול אינו גורם באופן ישיר לתסמונת אלא מהווה גורם מזרז רק בחשיפה בו-זמנית לחומרים אחרים כגון קאנביס ו/או אקסטזי ו/או קוקאין.
משכב הלידה (Postpartum)
ואזוקונסטריקציה מוחית הפיכה לאחר לידה מתחילה ב-2/3 מהמקרים במהלך השבוע הראשון לאחר לידה, בד"כ לאחר לידה רגילה. ב-50%-70% מהמקרים קיים קשר לצריכת תכשירים ואזו-אקטיביים כגון ארגוט (Ergot derivatives) המיועדים לטיפול בדימומים לאחר לידה או לתכשירים המעכבים יצירת חלב-אם (כגון bromocriptine או methergine).
גורמים אחרים
מבין המצבים הקליניים שנקשרו לתסמונת ניתן למנות גידולים מפרישי קטכולאמינים, חבלת ראש, ניתוחים נוירו-כירורגיים, אנדארתרקטומיה בעורקי התרדמה (CEA) ותת-לחץ תוך-גולגולתי. כאן המקום להדגיש כי כאבי הראש הם משניים להפרעה וסקולרית; אין בהם כל משותף עם מיגרנה שהיא כאב ראש ראשוני נטול כל נגע סיבתי בבסיס. היסטוריה של מיגרנה מדווחת בקרב 20%-16% מהמקרים של RCVS, ללא שינוי משיעור ההימצאות של מיגרנה באוכלוסייה הכללית.
קליניקה
כאב ראש: לעיתים קרובות התסמין היחיד, כמו בקרב 75% מהחולים בסדרה הצרפתית[2]. במרבית החולים הוא עז בעוצמתו בצורת רעם ונשנה כל יום במשך 4-1 שבועות. כאב הראש בד"כ דו"צ, מתחיל בעיקר בחלקים אחוריים על פני הגולגולת, מלווה באגיטציה (צעקות ואף יללות) ובתלונות נלוות של מיגרנה. כ-80% מהחולים מדווחים על לפחות גורם מאתגר אחד: פעילות מינית, מאמץ פיזי או סערה רגשית, שיעול, עיטוש, נקיטת שתן ללא מאמץ. בנוכחות כאב צווארי אחורי או לטרלי יש לשלול דיסקציה של עורק ורטברלי או קרוטידי.
התסמונת אשר מאופיינת בכאבי ראש עזים אשר משניים ותסמיניים להפרעה וסקולארית בבסיס.
חסרים מוקדיים ופרכוסים
תדירות הסימנים והתסמינים האחרים תלויה באופן בו גויסו החולים למחקרים ונעה בין 9% עד 63%, ועבור פרכוסים מ-0% עד 21%. אכן, קיומם של מאפיינים אלה מוביל לבירור מקיף אשר, בניגוד למקרים אלה, אינו מבוצע בתדירות במקרה ולחולים כאבי ראש בלבד. התמדתם של חסרים מוקדיים נובעת בד"כ מדימום או אוטם.
כאב ראש מסוג רעם' הינו ייחודי בכך שמדובר בהופעה פתאומית חדה של כאב ראש עז ומייסר המגיע לשיאו בפחות מדקה, כמו רעם, ואשר מחקה באופיו הקליני פקיעת מפרצת. שני סיבוכים עיקריים לתסמונת הינם דימום תת-עכבישי קליפתי ממוקם (22%) ושבץ מוח איסכמי או דימומי (7%) אשר עלולים להותיר נזק קבוע.
דימום מוחי או PRES הינם סיבוכים מוקדמים במהלך השבוע הראשון בעוד שסיבוכים איסכמיים מתרחשים מאוחר יותר, בתום השבוע השני, לעיתים כאשר חל שיפור בכאבי הראש ואף לאחר שנסוגו[2]. כפי שהודגש קודם לכן, כיווץ כלי-דם אפשר ולא יודגם בדימות וסקולרית מוקדמת אלא רק בשלב מאוחר יותר. מהירויות זרימה תוך-גולגולתיות מרביות מגיעות לשיאן לאחר 22 יום בממוצע מתחילת ההסתמנות הקלינית; הן מגיעות על כן לשיאן כאשר כאבי הראש נסוגו כליל[6]. מהלך הזמנים הקליני וההדמייתי מעיד על תהליך דינמי המתחיל בעורקים דיסטלים שלא ניתן להדגימם בדימות וסקולרית בלתי-פולשנית, ואשר מתקדם לעורקים בעלי קוטר בינוני-גדול.
אבחנה
| קריטריונים אבחנתיים לתסמונת התכווצות הפיכה של כלי הדם המוחיים (עפ"י החברה הבינלאומית לכאבי ראש עבור "אנגיופתיה מוחית הפיכה חדה" וכן עפ"י קריטריונים שהוצעו ב-2007 ע"י Calabrese וחב' |
|
|
|
|
|
|
אבחנה כרוכה בהדגמת עורקי המוח באנגיוגרפיה המופיעים בצורת "שרשרת חרוזים", עם נסיגה מלאה או כמעט מלאה של הממצאים באנגיוגרפיה חוזרת לאחר 12 שבועות מתחילת התסמונת הקלינית.
דימות מוח: CT מוח ללא ח.נ בד"כ תקין בעוד ש-MRI נמצא פתולוגי בקרב 2/3 מהחולים בסדרות פרוספקטיביות. בחולים עם הצורה הטהורה של כאבי ראש בלבד (Cephalalgic form), הדגים MRI דימום קליפתי תת-עכבישי בקמרון המוח[2] בשיעור 20%, ובחולים שהפרזנטציה הקלינית הייתה חסר מוקדי קבוע MRI הדגים אוטם או דימום ב-100% מהחולים. בסדרת החולים הגדולה ביותר שדווחה עד כה, הממצא ההדמייתי הפתולוגי הנפוץ ביותר היה דמם תת-עכבישי קטן ממוקם (22%) , שנצפה כאות גבוה ב-FLAIR במס' חריצים בסמוך לקמרון המוח[2]. דימום תוך-מוחי רקמתי דווח ב-6% מקרב 67 החולים בסדרה הצרפתית. כן דווח גם על דימום תת-דוראלי. עלול להופיע יותר מסוג אחד של דימום בחולה הבודד. אוטם מוחי נדיר, ונצפה ב-4% מהחולים בסדרה הצרפתית, בד"כ באזורי גבול בין טריטוריות וסקולריות נפרדות. ב-10% מהחולים, אותות מוגברים סימטריים ב-FLAIR מזכירים PRES. לבסוף, סדרות דיכוי שומן בחתכים אקסיאליים T1-2 יעילות באיתור דיסקציה עורקית צווארית נלווית.
צנתור מוח: מדגים הצרויות והתרחבויות מקטעיות ('שרשרת חרוזים', string on beads) של עורק אחד או יותר[5]. בדיקת דימות וסקולרית בלתי-פולשנית, כגון CTA או MRA, הייתה רגישה בשיעור 80% בסדרה הצרפתית בהשוואה לבדיקת הזהב - צנתור מוח - שהיא בהגדרה בעלת 100% רגישות (מאחר והיא הבדיקה שמגדירה את התסמונת). במידה ומצב קליני או נגע אחר אינו סביר, אם CTA/MRA היו בגדר הנורמה בהתחלה, ובהיעדר דמם תת-עכבישי קליפתי או אוטם מוחי ב-MRI, ישנם מרכזים בעולם (כמו הקבוצה הצרפתית) שאינם מבצעים צנתור מוח. בהתאם למצבו הקליני של החולה מבוצעת בדיקת דופלר תוך-גולגולתי (TCD) לניטור ואיתור מוקדם של ואזוספאזם. מטבע הדברים בחולים בהם אין מבוצע צנתור מוח, אבחנה סופית אינה אפשרית. צנתור מוח עשוי להיות תקין במידה והוא מבוצע בשלב מוקדם למדי, 5-4 ימים לאחר תחילת התסמינים; לכן, אם MRA או CTA הראשונים תקינים, בדיקת דימות וסקולרית חוזרת פולשנית (צנתור מוח) או בלתי-פולשנית עשויה להיות אבחנתית מס' ימים לאחר מכן. אי-סדירויות בקוטר כלי הדם יכולות לערב מערכות כלי דם מוחיות קדמית ואחורית והינן בד"כ דו"צ ודיפוזיות; עורקים גדולים כגון עורק בזילארי או העורק הקרוטידי הפנימי עלולים גם הם להיות מעורבים. ההצרויות אינן קבועות ודימות וסקולרית חוזרת לאחר מס' ימים עשויה להדגים נסיגה של חלק מהממצאים והופעה של אזורים חדשים של כיווץ כלי-דם המערבים לעיתים קרובות כלים יותר פרוקסימליים. התסמונת נקשרה גם עם מפרצות מוחיות מרובות שלא דיממו (עד 6% בסדרה הצרפתית) , דיספלזיה עורקית ודיסקציה ורטברלית או קרוטידלית[2]. האסוציאציה לדיסקציה שכיחה יותר בנשים במיוחד לאחר לידה.
דופלר תוך-גולגולתי (TCD): יעיל ביותר בניטור התפתחות על פני זמן של כיווץ כלי הדם המוחיים. במחקר פרוספקטיבי שנערך בטייוואן והקיף 32 חולים, מהירות הזרימה הממוצעת המירבית חרגה מעל 80 ס"מ/שנייה בקרב 81% מהחולים ומעל 120 ס"מ/שנייה בקרב 47%, אך לעולם לא חרגה מעבר ל-200 ס"מ/שנייה. בדיקות עוקבות רגישות יותר מהערכה בודדת מכיוון שמהירויות הזרימה עשויות להיות תקינות במהלך הימים הראשונים, לאחר מכן עלולות לעלות ולהגיע לשיא לקראת סוף השבוע השלישי מתחילת כאב הראש[2]. TCD עלול להיות לא מספק באומדן מידת ההפיכות של הואזוספאזם, הדורש עדיין דימות וסקולרית (כגון CTA/MRA). יתרה מזאת, לחולים עלולות להימדד עדיין מהירויות גבוהות בתום החודש השלישי מתחילת התסמינים, למרות MRA-WP חזר למצב התקין[6].
בדיקות נוספות: תבחין שתן לרעלנים (טוקסיקולוגיה) עשוי לעזור בזיהוי סופי של החומר הפרמקולוגי המחולל (קנביס, קוקאין, אמפטמינים, אקסטזי). אם לחצי הדם עולים במהלך שלב כאבי הראש, יש לבדוק אמינים בשתן בשאלה של פיאוכרומוציטומה.
יש לחשוד באבחנה של RCVS בכל החולים שמופיעים עם כאב ראש בצורת רעם (Thunderclap headache) עם או בלי תסמינים נוירולוגיים אחרים. לא ניתן לקבוע אבחנה זו בהיעדר כאבי ראש עפ"י הקריטריונים האבחנתיים הקיימים, המפורטים בטבלה 3. [5]
ניתן לבסס את האבחנה הסופית רק לאחר הערכת מידת ההפיכות של כיווץ העורקים כ-12 שבועות מתחילת התסמינים, למרות שנסיגה מלאה עלולה להיות איטית יותר. בסדרת החולים מטייוואן שכללה 32 חולים, בעוד שבקרב 2/3 מהם הייתה נורמליזציה מלאה של כלי הדם ב-MRA לאחר 3 חודשים, בשאר החולים הודגם שיפור ניכר[6].
מספר מאפיינים מסייעים באבחנה בין כאב ראש בצורת רעם עקב פקיעת מפרצת ודימום תת-עכבישי ובין RCVS מלווה בדימום תת-עכבישי קליפתי ממוקם. הנקודה החשובה ביותר היא במיקום הדימום התת-עכבישי: בעוד שדימום זה 2-RCVS אינו תואם את המיקום ודרגת חומרת הוואזוספאזם, בדימום תת-עכבישי לאחר פקיעת מפרצת קיים מתאם טוב בינו ובין מיקום והיקף הוואזוספאזם. דימום תת-עכבישי ב-RCVS בד"כ ממוקם היטב, ומשתרע על פני שטח הפנים הקליפתי הצידי או העליון, מלווה בכמות דם מינימלית עד בינונית, בעוד שהוואזוספאזם הינו דיפוזי ורב-מוקדי, מערב עורקים בינוניים או גדולים הרחוקים ממקום הדימום. בניגוד לכך, דימום תת-עכבישי עקב פקיעת מפרצת נוטה להיות מרוכז ובולט יותר בקרבת מיקום המפרצת, ושם הוא גורם באופן ישיר לוואזוספאזם.
גורמים נוספים לכאבי ראש בצורת ירעם' (thunderclap)
מלבד דימום תת-עכבישי, כאב ראש כזה עלול להופיע כהסתמנות ראשונית בהפרעות וסקולריות ולא-וסקולריות אחרות[7]. מביניהן ניתן לכלול: דיסקציה עורקית צווארית או תוך-גולגולתית; פקקת ורידית מוחית; giant cell arteritis; דימום היפופיזארי (אפופלקסיה).
| RCVS | וסקוליטיס מוחית ראשונית (GANS)[8] | |
| מהלך קליני | הופעה חדה ובהמשך מהלך חד-שלבי בד"כ ללא סיבוכים חדשים לאחר 4 שבועות | הופעה פחות חדה, כאב ראש בד"כ אינו בצורת 'רעם' אלא תת-חריף או פרוגרסיבי, מלווה בחסרים חולפים, ולבסוף באוטמים מוחיים מרובים |
| מצבים נלווים | התחלה במשכב לידה או לאחר חשיפה לחומרים ואזואקטיביים תומכים באבחנה זו | אין |
| MRI | בד"כ תקין (ב-70% מהמקרים) | פתולוגי במרבית המקרים (90%) |
| נוזל שידרה | תקין (ב-80%-40% מהמקרים) או מדגים ערכים החורגים במידה קלה מהתקין | חורג מהתקין בצורה ניכרת במרבית המקרים (95%) ומדגים תגובה דלקתית |
| צנתור מוח | תמיד פתולוגי (00%ו מהמקרים) | לעיתים קרובות תקין (עד 60% מהמקרים) |
הבעיה האבחנתית לגבי וסקוליטיס מוחית
הצורות החמורות הנדירות של RCVS מעלות את האפשרות לוסקוליטיס מוחית (Primary CNS vasculitis, Granulomatous angiitis of the nervous system), כאשר קיים הכרח להתחיל טיפול בסטרואידים או תרופות מדכאות חיסון מוקדם ככל האפשר. מצד שני, ב-RCVS חשוב לא לחשוף שלא לצורך את המטופל לסיכונים בביצוע ביופסית מוח וחשיפה ממושכת לאימונוסופרסיה. טבלה 4 מרכזת את ההבדלים העיקריים בין שני מצבים קליניים אלה.
טיפול
טיפול סימפטומטי כולל אנלגטיקה (לעיתים אף מורפיום), נוגדי פרכוסים (במידת הצורך), ניטור לחץ דם ואשפוז ביחידה לטפול נמרץ במקרים הקשים. בהיעדר מחקר אקראי, טיפול אמפירי מבוסס על נימודיפין עם הדגמת התמונה הטיפוסית באנגיוגרפיה[5]. טיפול זה ניתן במתן ורידי למס' ימים (במינון זהה למינון הניתן בדימום תת-עכבישי לאחר פקיעת מפרצת, 2-1 מ'ג/ק"ג/ שעה), או במתן פומי במינון 60 מ"ג כל 8-4 שעות למשך 12-4 שבועות. מידת ההשפעה של הטיפול על התסמינים והסיבוכים הפוטנציאליים של התסמונת אינה ברורה. יש להימנע ממתן נימודיפין במטופלים עם לחץ דם נמוך או כאלה הסובלים מדיסקציה נלווית עם כשל המודינמי. סטרואידים אינם מומלצים. במקרים חמורים בהם הוואזוספאזם עקשני ואינו חולף, ניתן להתערב בגישה אנדו-וסקולרית עורקית בהזרקה סלקטיבית של נימודיפין לעורקים המעורבים ואף לבצע אנגיופלסטיה באמצעות בלון, בדומה לטיפול שמבוצע בדימום תת-עכבישי לאחר פקיעת מפרצת.
חסם תעלות סידן מסוג נימודיפין מפחית כאבי ראש מסוג 'רעם' (Thunderclap headaches) תוך 48 שעות אך נטול כל השפעה על הסיבוכים האיסכמיים והדימומיים.
פרוגנוזה
הפרוגנוזה הסופית נקבעת ע"י שבץ מוח ודרגת חומרתו, המופיע ב-6%-9% מהחולים בסדרות חולים פרוספקטיביות[2] , [6]. דווח על מספר מקרים קטלניים, בעיקר לאחר לידה[9]. כמו כן דווח על הישנות RCVS, אך בהיעדר מחקרי מעקב ארוכי-טווח שיעור ההישנות אינו ידוע. בסדרת החולים הצרפתית שהינה, כאמור, הסדרה הגדולה ביותר שפורסמה עד כה, נערך מעקב במשך ממוצע של 3.2 שנים (טווח 62-26 חודשים) ועד כה לא נצפתה כל הישנות מבוססת ע"י בדיקת דימות וסקולרית[2].
דגלים אדומים
ביבליוגרפיה
- ↑ Ducros A, Bousser MG, Pract Neurol, 2009; 9,256
- ↑ 2.0 2.1 2.2 2.3 2.4 2.5 2.6 2.7 2.8 2.9 Ducros A, Boukobza M, Porcher R, et al., Brain, 2007; 130,3091
- ↑ Hajj-Ali RA, Furlan A, Abou-Chebel A, et al., Arthritis Rheum, 2002; 47, 662
- ↑ Chen SP, Fuh JL, Lirng JF, et al., Neurology, 2006; 67,2164
- ↑ 5.0 5.1 5.2 5.3 5.4 Calabrese LH, Dodick DW, Schwedt TJ, et al., Ann Intern Med, 2007; 146,34
- ↑ 6.0 6.1 6.2 6.3 Chen SP, Fuh JL, Chang FC, et al., Ann Neurol, 2008; 63,751
- ↑ Schwedt TJ, Matharu MS, Dodick DW, Lancet Neurol, 2006; 5,621
- ↑ *GANS - Granulomatous Angiitis of the Nervous System
- ↑ Williams TL, Lukovits TG, Harris BT, et al., Arch Gynecol Obstet, 2007; 275,67
קישורים חיצוניים
פרשיית מקרה
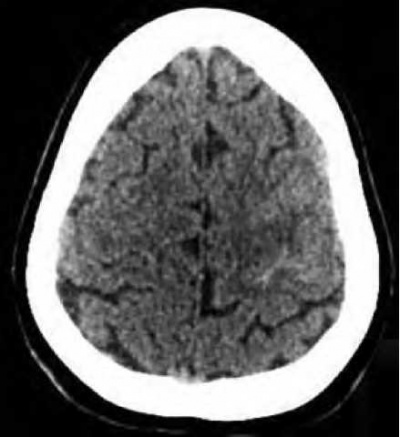
בת 31, נ+1, ילידת ארגנטינה, דומיננטיות ימנית. ללא מחלות רקע, חודשיים וחצי לאחר לידה, נוטלת גלולות בהמלצת גינקולוג מטפל. ערב טרם קבלתה הופיע כאב ראש עז ופתאומי בצורת 'רעם' (thunderclap) דו"צ בעיקר פרונטלי מלווה בבחילות והקאות, ללא חום, ללא סיפור של חבלת ראש. למחרת בבוקר פנתה למיון . בבדיקה נוירולוגית: בהכרה מלאה, מתמצאת, ללא בלבול, 15/15=GCS. כאבים בצוואר ללא קשית עורף. עצבי גולגולת שמורים, ניד אופקי בקצה מבט דו"צ, ללא פפילאדמה. שאר הבדיקה תקינה. בוצע CT ראש שהעלה חשד לצפיפות גבוהה בחריץ פרונטלי אחורי פרה-צנטרלי משמאל וחשד לדימום תת-עכבישי ממוקם (תמונה 1). בוצע דיקור מותני: 4 תאים, נוזל קסנטוכרומי שאינו מצטלל, אריתרוציטים מרובים, חלבון 45 מ'%, גלוקוז 99 מ'ג%.
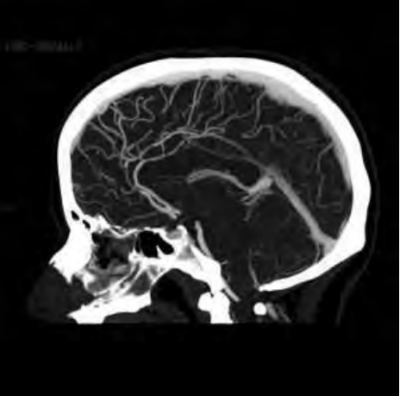
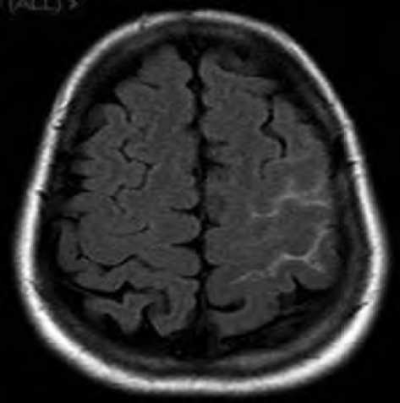
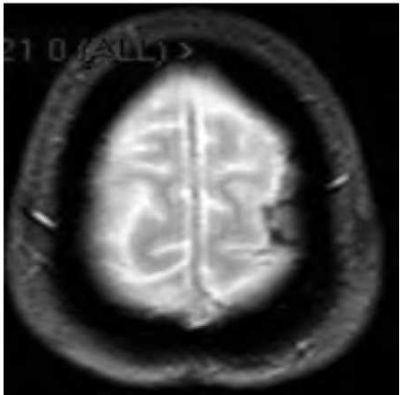
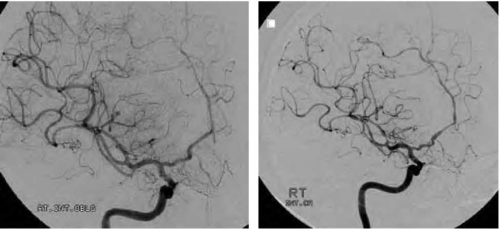
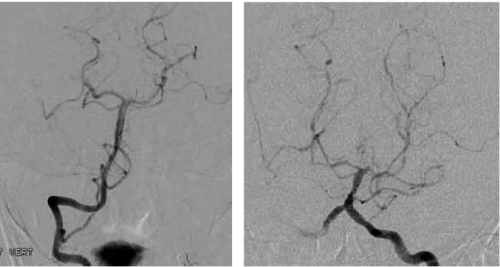
CT אנגיוגרפיה הדגים מוקדים בודדים של הצרויות קלות בסגמנט A4 של עורק המוח הקדמי משמאל בענף פרי-קולוזאלי (תמונה 2). בוצע MRI - ללא מקור לדימום, ללא עדות למפרצת או למלפורמציה מוחית. ב-FLAIR ו-GRE*T2 הודגם מוקד דימום תת-עכבישי במיקום הנ"ל (תמונות 3 ו-4, בהתאמה), ללא מוקדי דימום נוספים. 3 ימים לאחר קבלתה חלה החמרה בכאבי הראש. הוחל טיפול פומי בחוסם תעלות סידן (Nimodipine). המטופלת עברה 2 בדיקות דופלר תוך-גולגולתי (TCD) עוקבות בהפרש יממה בהן נצפתה עלייה במהירויות זרימה ללא היפוך בכיוון זרימה בעורקי המוח הקדמי והתיכון משמאל, ובפיצול עורק התרדמה הפנימי משמאל בחלקו הדיסטלי. ממצאים המתאימים לוואזוספאזם. ללא שינוי בבדיקה נוירולוגית. שבועיים לאחר קבלתה בוצעה אנגיוגרפיה אבחנתית שהדגימה מוקדים מרובים של הצרויות והתרחבויות בצורת 'מחרוזת חרוזים' בכל הטריטוריות הווסקולריות בעורקים גדולים, בינוניים וקטנים (תמונה 5-עורק התרדמה הפנימי הימני - RICA, תמונה 6 - עורק בזילארי). אובחנה כסובלת קרוב לוודאי מ-RCVS. שוחררה בטיפול תרופתי ב-NIMOTOP פומי. צנתור ביקורת כעבור 4 חודשים הדגים נסיגה מלאה של כל הממצאים הפתולוגיים (תמונה 5א - RICA, תמונה 6א - עורק בזילארי) ופורש כתקין. NIMOTOP הופסק, חזרה למצבה הבסיסי.
סיכום
RCVS שכיחה יותר ממה שסברו בעבר ומופיעה בנשים וגברים כאחד, עם נטיה מוגברת בנשים. היא נגרמת כתוצאה מהפרעה בשליטה במתח דופן כלי הדם המוחיים הגורמת להתכווצויות והתרחבויות רב-מוקדיות עורקיות. מרבית המקרים (60%) משניים למצבים כגון חשיפה לחומרים ואזו-אקטיביים או משכב לידה. לתסמונת מהלך אופייני: תחילתו חדה ופתאומית וממשיכה בשלב חד-שלבי, בד"כ ללא מקרים חדשים לאחר 4 שבועות. הדפוס הקליני העיקרי הוא הופעתם של כאבי ראש רועמים נשנים וחוזרים. דימום תת-עכבישי קורטיקלי, דימום תוך-מוחי, פרכוסים וכן תסמונת אנצפלופאתית אחורית הפיכה הם סיבוכים מוקדמים המתרחשים בעיקר בשבוע הראשון. אירועים מוחיים איסכמיים מופיעים בד"כ מאוחר יותר מכל אוטם דימומי ומופיעים במהלך השבוע השני. לאישוש האבחנה דרושה הדגמה של 'מחרוזת חרוזים' בצנתור מוח אשר נסוגה לחלוטין בצנתור בקורת חוזר לאחר 12 שבועות. הישנות של התסמונת נדירה.
המידע שבדף זה נכתב על ידי ד"ר גיא רפאלי, המחלקה לנוירולוגיה, היחידה לנוירו-רדיולוגיה פולשנית, ביייח בילינסון, מרכז רפואי רבין, פתח-תקוה, וד"ר יונתן שטרייפלר, מנהל היחידה לנוירולוגיה, בייח השרון, ומנהל מערך הטיפול בשבץ מוח, מרכז רפואי רבין, פתח-תקוה


 כניסה
כניסה  עקבו אחרינו בפייסבוק
עקבו אחרינו בפייסבוק