לוקמיה לימפטית כרונית - טיפול אפקטיבי ללא כימותרפיה - CLL, effective treatment without chemotherapy
הופניתם מהדף CLL, effective treatment without chemotherapy לדף הנוכחי.
| לוקמיה לימפטית כרונית - טיפול אפקטיבי ללא כימותרפיה | ||
|---|---|---|
| CLL, effective treatment without chemotherapy | ||
| ||
| שמות נוספים | טיפול אפקטיבי ללא כימותרפיה בלוקמיה לימפטית כרונית | |
| יוצר הערך | ||
לערכים נוספים הקשורים לנושא זה, ראו את דפי הפירושים: – לוקמיה לימפוציטית כרונית, סל תרופות 2018
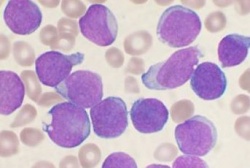
לוקמיה לימפטית כרונית (CLL, Chronic Lymphocytic Leukemia) מאופיינת בהצטברות לימפוציטים חד שבטיים בעלי מראה בשל במח העצם וברקמת הלימפה. המחלה מהוה כרבע מכלל הלוקמיות וכרבע מכלל הלימפומות שאינן הודג'קין והיא השכיחה ביותר מבין הלוקמיות בעולם המערבי. לרוב, מהלך המחלה ממושך והיא מאובחנת בעקבות עלייה בספירת הלימפוציטים בבדיקת דם אקראית עוד בטרם הופעת הסימפטומים. בשלבים מתקדמים מתפתחת הגדלה ניכרת של בלוטות, טחול או הכבד וכשלון מח עצם שמתבטא באנמיה, טרומבוציטופניה, זיהומים חוזרים והישרדות קצרה.
היבטים שונים של לוקמיה לימפטית כרונית
ב-CLL מהלך המחלה לרוב איטי, ועם זאת הוא שונה מאוד מחולה לחולה. ההישרדות יכולה להיות רבת שנים אך בחלק מהחולים תוחלת החיים קצרה. המחלה נחשבת לחשוכת מרפא עם פוטנציאל ריפוי על ידי השתלה אלוגנאית בקבוצה מצומצמת של חולים. על אף התוצאות המרשימות של כימואימונותרפיה, במרבית החולים המחלה תתקדם בתוך חודשים או שנים לאחר הטיפול הראשון והתגובה לטיפול חוזר בכימואימונותרפיה קצרה ומוגבלת.
מדדים פרוגנוסטים משמשים לניבוי התקדמות המחלה, עמידות לטיפול או הישנות מוקדמת אחרי טיפול. מגוון המדדים הפרוגנוסטים רחב ביותר והוא כולל מדדים קליניים ומעבדתיים פשוטים כמו קצב הכפלת הלימפוציטים β2-microglobulin, או סמנים פנוטיפים כמו zap70, CD38, CD49d. זיהוי שינויים ידועים בכרומוזומים על ידי בדיקת Fluorescence In Situ Hybridization) FISH), בדיקות מולקולריות ושיטות מתקדמות של ריצוף גנים, מאפשרים איתור מוטציות בעלות משמעות פרוגנוסטית כמו BIRCH3, TP53, SF3B1, noch1, תת הקבוצה של חולים עם חסר הזרוע הקצרה של כרומוזום 17 (del17p) או מוטציה ב-Tumor suppressor gene (TP53), המכונה "שומר הגנום", מתאפיינת בהתקדמות מוקדמת של המחלה ובעמידות לכימותרפיה. קבוצה זו מהווה פחות מ־10 אחוזים מחולי CLL באבחנה אך כשליש מהחולים שמחלתם נשנית.
מדד פרוגנוסטי חשוב נוסף בעל יכולת חיזוי להתקדמות, עמידות לטיפול וחזרה מוקדמת של המחלה לאחר כימואימונותרפיה הינו סטטוס המוטציה בגן לאיזור המשתנה בשרשרת הכבדה של האימונוגלובולין (IGHV, Immuno-Globulin Heavy chain Variable). חולים שאצלם הגן לא עבר אירגון וסטטוס המוטציה Unmutated IGHV המהוים כמחצית מהמקרים והתקדמות מחלתם מהירה עם סיכון מוגבר להשנות אחרי כימואימונותרפיה. על אף היותו מדד איכותי בחיזוי הפרוגנוזה בחולי CLL עדיין לא קיימת המלצה לביצוע הבדיקה באופן שגרתי מחוץ למחקרים קלינים בשל מורכבות וזמינות הבדיקה.
עד הופעתן של התרופות החדשות המענה לקבוצת חולי CLL בסטטוס Unmutated IGHV היה מוגבל עם תגובות זמניות לכימואימונותרפיה והישרדות של החולים עם del17q/TP53mut קצרה במיוחד.
התפתחות הטיפול הסטנדרטי ל-CLL
הטיפול בלוקמיה לימפטית כרונית בעבר התבסס על כימותרפיה. תחילה במונותרפיה (Alkylating agents) עם תגובה מוגבלת ובהמשך עם תרופות פוטנטיות יותר (Purine analogues) ומשלבים עם תגובות במרבית החולים במחיר רעילות ותופעות לוואי. חלה התקדמות בטיפול בלוקמיה לימפטית כרונית בעקבות פיתוח נוגדנים מונוקלונלים ל-CD20. על אף היותם ממוקדי מטרה, לנוגדנים אלה יעילות מוגבלת כטיפול יחיד. שילובם של נוגדנים עם כימותרפיה - כימואימונותרפיה - הביא לתגובות מצוינות ולהפוגות ממושכות. בחולים צעירים עד גיל 65, במצב גופני טוב והעדר מחלות רקע, משלב אינטנסיבי עם FCR הכולל פלודרבין, Cytoxan ו-Rituximab, הביא לתגובות ממושכות ללא הישנות המחלה מעל 10 שנים בכשליש מהחולים ולהארכת חיים. בשל הרעילות של משלב FCR בעיקר עקב ציטופניות וזיהומים, חולים מבוגרים המסוגלים לעמוד בטיפול אנטינסיבי ישיגו תוצאות דומות במשלב BR הכולל Bendamustine ו-Rituximab[1]. מאחר שהגיל החציוני באבחנה הוא מעל 70 שנים ולמרבית החולים מחלות נלוות ואינם יכולים לעמוד בכימואימונותרפיה אינטנסיבית, הם מטופלים בכימותרפיה "קלה" בשילוב נוגדנים מונוקלונלים חדשים ל-CD20 שילוב Chlorambucil עם נוגדן פוטנטי Obinutuzumab הביא להארכת חיים, לעומת טיפול עם Chlorambucil בלבד, והאריך בכשנה את משך הזמן ללא מחלה לעומת חולים שטופלו ב-Chlorambucil עם הנוגדן Rituximab[2].
תרופות ללא כימותרפיה יעילות יותר כנגד מחלה בסיכון גבוה
הבנה טובה יותר של תהליכים בביולוגיה של המחלה הביאה לגילויים ולפיתוח מולקולות ממוקדות מטרה ולעיכוב תהליכים ספציפיים המעורבים בפתוגנזה של המחלה.
המולקולות החדשות פועלות בשני מנגנונים עיקריים. האחד, על ידי עיכוב אנזימים המעבירים אותות מקולטן תאי B (B cell receptor או BCR) אל גרעין התא. לקבוצה זאת שייכות התרופות כדוגמת איברוטיניב (Ibrutinib) דרך עיכוב האנזים Bruton tyrosin kinase (BTK) ואידלליסיב (Idelalisib) הפועלת על phosphatidylinositol 3 - kinaseδ (PI3Kδ). מנגנון נוסף הוא השראת אפופטוזיס על ידי עיכוב החלבון 2-Bcl עם מולקולה קטנה וסלקטיבית, ונטוקלקס (Venetoclax). היעילות של התרופות הללו הביאה לאישורן המהיר ולשימוש בקליניקה, תחילה בקבוצות חולים עם מחלה עמידה, במחלה חוזרת, והתרחבות האינדיקציה לחולים נוספים עם הצטברות תוצאות המחקרים הקליניים.
סקירה זאת מתמקדת ב-Ibrutinib (Imbruvica), מולקולה קטנה הנקשרת בקשר קובלנטי בלתי הפיך לאתר הפעיל של האנזים BTK ובתוך שעות גורמת לעיכוב מוחלט של פעילותו. האנזים הציטופלסמטי BTK הוא tyrosin kinase, הלוקח חלק חשוב במעבר אותות דרך קולטן תאי B וגורם להפעלה של מסלול NFkB, map kinase ומסלולים נוספים המשפיעים על שגשוג, הישרדות ואינטראקציה של תאי הלוקמיה[3]. מוטציה גנטית ב-BTK מבטלת את פעילותו, חוסמת את הבשלת תאי B בשלב pre-B וגורמת לתסמונת חסר חיסוני מולד הנקראת X-linked agammaglobulinemia או Bruton's agammaglobulinemia. המחלה תוארה לראשונה לפני 65 שנה על ידי רופא ילדים בצבא האמריקאי, Osgod Bruton. המוטציה ב-BTK גורמת לחסר מוחלט של תאי B בשלים וחסר באימונוגלובולינים ומתבטאת בזיהומים חיידקיים חוזרים[4]. איברוטיניב, מעכב BTK, פוגע במעבר האותות ב-BCR לפקטורי שיעתוק בגרעין התא וכתוצאה מכך גורם לפגיעה בשגשוג תאי CLL.
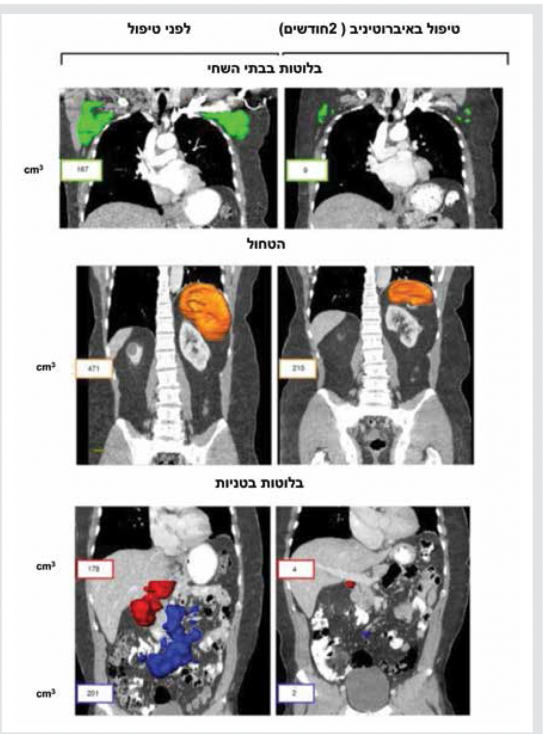
עם מתן איברוטיניב (וב-BCR אחרים) חל שיפור בסימפטומי המחלה והצטמקות מהירה של בלוטות הלימפה והטחול בד בבד עם עלייה בספירת הלימפוציטים בדם פריפרי. (תמונה מספר 1). העלייה בספירת הלימפוציטים בדם היא זמנית ומתרחשת תוך כדי שיפור במדדים הקלינים של המחלה. לאחר שיא בספירת הלימפוציטים, שמופיע בתוך מספר שבועות מתחילת הטיפול, חלה ירידה הדרגתית שמתחילה לאחר כחודשיים. אף שהעלייה בספירת הלימפוציטים משתנה בין החולים ויכולה להימשך חודשים רבים, היא אינה מבשרת על כשלון טיפולי. הלימפוציטוזיס נובע מיציאה של לימפוציטים ממדורי מח העצם ובלוטות הלימפה לדם כתוצאה מהשפעה של מעכבי הקינזות על נדידה ואינטרקציה של תאי ה-CLL וללא גדילה בכמות הלימפוציטים. נמצא שבשלב זה מתרחשת ירידה בפרוליפרציה של הלימפוציטים.
איברוטיניב ניתנת כטיפול פומי. יתרון משמעותי של התרופה הוא הפרופיל הבטיחותי. התרופה אינה גורמת לדיכוי מח העצם כמו כימותרפיה ואינה מדכאת ייצור אימונוגלובולינים. ציטופניות מדרגה 5-3 קיימות בכ־30 אחוזים מהחולים לעומת כ־85 אחוזים בטיפול כימואימונותרפי סטנדרטי.
מרבית תופעות הלוואי שאינן המטולוגיות הן מדרגת חומרה קלה וכוללות שלשולים, זיהומים בדרכי אוויר עליונות, עייפות ואירועי דמם המתבטאים בהמטומות או באכימוזות בעור בעקבות פגיעה במנגנון צימוד הטסיות. דימומים מסכני חיים אירעו במספר שטופלו במדללי דם ובעיקר ב-Coumadin. שכיחות מוגברת ליתר לחץ דם ב־17-6 אחוזים מהחולים ולפרפור פרוזדורים נמצאה ב־9-5 אחוזים מהמטופלים. ככלל, שכיחות תופעות הלואי של איברוטיניב גבוהה יותר בחודשים הראשונים לטיפול ושכיחותן יורדת עם הזמן.
מטבוליזם של איברוטיניב מתרחש בעיקר על ידי האנזים CYP3A4 ומצריך זהירות ולעתים שינויי מינון או הפסקה זמנית בשל אינטרקציה בין תרופתית.
איברוטיניב מאושרת על ידי ה-FDA (Food and Drug Administration) לטיפול ב-CLL, Waldenstrom Macroglubulinemia, Mantle Cell Lymphoma. אושרה גם ל-Marginal Zone Lymphoma ולטיפול במחלת השתל כנגד המאחסן Graft Versus) Host Disease, GVHD) לאחר השתלה אלוגנאיות. התרופה נבדקת במחקרים קליניים במחלות לימפופרוליפרטיביות נוספות.
מאז הוגדרה איברוטיניב כתרופה פורצת דרך ועברה אישור מהיר על ידי ה־FDA בתחילת 2014, הורחבה האינדיקציה לטיפול בלוקמיה לימפטית כרונית עמידה או במחלה חוזרת ומשנת 2016 גם לטיפול בקו הראשון.
איברוטיניב למחלה חוזרת ולמחלה בסיכון גבוה - שינוי פרדיגמת הטיפול ב-CLL
כבר במחקר הראשון של איברוטיניב בבני אדם, בחולים עם ממאירויות לימפטיות, נצפו תוצאות מבטיחות בחולי CLL [6]. ואכן, מחקר שבדק יעילות ובטיחות איברוטיניב בחולי CLL עם מחלה נשנית או עמידה הראה תגובות לאיברוטיניב שלא נראו באף טיפול קודם עם תרופה יחידה. יתרה מכך, שיעור התגובה הכוללת השתפר לאורך הזמן מ־71 אחוזים לכדי 90 אחוזים בטיפול ממושך[7]. יעילות התגובה לאיברוטיניב נצפתה גם בחולים בקבוצות הסיכון המוגבר, כולל חולים עם הפרעות בגן ל-TP53. שיעור האירועים הזיהומיים ירד לאורך הזמן והיה נמוך בהשואה לטיפולים המקובלים למרות הדיכוי החיסוני בעקבות ארבעה טיפולים קודמים בממוצע. בחולים עם נויטרופניה חלה עלייה בספירת הנויטרופילים וברמת האימונוגלובולינים נצפתה עלייה בתת סוג של אימונוגלובולינים IgA.
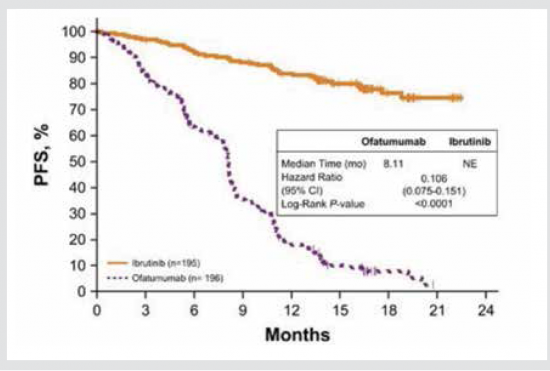
על בסיס נתונים אלה ותוצאות מחקר פאזה III (Resonate) בפברואר 2014, איברוטיניב אושר על ידי ה-FDA לטיפול בחולי לוקמיה לימפטית כרונית עם הישנות או מחלה עמידה. עדכון 4 שנות מעקב של מחקר ה־Resonate הוצג בכנס השנתי של האיגודי האונקולוגי האמריקאי (2017 American Society of Clinical Oncology ,ASCO). המחקר השווה טיפול באיברוטיניב לנוגדן מונוקלונלי ל-CD20, Ofatumumab, ב־391 חולים עם מחלה עמידה או חוזרת[8]. שיעור התגובה הכוללת לאיברוטיניב היה 91 אחוזים עם שיפור בתגובה לאורך הזמן. איברוטיניב הקטין את הסיכון להתקדמות המחלה ב־78 אחוזים ואת הסיכון לתמותה ב־57 אחוזים ושיפר משמעותית את ההישרדות. גם לאחר מעקב של 44 חודשים, לא הגיע הזמן החציוני ללא התקדמות המחלה (PFS - Progression Free Survival) במי שטופלו באיברוטיניב, לעומת 8 חודשים בלבד בחולים שטופלו ב-Ofatumumab (תמונה מספר 2). לאחר 3 שנים, ה־PFS בחולים שטופלו באיברוטיניב היה 59 אחוזים לעומת 3 אחוזים עם Ofatumumab. אפקט בסדר גודל דומה נצפה גם בתת קבוצת חולים עם del(17p) ובחולים עם מחלה עמידה לאנלוגים של פורינים[8], [9].
איברוטיניב בקו טיפול ראשון
איברוטיניב בקו ראשון בחולים עם TP53mut
קבוצת חולי CLL עם אברציות בגן ל־TP53 מהוות אתגר טיפולי עקב סיכון מוגבר להתקדמות המחלה וכשלון כימותרפיה וטיפול אפקטיבי לחולים אלה נחשב Unmet need. השתלת מח עצם אלוגנאית נותנת מענה חלקי רק למיעוט החולים מאחר שאינה מתאימה למרבית חולי CLL מפאת גילם המתקדם ועקב תמותה גבוה מסיבוכי ההשתלה. תהליכים התלויים ב-TP53, המופעלים בעקבות פגיעה ב־DNA (Deoxyribo-Nucleic Acid) על ידי כימותרפיה, גורמים למוות תאי מתוכנן. אינאקטיבציה של TP53 יוצרת עמידות לכימותרפיה. כבר במחקרים הראשונים ניתן היה לראות שהתגובה לטיפול באיברוטיניב לא תלויה בגורמים פרוגנוסטים קליניים או ביולוגיים כמו שלב מחלה מתקדם, מספר קווי טיפול קודמים ונוכחות (del(17p וגם בחולים אלה שיעור התגובה הכוללת משתפר לאורך הזמן עם הקטנת הטחול ובלוטות לימפה ושיפור בציטופניות.
יעילות איברוטיניב בחולים עם (del(17p
במחקר פאזה 2 על 51 חולים עם (del(17p בקו ראשון או בחזרת מחלה. אחרי שנתיים מעקב נצפתה תגובה ב־97 אחוזים מהחולים בקו ראשון וב־87 אחוזים מהחולים במחלה עמידה או חוזרת[10] לאור התוצאות המרשימות כבר במחקרים המוקדמים של איברוטיניב ותגובות ממושכות יותר מכל טיפול אחר בחולים עם (del(17p או מוטציה ב-TP53 וכן מיעוט תופעות הלוואי, התרופה נחשבת לפורצת דרך באינדיקציה זאת.
איברוטיניב קו ראשון בחולים מבוגרים
יעילות ובטיחות איברוטיניב נבדקה במחקר פאזה Ib גם כקו טיפול ראשון בחולים מעל גיל 65[11]. הודות להעדר דיכוי חיסוני משמעותי ודיכוי מח עצם מינימלי, שכיחות האירועים הזיהומיים היתה נמוכה בהשוואה לכמותרפיה. מחקר אקראי שלב Resonate 2) III) השווה טיפול בקו ראשון באיברוטיניב לעומת Chlorambucil בחולים מעל גיל 65, ללא אברציות ב-TP53[12]. במחקר נכללו 296 חולים, מרביתם מעל גיל 70. במעקב של שנה וחצי איברוטיניב נמצא אפקטיבי יותר מ-Chlorambucil עם סיכון נמוך ב־84 אחוזים להתקדמות או מוות. ה-PFS החציוני לא הושג בקבוצת האיברוטיניב כשבקבוצת החולים שטופלו ב-Chlorambucil משכו היה 18.9 חודשים בלבד. ההישרדות הכוללת ב־24 חודשים היתה 98 אחוזים בחולים שטופלו באיברוטיניב לעומת 85 אחוזים בקבוצת הביקורת. שיקום מח העצם שהתבטא בשיפור בהמוגלובין, בספירת הטסיות והנויטרופילים, היה טוב יותר בחולים שטופלו באיברוטיניב והתבטא גם בתוצאות טובות יותר במדדי איכות חיים ועייפות.
אחד האתגרים בעידן התרופות החדשות הוא קביעת המועד האופטימלי להתחלת טיפול ב-CLL. מחקר CLL12 של הקבוצה הגרמנית הוא מחקר פאזה III שמטרתו לבדוק אם קיים יתרון להתערבות מוקדמת על ידי מתן איברוטיניב בחולים בסיכון גבוה אשר כיום מיועדים למעקב (Watch and wait) עד לשלב של מחלה מתקדמת[13].
איברוטיניב בשילובים על מנת לחסל שארית מחלה מינימלית
תגובה עמוקה לטיפול אפקטיבי מביאה להפוגה ממושכת ומובן מאליו שתגובה מלאה עדיפה על תגובה חלקית. אחד המדדים הפרוגנוסטים לאחר טיפול ב-CLL הוא העדר שארית מחלה מינימלי (Minimal Residual Disease, MRD). MRD מוגדר כאשר בדם או במח העצם ניתן למצוא תא CLL אחד מתוך 10,000 תאים לבנים. טיפולים שמשיגים MRD שלילי מביאים להפוגות ממושכות ולהארכת חיים. לדוגמה, במעקב ממושך של 12.8 שנים בממוצע לאחר טיפול ב-FCR, חולים שהשיגו MRD שלילי השיגו PFS ארוך של 13.7 לעומת 4 שנים בחולים עם MRD[14]. החיסרון בניסיון להשיג MRD שלילי הוא מחיר רעילות ותופעות לואי של טיפול אינטנסיבי, במיוחד כשמדובר בכימותרפיה. כיום סטטוס MRD הוא יעד חשוב במחקרים קליניים אך בשלב זה אינו מדד סטנדרטי בקליניקה. התרופות החדשות משיגות הפוגה מלאה באחוז קטן מהחולים. על מנת להשיג יותר תגובות מלאות ו־MRD שלילי, נבדק הטיפול באיברוטיניב במשלבים.
מחקר Helios הוא מחקר רב מרכזי אקראי כפול סמיות שלב III הכולל 578 חולי CLL/SLL (Small Lymphocytic Lymphoma) שטופלו ב-BR בשילוב אינבו או איברוטיניב. התגובה הכוללת לטיפול ב-BR בשילוב איברוטיניב היתה 87 אחוזים לעומת 66 אחוזים בקבוצת הביקורת. לאחר מעקב חציוני של 25.4 חודשים, נמצא יתרון משמעותי בזרוע BR עם איברוטיניב שלא הגיע להתקדמות ללא מחלה (PFS) לעומת 14.2 חודשים בחולים שקיבלו BR בלבד. תועלת זו נצפתה גם בתת קבוצת החולים בסיכון גבוה. הסיכון להתקדמות המחלה או לתמותה היה נמוך ב־80 אחוזים בחולים שטופלו ב-BR עם איברוטיניב ואחוז גבוה יותר של חולים בקבוצה זאת השיגו MRD שלילי (18 אחוזים לעומת 4.8 אחוזים)[15].
אחת האסטרטגיות במספר מחקרים קליניים הנערכים כעת היא להשיג תגובות ממושכות על ידי ארדיקציה של MRD באמצעות טיפול משולב או סדרתי (Sequential) עם תרופות נוספות. מחקרים אלה כוללים שילוב של איברוטיניב עם מעכב 2-Bci, Venetoclax, נוגדנים פוטנטים ל-CD20 כמו Obinutuzumab וכימותרפיה בשילובים שונים.
אתגרים ופני העתיד ב-CLL
הטיפול בלוקמיה לימפטית כרונית עבר שינוי דרמטי עם הטיפול בתרופות החדשות ויצר אתגרים חדשים. אחד האתגרים הוא התמודדות עם חולים לאחר כשלון איברוטיניב שמתייצג כהתקדמות מחלת ה-CLL או כטרנספורמציה ללימפומה אגרסיבית על שם ריכטר. מחקר רטרוספקטיבי בדק 308 חולים שטופלו באיברוטיניב לאחר כשלון 3 קווי טיפול קודמים במעקב של 6 שנים בממוצע. טרנספורמציה על שם ריכטר ב־9 אחוזים מהחולים התרחשה בדרך כלל בשנתיים הראשונות לטיפול באיברוטניב. לחולים אלה היו שינויים גנטיים רעים כמו Unmutated IGVH, אברציות ב-TP53 וקריוטיפ מורכב והישרדותם 3.9 חודשים בממוצע (2 עד 10.1 חודשים). התקדמות CLL לאחר כשלון איברוטיניב התרחשה ב־5 אחוזים מהחולים בשנתיים הראשונות ועד 19 אחוזים מהחולים לאחר 4 שנים והישרדותם 22.7 חודשים בממוצע (13.5 חודשים ויותר). ל־87 אחוזים מהחולים שמחלתם התקדמה על איברוטיניב התגלו מוטציות נרכשות באזור הקישור C481S של איברוטיניב ל-BTK או מוטציות ב-PLCγ2 באופן שעוקף את פעילות האנזים. בבדיקה רטרוספקטיבית ניתן היה לזהות Clone עמיד עם מוטציות אלה בממוצע 9 חודשים לפני ההתקדמות הקלינית של המחלה[16]. גילוי מוקדם של מוטציות אלו יאפשר בעתיד לחזות עמידות ולהחליף טיפול לפני התקדמות המחלה ולתת תרופות ממוקדות אחרות כמו Venetoclax, מעכב חלבון פרואפופטוטי 2-Bci שנמצא אפקטיבי בחולים שנכשלו על טיפול באיברוטיניב. איתור המוטציות בחולים צעירים עם מחלה בסיכון גבוה יאפשר לזהות מועמדים להשתלת מח עצם אלוגנאית.
לסיכום, מגוון הטיפולים החדשים ב-CLL נמצא בדרך לטיפול אינדיבידואלי ומותאם לפי רמת סיכון התלויה בגורמים פרוגנוסטים, גיל ותחלואה נלווית. איברוטיניב, הראשונה מבין התרופות החדשות להיכנס לארסנל הטיפול בלוקמיה לימפטית כרונית, תפסה מקום מרכזי בטיפול בחולים בסיכון גבוה ולחולים עם מחלה חוזרת או עמידה. לעומת כימואימונותרפיה שניתנת לפרק זמן מוגבל, הטיפול באיברוטיניב ניתן באופן קבוע עד להתקדמות המחלה עם משמעויות לגבי העלות וההיענות לטיפול. אף על פי כן, אפקטיביות הטיפול והפרופיל הבטיחותי של התרופה שנבדקו בחולים מבוגרים הביאו לאישורה בעולם גם בקו טיפול ראשון.
תוצאות הטיפולים החדשים מבשרות כי בשנים הקרובות המחקר הקליני ב-CLL יתמקד בטיפולים ללא כימותרפיה ושילוב תרופות עם מנגנונים סינרגיסטים ומיעוט תופעות לוואי במטרה לאפשר הפסקת טיפול ולשפר הישרדות ואיכות חיים בדרך לריפוי המחלה.
ביבליוגרפיה
- ↑ Eichhorst B, Fink AM, Busch R, et al. . Frontline Chemoimmunotherapy with Fludarabine (F), Cyclophosphamide (C), and Rituximab (R) (FCR) Shows Superior Efficacy in Comparison to Bendamustine (B) and Rituximab (BR) in Previously Untreated and Physically Fit Patients (pts) with Advanced Chronic .... 2014. 19-19 p.
- ↑ Goede V, Fischer K, Engelke A, et al. . Obinutuzumab as frontline treatment of chronic lymphocytic leukemia: updated results of the CLL11 study. Leukemia 2015;29:1602-1604.
- ↑ Cheng S, Ma J, Guo A, et al. . BTK inhibition targets in vivo CLL proliferation through its effects on B-cell receptor signaling activity. Leukemia 2014;28:649-657.
- ↑ Bruton OC. Agammaglobulinemia. Pediatrics 1952;9:722-728.
- ↑ Burger JA, Li KW, Keating MJ, et al. . Leukemia cell proliferation and death in chronic lymphocytic leukemia patients on therapy with the BTK inhibitor ibrutinib. JCI Insight 2017;2:e89904.
- ↑ Advani R, Sharman JP, Smith SM, et al. . Effect of Btk inhibitor PCI-32765 monotherapy on responses in patients with relapsed aggressive NHL: Evidence of antitumor activity from a phase I study. JCO 2010;28:8012.
- ↑ Byrd JC, Furman RR, Coutre SE, et al. . Targeting BTK with ibrutinib in relapsed chronic lymphocytic leukemia. N Engl J Med 2013;369:32-42.
- ↑ 8.0 8.1 Byrd JC, Brown JR, O’Brien S, et al. . Ibrutinib versus ofatumumab in previously treated chronic lymphoid leukemia. N Engl J Med 2014;371:213-223.
- ↑ 9.0 9.1 Brown JR, Hillmen P, O’Brien S, et al. . Extended followup and impact of high-risk prognostic factors from the phase 3 RESONATE study in patients with previously treated CLL/SLL. Leukemia 2017.
- ↑ Farooqui MZ, Valdez J, Martyr S, et al. . Ibrutinib for previously untreated and relapsed or refractory chronic lymphocytic leukaemia with TP53 aberrations: a phase 2, single-arm trial. Lancet Oncol 2015;16:169-176.
- ↑ O’Brien S, Furman RR, Coutre SE, et al. . Ibrutinib as initial therapy for elderly patients with chronic lymphocytic leukaemia or small lymphocytic lymphoma: an open-label, multicentre, phase 1b/2 trial. Lancet Oncol 2014;15:48-58.
- ↑ Burger JA, Tedeschi A, Barr PM, et al. . Ibrutinib as Initial Therapy for Patients with Chronic Lymphocytic Leukemia. N Engl J Med 2015;373:2425-2437.
- ↑ Langerbeins P, Bahlo J, Rhein C, et al. . The CLL12 trial protocol: a placebo-controlled double-blind Phase III study of ibrutinib in the treatment of early-stage chronic lymphocytic leukemia patients with risk of early disease progression. Future Oncol 2015;11:1895-1903.
- ↑ Thompson PA, Tam CS, O’Brien SM, et al. . Fludarabine, cyclophosphamide, and rituximab treatment achieves long-term disease-free survival in IGHV-mutated chronic lymphocytic leukemia. BLOOD 2016;127:303-309.
- ↑ Chanan-Khan A, Cramer P, Demirkan F, et al. . Ibrutinib combined with bendamustine and rituximab compared with placebo, bendamustine, and rituximab for previously treated chronic lymphocytic leukaemia or small lymphocytic lymphoma (HELIOS): a randomised, doubleblind, phase 3 study. Lancet Oncol 2016;17:200-211.
- ↑ Woyach JA, Ruppert AS, Guinn D, et al. . BTKC481S-Mediated Resistance to Ibrutinib in Chronic Lymphocytic Leukemia. J Clin Oncol 2017;35:1437-1443.
המידע שבדף זה נכתב על ידי ד"ר אוהד בנימיני, רופא בכיר, מכון המטואונקולוגי, המרכז הרפואי שיבא


 כניסה
כניסה  עקבו אחרינו בפייסבוק
עקבו אחרינו בפייסבוק