נוירופיברומטוזיס מסוג 1 - Neurofibromatosis type 1
הופניתם מהדף Neurofibromatosis type 1 לדף הנוכחי.
| נוירופיברומטוזיס מסוג 1 | ||
|---|---|---|
| Neurofibromatosis type 1 | ||
| 250px | ||
| יוצר הערך | ד"ר שי בן שחר, ד"ר פליקס בוקשטיין |
|
לערכים נוספים הקשורים לנושא זה, ראו את דף הפירושים – נוירופיברומטוזיס
נוירופיברומטוזיס מסוג 1 (NF-1, Neurofibromatosis type I) היא מחלה תורשתית נפוצה. המחלה שייכת למשפחה גדולה של מחלות הקרויות פקומטוזות (Phakomatoses) - תסמונות המערבות את מערכת העצבים, העור והעיניים (Neuro-oculo-cutaneous syndromes), בעלות מקור אקטודרמלי (Ectodermal). המחלה תוארה לראשונה לפני יותר מ-100 שנה על ידי רופא גרמני, היינריך פון רקלינגהאוזן, ונקראה שנים רבות על שמו.
חשוב לציין שקיימת מחלה גנטית אחרת הקרויה נוירופיברומטוזיס מסוג 2 (NF-2, Neurofibromatosis type 2). מחלה זו, למרות דמיון מסוים לנוירופיברומטוזיס מסוג 1, הינה מחלה שונה לחלוטין ונובעת מתשנית (Mutation) בגן אחר. חולים להם נוירופיברומטוזיס מסוג 1 אינם עשויים ללקות בנוירופיברומטוזיס מסוג 2 או להיפך.
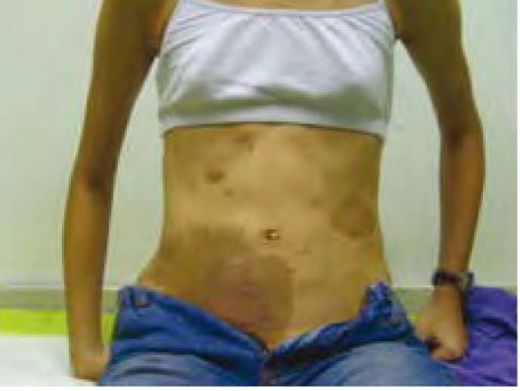
נוירופיברומטוזיס מסוג 1 מתבטאת בכתמי עור המכונים כתמי קפה בחלב (Café au lait spots), נמשים באזורים מוסתרי שמש, התפתחות גידולים שפירים מסוג נוירופיברומות (Neurofibromas), נגעים אופייניים בקשתיות העיניים - נגעי ליש (Lisch nodules), וכן נטייה להתפתחות גידולים של מערכת העצבים המרכזית, במיוחד גליומות של המערכת האופטית. גם הפרעות שלד שונות שכיחות במחלה זו. הפרעות למידה נצפות בקרב כ-60% מהילדים עם נוירופיברומטוזיס מסוג 1.
נוירופיברומטוזיס מסוג 1 היא מחלה אוטוזומלית שולטנית (Dominant) בעלת חדירות מלאה. בקרב החולים, כולל גם חולים השייכים לאותה משפחה, קיימת שונות קלינית ניכרת. בעוד שאצל חלק מהפרטים הלוקים במחלה יכולה להיות פגיעה קלינית מינימלית המתבטאת בסימנים עוריים בלבד, באחרים מתפתחת מחלה קשה הפוגעת במערכות רבות וגורמת לתחלואה משמעותית.
אפידמיולוגיה
שכיחות המחלה בעולם היא כ-1:3,000, אך בישראל דווחה בעבר שכיחות גבוהה בהרבה - כ-1:1000[1].
אטיולוגיה
- הרקע הגנטי של נוירופיברומטוזיס מסוג 1
נוירופיברומטוזיס מסוג 1 היא מחלה מונוגנית (Monogenic) הנובעת מתשניות בגן NF1 הממוקם בזרוע הארוכה של כרומוזום 17. הגן מקודד את החלבון נוירופיברומין (Neurofibromin). פעולתו של חלבון זה אינה ברורה, אך ידוע שהוא משחק תפקיד של מעכב במסלול העברת אותות תוך-תאי הנקרא Ras-MAPK. למסלול זה תפקיד חשוב בחלוקה ומיון תאים, תנועתיות והרס מתוכנן של תאים (Apoptosis)[2]. לנוירופיברומין תפקיד של גן מדכא גידול (Tumor suppressor gene), כלומר, הוא מעכב חלוקת תאים, ולכן תורם למניעת חלוקה בלתי מבוקרת. אם נוירופיברומין מאבד את פעילותו בשל מוטציה בגן NF1, יש הפחתה של פעולת עיכוב חלוקת התאים, העשויה להוביל להתפתחות גידולים.
לכל אדם שני עותקים של הגן NF1, כאשר כל חולה בנוירופיברומטוזיס מסוג 1 נולד עם עותק אחד מתפקד בעוד העותק השני אינו מתפקד, בשל התשנית הקיימת בו. במהלך החיים חלה התפתחות של תשניות עצמוניות (Spontaneous) בעותק הבריא בתאים שונים של הגוף, הגורמות לאיבוד מוחלט של תפקוד הנוירופיברומין וכתוצאה מכך לחלוקה בלתי מבוקרת של התא ולהתפתחות גידולים. התיאוריה המסבירה את התפתחות הגידולים בתהליך זה, בחולים עם מחלות גנטיות הגורמות לנזק לגנים בעלי תפקוד המבקר חלוקת תאים, קרויה "תיאורית המכה הכפולה". תיאוריה זו הועלתה על ידי קנודסון (Knudson) כבר בשנת 1971 (אומנם למחלה גנטית אחרת - רטינובלסטומה). היא מוצאת תמיכה במחקרים של חולי נוירופיברומטוזיס מסוג 1. כך, בדיקה מולקולארית של הגן NF1 מרקמת גידול אצל חולי נוירופיברומטוזיס מסוג 1 מראה, במקרים רבים, תשנית נוספת בעותק הגן השני או חוסר ביטוי של הגן השני. תיאוריה זו מסבירה מדוע גידולים בקרב חולי נוירופיברומטוזיס מסוג 1 אינם מולדים לרוב אלא מתפתחים במהלך החיים.
נוירופיברומטוזיס מסוג 1 מורשת בהורשה אוטוזומלית שולטנית עם חדירות מלאה. משמעות הדבר היא שלכל פרט לו נוירופיברומטוזיס מסוג 1 יש סיכון של 50% להורשת המחלה בכל היריון. בכל מקרה עשוייה חומרת המחלה להיות קלה או קשה יותר מאשר לפרטים האחרים החולים במשפחה.
יחד עם זאת, רק לכחצי מחולי נוירופיברומטוזיס מסוג 1 ישנה היסטוריה משפחתית של המחלה. אצל החצי השני של החולים, המחלה נובעת מתשנית חדשה אצלם, כלומר הם מהווים את המקרה הראשון במשפחה. עם זאת, קיים קשר בין גיל אב מבוגר לסיכוי יתר להתפתחות תשנית חדשה. מצב זה קיים בנוירופיברומטוזיס מסוג 1 כמו גם במחלות רבות אחרות המורשות בהורשה אוטוזומלית שולטנית.
בדיקות מולקולאריות של הגן NF1 בקרב פרטים העונים על הקריטריונים הקליניים של המחלה, מאתרות תשניות הגורמות למחלה אצל כמעט כל הנבדקים (מעל 95%). הסיבה לכך שתשניות אינן מאותרות אצל חלק קטן מפרטים אלה נובעת הן מכשלים טכניים בתהליך האבחון והן מכך שאצל חלק מהמטופלים הממלאים את הקריטריונים האבחוניים קיימת מחלה שונה, הדומה לנוירופיברומטוזיס מסוג 1, אך נובעת מתשנית בגן אחר [למשל, מחלת לגיוס (Legius) הנובעת מתשנית בגן SPRED1].
מכיוון שלנוירופיברומטוזיס מסוג 1 קיים אבחון קליני מדויק, אין לרוב נחיצות בבדיקה מולקולארית לצורך אבחון קליני של המחלה. בשל הביטוי הקליני המשתנה של המחלה, איתור תשנית אינו עוזר לנבא את חומרת המחלה הצפויה בפרט הנושא שינוי זה. מסיבה זו בדיקות מולקולאריות של נוירופיברומטוזיס מסוג 1 מבוצעות לרוב במקרים בהם האבחנה אינה חד משמעית (לדוגמא בקרב תינוקות וילדים קטנים הממלאים רק קריטריון אחד למחלה).
אבחון מולקולארי של המחלה הוא חיוני לצורך אבחון טרום לידתי או אבחון טרום השרשה המבוצעים לצורך מניעת המחלה בקרב צאצאים להורים הסובלים מנוירופיברומטוזיס מסוג 1. אבחון כזה הוא מורכב מבחינה טכנית ומחייב ייעוץ גנטי טרם ביצוע הבדיקה ולאחר קבלת התשובות. משך הזמן הנדרש לאבחון מולקולארי הינו כ-6 שבועות והוא מבוצע במספר קטן של מעבדות בעולם.
קליניקה
הסימנים הראשונים של המחלה מופיעים לרוב בסמוך ללידה או בשנת החיים הראשונה וכוללים נגעי קפה בחלב (תמונה 1). רוב הביטויים האחרים של נוירופיברומטוזיס מסוג 1, לרבות נוירופיברומות פּלסקיפורמיות (Plexiform neurofibromas), גליומות של מערכת הראייה, ליקויי שלד ועוד, מופיעים בשני העשורים הראשונים של החיים. נגעי ליש בעיניים מופיעים לרוב בגיל בית הספר ונוירופיברומות שאינן פלקסיפורמיות (עוריות ותת עוריות) מתחילות להתרבות לקראת גיל ההתבגרות ויכולות להצטבר במהלך כל החיים. מומלץ לבצע מעקב רפואי קפדני אחר כל ילד העונה לקריטריונים של נוירופיברומטוזיס מסוג 1 או חשוד כלוקה במחלה. המעקב כולל בדיקות של רופא עיניים, נוירולוג ואורתופד ובדיקות הדמיה [הדמיה בתהודה מגנטית (MRI, Magnetic Resonance Imaging) של הראש, עמוד שדרה ואזורי גוף שונים] על פי הצורך הקליני.
נוירופיברומות
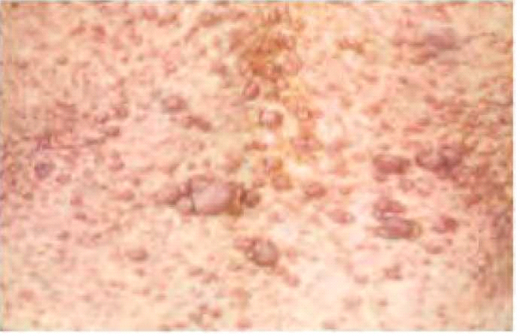
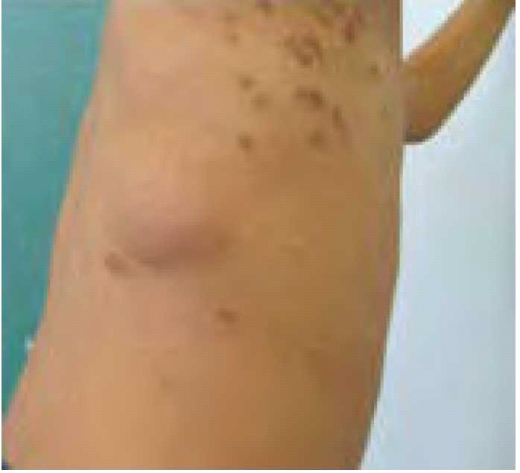
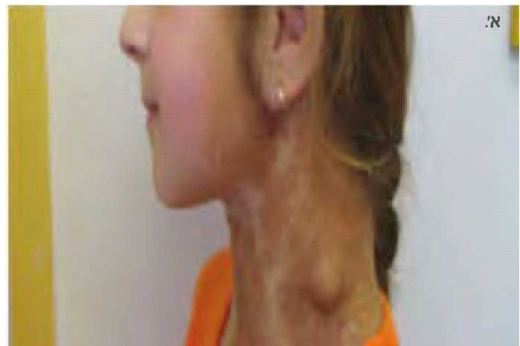
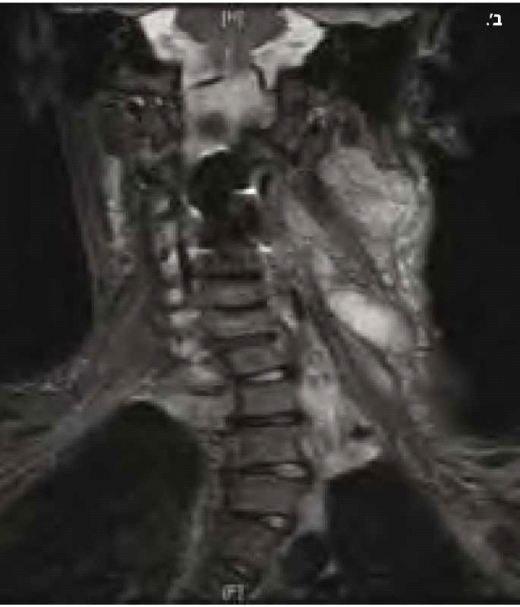
נוירופיברומות הן גידולים שפירים של מעטפת העצב ולכן השם נוירופיברומה למעשה מוטעה. קיימים שלושה סוגים של נוירופיברומות: עוריות (תמונה 2), תת עוריות (תמונה 3) או פלקסיפורמיות. נוירופיברומות פלקסיפורמיות עלולות להתפתח בכל מקום בגוף (תמונה 4) ולגרום לעיוות קשה, לנזק לאיברים ולרקמות ולעיתים גם לסכן חיים. נוירופיברומות פלקסיפורמיות עלולות להפוך לגידולים ממאירים המכונים גידולים ממאירים היקפיים של מעטפת העצב (MPNST, Malignant Peripheral Nerve Sheath Tumors). גידולים אלו הם סוג של סרקומות, בדרך כלל עם התנהגות קלינית אלימה ופרוגנוזה עגומה. לחולי נוירופיברומטוזיס מסוג 1 ישנו סיכוי של כ-10% ללקות בהם במהלך החיים (Life-time risk). הסימנים הקליניים הם גדילה מהירה מאוד של נוירופיברומה פלקסיפורמית, הופעת כאבים וסימנים חדשים של קיפוח עצבי ושינויים ניכרים במרקם הגידול. האבחון נעשה לרוב על ידי ביופסיה והטיפול מורכב מניתוח, קרינה וכימותרפיה (Chemotherapy).
גליומות של המערכת האופטית
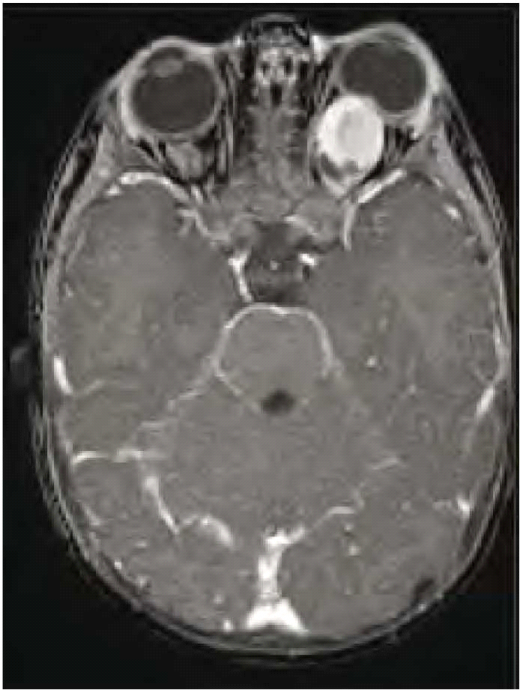
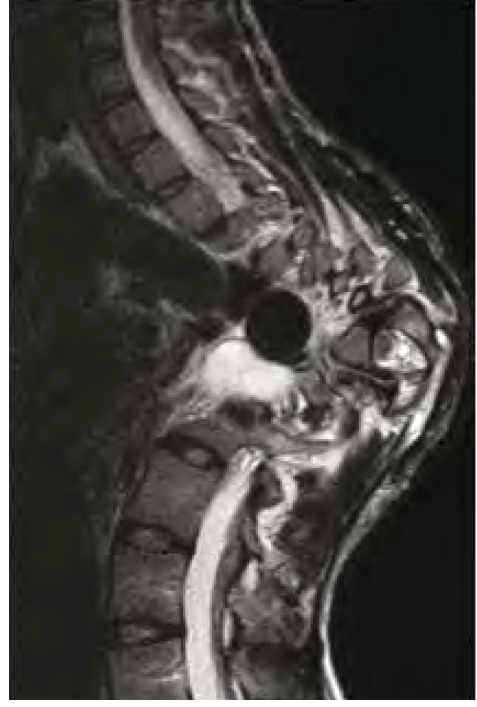
גליומות של המערכת האופטית מתפתחות בכ-15% מחולי נוירופיברומטוזיס מסוג 1 ועשויות לערב כל חלק של הנתיב האופטי, לרבות עצבי הראייה, כיאזמה (Chiasm), מסילות הראייה (Optic tracts) ומסלולי הראייה בתוך המוח. גידולים אלה מאובחנים לרוב בשנים הראשונות של החיים (בממוצע בגיל 4) ומתבטאים קלינית בירידה בחדות הראייה, פגיעה בשדות הראייה ולעתים בבלט עין (Proptosis) ובהתפתחות מינית מוקדמת במקרים של מעורבות תת-רמה (Hypothalamus). כיוון שילדים קטנים בדרך כלל אינם מתלוננים על ירידה בראייה, בדיקת עיניים תקופתית היא חובה בקרב הילדים החולים או חשודים כחולים בנוירופיברומטוזיס מסוג 1. במקרה של סימנים אובייקטיביים (Objective) של פגיעה במערכת הראייה [ירידה בחדות הראייה, סימנים של ניוון (Atrophy) של עצבי הראייה, פגיעה בשדה הראייה] יש צורך בבדיקת הדמיה בתהודה מגנטית של המוח וארובות העיניים (תמונה 5). אין כל הצדקה לשלוח ילדים לבדיקת טומוגרפיה ממוחשבת (CT, Computed Tomography) של הראש. מבחינה היסטולוגית, גליומות של המערכת האופטית הינן אסטרוציטומות פילוציטיות (Pilocytic astrocytoma), בעלות דרגת ממאירות נמוכה (1 WHO). ברוב המכריע של המקרים אין צורך בביופסיה והאבחנה נעשית על סמך המידע הקליני וההדמיתי. בדרך כלל, לגליומות של המערכת האופטית מהלך קליני שפיר. הן יכולות לגרום לפגיעה משמעותית בתפקוד הראייה בעיקר בעשור הראשון של החיים. בהמשך, גדילתן לרוב נעצרת ותפקוד הראייה נשאר יציב. במיעוט המקרים הגידולים גדלים בקצב גבוה ועלולים לפגוע בצורה קשה בראייה, עד כדי התפתחות של עיוורון מוחלט. הטיפול באותם מקרים כולל שימוש בתרופות כימיות (לרוב Vincristine ו-Carboplatin) עם נטייה להימנע משימוש בקרינה. התערבות ניתוחית נעשית במקרים של בלט עין קשה או לחץ תוך גולגולתי מוגבר בלתי נשלט.
בעיות אורתופדיות
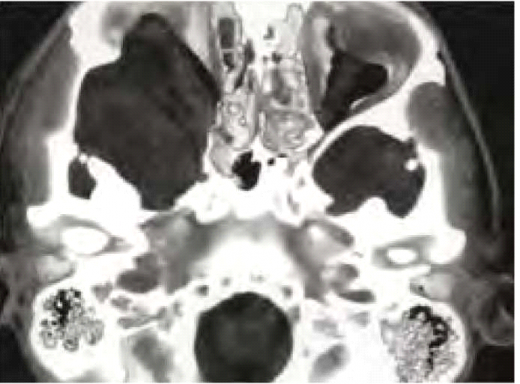
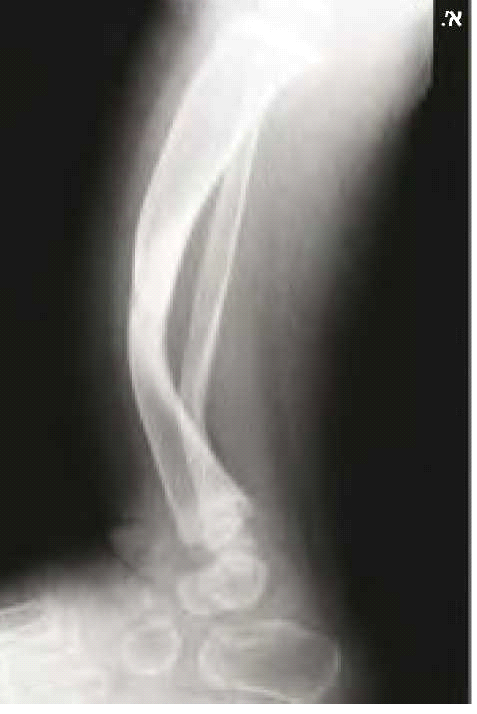
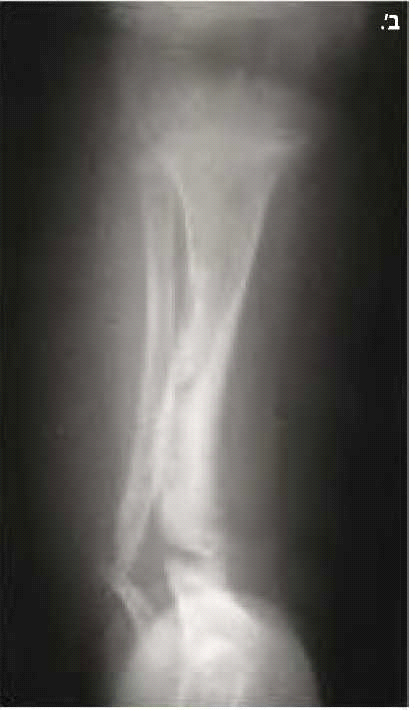
בנוירופיברומטוזיס מסוג 1 קיימות פגיעות שלדיות רבות. המעורבות הגרמית היא לרוב קלה ולעתים אף מהווה קריטריון אבחנתי למחלה, כמו למשל דיספלזיה (Dysplasia) של עצם היתד (Sphenoid) (תמונה 6) או אי חיבור (Pseudoarthrosis) של עצם השוקה (Tibia) (תמונה 7). בעיות שכיחות יותר הן קומה נמוכה (כ-30%) ועקמת (כ-10%). לעתים נצפים מקרים קשים של עקמת ועקשת (Kyphoscoliosis) המחמירים במהלך החיים ומסכנים את תפקוד הריאות והלב ודורשים התערבות ניתוחית (תמונה 8). כ-50% מהמבוגרים עם נוירופיברומטוזיס מסוג 1 מפתחים ירידה בצפיפות העצם (Osteoporosis) וזקוקים לאבחון וטיפול תרופתי בהתאם.
פגיעות התפתחותיות
בעיות התפתחותיות, כולל הפרעות למידה, הפרעות קשב וריכוז ובעיות שפה, נצפות בכ-30-65% מהילדים עם נוירופיברומטוזיס מסוג 1[3]. לרוב, לילדים עם נוירופיברומטוזיס מסוג 1 תוצאות מבחני מנת משכל (IQ, Intelligence Quotient) מתאימות לטווח בינוני-נמוך של הנורמה. יש מקרים של פיגור שכלי, הפרעות מהספקטרום האוטיסטי והפרעות התפתחות נרחבות (PDD, Pervasive Developmental Disorder). כל ילד עם נוירופיברומטוזיס מסוג 1 צריך לעבור אבחון הכרני-התנהגותי (Cognitive behavioral) ולקבל טיפול מתאים.
אבחנה
האבחון הקליני של המחלה מבוסס על קריטריונים שהוגדרו על ידי המכון הלאומי לבריאות (NIH ,National Institutes of Health) בארצות הברית[4]. לצורך אבחון קליני של המחלה נדרש שהחולה ימלא אחר 2 מבין 7 הקריטריונים הבאים לכל הפחות:
- שישה או יותר נגעי קפה בחלב שגודלם עולה על 5 מילימטרים (מ"מ) בקרב פרטים שעדיין לא עברו את תקופת ההתבגרות המינית ו-15 מ"מ בקרב מבוגרים
- שתי נוירופיברומות או יותר מכל סוג או לפחות נוירופיברומה פלקסיפורמית אחת
- נמשים באזור בית השחי או המפשעה
- גליומה של עצבי הראייה
- לפחות שני נגעי ליש בעיניים
- נגעים גרמיים אופייניים כגון דיספלזיה של עצמות היתד בגולגולת או אי חיבור של עצם השוקה
- קרוב משפחה מדרגה ראשונה (אח, הורה, ילד) העונה על הקריטריונים הללו לנוירופיברומטוזיס מסוג 1
כיוון שהסימנים הקליניים של נוירופיברומטוזיס מסוג 1 מופיעים בצורה הדרגתית במהלך החיים, קיימת אפשרות שתינוקות וילדים אשר לא ממלאים אחר הקריטריונים הקליניים של המחלה ימלאו אותם בגיל מבוגר יותר. קיימת, לכן, חשיבות רבה למעקב קליני צמוד גם אחר ילדים המראים רק חלק מסימני המחלה, גם אם אינם ממלאים אחר הקריטריונים הקליניים במלואם.
אבחון טרום לידתי ואבחון טרום השרשה
אבחון המחלה בזמן היריון לעוברים הנמצאים בסיכון מבוצע בעזרת דגימת סיסי שליה (בשבוע 11-13 להיריון) או בדיקת מי שפיר (בשבוע 16-20 להיריון). האבחון הטרום לידתי כרוך בסיכון מסוים להפלה (כ-1:100 בדגימת סיסי שליה ו-1:200-1:400 בבדיקת מי שפיר).
אבחון טרום השרשה מבוצע במשפחות המעוניינות למנוע הולדת ילדים חולים ללא צורך בביצוע הפלה במקרה של עובר חולה. אבחון טרום השרשה מבוצע עוד לפני ההיריון, ומבוסס על ביצוע הפריה חוץ גופית ובדיקת הביצית המופרית לתשנית טרם החזרתה (השרשתה) לרחם, כך שרק ביציות מופרות שאינן מכילות את העתק הגן הפגום יוחזרו. אבחון טרום השרשה מבוצע במספר מרכזים רפואיים בישראל.
טיפול
אין כיום טיפול תרופתי לנוירופיברומטוזיס מסוג 1 אשר עשוי למנוע או לעכב את התפתחות הגידולים. עיקר הטיפול הוא ניתוח אותו שוקלים כאשר הגידולים מסכנים את התפקוד [למשל, נוירופיברומה הגורמת ללחץ על חוט השדרה או על מקלעת הזרוע (Brachial plexus)]. במצבים מסוימים (כגון גליומה של מערכת הראייה הגורמת לאיבוד מתקדם של הראייה או גידולים ממאירים היקפיים של מעטפת העצב) משתמשים בכימותרפיה ובטיפול קרינתי. בילדים עם הפרעות התפתחות ובעיות הכרניות והתנהגותיות יש לעתים צורך בטיפול תרופתי מתאים והתערבויות טיפוליות אחרות.
ישנו צורך במעקב רפואי מסודר אחר חולי נוירופיברומטוזיס מסוג 1 (הן מבוגרים והן ילדים). המטרה העיקרית של המעקב היא איתור מוקדם של בעיות רפואיות שונות בטרם מתפתחת פגיעה תפקודית קשה וקבלת החלטות טיפוליות. כיוון שמגוון הבעיות הרפואיות בקרב חולי נוירופיברומטוזיס מסוג 1 הוא רחב מאוד, יש צורך במעקב רב מקצועי המערב גנטיקאים, נוירולוגים, רופאי עיניים, רופאי עור, אורתופדים ועוד. המודל המקובל כיום ברוב מדינות העולם לצורך מעקב מסוג זה מבוסס על בניית מרכזי נוירופיברומטוזיס. לרוב, מרכזי נוירופיברומטוזיס נמצאים בבתי חולים גדולים בעלי יכולת לזמן יועצים מכל תחומי הרפואה, בהתאם לצרכים הקליניים של המטופל.
פרוגנוזה
דגלים אדומים
ביבליוגרפיה
קישורים חיצוניים
המידע שבדף זה נכתב על ידי ד"ר שי בן שחר וד"ר פליקס בוקשטיין, המרכז הישראלי לנוירופיברומטוזיס על שם גילברט, המרכז הרפואי ת"א


 כניסה
כניסה  עקבו אחרינו בפייסבוק
עקבו אחרינו בפייסבוק