קידום בריאות ורפואה מונעת - אלימות במשפחה ופגיעה מינית - Domestic violence
הופניתם מהדף אלימות במשפחה - Domestic violence לדף הנוכחי.
המלצות כוח המשימה הישראלי בנושא קידום בריאות ורפואה מונעת
מאת איגוד רופאי המשפחה בישראל, האגף למדיניות רפואית, ההסתדרות הרפואית בישראל
| המלצות כוח המשימה הישראלי בנושא קידום בריאות ורפואה מונעת | |
|---|---|
|
| |

| |
| שם המחבר | ד"ר חגית דסקל ויכהנדלר |
| שם הפרק | פרק מספר 19 - אלימות במשפחה ופגיעה מינית |
| עורך מדעי | פרופסור אמנון להד, פרופ' חוה טבנקין, ד"ר תם אקסלרוד |
| מוציא לאור | ההסתדרות הרפואית בישראל, האגף למדיניות רפואית, איגוד רופאי המשפחה בישראל |
| מועד הוצאה | אוקטובר 2022 |
| מספר עמודים | 284 |
| קישור | באתר ההסתדרות הרפואית |

| |
לערכים נוספים הקשורים לנושא זה, ראו את דף הפירושים – היבטים רפואיים של אלימות
המידע נועד לשמש בסיס אך לא להחליף הכשרה ו/או ייעוץ והכוונה לגבי מקרים פרטניים. מודגש צורך בהכשרה ותרגול הצוותים בנושא[1][2][3][4].
מבוא
אלימות במשפחה (אלמ"ב) היא אלימות המתרחשת בין פרטים במשפחה. לרוב מדובר בדפוס של התנהגויות שליטה הכולל אחד או יותר מסוגי האלימות האלה: גופנית, מינית, רגשית, כלכלית, הזנחה פיזית או רגשית (הזנחה מתייחסת רק לקטינים ולחסרי ישע). בין השאר, ייתכנו ההתנהגויות: שימוש בהטרדה מאיימת, מניעת חופש, מניעת גישה למשאבים (כסף, מזון, תרופות, שירותים, עזרים, טיפולים רפואיים, תחבורה, תקשורת ועוד). אלימות יכולה להתרחש בין בני זוג (IPV - Intimate Partner Violence); כלפי ילדים (Child abuse/Neglect); כלפי קשישים (Elder abuse/Neglect). תיתכן גם אלימות כלפי חסרי ישע אחרים במשפחה: בין אחים, מצד ילדים כלפי הוריהם ועוד. מקובל להתייחס גם למצב שילדים עדים לאלמ"ב (Children Witnessing Domestic Violence) וכן למבוגרים שחוו אלימות בילדותם (Adult Survivors of Childhood Abuse).
תקיפה מינית היא כל התנהגות או מעשה בעל אופי מיני הנכפה על אישה, גבר או ילד.ה בלא הסכמה, בניגוד לרצון חופשי ושלא מבחירה או, לחלופין, התנהגות או מעשה מיניים הנעשים בתוך ניצול של פערי כוחות, חולשה או גיל צעיר באופן המעקר את יכולת הנפגע.ת להסכים באופן חופשי. תקיפה מינית יכולה להתבצע בידי גבר, אישה או קטין.ה.
לאלמ"ב ולפגיעה מינית השלכות מידיות וארוכות טווח על מגוון היבטים: התפתחות, תחלואה גופנית ונפשית, התנהגויות המשפיעות על הבריאות; צריכת שירותי בריאות באשפוז ובקהילה ועלויותיהם; תמותה, כולל תמותה מוקדמת; השלכות ועלויות חברתיות גם מחוץ למשפחה. לאלימות סיבות רבות: חברתיות, תרבותיות, ביולוגיות וכן מרכיב התנהגותי נלמד[5]. האלימות יכולה אפוא "לעבור" מדור לדור, ובמשפחה אחת ייתכנו כמה נפגעים ואף כמה פוגעים. אלימות גוררת אלימות: אנשים שנפגעו פעם אחת נמצאים בסיכון מוגבר להיפגע שוב וכן לפגוע באחרים במשפחה ומחוצה לה. לכך יש השלכות רחבות יותר על הקהילה ועל החברה[6]. לכן, איתור מוקדם, אבחון מדויק וטיפול באלימות ובהשלכותיה חשובים ביותר הן לצורך מניעה שניונית ושלישונית הן כמניעה ראשונית, למניעת פגיעה באנשים נוספים.
לצוות הרב-מקצועי במערכת הבריאות תפקיד מרכזי ולעיתים קרובות הזדמנות להתערב בשעת משבר. לצוות בקהילה, הנפגש עם כמה מבני המשפחה לאורך זמן, הזדמנות לגבש ראייה מערכתית על המשפחה ותפקיד ייחודי וחשוב גם לטווח ארוך. האתגרים בהתערבות עם המטופלים:
- זיהוי מצבי פגיעה בהווה ופעולה להפסקתם במסגרת החוק
- זיהוי מצבי פגיעה בעבר והבנת השלכותיהם על בריאות המטופל.ת ועל המפגש הרפואי
- תגובה מותאמת ולא פוגענית (ראו בהמשך הפרק מידע וכלים לצוות)
שכיחות
בעולם: אלמ"ב ופגיעה מינית הן בעיות שכיחות בכל שכבות האוכלוסייה ובכל הקבוצות האתניות, במדינות מערביות ובמדינות העולם השלישי. ארגון הבריאות העולמי הכיר באלימות נגד נשים כבעיה מובילה ודחופה בתחום בריאות הציבור.
- 1 מבין 3 נשים (מעל גיל 15 שהייתה במערכת יחסים זוגית) חוותה בחייה אלימות גופנית מצד בן זוג או אלימות מינית[7]
- 1 מבין 4 מבוגרים עברו התעללות גופנית בילדותם[8]
- 1 מבין 5 נשים ו-1 מבין 13 גברים נפגעו מינית בילדותם[8]
- 1 מבין 6 קשישים נפגעים מהתעמרות מדי שנה, ובשל הזדקנות האוכלוסייה יש חשש שהתופעה תתגבר[9]
אלימות בין-זוגית תיתכן גם כלפי הגבר או בין בני זוג מאותו מין; היא יכולה להתרחש לפני נישואין או במהלכם, והיא אף עלולה להתגבר סביב פרידה או אחריה. היא גם יכולה להיות הדדית. ואכן, נתונים מארצות הברית מראים שיעורים דומים של IPV בקרב נשים וגברים, אך עומדים על הבדלים בהשלכותיהם: 20 אחוזים מהנשים שנפגעו נזקקו לטיפול רפואי, ואילו רק 5 אחוזים מהגברים נזקקו לכך[10].
בישראל, לפי נתוני המשטרה, בשנים 2013–2017 נפתחו מדי שנה כ-22,000 תיקים בגין עבירות אלימות בין בני זוג וכ-3,500 תיקי חקירה בגין עבירות אלימות נגד קטינים בתוך המשפחה[11]. בשנים 2013–2015 נרצחו בישראל 72 נשים: כ-80 אחוזים נרצחו בשל היותן נשים (כמחציתן בידי בני זוגן והשאר על רקע משפחתי או רומנטי). יותר משליש מהן ערביות וכחמישית עולות (בעיקר מחבר העמים או אתיופיה)[12].
אשר לסוגים אחרים של אלימות, בסקר אפידמיולוגי נמצא כי 18.4 אחוזים מהקשישים המתגוררים בקהילה נחשפו לסוג אחד או יותר של התעללות בשנה שקדמה לסקר[13]. פגיעה מינית - בשנת 2018 התקבלו במרכזי הסיוע לנפגעי ולנפגעות תקיפה מינית 12,077 פניות חדשות. במרבית המקרים הפוגע מוכר לנפגע.ת ורק ב-8.6 אחוזים הפוגע היה אדם זר. מעל שליש (37.4 אחוזים) מכלל המקרים אירעו בתוך המשפחה: בן זוג/בן זוג לשעבר (8.2 אחוזים), הורה (10.4 אחוזים), קרוב משפחה אחר (18.8 אחוזים). אולם בקרב ילדים 67 אחוזים מהפגיעות התרחשו בתוך המשפחה. מבחינת מגדר - מתוך כלל הפניות 89 אחוזים היו מנשים/ילדות. מתוך כלל הפניות - הפוגע היה גבר ב-98.2 אחוזים מהמקרים. מרבית הנפגעים היו קטינים (60 אחוזים) ונמצא הבדל מגדרי משמעותי בגילאי הפגיעה: הנפגעים היו קטינים ב-52 אחוזים מהנשים/ילדות, 72 אחוזים מהבנים/גברים ו-68 אחוזים מהטרנסג'נדרים[14] בסקר אפידמיולוגי נמצא כי 18.7 אחוזים מבני הנוער נחשפו לפגיעה מינית[15]. בקרב מטופלים במערכת הבריאות בישראל נמצא כי במרפאות ראשוניות, 18.6 אחוזים מהמבקרים שנשאלו נחשפו לאלימות במשפחה בעבר או בהווה (40 אחוזים פיזית או מינית, 5 אחוזים חשופים בהווה) ושרופאי משפחה אינם יודעים מי ממטופליהם חשוף לאלמ"ב[16]. אלימות מינית בילדות דווחה על ידי 25 אחוזים מהמטופלים במרפאות ראשוניות[17].
קשה לאסוף נתונים ולהשוות ביניהם בשל הבדלים בהגדרות ובשיטות. כמה מהנתונים הם הערכות חסר. גם אנשים המתגוררים במוסדות חשופים לפגיעה מצד מטפלים או דיירים אחרים. יש פערים ניכרים ביותר בין שכיחות האלימות לפי סקרי אוכלוסייה ובין שיעור המקרים המדווחים לרשויות (משטרה, רווחה, בריאות). נתוני איתור ודיווח נמוכים במערכת הבריאות מעידים כנראה על קשיים או חסמים של אנשי הצוות (מחסור בידע ובכלים, עמדות, אמונות, רגשות, קשיי תקשורת, היעדר זמן וכדומה) ועל חסמים המקשים על הנפגעים לחשוף את הפגיעה (עמדות, אמונות, רגשות, קשיי תקשורת ועוד).
השלכות על בריאות ותמותה
לאלמ"ב ולפגיעה מינית טווח רחב מאוד של השלכות רפואיות. רוב המידע עקבי ומגיע ממחקרים תצפיתיים. הוכחת הקשר והסיבתיות בין אלימות ובין תסמינים או מחלות היא מורכבת (למשל עקב חפיפה אפשרית בין כמה פגיעות). ההשלכות נגרמות במנגנונים שונים, גופניים והתנהגותיים: למשל IPV - חבלה גופנית ישירה, פגיעה נפשית, פחד ושליטה המשפיעים על האוטונומיה, על גישה למשאבים ועל התנהגות הקשורה בבריאות[7]. ילדים עדים ל-IPV נמצאים בסיכון לעבור שינויים גופניים ומבניים במוח, מקצתם בלתי הפיכים ובעלי השלכות התפתחותיות נפשיות והתנהגותיות, ולכן כחברה עלינו לפעול למיגור האלימות[18]. אלמ"ב גוררת עלויות גבוהות מאוד למערכת הבריאות ולמערכות אחרות. חשוב כי רופאים, אחיות וכלל עובדי מקצועות הבריאות יכירו את התופעה ויהיו ערניים ורגישים לתסמינים, לסימנים ולגורמי הסיכון. בנוכחותם יש להעלות חשד, להתייעץ, לשאול ולהעריך את האפשרות שהתרחשה אלמ"ב בעבר או בהווה הן במסגרת הבירור הקליני הן בהקשר של בניית תוכנית הטיפול מוקדם ככל האפשר.
הסתמנויות קליניות ו"נורות אדומות": אלימות במשפחה ופגיעה מינית
חבלות שאינן גורמות מוות: כל סוגי החבלות, בכל איברי ומערכות הגוף. ייתכנו כמה חבלות שונות ומגוונות בו-בזמן, וגם חבלות חוזרות. ייתכנו גם השלכות ארוכות טווח או מאוחרות: כאבים כרוניים, מוגבלויות ונכויות, וכן השלכות נפשיות על רקע כאב וטראומה.
גינקולוגיה ומיילדות: היעדר שימוש באמצעי מניעה והגנה או התנהגות מינית מסוכנת, איחור במעקב היריון, סיבוכי היריון, כמו איחור בגדילה ולידה מוקדמת, זיהומים שונים, כולל מחלות המועברות במגע מיני ו-HIV. הפלות ולידות מוקדמות גורמות 13 אחוזים מסך מקרי תמותה אימהית (כ-50,000 מקרים מדי שנה בעולם), וכן לכך שכ-8.5 מיליון נשים נזקקות לטיפול רפואי על רקע סיבוכים[19].
בריאות הנפש ותפקוד: הפרעות שינה, הפרעות בתפקוד, דיכאון, הפרעות חרדה, תסמונת פוסט-טראומטית או פוסט טראומה מורכבת, מחשבות או ניסיונות אובדניים, הפרעות אכילה, סומטיזציה, דיסוציאציה, הפרעות אישיות ולפעמים אף פסיכוזות. שכיחים גם תחושות ייאוש, בושה, אשמה, חוסר אונים, וכן קשיי ויסות רגשי, קשיים ביחסים בין-אישיים, התפרצויות זעם ופגיעות עצמיות. ייתכנו שינויי התנהגות ותפקוד. חשוב להיות ערניים לכך, בפרט בקרב ילדים ונוער. מצד אחד תיתכן התכנסות (ירידה בתפקוד, רגרסיה, הסתגרות, ירידה ברמת התקשורת וכדומה), ומן הצד האחר תיתכן החצנה (כעס מופגן, התמרדות, תוקפנות או אלימות, התנהגות מינית מוחצנת או לא מותאמת גיל, עבריינות וכדומה). כמו כן, ייתכנו שינויים בציונים, היעדרות מבית הספר, חשש מאדם מסוים או הימנעות מהגעה למקום מסוים, שמועות בבית הספר, התמכרויות ועוד.
כאבים, מחלות כרוניות ותסמינים אחרים: כאבי ראש, בטן או אגן, כאבי שרירים. תבחינים של מערכת העיכול, השתן, מערכת המין. תלונות מרובות ללא ממצא. כן ייתכנו מחלות כרוניות שונות, כולל מחלת לב איסכמית, מחלת ריאות כרונית, מחלות כבד, סרטן, פיברומיאלגיה, מחלות אוטואימוניות, השמנה, וכן חוסר איזון של מחלות כרוניות.
הרגלים או גורמי סיכון: עישון, התמכרות לאלכוהול או לסמים, אכילה לא מאוזנת, שימוש בטיפול תרופתי באופן לא מבוקר, יחסי מין לא מבוקרים.
ביקורים: ייתכנו ביקורים מרובים במרפאות או בתי חולים או אי-הגעה לביקורים מתוכננים, דילוג או מעבר בין שירותי בריאות שונים וכן הסברים לא מותאמים למצב הרפואי[20][1][21][22].
התרשמות כללית, התנהגות במסגרת הרפואית והיענות: יש לשים לב למראה הכללי ולביגוד (ניסיון הסתרה, סימני הזנחה וכדומה); לשפת הגוף (מכונסת, היעדר קשר עין וכדומה) ולביטויים אחרים כמו קושי לתת אמון בגורם המטפל או קושי במגע פיזי. ייתכנו אירועי ניתוק או דיסוציאציה (גוף קפוא, היעדר תגובה למגע או לשיח), קושי לשתף פעולה בבדיקות וטיפולים בכלל, ובפרט בכאלה שאופיים פולשני (בדיקות דם, רפואת שיניים, בדיקות גניקולוגיות, בדיקות של מערכת העיכול או השתן וכדומה), וכן קושי להיענות לטיפול ולמעקב. דגלים אדומים אחרים: התנהגות חשודה של המלווה (לווי "צמוד" של בן משפחה, לא נותן להישאר לבד או עונה במקום המטופל.ת וכדומה) וכן אינטראקציה חריגה בין בני המשפחה.
טריגרים: קשיים בתפקוד או משברים חריגים סביב אירועי חיים נורמטיביים (נישואין, היריון ולידה, גידול ילדים, מוות, טיפול בהורה קשיש וכדומה). אלה עלולים להיות טריגר לתסמינים אם יש רקע של טראומה או יחסים מורכבים. נוסף על כך, עלול להיחוות קושי מול הרופא.ה כדמות סמכות - המפגש יכול להיות טריגר לחוויה משחזרת פגיעה. פלאשבקים לאירוע טראומטי, חרדה או ניתוק יכולים להיגרם גם בבדיקות המחייבות הימצאות בתנוחות מסוימות ("מלמעלה", בדיקה גניקולוגית, בדיקת לוע וכדומה), חשיפה או מגע באזורי גוף מסוימים, ריחות, חומרים ומכשירים (ג'ל לאולטרסאונד, החדרת מטוש ועוד), הרדמה.
תמותה והשלכות אחרות: בקשישים: סיכון מוגבר להשמה בבית אבות או לאשפוז[23]; למוות מוקדם 3.1=OR [24]. כ-30 אחוזים ממקרי הרצח של קשישים באירופה קשורים כנראה בהתעמרות[25]. ילדים: בארצות הברית, 75 אחוזים מתמותת ילדים עקב אלמ"ב מתרחשת מתחת לגיל 3 שנים - ב-2015 מתו בה 1,670 ילדים מהתעללות או הזנחה[26]. בני זוג, נשים ואלימות מינית: נוסף על סיבוכים שהוזכרו בהיריון והפלות, 38 אחוזים ממקרי הרצח של נשים בעולם מבוצעים על ידי בני זוגן[7].
איתור אלימות במשפחה במערכת הבריאות - סקירה כללית או תשאול קליני ממוקד
מרבית הגופים, כולל WHO, ממליצים לשמור על ערנות ולברר חשיפה לאלמ"ב בהקשר הקליני אצל כל מטופל.ת שיש לו.ה סימנים, תסמינים, גורמי סיכון או נורות אדומות. יש להבחין בין תשאול בהקשר הקליני (Case finding) ובין תשאול מטופלים א-תסמיניים כסקירה. נפגעי אלמ"ב בהווה או בעבר סובלים מבעיות רפואיות רבות ומבקרים תכופות במערכת הרפואית, אך לרוב האלימות אינה מאובחנת והטיפול עוסק בתסמינים. כדי לדייק באבחון ובטיפול, מומלץ לשמור על מקדם חשד גבוה ועל ערנות לסימנים ותסמינים שונים, כולל סימנים "רכים", גורמי סיכון ו"נורות אדומות". בנוכחות אלה, יש להקפיד לתשאל כחלק מבירור האבחנה המבדלת, ואם מתברר שהמטופל נחשף לאלימות, אפשר לברר ולטפל לא רק בתסמינים אלא גם באלימות עצמה. יש הממליצים לבצע סקירה שגרתית כללית (בלא תלות בתסמינים ובסימנים) לקבוצת יעד באוכלוסייה. הרציונל: הבעיה שכיחה, יש לה השלכות רפואיות ופוטנציאל להתערבות; מרבית הנשים תומכות בתשאול במערכת הרפואית; התשאול מעביר מסר חברתי ומעלה מודעות; יש כלים אמינים לביצוע הסקירה; תוכניות סקירה מעלות את שיעור האבחון והאיתור של אלימות. ואולם, אלמ"ב היא בעיה מורכבת, הדורשת התערבויות רב-מערכתיות וארוכות טווח, וקשה להעריך את יעילותו של כל מרכיב התערבות. אף שיש די הוכחות לכך שסקירה כללית מעלה את שיעור האיתור, אין די הוכחות שהאיתור מועיל, ורוב ההמלצות מבוססות על מחקרים מוגבלים ועל חוות דעת מומחים, ולפיכך דרגתן נמוכה. (Level C)/(Level B)
פרט להמלצות NICE, אין כמעט המלצות אחידות לאוכלוסיות הילדים והקשישים. בכל מקרה, תשאול חייב להתבצע בדרך ובתנאים נאותים בתוך נקיטת זהירות למניעת נזק אפשרי. תנאי המינימום הנדרשים: קיום פרוטוקול או נוהל בנושא, הכשרה לצוות בנושא תשאול, ובכלל זה היכרות עם דרכי הפנייה לגורמי הטיפול המתאימים, הבטחת פרטיות מלאה בעת התשאול עצמו, הבטחת סודיות (במגבלות החוק)[1].
| מקור ההמלצה | תשאול בהקשר קליני או סקירה? |
|---|---|
| WHO [1][27] | אינם ממליצים על תשאול אוניברסלי - תשאול כשיש "נורות אדומות" |
| NICE [3][4] | ממליצים על תשאול כשיש "נורות אדומות" + סקירה בהקשר:
נשים הרות, לאחר לידה מטופלים במסגרות בריאות מינית ו-Reproductive Care מטופלים במסגרות בריאות הנפש מטופלים במסגרות לטיפול בהתמכרות לאלכוהול/סמים מטופלים במסגרות לילדים/מבוגרים בסיכון |
| USPTF [28] | סקירה - כל הנשים בגיל הפוריות |
| COCHRANE [29] | אינם ממליצים על תשאול אוניברסלי |
| משרד הבריאות | סקירה - לפי נוהל מ-2003 כלל הנשים[30]
בהמשך הוכנסה סקירה כחלק ממעקב טיפת חלב לנשים סביב היריון ולידה |
גישה קלינית לנפגעות.ים בגירות.ים
הבנת הקושי והמורכבות
בדרכם של הנפגעים לחשיפה עומדים חסמים רבים, כגון בושה, פחד, תלות בפוגע וכן עמדות, אמונות ותפיסות חברתיות. אף על פי כן, מחקרים מראים כי נשים נפגעות אלימות בין זוגית, למשל, סבורות כי ראוי שהצוות הרפואי ישאל על כך. החשיפה והתגובה מושפעים גם ממידת המוכנות לשינוי וליציאה ממעגל האלימות. הנושא מורכב וההליך עשוי להימשך זמן רב ואף שנים. חשוב כי מטפלים יהיו מודעים גם להשלכות של אלמ"ב ופגיעה מינית, כגון פגיעה בדימוי העצמי, האשמה עצמית, קשיים בתקשורת וביצירת יחסי אמון ובוויסות רגשי, תוקפנות וכדומה, ולהשלכותיהם התפקודיות בכלל ועל המפגש עם המערכת הרפואית בפרט, כפי שפורט לעיל: מקצת המטופלים במצב זה ירבו לפנות למערכת ולבצע בירורים, כולל פולשניים, לתבחינים "סומטיים", ואילו אחרים יימנעו מטיפולים עד כדי הזנחה עצמית. מטפלים עלולים לפרש את הביקורים החוזרים או את ההימנעות בצורה שיפוטית, לתייג את המטופלים ולהחמיר את המצב. על אנשי מקצוע להימנע מפעולות חד-צדדיות ומתכתיבים כדי שלא לשחזר את היחסים הכוחניים ואת הפגיעה באוטונומיה שהמטופל.ת חווה במערכת היחסים האלימה. כן חשוב לפעול לפי גישה מותאמת/מיודעת/רגישת טראומה (Trauma Informed Care). כך המטפלים יקדישו מחשבה ותשומת לב לשאלה כיצד למנוע במפגש הרפואי רה-טראומטיזציה וכיצד לעורר תחושת ביטחון במטופל.ת ולהחזיר אליו.ה את השליטה בתוך עידוד לשיתוף פעולה. בין השאר אפשר לנקוט במפגש הרפואי את הפעולות: קיום שיח כאשר המטופל.ת בלבוש מלא והקפדה על שיחה "בגובה העיניים", מתן הסברים מראש על בדיקה או פעולה הצפויה להתבצע (כולל סוג המכשור, אם יש כזה), בקשת רשות והסכמה לפני כל פעולה, הודעה לפני פעולה הכרוכה במגע, מתן אפשרות בחירה (אם יש חלופות לבדיקה או לאופן ביצועה), מתן אפשרות לנוכחות מלווה, ניסיון למנוע טריגרים אפשריים (פורטו לעיל) ובחינת חלופות[31][32].
תשאול מוקדם
יש לשאול במצבי "נורות אדומות" שפורטו לעיל[27][30]. ככל שנקדים לאבחן ולטפל יגדל הסיכוי לקצר את משך החשיפה ולהביא להצלחת הטיפול.
עקרונות התשאול: התשאול יתבצע רק בפרטיות מוחלטת ובלא מלווים. העיקרון: שמירת בטיחות המטופל.ת והימנעות מכל פעולה העלולה להזיק. אם יש צורך בתרגום, יש להשתמש בגורם חיצוני, ולא בבן/בת משפחה. רצוי לשאול תחילה שאלות פתוחות. אפשר להתחיל בשאלות כלליות, ובמידת הצורך להתקדם לשאלות מפורטות וישירות יותר. אפשר לקשור את השאלה למצב הקליני, לתסמינים או לסימנים. לחלופין אפשר לפתוח בהצגת אלימות כבעיה שכיחה והתשאול כהליך שכיח. יש לאפשר זמן לתשובות. אין ללחוץ על המטופל.ת אם אינו.ה רוצה להשיב[27][30].
מענה ראשוני לאחר קבלת תשובה חיובית: נדרשת רגישות, תגובה לא שיפוטית, תומכת ומעצימה. האינטראקציה בין מטפל למטופל.ת יכולה להוביל לחשיפת האלימות/הסוד אך חוויה שלילית עלולה לפגוע בנכונות הנפגע.ת לשתף. תגובות כמו "למה את נשארת איתו?" / "מה לבשת?" עלולות להיחוות כשיפוטיות ומאשימות. מאותה סיבה, יש להימנע מתגובות הומופוביות, מקטינות או ספקניות כלפי גברים. חשוב לשקף הכרה בסבל ובכוחות שנדרשו לחשיפה.
ארגון הבריאות העולמי ממליץ על תגובה ראשונית לנשים נפגעות אלימות בין זוגית או מינית לפי ראשי התיבות LIVES:
- Listen: להקשיב באמפתיה ובלא שיפוטיות
- Inquire: לברר דאגות וצרכים
- Validate: להעצים, להביע הבנה ואמון, לגנות את האלימות, להסיר אשמה מהנפגע
- Enhance safety: לדבר על בטיחות והגנה
- Support: לתמוך, לתת מידע ולסייע ליצור קשר עם שירותים נוספים
דוגמאות ופירוט של מודל זה מופיעים במסגרת 3 [27]. אם אין באפשרות המטפל לתת את התמיכה הראשונית הזאת, עליו לדאוג כי המטופל.ת י. תקבל את התמיכה מגורם חלופי באופן מידי. כדי לכוון לעזרה מתאימה כדאי לברר באילו סוגי אלימות מדובר, מה משכה, אם היו פניות קודמות לעזרה, אם יש מסוכנות, אם מתרחשת אלימות כלפי אנשים נוספים, בפרט ילדים או חסרי ישע.
מתן מידע: מידע על סוגי אלימות, השלכות על הבריאות, כולל על ילדים העדים לאלימות, מעגל האלימות, זכויות, משאבים ושירותי סיוע[27]. על פי החוק, במקרי אלימות בין בני זוג קיימת חובת יידוע: על המטפל ליידע את הנפגע.ת בפירוט על הגורמים המטפלים בקהילה, ולתעד זאת[33]. אפשר לתת דפי מידע, אך הימצאות של חומרי הסברה אצל הנפגע.ת עלול לסכנו.ה אם יימצא אותם הפוגע.
הערכה וגישה במצבי סיכון מידי: בנספח לחוזר מנכ"ל 23/03 יש שאלון קצר להערכת סיכון. יש לשאול על משתנים המגבירים מסוכנות, בין השאר: חשש של האישה לחזור הביתה, ילדים בסיכון, בן הזוג מחזיק בנשק, הושמעו איומים ממשיים לפגיעה קיצונית, בן הזוג עוקב אחר האישה, בני הזוג בתהליכי פרידה, הרופא מתרשם כי האישה בסכנה. במצבים שיש חשש לסיכון מידי, החוזר מורה "לנקוט בכל האמצעים הסבירים למניעת פשע, כלומר: פנייה למשטרה ו/או פנייה ללשכת הרווחה או נקיטת כל אמצעי סביר אחר כדי להסיר את הסיכון המידי"[30]. במצבים כאלה מומלץ להדריך את המטופל.ת בנוגע להכנת תוכנית הגנה: הכנת ערכת חירום שתכיל תעודות מסמכים חשובים, מפתחות, כסף, תרופות חיוניות וכדומה; מקום שאליו אפשר לברוח בשעת חירום (משפחה, חברים, מקלט); תיאום סימן מוסכם עם הילדים או עם שכן.ה אם צריך להזמין משטרה; המלצות להימנע משהייה עם הפוגע בחדר שיש בו כלי נשק פוטנציאליים, כגון במטבח[27][34].
הפניה לגורמי טיפול ייעודיים: על כל מטפל להכיר את השירותים בתחום האלמ"ב באזור עבודתו ואת דרכי ההתקשרות/הפנייה אליהם (ראו מסגרת 4 למספרי טלפון, קישורים ופירוט נוסף):
- מרכז טיפול באלימות במשפחה או לכל הפחות עובד סוציאלי המתמחה בכך
- במקרי פגיעה מינית יש לפנות לאנשי מקצוע/מסגרות ייעודיות הן לשם בדיקה ראשונית הן להמשך טיפול. יש מגוון תוכניות ייעודיות, למשל בכמה מחדרי הלידה. מידע נוסף נמצא באתר קווי הסיוע (איגוד מרכזי הסיוע לנפגעות ולנפגעי תקיפה מינית 2017)[35][36]
- קווי סיוע טלפוניים או מקוונים לקבלת מידע ותמיכה פועלים בתחומים שונים
- קטינים וחסרי ישע: יש לדווח למשטרה או לעובד הסוציאלי הממונה על פי החוק[37][38]
- במשטרה יש יחידות לטיפול באלמ"ב. אפשר להפנות או לדווח בהתאם למקרה. במצבי חירום וסכנה מידית יש להפנות למשטרה או לדווח לה
- עובד סוציאלי תורן: דרך מוקד עירוני (106). במצבים דחופים אפשר ליצור קשר אחרי שעות העבודה
- מקלט לנשים מוכות: באמצעות הרווחה
- מיצוי זכויות: לנפגעי אלמ"ב עומדות מגוון זכויות, בהן תוכניות שיקום וקצבאות. יש להפנות לגורמים המתאימים. במקרי פגיעה מינית יש הליך מזורז בביטוח הלאומי
- סיוע משפטי (הוצאת צו הרחקה) ניתן בבית המשפט
- מידע נוסף בנוגע לשיחה מרחוק, ובפרט בהתפרצות 19 COVID, ראו בקישור[39]
התייעצות: על פי נוהלי משרד הבריאות, אם צוות מערכת הבריאות חושד במקרה אלמ"ב, יש להתייעץ עם הוועדה לנושא אלימות במשפחה, ניצול מיני והזנחה של קטינים וחסרי ישע באותו מוסד[30][38].
סודיות: כשהצוות הרפואי מעביר מידע לגורם חיצוני (כגון מחלקת רווחה), יש להחתים את המטופל.ת על ויתור סודיות רפואית. במקרים שחלה חובת דיווח (למשל כשיש אלמ"ב כלפי קטינים), זו גוברת על הסודיות. חשש מהפרת סודיות הוא אחד החסמים העומדים בדרך הנפגעות.ים להיחשף. חשוב לשוחח על כך בגלוי ואפשר להבטיח סודיות בהתאם למגבלות החוק.
בדיקה רפואית ובדיקות עזר
- בדיקה גופנית תתבצע בהסכמת המטופל.ת ובתוך הסבר, כדי למנוע פגיעה נוספת. הבדיקה צריכה להיות מקיפה ולהתייחס לסוגי הפגיעות שדווחו. במקרה של חשד לחבלות יש לבצע בדיקת מישוש לאיתור רגישות בעקבות חבלות עמוקות שסימניהן החיצוניים חלפו. יש מקום להתייחס גם לסימנים המיוחסים לחבלות בעבר, כגון צלקות. נוסף על כך, כדאי לבצע בדיקה רלוונטית לתסמיני המטופל.ת ולמחלותיו.ה, וכן להתייחס להיבטים תפקודיים. חשוב לשים לב לסימנים כלליים, כגון מצב תזונתי והיגיינה, היכולים להעיד על הזנחה או על הזנחה עצמית. במקרים שונים, כגון חבלות משמעותיות, יש לשקול בדיקה על ידי גורמים המתמחים בכך, כגון יועצים ספציפיים או רופא משפטי
- פגיעה מינית: יש לפעול לפי נוהל משרד הבריאות העוסק בנפגעי תקיפה מינית[27][40][41]. ההשלכות המידיות של פגיעה מינית כוללות בין השאר תגובת דחק חריפה, פציעות וחבלות, זיהומים, כולל STD'S, וכן היריון לא רצוי. נדרשת התייחסות לכל ההיבטים האלה. מומלץ לבצע את הבדיקה במרכז ייעודי לכך, שבו צוות רב- מקצועי שהוכשר לנושא ויכול לאסוף ראיות. ככלל, רצוי לבצע בדיקה בתוך 72 שעות מהפגיעה. לפגיעות ישנות יותר כדאי להתייעץ ולהפנות למומחה בתיאום מראש
- מצב נפשי: האם יש סימני מצוקה נפשית, תבחינים או סימנים של דיכאון או הפרעות חרדה? האם יש הפרעות בחשיבה או בתפיסה? האם יש מחשבות אובדניות? בצל הריבוי של מקרי רצח והתאבדות, אם מאותרות כוונות אובדניות, יש לשאול אם יש גם כוונות לפגוע באנשים אחרים. יש להציע עזרה או להפנות מיד לעזרה במידת הצורך. בהתאם לנסיבות, יש לשקול פנייה לפסיכיאטר מחוזי
- הערכה קוגניטיבית: כשיש ספק אם מצבו המנטלי/נפשי של אדם עושה אותו לחסר ישע, חשוב לברר זאת. בשלב ראשון יש לבצע שאלון Mini Mental. לרוב יש להיעזר בייעוץ גריאטרי, נוירולוגי, פסיכיאטרי וכן בצוות רב-מקצועי ובבדיקות אחרות
- הפניה לבדיקות עזר: בהתאם למצב הרפואי והבירור הנדרש. אם אי אפשר לקבל אנמנזה, ויש ממצאים המעידים על חבלה, חשוב להשלים גם בדיקת קרקעיות עיניים וסקר עצמות, וכן לשקול הדמיה נוספת ולהפנות למיון
- תיעוד: התיעוד חשוב לאבחון, לטיפול, למעקב ולרצף טיפול, וכן מבחינה משפטית. חשוב לזכור כי אם יתגלה לפוגע ש"סוד" האלימות נחשף, הדבר עלול לגרום הסלמה, ולעיתים אף לסכן את חיי הנפגע.ת. מומלץ לשקול בזהירות את אופן ביצוע התיעוד ולהביא בחשבון את ההיבטים: קיום רשומה ממוחשבת ונגישותה למטפלים שונים; נגישות חוקית של בני משפחה (כגון פוגע שהוא אפוטרופוס) לרשומה; אפשרות של המטופל ובני משפחתו לצפות ברשומה מהבית. מערכות ממוחשבות עלולות להסגיר מידע רגיש (בדיקות מעבדה/הדמיה, זימוני תורים, תרופות, חיובים כספיים). יש לתת את הדעת על נושאים אלה בכלל, ובפרט כשאישה נפגעת אלימות או ילדיה שוהים במקלט. חשוב לאפשר תיעוד חסוי ברשומות או במערכות ממוחשבות. כאשר אין זה אפשרי, יש לשקול כיצד והיכן לתעד בנפרד. מומלץ להתייעץ עם ועדת אלימות מוסדית. על אף חשיבות התיעוד, יש למטופל.ת בגיר.ה זכות לבקש שמידע על אלימות, כגון בין בני זוג, לא יירשם ברשומה הרפואית שלו.ה או שיירשם באופן חלקי (למשל בלא פרטי הפוגע)[34]
- התיעוד ייעשה בשפה אובייקטיבית. חשוב להימנע משימוש במילים העלולות לרמוז שאין המטפל מאמין למטופל.ת ("טוענ.ת...") אלא יש להשתמש במילים לא שיפוטיות ("מוסר.ת...")
- יש לפרט תסמינים, סימנים ואבחנות היכולים להיות קשורים לחשיפה לאלימות וכן מגבלות תפקודיות
- רצוי לצטט את דברי המטופל.ת בנוגע לקיום אלימות, סוג האלימות, מועד/משך, זהות הפוגע
- יש לכלול תיאור ברור ופשוט של ממצאי הבדיקה הגופנית בתוך הימנעות ממושגים או פרשנות שאינן בתחום הידע של הבודק. למשל, "ממצא המתאים לשטף דם בגוון צהבהב" ולא "ממצא המתאים לשטף דם בן שלושה ימים"
- תמונות: מומלץ להפנות לצילום במשטרה או אצל צלם בית החולים. אם המטופל.ת מסרב.ת או שאין הדבר מתאפשר, יש להחתים על הסכמה לפני צילום. יש לוודא כי בתמונות ייכללו החבלה, פני המטופל.ת (לצורך זיהוי) ותאריך. לחלופין, כדאי לשרטט את החבלות על מפת גוף
- במקרי אלימות בין בני זוג, יש לתעד ביצוע חובת יידוע בנוסח המופיע בנוהל
- יש לתעד בדיקות עזר שנעשו ואת תוצאותיהן (למשל ערכת אונס)
- יש לתעד את ההפניות שניתנו
- יש לציין את שמותיהם של אנשי צוות או אנשים אחרים שנכחו
- יש לציין אם נידון ויתור על סודיות ואם ניתנה הסכמה לכך, ולצרף טופס מתאים
דגשים ספציפיים: פגיעה מינית, מבוגרים ששרדו, מי שהיו עדים לאלימות בילדותם
כל פגיעה, בפרט בילדות, מגבירה את הסיכון לקורבנות חוזרת ועלולה להתבטא ב"נורות האדומות" שפורטו. לעיתים טראומות עבר מודחקות כחלק ממנגנון הישרדות או ששיתוף בעבר נתקל בחוסר אמון. אופי הפגיעה והקשר היחסים בה עלולים לגרום קושי ליצור יחסי אמון, וצריך לבנות יחסי אמון ולשאול ברגישות על חשיפה כזאת בדגש על גישה מותאמת/מיודעת/רגישת טראומה. חשוב להפנות לטיפול אצל אנשי מקצוע המבינים בתחום והוכשרו לעסוק בו[31].
אנשים המשתמשים באלימות (Perpetrators)
כרופאי משפחה אנו פוגשים גם פוגעים.ות. מקצתם היו קורבנות בעבר. חובה לזכור שביטחון הנפגע.ת נמצא בחשיבות עליונה ושבשום פנים אין לחשוף מידע שמסר.ה הנפגע.ת לפוגע.ת בלא הסכמה מפורשת. הדבר עלול לגרום החמרה של האלימות! רצוי שרופא אחד יטפל בנפגע.ת ורופא אחר יטפל בפוגע.ת[42]. כשמטופל.ת במצוקה רגשית, יש לשאול האם הוא מתפרץ? האם מתעוררות בו מחשבות לפגוע בעצמו או באחרים? כרופאים עלינו להיות מודעים גם לסיבות רפואיות העלולות לעודד התנהגות אלימה, כגון פגיעה/מחלה פרונטלית, דמנציה ומצב פסיכוטי. יש לחשוד ולברר זאת כאשר האלימות חדשה ושונה מהתנהגות קודמת וכשמופיעים גורמי סיכון או מחלות רקע רלוונטיות. במצבים אלה יידרש טיפול רפואי, לפעמים בשילוב עם אמצעים אחרים. בכל שאר המצבים מומלץ להפנות לטיפול ייעודי במרכזי טיפול באלמ"ב, וככלל אין להפנות לטיפול זוגי כשיש אלימות או מסוכנות. לעיתים יידרש דיווח כחוק, למשל אם המטופל.ת מחזיק.ה בנשק.
קשישים וחסרי ישע אחרים, כולל קטינים
מומלץ לעיין בחוזר מנכ"ל בנושא קטינים[38]. ככלל, יש לשים להיבטים האלה:
- הסתכלות רחבה: ביקורים, מיונים, אשפוזים, זמן (בקשישים להשתמש בכלי סקירה[43]
- לשקול את ההיתכנות להזנחה: חוסר טיפול או מעקב. כלי להערכה: ביקור בית
- אנמנזה: אם מתאפשר, לבצע ביחידות ולגלות ערנות לחוסר התאמה בין גרסאות
- בדיקה מלאה, כולל בדיקה נירולוגית, קוגניטיבית או נפשית, קרקעיות, סקירת שלד או הדמיה, כנדרש
- טיפול: יש לשקול אם יש צורך באשפוז לבירור או להגנה
- רצף טיפול ומעקב: ייעשה בתוך הקהילה, מול בית החולים או מול גורמי קהילה. אם מטופל נשלח למיון, יש לוודא שהגיע ולעקוב
- עירוב של עובד סוציאלי ממונה: ועדת אלימות
- דיווח: יש לדווח לעובד סוציאלי או למשטרה ולוודא קבלת הדיווח אם מדובר בקטין או בחסר ישע[37]. אשר לקשיש, יש להעריך אם הוא חסר ישע ולהתייעץ במידת הצורך, בצוות רב-מקצועי[44]
- תיעוד: אם הנחשד כפוגע הוא אפוטרופוס, יש לו נגישות לרשומה. יש לשקול ולהתייעץ כיצד לתעד
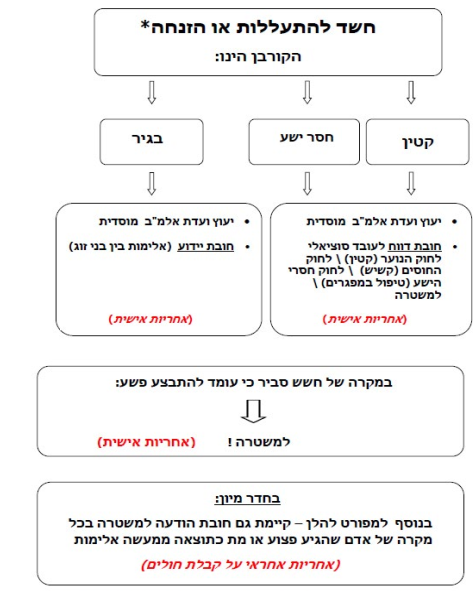
תרשים 1: אלגוריתם חוקים[30][37][38][45]
| חשוב !!! האלגוריתם הוא כללי ואינו בא להחליף ייעוץ פרטני או משפטי. חובת דיווח על אלימות כלפי קטינים וחסרי ישע קיימת כאשר הפוגע הוא האחראי עליו. במקרים של פגיעה על ידי גורם אחר (למשל - פגיעה על ידי קטין אחר במשפחה וכדומה) חשוב להתייעץ באופן פרטני. |
(*) יש עוד מצבים המחייבים דיווח או הודעה לרשויות, כגון השארת קטין מתחת לגיל 6 בלא השגחה ראויה, וכן הודעה לפי סעיף 11 א לחוק כלי ירייה.
כמו במחלות קשות, גם הטיפול במקרי אלימות במשפחה דורש מומחה לתחום וצוות רב-מקצועי! אל תישארו עם זה לבד!
טבלה 17: אלימות בין בני זוג: תקשורת ומענה ראשוני
| מטרות: | פירוט/דוגמאות: * ביחידות ובפרטיות * באמפתיה * בלא שיפוטיות או האשמה |
|---|---|
| לשאול ולהקשיב לאחר תשובה חיובית, לברר דאגות וצרכים |
פתיח: בהרבה משפחות יש מתחים
שאלות ספציפיות:
|
| להעצים להביע הבנה, אמון, הסרת אשמה |
את.ה לא לבד, לצערנו זו בעיה שכיחה זו לא אשמתך |
| להגביר ביטחון לדבר על בטיחות והגנה |
למי את.ה יכול.ה לספר? האם יש לך גישה לכסף אם תצטרכ.י לעזוב? |
| לתמוך לתת מידע וסיוע ליצירת קשר עם שירותים וגורמי תמיכה |
מה היה הכי עוזר לך? האם היית מסכים.ה לקבל הפניה או מידע לאן אפשר לפנות במצבים כאלה? |
טבלה 18: דף מידע: שירותים למצבי אלימות במשפחה או פגיעה מינית
(השלימו פרטים מקומיים בתחילת הטבלה)
| משאב/ שירות | מספר טלפון/ קישור |
|---|---|
| ועדת אלימות במשפחה מוסדית* | |
| מרכז טיפול אלמ"ב ביישוב* | |
| עו"ס לחוק: קשישים* | |
| עו"ס לחוק: נוער* | |
| עו"ס: נפגעי פגיעה מינית* | |
| מרכז אקוטי לפגיעות מיניות* | |
| קו חירום ארצי למניעת אלימות במשפחה - משרד העבודה והרווחה 24/7: | 118 או טקסט ל-0557000128 |
| קו סיוע בערבית: נשים נגד אלימות ותקיפה מינית | 046566813 |
| קו סיוע לנשים דתיות | 026730002 |
| קו ארצי לגברים במעגל האלימות במשפחה | 026551159 |
| ויצו: קו לגברים פוגעים \ נפגעים | 1800393904 |
| עלם: עמותה לנוער במצבי סיכון | 037686666 |
| אל"י: אגודה להגנת הילד | *6935 |
| המועצה לשלום הילד | 026780606 Ncc@children.org.il |
| הגנה על ילדים ברשת | 105 |
| משטרה | 100 או אפליקציית חירום 100; לחיצה לחיוג אוטומטי למשטרה |
| מד"א | 101 |
| מכבי אש | 102 |
| מוקד עירוני, עו"ס כונן | 106 |
| סיוע משפטי | 0733927788 |
| קו סיוע לנפגעות ונפגעי תקיפה מינית | 1202 נשים, 1203 גברים |
| מוקד לעובדי מערכת הבריאות ומשפחותיהם (אפשר לפנות אנונימית לתמיכה וייעוץ) | 025080099 |
| ער"ן: קו עזרה ראשונה נפשית | 1201 ניצולי שואה 3201* |
| מרכזים אקוטיים: פגיעה מינית (התייעצות עם כונן ותיאום הגעה) | |
| חולון, וולפסון, "חדר 4" | 035028313 |
| חיפה, בני ציון, "חדר 10" | 048359210 048359300 |
| ירושלים, הדסה, "בת עמי" | 026777222 026422758 |
| באר שבע, סורוקה, מיון | 086400327 086400462 |
| טבריה, פוריה, "מרכז טנא" | 046652481 |
| אילת, יוספטל | 086358011, 086363017 |
קישורים חיצוניים
- רשימת מרכזי טיפול אלמ"ב באתר משרד הרווחה
- 02 02 AOI.aspx קישור למידע בנושא אלימות במשפחה ורשימת מרכזי טיפול באלימות במשפחה בערים שונות
- קישור למידע על שירותי מערכת הבריאות או הרווחה לנפגעי אלימות ופגיעה מינית ורשימת מרכזי הגנה לילדים ("בית לין")
- קישור: שירותים לנפגעי.ות פגיעה מינית+חוברת
ביבליוגרפיה לפי שנים
- ביבליוגרפיה למהדורת 2013 פריטים 867–896
- ביבליוגרפיה למהדורת 2022
ביבליוגרפיה והערות שוליים
- ↑ 1.0 1.1 1.2 1.3 WHO. Responding to intimate partner violence and sexual violence against women (Internet). 2013 (cited 2021 Dec 22). Available from: https://apps.who.int/iris/bitstream/handle/10665/85240/9789241548595 eng.pdf
- ↑ WHO. The World Health Assembly endorses the global plan of action on violence against women and girls, and also against children (Internet). (cited 2021 Dec 22). Available from: https://www.svri.org/svrinterest/world-health-assembly-endorses-global-plan-action-violence-against-women-and-girls-and and also: https://apps.who.int/gb/ebwha/pdf files/WHA74/A74 21-en.pdf
- ↑ 3.0 3.1 NICE. Domestic violence and abuse (Internet). 2016 (cited 2021 Dec 23[. Available from: https://www.nice.org.uk/guidance/qs116
- ↑ 4.0 4.1 National Institute for Health and Care Excellence. Domestic Violence and Abuse: multi-agency working. NICE Guideline. 2014;)February 2014).
- ↑ ראביד ג. זה בידיים שלנו: ניתוח תחום מניעת אלימות נגד נשים, 2010
- ↑ CDC. Connecting the Dots: An Overview of the Links Among Multiple Forms of Violence (Internet). 2014 Jul (cited 2021 Dec 23). Available from: https://www.cdc.gov/violenceprevention/pdf/connecting the dots-a.pdf
- ↑ 7.0 7.1 7.2 WHO. Global and regional estimates of violence against women (Internet). 2013 Oct (cited 2021 Dec 23). Available from: https://www.who. int/publications/i/item/9789241564625
- ↑ 8.0 8.1 WHO. Elder abuse (Internet). 2021 Oct (cited 2021 Dec 23). Available from: https://www.who.int/en/news-room/fact-sheets/detail/elder-abuse
- ↑ World Health Organization. Elder abuse (Internet). 2021 (cited 2022 Feb 21). Available from: https://www.who.int/news-room/fact-sheets/detail/elder-abuse
- ↑ NISVS, CDC. National Intimate Partner and Sexual Violence Survey: 2015 Data Brief - Updated Release (Internet). 2018 (cited 2021 Dec 23). Available from: https://www.cdc.gov/violenceprevention/pdf/2015data-brief508.pdf
- ↑ 2019 משטרת ישראל. השנתון הסטטיסטי של משטרת ישראל לשנת (Internet). 2020 (cited 2021 Dec 23). Available from: https://www.gov.il/he/departments/publications/reports/police statistical abstract 2019
- ↑ 2015 מזרחי סימון ש. אלימות כלפי נשים - ריכוז נתונים לשנת (Internet). 2015 Nov (cited 2021 Dec 23). Available from: https://fs.knesset.gov.il/globaldocs/MMM/dd1207dc-1277-e511-80d1-00155d0ad6b2/2 dd1207dc-1277-e511-80d1-00155d0ad6b2 11 9862.pdf
- ↑ JDC-Eshel, University of Haifa. The National Survey on Elder Abuse and Neglect in Israel (Internet). 2004 (cited 2021 Dec 23). Available from: http://www.inpea.net/images/Israel NationalSurvey2004.pdf
- ↑ איגוד מרכזי הסיוע לנפגעות ולנפגעי תקיפה מינית. נתוני פגיעה מינית לשנת 2018 (Internet). 2019 (cited 2021 Dec 23). Available from: https://www.1202.org.il/images/files/reports/2019-annual/פרק AA%D7%95%D7%A0%D7%99%D7%9D 2018%D7%A2%D7%91%D7%A8%D7%99%D7%AA.pdf
- ↑ Lev-Wiesel R, Eisikovits Z, First M, Gottfried R, Mehlhausen D. Prevalence of Child Maltreatment in Israel: A National Epidemiological Study. Journal of Child & Adolescent Trauma. 2018 Jun 2;11)2(:141-50.
- ↑ Steinmetz D, Tabenkin H. ]Screening for domestic violence in primary care setting[. Harefuah. 2008 Dec;147)12(:978-81, 1030, 1029.
- ↑ Schein M, Biderman A, Baras M, Bennett L, Bisharat B, Borkan J, et al. The prevalence of a history of child sexual abuse among adults visiting family practitioners in Israel. Child Abuse & Neglect. 2000 May;24)5(:667-75.
- ↑ Tsavoussis A, Stawicki SPA, Stoicea N, Papadimos TJ. Child-Witnessed Domestic Violence and its Adverse Effects on Brain Development: A Call for Societal Self-Examination and Awareness. Frontiers in Public Health. 2014 Oct 10;2.
- ↑ Guttmacher Institute. Facts on Induced Abortion Worldwide. In: Induced Abortion Worldwide (Internet). WHO; 2012 (cited 2021 Dec 23). Available from: https://www.who.int/reproductivehealth/publications/unsafe abortion/induced abortion 2012.pdf?ua=1
- ↑ Felitti VJ, Anda RF, Nordenberg D, Williamson DF, Spitz AM, Edwards V, et al. Relationship of Childhood Abuse and Household Dysfunction to Many of the Leading Causes of Death in Adults: The Adverse Childhood Experiences )ACE(Study. American Journal of Preventive Medicine. 2019;56(6).
- ↑ Trevillion K, Oram S, Feder G, Howard LM. Experiences of Domestic Violence and Mental Disorders: A Systematic Review and Meta-Analysis. PLoS ONE. 2012 Dec 26;7)12(:e51740.
- ↑ Chen LP, Murad MH, Paras ML, Colbenson KM, Sattler AL, Goranson EN, et al. Sexual Abuse and Lifetime Diagnosis of Psychiatric Disorders: Systematic Review and Meta-analysis. Mayo Clinic Proceedings. 2010 Jul;85)7(:618-29.
- ↑ Lachs MS, Pillemer KA. Elder Abuse. New England Journal of Medicine. 2015 Nov 12;373)20(:1947-56.
- ↑ Lachs MS. The Mortality of Elder Mistreatment. JAMA. 1998 Aug 5;280)5(:428.
- ↑ WHO. European report on preventing elder maltreatment (Internet). 2011 (cited 2021 Dec 23). Available from: https://www.euro.who.int/data/assets/pdf file/0010/144676/e95110.pdf
- ↑ CDC. Child Abuse and Neglect: Definitions (Internet). 2017 (cited 2021 Dec 23). Available from: https://www.cdc.gov/violenceprevention/childabuseandneglect/index.html
- ↑ 27.0 27.1 27.2 27.3 27.4 27.5 27.6 WHO. Health care for women subjected to intimate partner violence or sexual violence (Internet). 2014 (cited 2021 Dec 23). Available from: http://apps.who.int/iris/bitstream/10665/136101/1/WHO RHR 14.26 eng.pdf?ua=1
- ↑ US Preventive Services Task Force. Final Recommendation Statement: Intimate Partner Violence, Elder Abuse, and Abuse of Vulnerable Adults: Screening (Internet). 2018 (cited 2021 Dec 23). Available from: https://www.uspreventiveservicestaskforce.org/uspstf/recommendation/intimate-partner-violence- and-abuse-of-elderly-and-vulnerable-adults-screening
- ↑ O'Doherty L, Hegarty K, Ramsay J, Davidson LL, Feder G, Taft A. Screening women for intimate partner violence in healthcare settings. Cochrane Database of Systematic Reviews. 2015 Jul 22;
- ↑ 30.0 30.1 30.2 30.3 30.4 30.5 איתור וטיפול נשים נפגעות אלימות במשפחה ע"י מטפלים - חוזר משרד הבריאות
- ↑ 31.0 31.1 Su WM, Stone L. Adult survivors of childhood trauma: Complex trauma, complex needs. Australian Journal of General Practice (Internet). 2020 (cited 2022 Feb 21);49)7(:423-30. Available from: https://www1 of-childhood-trauma.aspx
- ↑ Ravi A, Crescenz CM, Little V. Providing Trauma-Informed Care. American Family Phisician (Internet). 2017 May (cited 2022 Feb 21);95)10(:655-7. Available from: https://www.aafp.org/afp/2017/0515/p655.html
- ↑ משרד הבריאות. תקנות למניעת אלימות במשפחה (Internet). 01/03 2003. Available from: https://www.health.gov.il/hozer/mk01 2003.pdf
- ↑ 34.0 34.1 Weil A. Intimate partner violence: Intervention and patient management. UpToDate (Internet). 2020 (cited 2021 Dec 23); Available from: https://myvirtualphysician.com/wp-content/uploads/2020/05/Intimate- partner-violence -Diagnosis-and-screening-UpToDate.pdf
- ↑ איגוד ומרכזי הסיוע לנפגעות ונפגעי תקיפה מינית. דף הבית (Internet). (cited 2021 Dec 23). Available from: https://www.1202.org.il/
- ↑ ההסתדרות הרפואית לישראל, החברה לקידום אבחון ט ומניעה שפמ. חוברת מענים לנפגעות/י טראומה מינית - ריכוז שירותים במערכות הבריאות והרווחה (Internet). 2021 (cited 2021 Dec 23). Available from: https://www.pulseem.com/Pulseem/ClientDocs/2518///חובר%D 7%AA%20%D7%9E%D7%A2%D7%A0%D7%99%D7%9D%20%D7%9C%D7%A0%D7%A4%D7%92% D7%A2%D7%95%D7%AAz%D7%99%20%D7%98%D7%A8%D7%90%D7%95%D7%9E%D7%94%20 %D7%9E%D7%99%D7%A0%D7%99%D7%AA%20-%20%D7%90%D7%95%D7%92%D7%95%D7%A1 %D7%98%202021.pdf
- ↑ 37.0 37.1 37.2 חובת ההודעה על נפגעי אלימות במשפחה, ניצול מיני והזנחה של קטינים וחסרי ישע - חוזר משרד הבריאות
- ↑ 38.0 38.1 38.2 38.3 איתור זיהוי וטיפול בקטינים נפגעי התעללות והזנחה - חוזר משרד הבריאות
- ↑ הנחיות איגוד רופאי המשפחה לעבודה בתקופת מגיפת ה-The Israeli association of family physicians COVID-19 guidelines - COVID-19
- ↑ משרד הבריאות. נוהל טיפול בנפגעי/ות תקיפה מינית (Internet). 24/03 2003. Available from: https://www.health.gov.il/hozer/mk24 2003.pdf
- ↑ בדיקות בבתי החולים, במקרים בהם עלה חשד לשימוש בחומרים (סם האונס או חומרים פסיכואקטיביים אחרים) בהקשר של תקיפה מינית - חוזר משרד הבריאות
- ↑ The Royal Australian College of General Practitioners. Abuse and violence: Working with our patients in general practice. 4th ed. Melbourne: The Royal Australian College of General Practitioners; 2014.
- ↑ משרד הבריאות. כלי לאיתור זקנים נפגעי התעללות (Internet). 12223301111. 2011 (cited 2021 Dec 23). Available from: https://www.health.gov.il/UnitsOffice/HD/MHealth/CRD/Documents/Screeningtooltodiagnoseelderlyvictimsofabuse.pdf
- ↑ נחמני-רוט ד, וייגלר ר, אלון ש, יוז פ. מיהו חסר ישע? המלצות ועדת ההיגוי הבין-משרדית לעניין הגדרת האדם הזקן כ"חסר ישע" (Internet). 2011 ;ירושלים: משרד הבריאות (cited 2021 Dec 23). Available from: https://www.dmag.co.il/pub/jdc/Abuse1/4/#zoom=z
- ↑ משרד הבריאות. מינוי ועדות קבועות לנושא אלימות במשפחה, ניצול מיני (Internet). 26/03 2003. Available from: https://www.gov.il/he/departments/policies/mk26-2003


 כניסה
כניסה  עקבו אחרינו בפייסבוק
עקבו אחרינו בפייסבוק