הליקובקטר פילורי - גישה וטיפול 2018 - קוים מנחים - Helicobacter pylori - approach and treatment
|
| |
|---|---|
| הליקובקטר פילורי – קוים מנחים לגישה וטיפול 2018 | |
| תחום | גסטרואנטרולוגיה |
| |
| האיגוד המפרסם | האיגוד לגסטרואנטרולוגיה ומחלות כבד ואיגוד רופאי המשפחה בישראל |
| יוצר הערך | דר' דורון בולטין; פרופ' חיים שירין |
| ניירות עמדה מתפרסמים ככלי עזר לרופא/ה ואינם באים במקום שיקול דעתו/ה בכל מצב נתון. כל הכתוב בלשון זכר מתייחס לשני המגדרים. | |
לערכים נוספים הקשורים לנושא זה, ראו את דף הפירושים – הליקובקטר פילורי
חיידק המאה ה-20, הליקובקטר פילורי, הביא למהפכה בהבנה ובגישה הטיפולית לכיב פפטי ולקשר בין דלקת כרונית על רקע זיהום חיידקי והתפתחות מחלות ממאירות בקיבה. אין מידע עדכני ומספיק באשר לאפידמיולוגיה ופרופיל עמידות החיידק בארץ ואנו קוראים למחקר ורישום בנושא כפי שמקובל לגבי זיהומים אחרים כמו דלקת ריאות או זיהום בדרכי השתן. על פי הפרסומים ממרכזים שונים בישראל ההצלחה של הטיפול המשולש, כאשר ניתן כקו טיפולי ראשון, היא כ-60–80 אחוזים. אחוזי הצלחה אלו נמוכים ואינם מקובלים בעולם המערבי. לכן ההמלצה שלנו היא להפסיק שימוש בטיפול משולש להכחדת החיידק. לחלופין, אנו מאמצים משלבים אנטיביוטיים שהומלצו בקווים המנחים הבינלאומיים העדכניים אך ערים לעובדה שיכולה להיות שונות גאוגרפית. בחירות אלו ישפרו את סיכויי הצלחת הטיפול ויקטינו את עמידות החיידק.
אנו כקלינאים נמשיך להתעדכן בגילויים החדשים לגבי פעילותו ועמידותו של הליקובקטר פילורי וחשוב יותר שנמשיך ליישם את ההנחיות הקליניות אצל החולים שלנו.
ההמלצות שמפורטות לעיל אינן באות להחליף את שיקול הדעת הקליני של הרופא המטפל, ויש לשפוט בכל מקרה את מידת התאמתן ויכולת יישומן.
תקציר ההמלצות
- המלצה 1 - להכחיד את החיידק אצל כל חולה שאובחן עם הליקובקטר פילורי ללא קשר להתוויה שבגללה נבדק
- המלצה 2 - לבדוק את נוכחות החיידק אצל כל המטופלים עם:
- מחלת כיב פעילה או סיפור עבר של כיב פפטי
- אדנוקרצינומה או לימפומה מסוג MALT בקיבה
- דיספפסיה
- אנמיה מחסר ברזל או חסר B12 ללא סיבה ברורה לאחר ברור
- מבוגרים עם ITP (Immune Thrombocytopenic Purpura)
- מטופלים שמיועדים לקבל מינון נמוך של אספירין או טיפול ממושך ב-NSAIDs (Non Steroidal Anti-Inflammatory Drugs) או טיפול ממושך ב-PPI (Proton Pump Inhibitors)
- ספור משפחתי של אדנוקרצינומה בקיבה
- אין צורך בבדיקת נוכחות החיידק במטופלים עם תסמינים אופייניים של GERD (Gastroesophageal Reflux DIsease)
- המלצה 3 - למי מתאימה הגישה של "בדוק וטפל":
- הגישה של "בדוק וטפל" (Test and treat) ללא ביצוע גסטרוסקופיה מומלצת למטופלים מתחת לגיל 60 ללא סימני אזהרה (ירידה במשקל, קושי בבליעה, הקאה, שחרה או אנמיה מחסר ברזל)
- המלצה 4 - כיצד לאבחן:
- תבחין נשיפה הוא הבדיקה העדיפה הן לאבחון ראשוני והן למעקב אחר הצלחת הטיפול. בדיקת אנטיגן בצואה היא חלופה אפשרית. מומלץ להפסיק טיפול ב-PPI שבועיים טרם ביצוע התבחין וביסמוט או תכשירים אנטיביוטיים – חודש קודם לכן. יש צורך בהפסקת תרופות אלו גם לפני ביצוע מבחן אוראז מהיר או ביופסיות לגילוי החיידק בגסטרוסקופיה
- אין צורך בהפסקת חוסמי H2 או סותרי חומצה קצרי טווח כמו מלוקס (Maalox) או טמס (Tums) לפני ביצוע הבדיקות
- בעת ביצוע תבחין אוריאז מהיר במהלך גסטרוסקופיה יש ליטול ביופסיות משני אזורים - מהאנטרום ומגוף הקיבה
- תשובה חיובית לנוכחות הליקובקטר פילורי שהתקבלה תחת טיפול ב-PPI תיחשב חיובית. מנגד תשובה שלילית תחת טיפול ב-PPI תיחשב לא אמינה ויש צורך לחזור עליה לאחר הפסקת PPI
- המלצה 5 - משך הטיפול המומלץ:
- במטרה להעלות את ההיענות לטיפול ולהקטין עלויות כלכליות, מומלץ לטפל לפחות 10 ימים ולא יותר מ-14 ימים
- המלצה 6 - מינון ה-PPI המומלץ והעדפה ל-PPI מסוים:
- אנו ממליצים על טיפול ב-Nexium במינון 40 מיליגרם פעמיים ביום למשך כל תקופת הטיפול כדי להעלות את יעילות הטיפול בקרב מטופלים שהם Rapid metabolizers של PPI. לאחר סיום הטיפול האנטיביוטי אין צורך בהמשך טיפול ב-PPI מעבר לתקופת ההכחדה אלא אם קיימת התוויה מפורשת לכך
- המלצה 7 - הטיפול המומלץ:
- טרם בחירת הטיפול יש לתשאל את המטופלים באשר לטיפול קודם במקרולידים, תופעות לוואי או קושי בהיצמדות למתווה הטיפולי
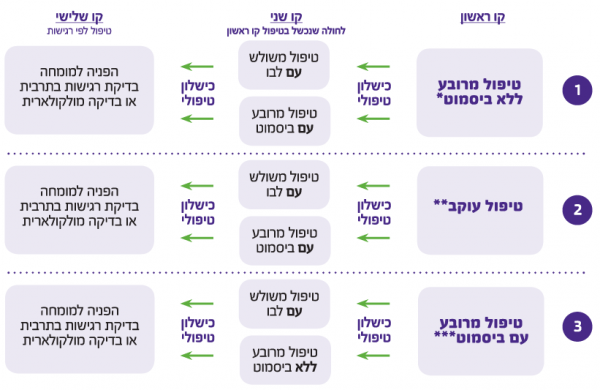
- טיפול קו ראשון - יכלול את אחד מהמישלבים הבאים:
- טיפול מרובע ללא ביסמוט
- טיפול עוקב
- טיפול מרובע עם ביסמוט
- טיפול קו שני לחולה שנכשל בטיפול קו ראשון
- לא לחזור על הטיפול בקו ראשון ולהימנע ממשלב שמכיל אנטיביוטיקות שהיו בשימוש בקו הטיפולי הראשון. בקו טיפול שני אנו ממליצים על אחד מהטיפולים הבאים:
- טיפול מרובע עם ביסמוט (עדיף בחולה שטופל במשלב שמכיל Clarithromycin)
- טיפול משולש עם לבופלוקסצין (עדיף בחולה שטופל במשלב שמכיל Clarithromycin)
- טיפול מרובע ללא ביסמוט (בחולה שטופל במשלב שלא מכיל Clarithromycin)
- לא מומלץ טיפול עוקב כקו טיפול שני
- טיפול קו שלישי לחולה שנכשל בשני קווי טיפול
- לאחר שני כישלונות טיפוליים מומלץ להפנות את המטופל לרופא מומחה המתמחה בטיפול בזנים עמידים
- במקרים אלו מומלץ ניסיון טיפולי אמפירי (קו שלישי) או לחלופין בדיקת רגישות לחיידק בתרבית מרירית הקיבה או בדיקה מולקולארית מרירית הקיבה או מהצואה וטיפול בהתאם. נראה לנו שבשלב זה איננו ערוכים לבדיקה מולקולארית (Molecular) במרכזים השונים או במעבדה מרכזית. על כן מומלץ לבצע גסטרוסקופיה עם תרבית באחד המרכזים שבהם המעבדה הבקטריולוגית מצליחה לגדל את החיידק בהצלחה
- האנטיביוטיקות שבאופן שגרתי מומלץ לבדוק את הרגישות אליהן צריכות לכלול: Amoxicillin, Clarithromycin, Levofloxacin, Metronidazole ו-Tetracycline
- אפשרות טיפולית נוספת כקו שלישי הוא טיפול משולש הכולל ריפבוטין (Rifabutin)
- המלצה 8 - וידוא הכחדת החיידק
- מומלץ לוודא הכחדה של החיידק אצל כל החולים לפחות חודש לאחר סיום טיפול על ידי מבחן נשימה
- המלצה 9 - מטופלים אלרגיים לפניצילין
- בשלב ראשון מומלץ להפנות את המטופל למרפאה אלרגיה ולשלול אלרגיה לפניצילין. במקרים רבים לא תמצא רגישות והחולה יקבל טיפול על פי ההמלצות הרגילות. אם יש אלרגיה לפניצילין מומלץ טיפול מרובע על בסיס ביסמוט
- המלצה 10:
- היעדר מידע עדכני ומדויק אודות הרגישות של החיידק ושיעורי ההצלחה של המשלבי הטיפול השונים בישראל מקשה על מתן המלצות מותאמות לטיפול בהליקובקטר פילורי עם הפצת קווים מנחים אלה מומלץ להתחיל במעקב אחר המטופלים בקהילה ובמרפאות החוץ לניטור שיעור המסיימים את הטיפול ואחוזי ההצלחה של הכחדת החיידק. כמו כן מומלץ ליזום בחינת משלבים חדשים להערכת יעילותם באוכלוסייה המקומית
חלופות טיפוליות
| * טיפול מרובע ללא ביסמוט 10–14 ימים: | AMOXYCILLIN lgr (b.i.d.) + CLARITHROMYCIN (500 mg, b.i.d.)
+ METRONIDAZOLE/TINIDAZOLE 500mg (b.i.d.) + ESOMEPRAZOLE 40 mg (b.i.d.) |
| ** טיפול עוקב: 14-10 ימים 5–7 ימים ראשונים 5–7 מיד לאחר מכן | ESOMEPRAZOLE40 mg (b.i.d.)+AMOXYCILLIN lgr (b.i.d.) | Followed bya5-7 days therapy with: ESOMEPRAZOLE 40 mg (b.i.d.) + CLARITHROMYCIN (500 mg, b.i.d.) + METRONIDAZOLE 500mg (b.i.d.) |
| *** טיפול מרובע עם ביסמוט 10–14 ימים: | BISMUTH (KALBETEN) 262mg (q.i.d.) + TETRACYLINE (500 mg, q.i.d.)
+ METRONIDAZOLE/TINIDAZOLE 500mg (b.i.d.) + ESOMEPRAZOLE 40 mg (b.i.d.) |
| טיפול משולש עם לבופלוקסצין 10–14 ימים: | ESOMEPRAZOLE 40 mg (b.i.d.)+AMOXYCILLIN lgr (b.i.d.) + LEVOFLOXACIN (500 mg, o.d.) |
| טיפול משולש עם ריפבוטין 10–14 ימים: | ESOMEPRAZOLE 40 mg (b.i.d.)+AMOXYCILLIN lgr (b.i.d.) + RIFABUTIN (150 mg, b.i.d.) |
המידע שבדף זה נכתב על ידי דר' דורון בולטין, מנהל מרפאת הליקובקטר ודיספפסיה, מערך לגסטרואנטרולוגיה, מרכז רפואי רבין, בי"ח בילינסון, פתח תקווה; פרופ' חיים שירין – מנהל מכון לגסטרואנטרולוגיה ומחלות כבד, מרכז רפואי אסף הרופא, צריפין


 כניסה
כניסה  עקבו אחרינו בפייסבוק
עקבו אחרינו בפייסבוק