זיהומים בחלל הפה ומחלות רב מערכתיות - Oral infections and systemic disease
| זיהומים בחלל הפה ומחלות רב מערכתיות | ||
|---|---|---|
| Oral infections and systemic disease | ||
| יוצר הערך | ערן ברקוביץ, ד"ר עירית סולל שרון, ד"ר עודד שרון, פרופ' אבישלום פומרנץ, ד"ר אפריים צור
|
|
לערכים נוספים הקשורים לנושא זה, ראו את דף הפירושים – בריאות השן וחלל הפה
חלל הפה הוא מצע גידול נוח לחיידקים, נגיפים, פטריות ופרוטוזואות (Protozoa). מערכת העיכול והנשימה, הקשורות לחלל הפה, משפיעות באופן ישיר על רובד החיידקים בחלל זה. בחלל הפה זוהו יותר מ-22 סוגים שונים של חיידקים ונוסף על כך סוגים שונים של פטריות, פרוטוזואות ונגיפים. קיימות מספר מחלות רב מערכתיות שהסימנים הקליניים הראשונים שלהן יכולים להופיע בחלל הפה, כמו: תסמונת סיוגרן, מחלת בכצ'ט ועוד. למחלות אלו השפעה ישירה על רובד החיידקים הטבעי שנמצא בחלל זה. תהליכים זיהומיים ראשוניים בחלל הפה יכולים לגרום לפגיעה רב מערכתית. בספרות הרפואית פורסמו עבודות קליניות ומעבדתיות רבות המצביעות על קשר ישיר בין זיהומים ראשונים בחלל הפה לפגיעה רב מערכתית באברים שונים, כמו: מחלות כליה פקעיתיות (Glomerular diseases) ו/או מחלות אבובית ורקמת חיבור (Tubulointerstitial diseases), פגיעה במערכת לב-כלי דם ועוד.
מחלות פה ראשוניות
ערך מורחב – מחלות חניכיים - Periodontal diseases
מצבים פתולוגיים ייחודיים, כמו דלקת מיסב השן (Periodontitis), דלקת רקמת החיבור של מיסב השן, המעגן את השן לעצם המכתשית (Alveolar bone) או מורסה סב-חודית (Periapical abscess), כל אלה יכולים לגרום נזק בלתי הפיך לרקמות הנמצאות בחלל הפה. התהליכים הדלקתיים המתמשכים בחלל הפה יגרמו לשפעול של המערכת החיסונית. שפעול מערכת זו יגרום ליצירת ציטוקינים (Cytokines) ומכלולים חיסוניים, שגורמים לפגיעה רב מערכתית.
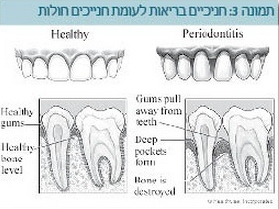
דלקת מיסב השן (סביב=Perio, שן=Dent) היא דלקת חניכיים המלווה באובדן הקשר לעצם המכתשית, הגדלת המרווח בין צוואר השן לחניכיים. בנוכחות כיסים במיסב השן קיימת ספיגה והרס של העצם המכתשית, אי יציבות ונשירת שיניים.
למחלת מיסב השן מהלך מתמשך ללא ממצאים קליניים סוערים (מהלך תת-קליני). התהליך הדלקתי פוגע בחניכיים ובהמשך בעצם הלסת המעגנת את השיניים (בזגוגית השן). במהלך השנים הדלקת פוגעת ברקמה התומכת של השיניים (מלט שורש השן, חניכיים, רצועת מיסב השן, עצם מכתשית) ויכולות לגרום להרס ולנשירת שיניים.
אפידמיולוגיה
מחלת מיסב השן היא אחת מקבוצת המחלות הזיהומיות המתמשכות, השכיחות באדם. יותר ממחצית המבוגרים מעל גיל 55 סובלים ממחלת מיסב השן בדרגות חומרה שונות, אך מעטים מודעים לקיומה. במחקר אמריקאי של אגודת מומחי מיסב השן האמריקאית נמצא כי 30% עד 50% מן האוכלוסייה הבוגרת סובלת ממחלה זו. לחולים אלו "כיסים" בעומק 4 מ"מ ויותר (2).
אטיולוגיה
מחלות חניכיים נגרמות בעיקר על ידי חיידקים גרם שליליים [בי.פורסיתוס (B. forsythus), פי.ג'ינג'יבליס (P. gingivalis), איי.אקטינומיסטמקומיטנס (A. actinomycetemcomitans)], הנצמדים לזגוגית השן בקרבת החניכיים. התגובה הדלקתית המתפתחת היא משנית לשחרור רעלנים על ידי חיידקים אלו והיא תגרום לתהליך הדלקתי ולהרס המשתית של השן (1).
הגורם הראשוני למחלת מיסב השן הוא רובד (Plaque) ועם זאת גורמים נוספים משפיעים על בריאות החניכיים והם: עישון, גנטיקה, היריון ובגרות מינית, מתח, שחיקה, סוכרת, תזונה ועוד.
השלב הראשוני של התהליך הדלקתי נקרא דלקת חניכיים (Gingivitis). הוא מאופיין בדלקת חניכיים קלה, הנגרמת על ידי חיידקים אלו, הנמצאים ברובד השן ומשחררים רעלנים. דלקת החניכיים היא קלה. הדלקת מתאפיינת באודם, בנפיחות מקומית ולעתים בדימומים בשעת צחצוח שיניים.
עם התקדמות המחלה (דלקת מיסב השן), החניכיים מתחילות לסגת, לדמם ולאבד את היצמדותן לחלק השן שכוסה בעבר על ידי החניכיים. בהמשך, חיידקים הנמצאים בפה חודרים בין זגוגית השן לחניכיים ויוצרים "כיסים במיסב השן", המתמלאים ברובד של חיידקים לא-אוירניים (Anaerobic). אלו גורמים להרס העצם והרקמה התומכת ע"י הפרשת רעלנים (ליפופוליסכרידים) ותגובה של מערכת החיסון. במצב קיצוני יכול להיגרם הרס מלא של כל הרקמה התומכת עד לאובדן השן.
צורות הופעה
- מחלות חניכיים
- מחלות חניכיים הקשורות להיווצרות רובד:
- דלקת חניכיים הקשורה לנוכחות רובד בלבד.
- דלקת חניכיים המושפעת מגורמים רב מערכתיים: הורמונליים (גיל ההתבגרות, מחזור, היריון וסוכרת), מחלות דם כמו לויקמיה (Leukemia).
- דלקת חניכיים הנגרמת מתרופות.
- דלקת חניכיים הנגרמת מתזונה לא תקינה, כמו מחסור בחומצה אסקורבית.
- נגעים שאינם קשורים לרובד:
- דלקת חניכיים הנגרמת על ידי חיידקים שונים, כמו: ניסרייה (Neisseria), טרפונמה פלידום (Treponema pallidum), סטרפטוקוקים (Streptococci) ועוד.
- דלקת חניכיים הנגרמת ע"י נגיפים, לדוגמה: נגיפים ממשפחת הרפס ועוד.
- דלקת חניכיים הנגרמת ע"י פטריות: היסטופלזמוזיס (Histoplasmosis) ועוד.
- דלקת חניכיים שהגורמים לה הם גנטיים, כמו בפיברומטוזיס (Fibromatosis).
- ביטויים של מחלות רב מערכתיות בחניכיים הפוגעים בסדירות הרקמה, כמו: ילפת שטוחה (Lichen planus), שלפחת נפוצה (Pemphigus vulgaris), זאבת, תגובות לתרופות או כתגובה אלרגית לחומרי שחזור: אמלגם (Amalgam), ניקל (Nickel), אקריל (Acryl), מזון ועוד.
- נגעים בחניכיים משניים לחבלה (כימית, גופנית או מחום).
- דלקת מיסב שן מתמשכת
- ממוקדת
- מפושטת
- דלת מיסב שן אלימה
- ממוקדת
- מפושטת
- דלקת מיסב שן כסימן למחלה רב מערכתית
- דלקת מיסב השן הקשורה לבעיות דם, כמו: לויקמיה, נויטרופניה (Neutropenia) נרכשת ועוד.
- דלקת מיסב השן הקשורה לבעיות גנטיות, כמו: תסמונת דאון, מחלות אגירה למשל של גליקוגן ועוד.
- מחלות נמקיות של מיסב השן
- דלקת חניכיים עם כיבים נמקיים (NUG, Necrotizing Ulcerative Gingivitis)
- דלקת מיסב השן עם כיבים נמקיים (NUP, Necrotizing Ulcerative Periodontitis)
- מורסות של מיסב השן
- מורסה בחניכיים
- מורסה ברקמת התמיכה של מיסב השן
- מורסה סביב לכותרת השן
- דלקת מיסב השן הקשורה לנגע במוך השן (Endodontic lesion)
- חיבור בין נגע ממקור מיסב השורש לנגע ממקור רקמת התמיכה (Endo-perio lesion)
- מצבים ועיוותים התפתחותיים או נרכשים
- גורמים הקשורים ישירות למבנה השן והגורמים להיווצרות דלקת חניכיים תלוית רובד או דלקת מיסב השן (מבנה של השן, שחזורים, שברים בשורש, שחזורים צוואריים ועוד).
- שינוי רירית וחניכיים מסביב לשן, כמו נסיגות, פגמים בזגוגית השן ועוד.
- שינויים בפני השטח של החך באזורים מחוסרי שיניים: חוסר רקמת חניכיים, מיקום של ריסנית (Frenulum)ועוד.
- חבלה סגרית (Occlusal trauma) ראשונית או מישנית.
קליניקה
בשלב הראשוני של המחלה יש מעט מאוד תלונות ובהרבה חולים המחלה מתקדמת בצורה משמעותית לפני שהם מגיעים לטיפול ראשוני.
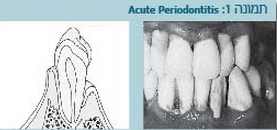
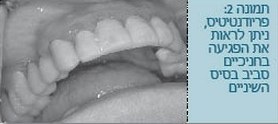
- התסמינים של דלקת חניכיים כוללים (תמונות 3,2,1)
- אודם או דימום מהחניכיים בזמן צחצוח שיניים, שימוש בחוט לשיניים או נגיסה באוכל קשה.
- נפיחות חוזרת של החניכיים או תחושה של ספוגיות ורכות.
- באשת פה (Halitosis) וטעם מתכתי בפה.
- נסיגת חניכיים, הבאה לידי ביטוי ב"התארכות" של השיניים (תמונה 1).
- כיסים עמוקים בין השיניים והחניכיים (ניתן לאבחן בבירור גם באמצעי דימות).
- שיניים רופפות.
דלקת זו והרס העצם הם תהליכים שאינם מכאיבים לחולים בד"כ, דבר שעלול להוביל אותם למסקנה המוטעית כי דימום ללא כאב לאחר רחיצת השיניים אינו משמעותי, אף שזה עלול להיות תסמין להתקדמות דלקת של חניכיים.
מסלולים מקשרים בין דלקת מקומית בחלל הפה למחלה רב מערכתית
היום ידוע שקיים קשר הדוק בין מחלות רב מערכתיות לתהליכים דלקתיים בחלל הפה. שלושה מסלולים עיקריים מסבירים את הקשר בין דלקת מקומית בחלל הפה למחלה רב מערכתית:
- חידקת הדם (Bacteremia), זיהום מפוזר- זיהומים בחלל הפה וטיפולי שיניים שונים יכולים לגרום לחידקת הדם. לרוב, החיידקים החודרים לזרם הדם משותקים ומחוסלים ע"י מערכות ההגנה השונות של הגוף. אולם, במקרים מסוימים, יצורים אלו יכולים למצוא תנאים נוחים לגדילה ולהתרבות.
- פגיעה ע"י רעלנים- חלק מהחיידקים הגרם שליליים והגרם חיוביים מפרישים רעלני חוץ (Exotoxin) ורעלן פנים (Endotoxin), ליפופוליסכריד, כחלק ממחזור הגדילה וההתרבות שלהם.
- דלקת- חלבונים מעודדי-דלקת (חלבון מגיב עם סי) וציטוקינים שונים: PGE2 (Prostaglandin E2), IL1β (Interleukin 1 β), TNF-α (Tumor Necrosis Factor α) נמצאו בריכוזים גבוהים יחסית באוכלוסייה שסובלת מדלקת חניכיים (4,3). חומרים אלו יכולים לזלוג באופן רציף מה"כיס" במיסב השן לתוך הגוף ולגרום לתהליכים דלקתיים במדור התוך-כלי ובאברים שונים.
שני המסלולים הראשונים מוגברים במקרה של מחלת מיסב השן עקב היווצרות כיסים המלאים בחיידקים אווירניים ואל-אווירניים (Subgingival biofilm), המהווים למעשה מאגר גדול של חיידקים. חיידקים אלו מפרישים רעלנים החודרים לזרם הדם. הספיגה המערכתית של רעלנים וליפופוליסכריד גוררת תגובות של כלי דם, כגון: דלקות, שגשוג של תאי השריר החלק של כלי הדם, קרישה תוך-ורידית ותוך-עורקית (Intravascular coagulation). נוסף על כך, ליפופוליסכריד מגביר הפרשת IL1 ,TNF-α ותרומבוקסן (Thromboxane), שבתורם מגבירים הצטברות והצמתת טסיות דם, יצירת "תאי קצף" שומניים (Foam cells) ומשקעים של כולסטרול.
קשרי גומלין של מחלות רב מערכתיות ותהליכים זיהומיים בחלל הפה
התפרסמו עבודות קליניות ומעבדתיות המחזקות את הטענה שלמחלות חניכיים יש קשר הדוק למחלות רב מערכתיות (מחלות לב-כליה, מחלות כליה ועוד). רוב המחקרים שבוצעו בתחום זה היו מחקרים אפידמיולוגיים ולא עבודות מחקר מבוקרות. למרות זאת, ניתן לקבוע בביטחון רב כי שמירה על גהות (Hygiene) של חלל הפה וטיפול במחלות חניכיים יכולים למנוע בעתיד מחלות כליה, מחלות כליליות וכלי דם. לפיכך, חשוב להתמקד בפגיעה הרב מערכתית של תהליכים דלקתיים בחלל הפה בכלל ובכליה בפרט.
מחלות כליה
במחלת כליה מתמשכת (CKD, Chronic Kidney Disease), משנית למחלות פקעית או מחלות אבובית ורקמת חיבור, יש ירידה בזילוח הכלייתי (GFR, Glomerular Filtration Rate). בארה"ב בלבד יש כ-12 מיליון חולים הסובלים ממחלה כלייתית מתמשכת בדרגות שונות. מחקרים שנעשו בשנים האחרונות הראו קשר ישיר בין מחלות מיסב השן למחלות כליה. נמצא שחולים הסובלים ממחלות כליה מתמשכות ו/או עברו השתלת כליה סובלים מדלקת חניכיים ועששת מפושטת בשכיחות גבוהה יותר מהאוכלוסייה הכללית (5).
מחקרים נוספים הראו שכיחות גבוהה של מחלות כליה בקרב אנשים הסובלים מדלקת חניכיים וגהות ירודה של חלל הפה. נמצא שלדלקות חניכיים יש השפעה על איכות החיים ועל תוחלת החיים של חולי כליה וחולים מושתלים (8,7,6).
דלקת פקעית כליה ממברנופרוליפרטיבית (MPGN, Membranoproliferative Glomerulonephritis)
זיהומים חיידקיים מתמשכים יכולים לגרום לדלקת כליות מסוג של MPGN. הזיהומים המתמשכים גורמים לשפעול של המערכת החיסונית, להופעה של מכלולים אימוניים השוקעים בפקעיות. אֶנְגָּדים (Antigens), שמקורם מאוכלוסיית חיידקים רגילה של חלל הפה וביניהם גם הנוירואמינידזה (Neuraminidase) ממקור סטרפטוקוקלי, שיכול לגרום לשינוי במבנה של נוגדנים. תהליכים אלו גורמים להתאספות של כדוריות דם לבנות בפקעית ובתווך של רקמת החיבור הכלייתית. מערכת ההגנה התאית ככל הנראה גם מעורבת בהתפתחות של MPGN, כפי שבא לידי ביטוי בהסננת רקמת חיבור של גרנולוציטים (Granulocytes), מונוציטים (Monocytes) ולימפוציטים מסוג T (T lymphocytes), רמות גבוהות של IL8 ו-TGF-β (Transforming Growth Factor β). בכליה תאי דלקת המפרישים IL8 ו-TGF-β, מגבירים את ביטוי מולקולות ההדבקה הבין-תאיות, שניתן למצוא בפקעית ובתווך של רקמת החיבור. רמות גבוהות של IL8 נמצאות בהתאמה עם הסננה פקעיתית של נויטרופילים (Neutrophils), בעוד TGF-β נמצא בקורלציה עם שגשוג של של המשתית המזנגיאלית (Mesangial matrix) בכליה ורמות גבוהות של IL6 ו-TNF-α בדם. המחלה מתפתחת בד"כ מספר ימים לאחר חידקת דם הנגרמת לרוב מסטרפטוקוקוס מיטיס (Streptococcus mitis) או מסטרפטוקוקס מוטנס (Streptococcus mutans), אוכלוסיית החיידקים הרגילה של חלל הפה. בשלבים הראשונים של הזיהום החיידקי, קיים שגשוג של תאי פקעיות, תאי מזנגיום ואנדותל במקביל להסננה של הנימיות על ידי תאי דם לבנים ומונוציטים. שקיעה של נוגדנים מסוג IgG ו-IgM בכ-70-60 אחוז מהמקרים. בשלבים המאוחרים של המחלה פוחת השגשוג התוך-נימי וההסננה הפולימורפונוקלארית (9). MPGN עלומה (Idiopathic) היא מחלת הכליות הראשונית הנפוצה ביותר במדינות מתפתחות. מצד שני, היארעות המחלה הולכת ופוחתת במדינות מערביות, דבר המצביע על קשר בין MPGN למצב חברתי-כלכלי נמוך, תנאי תברואה וגהות גרועים. MPGN שכיח פי שניים בגברים לעומת נשים, במטופלים בעלי גהות פה ירודה ונוכחות מוקד זיהומי מתמשך. המעורבות הכלייתית מאופיינת בדם בשתן, חלבון בשתן ובמקרים רבים בהופעת בצקות ויתר לחץ דם. ללא טיפול במוקד הזיהומי תתפתח אי ספיקת כליות.
מחלת כליה מתמשכת
מספר מחקרים מצאו קשר ישיר בין מחלות כליה מתמשכות למחלת חניכיים. עבודת מחקר אפידמיולוגית שערכו Kshirsagar וחב' ושכללה אלפי משתתפים, מצאה כי קיים קשר מובהק בין דלקת חניכיים לאי ספיקת כליות. בעבודה זו הגדירו ירידה בזילוח הכלייתי כש-GFR היה קטן מ-60 מ"ל/דק' (7). מחקר חתך נוסף, שערכו Fisher וחב', מצא כי דלקת מיסב השן המלווה באובדן שיניים (מחלה קשה) הוא גורם מנבא משמעותי למחלת כליות מתמשכת (8). מחקר נוסף, שפורסם לאחרונה, הראה שכיחות גבוהה באופן מובהק של מחלת חניכיים בקרב חולי כליה מתמשכים בהשוואה לאוכלוסייה בריאה (10). בבחינה של אוכלוסייה הנמצאת במצב טרום-מחלת כליה מתמשכת (GFR של 60 עד 89) לעומת אוכלוסייה בריאה לא נמצא הבדל במצב בריאות הפה (11). בעבודה זו גודל המדגם שנבדק היה קטן (80 נבדקים). ייתכן שנדרשים עוד גורמים, נוסף למחלות הפה, כדי לנבא התפתחות של מחלות כליה.
מחלה כלייתית סופנית (End Stage Renal Disease ,ESRD)
מוגדר כירידה של הזילוח הכלייתי מתחת ל-10% מהתפקוד התקין. בשלב זה רוב רובם של החולים מקבלים טיפול בדיאליזה (Dialysis). חולים אלו הם מדוכאי חיסון ונוטים לסבול מתהליכים זיהומיים. כשחולים דיאליטיים חולים בדלקת חניכיים קשה, חיידקים מ"כיס" מיסב השן גורמים לחידקות דם חוזרות. המערכת החיסונית אינה מצליחה להתגבר על הזיהום מכיוון שהוא נמצא בתוך כיס מיסב השן. התוצאה היא נטייה לקרישיות יתר, יצירת מכלולים אימוניים והחמרה במצבו הקליני של החולה (12). התהליך הדלקתי המתמשך מאיץ את התהליך הטרשתי והם מגדילים את הסיכון למוות בחולים הסובלים מ-ESRD בשל מחלת לב וכלי דם. בעבודה שהתפרסמה על ידי Kshirsagar וחבריו, הם הראו שחולים הסובלים מדלקת חניכיים בדרגה בינונית עד חמורה מתו מסיבוכי לב וכלי דם פי 5 ביחס לאוכלוסיית ESRD ללא בעיות חניכיים, במהלך 18 חודשי מעקב של המחקר (4).
השפעת מחלות כליה מתמשכות על חלל הפה
למחלת כליה מתמשכת יש השפעה שלילית על בריאות הפה. השינוי בחומציות של הרוק עם השינוי בהרכבו (עלייה ברמת השתנן וחליפים נוספים המצטברים בדם וברוק באי ספיקת כליות מתקדמת), גורמים לשינוי באוכלוסיית החיידקים של חלל הפה. חולים אלו סובלים מיובש הפה (Xerostomia), עיכוב בצמיחת שיניים והסתיידויות של ניצני השיניים. פגיעה זו גורמת לפגיעה במבנה השיניים ופגיעה בזגוגית של השן. נוסף על כך, בחולה מושתל כליה ניתן לראות שגשוג של שכבת החניכיים (תופעת לוואי לטיפולים מדכאי החיסון), שכיחות גבוהה של עששת, דלקת חניכיים ואבן שן (5). חולים הסובלים ממחלת כליה מתמשכת ואו מושתלים המקבלים טיפולים מדכאי חיסון, נדרשים לביקורת שיניים וחניכיים לעתים קרובות.
מחלות לב וכלי דם
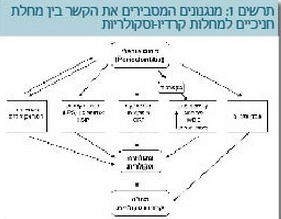
מחלות לב וכלי דם (טרשת מואצת של כלי הדם ואוטם שריר הלב) נגרמות מאוסף של גורמים גנטיים וסביבתיים. תהליכים דלקתיים בחלל הפה הם גורם סיכון להתפתחות פגיעה לבבית. מחקרים אפדימיולוגיים ומטה-אנאליזה שערכו Bahekar וחב', אישרו את הקשר בין מחלות מיסב השן ומחלות לב (13). רמות גבוהות של ציטוקינים דלקתיים, פיברינוגן וחלבונים המיוצרים במופע חריף (Acute phase proteins) גורמים להפעלה של המערכת החיסונית. קיימים מספר מנגנונים היכולים להסביר את הקשר בין מחלות חניכיים למחלות לב וכלי דם (תרשים 1), הבולטים בהם הם:
- תוצרים דלקתיים - חיידקים הנמצאים בחלל הפה גורמים ליצירה של חלבוני מופע חריף על ידי הכבד, כמו: IL6 וחלבון מגיב עם סי. רמות גבוהות של חלבון מגיב עם סי גוררות הפעלת של מערכת המשלים, קשירה ואגרגציה של LDL (Low-density lipoprotein) על דפנות כלי דם ותגובה דלקתית. מחקרים רפואיים הראו כי יש קשר בין חומרת דלקת מיסב השן לרמת חלבון החלבון מגיב עם סי בגוף. נוסף על כך, נראה כי הורדת רמת החלבון מגיב עם סי בגוף ע"י טיפול בסטטינים הובילה לירידה בהיארעות אירועים לבביים (14,3).
- תהליך דלקתי - פגיעה ישירה של חיידקים בתאי האנדותל תפגע בתפקודם וביציבות של הרובד הטרשתי. מחקרים הראו כי הדבקה של תאי אנדותל בחיידקים תגרום ליצירת קרישים, ע"י העלאת רמות גורם רקמתי (Tissue factor) והורדת רמות מפעיל פלסמינוגן (Plasminogen activator). בחולים הסובלים מדלקת מיסב השן, יש פעילות מוגברת של הטסיות יחסית לנבדקים בריאים. היום ידוע שפיזור רב מערכתי של חיידקים מחלל הפה יגרום לשינוי בתפקוד האנדותל ופקקת, סיבות מקדימות חשובות למחלת לב וכלי דם.
דלקת קרום פנים הלב חיידקית (Bacterial endocarditis)
ידוע כי טיפולי שיניים וחניכיים גורמים לחידקת חולפת. חיידקים השייכים לאוכלוסיה הטבעית של חלל הפה, יכולים לחדור לזרם הדם ולהיצמד לשסתומי הלב (במיוחד במטופלים הסובלים ממום לב מולד או נרכש במסתמים) וליצור וגיטציות (Vegetation).
הסיכון לדלקת קרום פנים הלב לאחר טיפול שיניים, שיעורו נע בין 1 ל-3,000 עד ל-1 ל-5,000 טיפולים. כמו כן, נמצא כי 10%-8% ממקרי דלקת פנים הלב קשורים לזיהום חלל הפה גם בהיעדר התערבות טיפולית. נוסף על כך, קיימת השפעה של הגברה הדדית (השפעה אגבורית) בין מחלת חניכיים של מיסב השן לטיפול שיניים חודרני שיכול להוביל לדלקת פנים הלב (15). תסחיפים מווגיטציות אלו יכולים לגרום לפגיעה מוחית, כלייתית ופגיעה באברים נוספים. דלקת פנים הלב אינה שכיחה בעולם המערבי, במיוחד לאחר החלת השימוש באנטיביוטיקה מניעתית בטיפולי שיניים חודרניים, אולם התמותה מתסחיף חיידקי עדיין גבוהה (25%-5% תמותה) (16).
סוכרת
ערך מורחב – סוכרת - סיבוכים בחלל הפה - Diabetes - oral complications
עדויות שהתפרסמו לאחרונה, הראו כי לדלקת מתמשכת גם עם מהלך תת-קליני יש תפקיד בהתפתחות של סוכרת מסוג 2.
ל-TNF-α המיוצר על ידי רקמת השומן, יש חשיבות בפתוגנזה של עמידות לאינסולין בחולים סוכרתיים. בדלקת מיסב שן, חיידקים, כגון פ. ג'ינג'יבליס, מייצרים כמויות גדולות של ליפופוליסכריד, שמגרה ייצור כמויות גדולות של TNF-α. אין תשובה חד-משמעית לגבי מה קודם למה, אולם נמצאו עדויות רבות לקשר בין סוכרת לכיסים במיסב השן (17,3).
משקל לידה נמוך
לזיהום בחיידקים גרם שליליים בעקבות מחלת מיסב שן יש יכולת להשפיע על תוצאות היריון. ליפופוליסכריד המופרש ע"י חיידקים אלו, יכול לחצות את מחסום השליה ולהגביר את רמות PGE2 ו-TNF-α במי השפיר. השינוי ברמתם של ציטוקינים מעודדי דלקת יכול לגרום ללידה מוקדמת ולתינוקות בעלי משקל לידה נמוך (SGA, Small for Gestational Age). מחקרים שונים הראו כי אימהות שההיריון שלהן הסתיים לפני המועד בשל צירים מוקדמים או מפקיעת קרומים מוקדמת נוטות להיות בעלות מחלת מיסב שן חמורה משל אימהות בעלות תינוקות עם משקל לידה תקין (18). Offenbacher וחב' מצאו כי ל-18% מהאימהות של התינוקות שנולדו בלידה מוקדמת ומשקל הלידה שלהם היה נמוך, הייתה מחלת מיסב שן מפושטת. דלקת חניכיים היא גורם סיכון ללידה מוקדמת שלא התייחסו אליו בעבר (19).
תסמונת שיוגרן
תסמונת שיוגרן היא מחלה אוטואימונית נדירה, המתבטאת בירידה בכמות ההפרשות של הרוק (Hyposalivation). הירידה בהפרשת הרוק משפיעה באופן שלילי על אוכלוסיית החיידקים הטבעית שנמצאת בחלל הפה. חולים אלו יסבלו ממחלת מיסב שן קשה ובשכיחות גבוהה (20).
מחלת בכצ'ט
מחלת בכצ'ט היא מחלה אוטואימונית המתבטאת בתהליך דלקתי בכלי הדם. עבודות קליניות הראו קשר ישיר בין מחלת בכצ'ט למחלת מיסב שן. מחלת החניכיים נובעת מהחמרה בתהליך הדלקתי במנגנון המערב יצירת יתר של IL1 (12).
מניעת דלקת מיסב שן
שמירה על גהות פה טובה חשובה גם כמניעה וגם כמניעת החרפה של מחלות רב מערכתיות.
- להלן מספר המלצות
- צחצוח שיניים פעמיים ביום במברשת רכה (כדי למנוע פגיעה בשכבת הזגוגית של השן ובחניכיים). יש לצחצח בצורה אופקית על גבול שבין החניכיים לשיניים (באופן זה מצליחים סיבי המברשת להוציא את שיירי המזון והרובד מתוך המרווח שבין שיניים לחניכיים).
- שימוש בחוט לשן ובמברשות מיוחדות לניקוי בין השיניים ברמה יומית.
- שימוש במי פה המונע את יצירת הרובד והיצמדותו לזגוגית השן ומי פה נגד זיהום (המכילים Chlorhexidine) במצבי דלקת חריפה.
- ביקורת אצל רופא השיניים וניקוי שיניים אצל שיננית לפחות פעמיים בשנה.
- עם הופעת סימני דלקת ראשונים, תמיכה של מומחה למחלות מיסב השן (Periodontis).
טיפול בדלקת מיסב השן
טיפול נכון במחלות של חלל הפה יעזור לנו למנוע מחלות רב מערכתיות.
- שלבי הטיפול במחלות חניכיים
- בדיקה ואבחון מצב החניכיים: הרופא המומחה נעזר בבדיקת חניכיים ובצילומי רנטגן כדי לקבוע את שלב המחלה ואת דרכי הטיפול.
- הכנה מיסב שן ראשונית (הקצעות שורשים): תבוצע במטופלים שאובחנה אצלם מחלת חניכיים פעילה. המטרה של תהליך טיפולי זה לעצור את התקדמות והרס הרקמה התומכת בשורש. במהלך הפעולה מנקים את פני שטח השורש ואת פנים "כיס" החניכיים ממצבורי אבנית, חיידקים ורקמה דלקתית שהצטברו בו. במקרים קשים משלבים טיפול אנטיביוטי במהלך ההקצעות.
- ניתוחי חניכיים: יבוצעו במטופלים שעברו הקצעת שורשים ובכל זאת מחלת החניכיים שלהם לא נעצרה. מטרתם בלימת התקדמות המחלה ומניעת אובדן שיניים. ניתוח החניכיים מאפשר גישה וצמצום "כיסי" החניכיים העמוקים. באופן זה קיימת שליטה טובה יותר בתהליך הדלקתי שתלוי בחדירה של שיירי מזון והתפתחות מושבות של חיידקים מרענים.
- ניתוח חניכיים התחדשותי: מטרת הטיפול הוא שחזור מערכת האחיזה של השורש ע"י תוספת של תחליפי עצם, חלבונים וקרומים.
- תחזוקת מיסב השן: קהל היעד הוא מטופלים בעלי מחלת חניכיים ו/או מטופלים בסיכון גבוה לחלות במחלת חניכיים. הטיפול מבוצע ע"י שיננית מוסמכת בליווי ובהדרכת רופא החניכיים. התחזוקה של מיסב השן כוללת עדכון העבר הבריאותי הכלל ועבר בריאות השיניים, בדיקת רקמות והסרת אבנית ורובד על ותחת החניכיים. התחזוקה אחת ל-3 חודשים נמצאה כיעילה בשמירה על בריאות השיניים לאורך זמן.
במהלך הטיפול מתעורר לעתים הצורך לבצע תמיכה, סד (Splint), בשיניים רופפות ולעתים אף עקירת שיניים (כדי למנוע התפשטות של הדלקת לשיניים סמוכות והרס של עצם הלסת).
ביבליוגרפיה
- Asikainen S, Alaluusua S. Bacteriology of dental infections. Eur Heart J 1993;14(Suppl K):43-50
- Brown LJ, Brunelle JA, Kingman A. Periodontal status in the United States, 1988-1991: prevalence, extent, and demographic variation. J Dent Res 1996;75:672-683
- Li X, Kolltveit KM, Tronstad L, et al. Systemic diseases caused by oral infection. Clin Microbiol Rev 2000;13(4):547-558
- Kshirsagar AV, Craig RG, Moss KL, et al. Periodontal disease adversely affects the survival of patients with end-stage renal disease. Kidney Int 2009;75(7):746-751
- Proctor R, Kumar N, Stein A, et al. Oral and dental aspects of chronic renal failure. J Dent Res 2005;84(3):199-208
- Fisher MA, Taylor GW, Papapanou PN, et al. Clinical and serologic markers of periodontal infection and chronic kidney disease. J Periodontol 2008;79(9):1670-1678
- Kshirsagar AV, Moss KL, Elter JR, et al. Periodontal disease is associated with renal insufficiency in the Atherosclerosis Risk in Communities (ARIC) study. Am J Kidney Dis 2005;45:650–657
- Fisher MA, Taylor GW, Shelton BJ, et al. Periodontal disease and nontraditional risk factors for CKD. Am J Kidney Dis 2008;51:45–52
- Najjar T, Rutner TW, Schwartz RA. Bacterial mouth infections. eMedicine 2008;25
- Rosamma J, Rajaratnam K, Vivek N. Higher prevalence of periodontal disease among patients with predialytic renal disease. Braz J Oral Sci 2009;8:1
- Garcez J, Limeres PJ, Carmona IT, et al. Oral health status of patients with a mild decrease in glomerular filtration rate. Oral Surg Oral Med Oral Pathol Oral Radiol Endod 2009;107(2):224-228
- Šedy´ J, et al. Mechanism of increased mortality in hemodialysed patients with periodontitis. Med Hypotheses 2009;doi:10.1016/j.mehy.2009.04.053
- Bahekar AA, Singh S, Saha S, et al. The prevalence and incidence of coronary heart disease is significantly increased in periodontitis: a metaanalysis. Am Heart J 2007;145: 830–837
- Craig RG. Interactions between chronic renal disease and periodontal disease. Oral Dis 2008;14(1):1-7
- Drangsholt MT. A new causal model of dental diseases associated with endocarditis. Ann Periodontol 1998;3(1):184-96
- Mylonakis E, Calderwood SB. Infective endocarditis in adults. NEJM 2001;345(18):1318-30
- Saito T, Shimazaki Y, Kiyohara Y, et al. The severity of periodontal disease is associated with the development of glucose intolerance in non-diabetics: the Hisayama study. J Dent Res 2004;83(6):485-490
- Offenbacher S, Beck JD, Lieff S, et al.. Role of periodontitis in systemic health: spontaneous preterm birth. J Dent Educ 1998;62:852–858
- Offenbacher S, Katz V, Fertik G, et al. Periodontal infection as a possible risk factor for preterm low birth weight. J Periodontol 1996;67:1103–1113
- Antoniazzi RP, Miranda LA, Zanatta FB, et al. Periodontal conditions of individuals with Sjögren's syndrome. J Periodontol 2009;80(3):429-435
- Akman A, Ekinci NC, Kacaroglu H, et al. Relationship between periodontal findings and specific polymorphisms of interleukin-1alpha and -1beta in Turkish patients with Behçet's disease. Arch Dermatol Res 2008;300(1):19-26. Epub 2007
קישורים חיצוניים
- בוחן כליות ושן, מדיקל מדיה
המידע שבדף זה נכתב על ידי ערן ברקוביץ, ד"ר עירית סולל שרון, ד"ר עודד שרון, פרופ' אבישלום פומרנץ, ד"ר אפריים צור; היחידה לפה ולסת, מרכז רפואי אסף הרופא, צריפין, והיחידה למחלות כליה ויתר לחץ דם, מרכז רפואי מאיר, כפר סבא


 כניסה
כניסה  עקבו אחרינו בפייסבוק
עקבו אחרינו בפייסבוק