תסמונת השלפוחית הרגיזה - Overactive bladder syndrome
| תסמונת השלפוחית הרגיזה | ||
|---|---|---|
| Overactive bladder | ||
| ||
| ICD-10 | N32.8 | |
| ICD-9 | 596.51 | |
| יוצר הערך | הערך עודכן ונערך על ידי ד"ר רוית יחיאלי כהן בספטמבר 2022 על בסיס ערך שנכתב על ידי: ד"ר ליאור לבנשטיין וד"ר איתמר נצר. | |
לערכים נוספים הקשורים לנושא זה, ראו את דף הפירושים – שלפוחית רגיזה
כללי
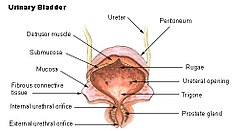
ההגדרה של שלפוחית רגיזה על פי האגודה הבין-לאומית לשליטה בסוגרים (The International Continence Society) היא - תסמונת קלינית המתאפיינת בדחיפות במתן שתן (Urgency) – שזהו התסמין העיקרי והמייצג של התסמונת, עם או ללא דליפת שתן מדחיפות (Urinary urgency incontinence), בדרך כלל מלווה בתדירות גבוהה במתן שתן (Frequency) ויקיצה לילית לצורך מתן שתן (Nocturia), וזאת בהיעדר עדות לזיהום בדרכי השתן או תחלואה אחרת הקשורה למערכת השתן התחתונה (גידולים בשלפוחית, אבנים בשלפוחית, תסמונת השלפוחית הכאובה ועוד)[1][2]. שלפוחית רגיזה נחשבת להפרעה ביכולת השלפוחית לאגור שתן (להבדיל, לדוגמה, מהפרעות ביכולת השלפוחית להתרוקנות נאותה, אז לרוב התסמינים יהיו שונים, בעיקר בשלב ההתחלתי - זרם חלש, היסוס תחילי למתן שתן) ולמעשה אין ההדרגתיות בתחושת הצורך להטיל שתן – הצורך העז והדחוף להטלת שתן מגיע בפתאומיות ומקשה מאוד על ניסיון התאפקות.
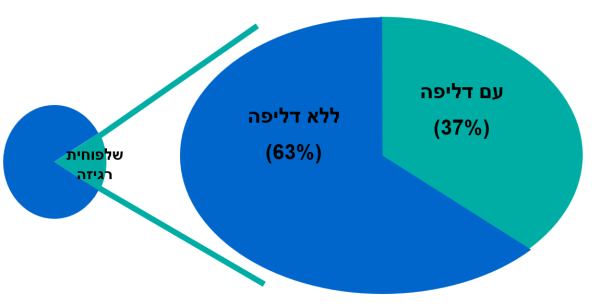
את תסמונת השלפוחית הרגיזה ניתן לחלק לשני סוגים; הראשון, שלפוחית רגיזה שאינה משנית לבעיה רפואית (סיבתה הופעתה אינה ידועה - קרויה גם שלפוחית רגיזה "אידיופתית"), הסוג השני, שלפוחית רגיזה משנית לתחלואה הקשורה למערכת העצבים (קרויה שלפוחית רגיזה "נוירוגנית") כגון – פרקינסון, פגיעות עמוד שדרה, טרשת נפוצה, אירוע מוחי. כשני שלישים מהמטופלים עם שלפוחית רגיזה לא יסבלו מדליפת שתן מדחיפות ("Dry Overactive Bladder"), בשליש מהמטופלים תלווה את הדחיפות גם דליפת שתן בלתי נשלטת ("Wet Overactive Bladder").
לשלפוחית רגיזה השפעה שלילית על איכות החיים – הפרעה לפעילות יומיומית (יציאה לטיול / בילוי ללא שירותים נגישים), הפרעה לרצף השינה, ירידה בדימוי הגוף ובהערכה העצמית, הפרעות בתפקוד המיני, הפרעה בתעסוקה (לדוגמה נהגי אוטובוס/מונית ללא גישה מהירה לשירותים) עד כדי שכיחות גבוהה יותר של אבטלה בקרב מטופלים הסובלים משלפוחית רגיזה. תדירות הטלת שתן במהלך היום מעל ל -8 פעמים זוהתה במחקרים עם הפרעה משמעותית לתפקוד יומי נאות[3], כמו גם Nocturia מעל פעמיים (תוביל לעייפות והפרעות בריכוז)[4]. Nocturia כתסמין בודד (בהיעדר תסמיני שלפוחית רגיזה אחרים שהוזכרו לעיל) יכולה להיות משנית לתפוקת שתן גבוהה באופן כללי (Polyuria) או משנית לתפוקת שתן לילית מוגברת (Nocturnal Polyuria) ולא בהכרח קשורה להפרעות במערכת השתן התחתונה[5]. מעבר לפגיעה באיכות החיים, שלפוחית רגיזה עלולה אף להוביל לבעיות בריאותיות נלוות כמו דלקות עוריות באזור הגניטליה (משנית לדליפת השתן), זיהומים חוזרים בדרכי השתן, ובגיל המבוגר גם סיכון מוגבר לנפילות בעת יקיצה לילית לצורך מתן שתן.
אפידמיולוגיה
שכיחות תסמונת השלפוחית הרגיזה עולה עם הגיל, בדרך כלל תופיע בנשים מעל לגיל 40 ובגברים אחרי גיל 50[6]. השכיחות הכללית באוכלוסייה (גברים ונשים יחדיו) היא בין 11.8 אחוזים ל–28.7 אחוזים[7]. שכיחות אירועי דליפת שתן מדחיפות נעה בין 1.5 אחוזים ל–17.3 אחוזים[8].
שכיחות התסמונת דומה בין נשים לגברים, שכיחות דליפת שתן מדחיפות שכיחה יותר בנשים מאשר בגברים (פי 2–3)[9].
תסמיני שלפוחית רגיזה עלולים להחמיר עם הזמן – לדוגמה הופעת דליפת שתן מדחיפות שבתחילת הופעת התסמינים לא הייתה קיימת[10].
אף על פי שכיחותה הלא מבוטלת של התסמונת באוכלוסייה הכללית בכל טווח הגילאים, אחוז קטן יחסית של המטופלים פונים ו/או מקבלים טיפול רפואי למצבם[11] ממספר סיבות – חלקם לא חושבים שהבעיה מצדיקה טיפול רפואי, אחרים לא נשאלו בעניין הפרעות בהטלת השתן על ידי הרופא המטפל או שהתביישו לשאול (עקב מבוכה), היעדר מידע נגיש בעניין הטיפול. בנוסף, דבקות לטיפול תרופתי לשלפוחית רגיזה (Compliance/Persistence) נמוכה מאוד יחסית לטיפולים תרופתיים למחלות כרוניות אחרות, בעיקר בשל אכזבה מיעילות הטיפול, תופעות לוואי ועלות כלכלית[12].
פתופיזיולוגיה
ברוב המקרים, הסיבה הישירה הגורמת לשלפוחית רגיזה אינה ידועה. קיימים ככל הנראה מספר מנגנוני פעולה הנחשבים כגורמים להופעת התסמונת:
- תחלואות של מערכת העצבים המרכזית (בעיקר פגיעה באונה הקדמית)/חוט השדרה. היות שמערכת העצבים שולטת על תפקוד מערכת השתן התחתונה, ליקויים יובילו להשפעה ישירה על תפקודה התקין[6]
- חסימת מוצא השלפוחית (Bladder outlet obstruction) כתוצאה מערמונית חוסמת (גברים)/ היצרות שופכה ו/או צוואר השלפוחית (גברים ונשים)/צניחת איברי האגן (נשים). הפרעה חסימתית מכל סיבה שהיא עלולה להוביל לשינויים מבניים בשריר השלפוחית (Detrusor). שינויים אלו יגרמו בחלק מן המקרים לפעילות יתר של שריר ה-Detrusor (Detrusor overactivity) שעשויה לבוא לידי ביטוי קליני כשלפוחית רגיזה
- סיבות פסיכולוגיות/פסיכוסוציאליות – עניין רב עולה בנוגע להשפעה של גורמים פסיכולוגים על הופעת שלפוחית רגיזה. מחקרים הראו קשר בין מצב נפשי לבין שכיחות שלפוחית רגיזה, בעיקר דיכאון וחרדה. ייתכן כי הקשר הוא סיבתי, לכן דרושים מחקרים נוספים להוכחת תאוריה זו[13]
דליפת שתן משולבת
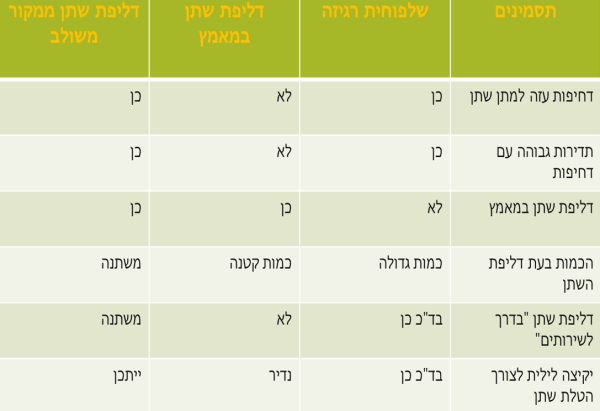
דליפת שתן מדחיפות האופיינית לשלפוחית רגיזה (מצב הקרוי שלפוחית רגיזה רטובה – Wet overactive bladder) יכולה להופיע במקביל לדליפת שתן במאמץ (Stress urinary incontinence) – דליפת שתן לא רצונית בעת עליית לחץ תוך בטני כגון שיעול, עיטוש, צחוק, פעילות גופנית מאומצת וכדומה. במקרה כזה תיחשב לדליפת שתן משולבת (Mixed Urinary incontinence)[2]. הסיבות והמאפיינים לכל סוג דליפת שתן הם שונים (טבלה מספר 1), גם הטיפולים, ועל כן חשיבות רבה בהבחנה בין השתיים.
הפרעות בהטלת השתן ותסמונת השלפוחית הכאובה
הדחיפות העזה למתן שתן האופיינית לשלפוחית רגיזה אינה מלווה בכאב. לעומת זאת, בתסמונת השלפוחית הכאובה (Interstitial cystitis/Bladder pain syndrome) הכאב הוא תסמין עיקרי. הכאב ממוקם לרוב בבטן התחתונה (באזור העל-חיקי), מוחמר בעת מילוי השלפוחית ומוקל חלקית לאחר הטלת שתן. לכאב עשויים להתלוות תסמינים נוספים כגון תדירות גבוהה ודחיפות למתן שתן. למרות התסמינים הדומים, יש להבדיל בין שתי התסמונות הללו, על מנת להתאים טיפולים יעילים (השונים בין שני המקרים)[14].
הערכה קלינית
היות שתסמונת השלפוחית הרגיזה נחשבת לתסמונת קלינית, האבחנה הראשונית מסתמכת על תלונות אופייניות בקרב המטופלים (דחיפות, דליפת שתן מדחיפות, תדירות גבוהה, Nocturia) ולרוב אינה מצריכה בדיקות מתקדמות ופולשניות (בהנחה שנשללה בעיה אקוטית אחרת)[1]. ההערכה הקלינית הבסיסית תכלול קבלת היסטוריה רפואית (אנמנזה), בדיקה גופנית ובדיקת שתן לכללית במעבדה[15][16].
- דגשים באנמנזה – נוכחות תסמינים אופייניים, נוכחות תסמינים אחרים הקשורים בהפרעות בהטלת שתן (היחלשות זרם השתן ו/או קשיי השתנה, דליפת שתן במאמץ וכדומה),
"דגלים אדומים" – תסמינים המחייבים בירור - צריבה במתן שתן, אירועים של שתן דמי (Macrohematuria – מצב זה עלול להעיד על גידולים במערכת השתן ומחייב בירור אורולוגי מקיף) - הערכה כמותית של צריכת נוזלים יומית כולל התייחסות לצריכת משקאות משתנים (שתייה מרובה באופן כללי – Polydipsia, או צריכה מוגברת של משקאות משתנים כגון קפה, תה, קולה ואלכוהול – עשויות להוביל לתפוקות שתן גבוהות ולדמות תסמיני שלפוחית רגיזה)
- תחלואות של מערכת העצבים – מחלות וניתוחי עמוד-שדרה, פרקינסון, טרשת נפוצה, שבץ מוחי ועוד – מתאפיינות בשכיחות גבוהה של הפרעות מגוונות בהטלת השתן
- היסטוריה גינקולוגית (לידות, ניתוחים במערכת הרבייה הנשית)
- טיפול קרינתי לאזור הבטן והאגן
- ניתוחי בטן ואגן
- טיפולים תרופתיים קבועים הקשורים בהטלת שתן מרובה (משתנים)
- מחלות כרוניות נוספות הקשורות בהטלת שתן מרובה (לדוגמה - סוכרת לא מאוזנת, אי ספיקת לב)
- הפרעות שינה
- היריון
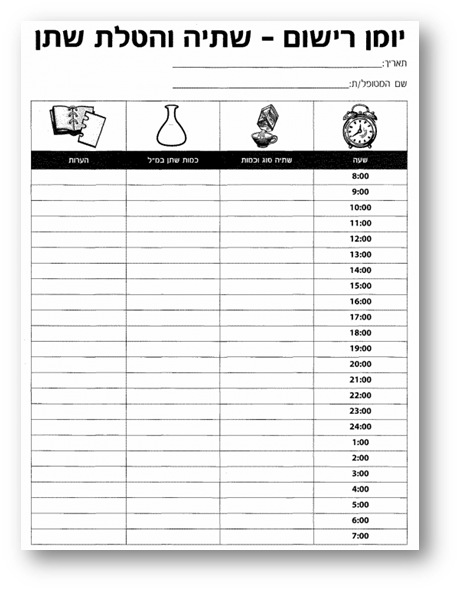
יומן רישום שתייה והטלת שתן
יומן רישום שתייה והטלת שתן הוא כלי פשוט ויעיל להערכת תדירות הטלת שתן יומית ולילית ונפחי הטלת שתן, כולל אירועי דליפת שתן[5] ולהערכת כמות צריכת נוזלים יומית. המטופלים ממלאים טבלה פשוטה בה הם מתעדים לפי זמנים את כמויות השתייה וההשתנה [בסמ"ק (סנטימטר מעוקב)] במשך 24 שעות. פרמטרים אופייניים לשלפוחית רגיזה הם – תדירות גבוהה למתן שתן עם נפחי השתנה יחסית קטנים, עם או ללא Nocturia.
בדיקה גופנית
בדיקה גופנית ממוקדת לאזור הבטן והאגן, אזור הגניטליה (גברים – פין, בדיקה רקטלית של הערמונית, נשים – פות לאבחון צניחת איברי אגן ועדות לדליפת שתן בעת שיעול), גפיים (הערכה של בצקות), הערכה נוירולוגית בסיסית (כוח גס, ירידה בתחושה וכדומה), הערכה קוגניטיבית בסיסית.
בדיקות מעבדה
הבדיקה הבסיסית היא בדיקת שתן לכללית (לשלילת זיהום, נוכחות כדוריות דם אדומות בשתן). בדיקות מעבדה נוספות יבוצעו בהתאם לחשד קליני, לדוגמה – תרבית שתן בחשד לזיהום, בדיקת שתן לציטולוגיה בחשד לממאירות בדרכי השתן, Glucose בדם בצום בחשד לסוכרת.
בדיקות אבחנתיות מתקדמות
בנוכחות תסמינים המחשידים לזיהום או לתחלואות אחרות של מערכת השתן (אבנים, גידולים, הפרעה אנטומית) מומלץ להתקדם בהתאם לבדיקות אבחנתיות נוספות כגון בדיקות הדמיה ובדיקות פולשניות לשם הערכה אנטומית ותפקודית[17].
הדמיה
לשלילת הפרעה מבנית (אנטומית) במערכת השתן ניתן להיעזר בבדיקות הדמיה כגון סונר (Ultrasound) כליות ודרכי השתן כולל הערכת שארית שתן (והערכת נפח ערמונית בגברים) או בדיקת CT (Computer Tomography)/MRI (Magnetic Resonance Imaging) - בדיקות הדמיה מתקדמות ומדויקות יותר להערכת מערכת השתן.
אורופלומטריה (Uroflowmetry) פשוטה ושארית שתן
בדיקה לא פולשנית בה מתקבל מידע מספרי וגרפי המתאר את עקומת הטלת השתן, נפח ההשתנה, קצב הטלת השתן, משך זמן ההשתנה ושארית שתן לאחר ההשתנה. לשם הגעה להערכה מדויקת ואבחנתית ככל שניתן, על הנבדק/ת להגיע עם "שלפוחית מלאה" (כלומר – לשתות ולהתאפק עד שיש צורך חזק למתן שתן). אורופלומטריה תוכל לתת אינדיקציה על הפרעה חסימתית ושאריות שתן – מידע חשוב בעיקר כאשר יש חשד להפרעה משולבת במתן השתן[18].
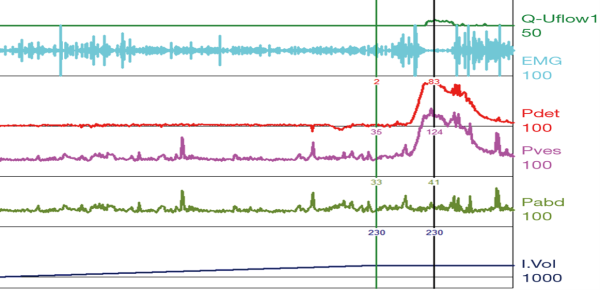
אורודינמיקה (Urodynamics)
אורודינמיקה היא בדיקה פולשנית שמטרתה הערכה תפקודית של מערכת השתן התחתונה – יכולת אגירת שתן של השלפוחית, תחושה למילוי שלפוחית (מאפיין אורודינמי שכיח במטופלים עם שלפוחית רגיזה הוא תחושה מוקדמת למילוי) ותיעוד של התכווצויות בלתי רצוניות של שריר ה-Detrusor בעת מילוי השלפוחית (מאפיין אורודינמי קלאסי בקרב מטופלים עם שלפוחית רגיזה, אם כי לא תמיד קיים), יכולת ההתרוקנות של השלפוחית (הערכת יכולת כיווץ של שריר ה-Detrusor), היענות השלפוחית (היכולת של השלפוחית לאגור שתן ללא עליית לחצים), תפקוד סוגר השתן (Sphincter). לבדיקה זו יופנו מטופלים הסובלים מהפרעות מתמשכות בהטלת שתן שאינן מגיבות לטיפולים בסיסיים מקובלים, מטופלים עם הפרעות נוירולוגיות ותסמינים נלווים הקשורים במערכת השתן להערכה בסיסית או כחלק ממעקב ארוך טווח, מטופלים המיועדים לניתוחים הקשורים למערכת השתן התחתונה (כריתת ערמונית, תיקון דליפת שתן, תיקון צניחת איברי אגן בנשים) – במקרים מסוימים בלבד לפי החלטת הרופא המטפל ולא באופן גורף כשגרה[19]. לאור העובדה שאורודינמיקה היא בדיקה פולשנית וכרוכה באי נעימות, ככלל, מומלץ להפנות מטופל לבדיקה אורודינמית כאשר סביר שתוצאות הבדיקה ישפיעו על ההחלטה הטיפולית ולא כבדיקה אבחנתית שגרתית.
טיפול בשלפוחית רגיזה
קו טיפול ראשון
הקו הטיפול הראשון כולל שינוי הרגלי שתייה (הימנעות משתייה בכמות גדולה במהלך היום, צמצום שתייה ואכילה לפני השינה והגבלת שתיית משקאות משתנים בכל שעות היום), ירידה במשקל, פיזיותרפיה של רצפת האגן, "אימון שלפוחית" (תרגול ליכולת דחיית מתן השתן)[17]. לדוגמה, מחקרים הראו שצמצום צריכת קפאין מוביל לירידה בתדירות הטלת השתן ואירועי דחיפות למתן שתן, אם כי לא מוריד שכיחות אירועי דליפת שתן מדחיפות[20]. ירידה במשקל הוכחה כמורידה שכיחות אירועי דליפת שתן במאמץ ואירועי דליפת שתן מדחיפות[21]. פיזיותרפיה של רצפת האגן ותרגולי אימון שלפוחית (Bladder Training) הוכחו כיעילים בהקטנת אירועי דחיפות ודליפת שתן מדחיפות במטופלים עם תסמונת השלפוחית הרגיזה בכ-80-50 אחוזים – תוצאות מרשימות לסוג טיפול קל ופשוט ליישום ונטול תופעות לוואי[17].
קו טיפול שני
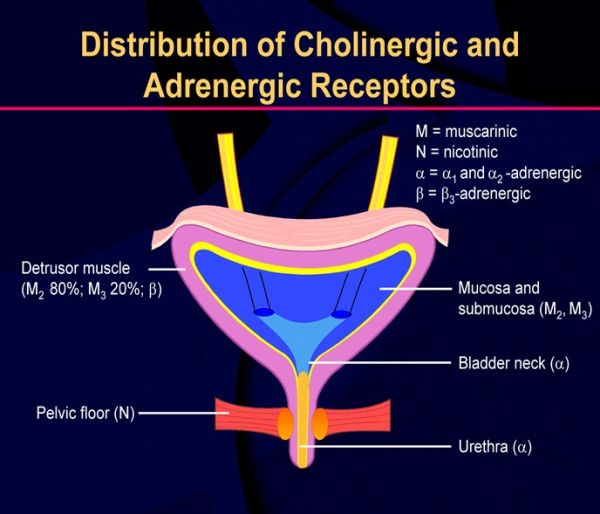
הטיפולים התרופתיים לשלפוחית רגיזה כוללים שתי קבוצות - תרופות אנטימוסקריניות (Antimuscarinic) (פעילות אנטיכולינרגית, Anticholinergic) ותרופה עם פעילות אגוניסטית לרצפטור בטא-3 (Beta 3 Agonist). טיפולים אלו מתבססים על נוכחות רצפטורים מוסקריניים ורצפטורים אדרנרגיים בטא-3 המצויים בשריר ה-Detrusor.
התרופות האנטימוסקריניות הן הוותיקות מבין שתי הקבוצות, הוכחו כמשפרות תסמיני שלפוחית רגיזה ב-20–70 אחוזים, אם כי הדבקות לטיפול לאורך זמן נמוכה עקב יעילות ירודה ו/או תופעות לוואי. פעולתן מובילה לעיכוב ההתכווצויות הבלתי רצוניות של שריר ה-Detrusor, הגדלת קיבולת השלפוחית (ובכך שיפור יכולת אגירת שתן) וירידה באירועי דליפת שתן מדחיפות[22]. תופעות הלוואי העיקריות של התרופות האלו הן יובש בפה, נטייה לעצירות, טשטוש ראייה וירידה קוגניטיבית. יש להימנע מחשיפה למינון גבוה של תרופות בעלות פעילות אנטיכולינרגית, במיוחד באוכלוסייה מבוגרת (מעל לגיל 65–75) לאור הסיכון להפרעות קוגניטיביות, בלבול, Delirium וחשש מנפילות[23][24]. יובש בפה פחות שכיח בתרופות אנטימוסקריניות בשחרור מושהה (Extended-release formulations). במקרה של הופעת תופעות לוואי משמעותיות או חוסר יעילות יש לשקול שינוי במינון או מעבר לתרופה אנטימוסקרינית אחרת. טיפול תרופתי אנטימוסקריני אסור לשימוש במטופלים עם Glaucoma מסוג זווית צרה והפרעות בקצב הלב[17].
התרופה Mirabegron (Betmiga), משתייכת לקבוצת תרופות בעלות פעילות אגוניסטית על הרצפטור בטא-3 המצוי בשריר ה-Detrusor, פעילות המובילה להרפייה (Relaxation) שלו עם תוצאה קלינית של הפחתת אירועי תדירות, דחיפות ואירועי דליפת שתן מדחיפות. יעילות תרופה זו לטיפול בתסמיני שלפוחית רגיזה זהה ליעילות קבוצת האנטימוסקריניים[25]. שיעור תופעות הלוואי משנית לנטילת Betmiga זהה לשיעור תופעות הלוואי בקבוצת אינבו (Placebo). Betmiga אסורה לשימוש במטופלים עם יתר לחץ דם שאינו מאוזן תרופתית (לחץ דם סיסטולי מעל 180 מילימטר כספית ו/או דיאסטולי מעל 110 מילימטר כספית) ואינה מומלצת במטופלים עם הפרעות בקצב הלב. המינון המומלץ הוא 50 מיליגרם פעם ביום. במטופלים עם אי ספיקת כליות או אי ספיקת כבד יש לבצע התאמת מינון ל-25 מיליגרם ליום[26][27]. טיפול ב-Betmiga הוכח בטוח באוכלוסייה המבוגרת ואינו מוביל לירידה קוגניטיבית[28].
קו טיפול שלישי
מטופלים שלא הגיבו לטיפולים קו ראשון ושני או מטופלים שלא יכולים ליטול את הטיפול התרופתי לשלפוחית רגיזה (בשל התוויות נגד או תופעות לוואי בלתי נסבלות) יופנו לטיפולים זעיר פולשניים.
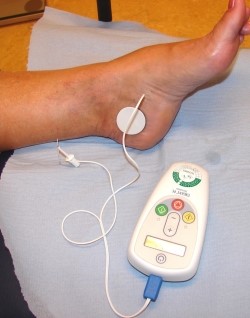
- גירוי עצבי של עצב הטיביה (Posterior Tibial Nerve Stimulation) – טיפול זה מבוסס אומנם על מספר מצומצם יחסית של מחקרים אך הראה שיפור של 80-60 אחוזים במספר מדדים במטופלים עם שלפוחית רגיזה – הורדת שיעור אירועי דליפת שתן מדחיפות, הורדת תדירות הטלת שתן יומית וצמצום Nocturia. במהלך הטיפול מחט קטנה מוחדרת מעל לקרסול בחלק הפנימי של הרגל. גירוי חשמלי של העצב הטיביאלי יוביל להעברת אותות לעצבים בחוט השדרה המשפיעים על תפקוד השלפוחית. הפרוטוקול הטיפולי המקובל הוא טיפול במשך 30 דקות פעם או פעמיים בשבוע למשך 12 שבועות. שיעור תופעות הלוואי נמוך וכולל כאב קל באזור החדרת המחט, במקרים נדירים דימום מאזור החדרת המחט[22][29]. הזמינות לטיפול זה נמוכה מאוד בישראל
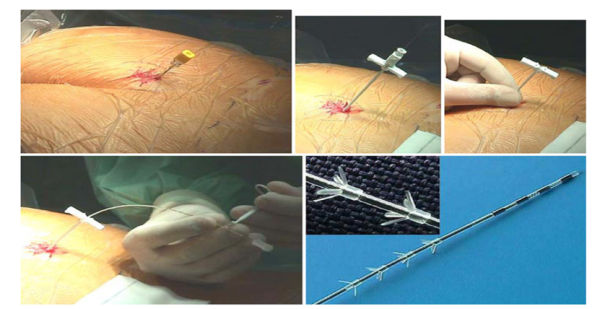
- גירוי עצבי סקרלי (Sacral Neuromodulation) – שיעור הצלחה במטופלים הסובלים משלפוחית רגיזה עם דליפת שתן לאורך זמן (במעקב של 5 שנים) 80-70 אחוזים. הטיפול כולל החדרה של אלקטרודה לשורש העצב הסקרלי (ההחדרה מבוצעת תחת שיקוף בחדר ניתוח) המקבלת גירוי חשמלי מ-Neurostimulator חיצוני זמני. לאחר שבועיים של בחינת היעילות יוחדר קוצב קבוע לאזור העכוז העליון, קוצב זה יופעל על ידי שלט. צורך בהתערבות ניתוחית חוזרת עקב סיבוך ב–30 אחוזים מהמקרים[30]. תוחלת החיים של הקוצב היא כ–15 שנים. טיפול זה מיועד גם למטופלים הסובלים מדליפת צואה, אצירת שתן או לכאלו הסובלים מתסמונת כאב אגן כרוני
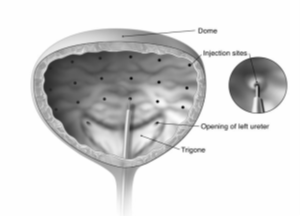
- הזרקת Botulinum toxin מסוג A (שהוא Neurotoxin) ל-Detrusor בשלפוחית. Botulinum toxin הוא Neurotoxin המיוצר על ידי המחולל Clostridium botulinum. הזרקת Botulinum toxin A (Botox) לדופן השלפוחית מונעת שחרור של המוליך העצבי Acetylcholine ובכך מובילה להרפיית שריר חלק ובנוסף גם לירידה בתגובה דלקתית מקומית[31]. שליטה על כיווץ יתר של ה-Detrusor במטופלים עם שלפוחית רגיזה תוביל לתוצאה הקלינית של ירידה בתחושת הדחיפות למתן שתן, ירידה בתדירות הטלת השתן והפחתת אירועי דליפת שתן מדחיפות[32]. המינון המקובל הוא הזרקת 100–300 יחידות ב-10–30 אתרי הזרקה בשלפוחית[33]. הפעולה קצרה ואורכת כעשר דקות, יכולה להתבצע בהרדמה מקומית או בהרדמה כללית. לאחר התאוששות קצרה משוחרר/ת המטופל/ת לביתו. סיבוכים הקשורים להזרקת Botox לשלפוחית כוללים זיהום במתן שתן 15 אחוזים, דימום מדרכי השתן 8 אחוזים (Hematuria) וסיכון לאצירת שתן 6 אחוזים[34]. במקרה של אצירת שתן לאחר הזרקת Botox יודרכו המטופלים ללימוד ביצוע צנתור עצמי (Clean Intermittent Catheterization). לרוב, הצורך בביצוע הצנתורים (לשם ריקון נאות של השלפוחית) יחלוף עד שישה שבועות מההזרקה. לשם השגת יעילות לאורך זמן יש צורך לחזור על הפעולה אחת למספר חודשים (לרוב במרווחים שבין שישה עד תשעה חודשים - משתנה בין חומרת התסמינים והתגובה בין מטופל/ת למטופל/ת) – ולפחות במרווח של שלושה חודשים מהזרקה קודמת[35]. טיפול זה מיועד גם למטופלים הסובלים מתסמונת השלפוחית הכאובה (Interstitial Cystitis).
קו טיפול רביעי
במקרים קיצוניים בהם תסמיני שלפוחית רגיזה חמורים ואינם מגיבים לטיפולים בקווי הטיפול הקודמים, תישקל אפשרות ניתוחית של הגדלת נפח שלפוחית השתן (Augmentation Cystoplasty) או הטיית שתן (Urinary Diversion) עם או ללא כריתת שלפוחית השתן (Cystectomy). החלטה על התערבות ניתוחית תתקבל לאחר שקילת ההשפעה השלילית הניכרת של תסמיני שלפוחית רגיזה על איכות החיים אל מול סיבוכי ניתוחי בטן מורכבים[18].
ביבליוגרפיה
- ↑ 1.0 1.1 P Abrams, L Cardozo, M Fall, et al.: The standardisation of terminology of lower urinary tract function: report from the standardisation sub-committee of the International Continence Society. Neurourol Urodyn. 21:167-178 2002
- ↑ 2.0 2.1 BT Haylen, D de Ridder, RM Freeman, et al.: An International Urogynecological Association (IUGA)/International Continence Society (ICS) joint report on the terminology for female pelvic floor dysfunction. Neurourol Urodyn. 29:4-20 2010
- ↑ ES Lukacz, EL Whitcomb, JM Lawrence, et al.: Urinary frequency in community-dwelling women: what is normal? Am J Obstet Gynecol. 200:552.e1-552.e7 2009
- ↑ KAO Tikkinen, TM Johnson II, TLJ Tammela, et al.: Nocturia frequency, bother, and quality of life: how often is too often? A Population-Based Study in Finland. Eur Urol. 57:488-498 2010
- ↑ 5.0 5.1 J-N Cornu, P Abrams, CR Chapple, et al.: A contemporary assessment of nocturia: definition, epidemiology, pathophysiology, and management—a systematic review and meta-analysis. Eur Urol. 62:877-890 2012
- ↑ 6.0 6.1 KS Coyne, CC Sexton, CL Thompson, et al.: The prevalence of lower urinary tract symptoms (LUTS) in the USA, the UK and Sweden: results from the Epidemiology of LUTS (EpiLUTS) study. BJU Int. 104:352-360 2009
- ↑ Y Dooley, K Kenton, Cao G, et al.: Urinary incontinence prevalence: results from the National Health and Nutrition Examination Survey. J Urol. 179:656-661 2008
- ↑ DE Irwin, I Milsom, S Hunskaar, et al.: Population-based survey of urinary incontinence, overactive bladder, and other lower urinary tract symptoms in five countries: results of the EPIC study. Eur Urol. 50:1306-1314 2006
- ↑ WF Stewart, JB Van Rooyen, GW Cundiff, et al.: Prevalence and burden of overactive bladder in the United States. World J Urol. 20:327-336 2003
- ↑ S Heidler, C Mert, C Temml, et al.: The natural history of the overactive bladder syndrome in females: a long-term analysis of a health screening project. Neurourol Urodyn. 30:1437-1441 2011
- ↑ RR Dmochowski, DK Newman: Impact of overactive bladder on women in the United States: results of a national survey. Curr Med Res Opin. 23:65-76 2007
- ↑ MB Chancellor, K Migliaccio-Walle, TJ Bramley, et al.: Long-term patterns of use and treatment failure with anticholinergic agents for overactive bladder. Clin Ther. 35:1744-1751 2013
- ↑ D Kinsey, S Pretorius, L Glover, et al.: The psychological impact of overactive bladder: a systematic review. J Health Psychol. 21:69-81 2016
- ↑ CG Kowalik, JA Cohn, S Delpe, et al.: Painful bladder symptoms related to somatic syndromes in a convenience sample of community women with overactive bladder symptoms. J Urol. 2018
- ↑ EA Gormley, DJ Lightner, KL Burgio, et al.: Diagnosis and treatment of overactive bladder (non-neurogenic) in adults: AUA/SUFU guideline. J Urol
- ↑ C Gratzke, A Bachmann, A Descazeaud, et al.: EAU Guidelines on the assessment of non-neurogenic male lower urinary tract symptoms including benign prostatic obstruction. Eur Urol. 67:1099-1109 2015
- ↑ 17.0 17.1 17.2 17.3 AK Nambiar, R Bosch, F Cruz, et al.: EAU guidelines on assessment and nonsurgical management of urinary incontinence. Eur Urol. 73:596-609 2018
- ↑ 18.0 18.1 Campbell's Urology
- ↑ AK Nambiar, GE Lemack, CR Chapple, et al.European Association of Urology: The role of urodynamics in the evaluation of urinary incontinence: the European Association of Urology Recommendations in 2016. Eur Urol. 71:501-503 2017
- ↑ LA Arya, DL Myers, ND Jackson: Dietary caffeine intake and the risk for detrusor instability: a case-control study. Obstet Gynecol. 96:85-89 2000
- ↑ LL Subak, R Wing, DS West, et al.: Weight loss to treat urinary incontinence in overweight and obese women. N Engl J Med. 360:481-490 2009
- ↑ 22.0 22.1 EAU Guidelines
- ↑ Cardwell K, Hughes CM, Ryan C. The association between anticholinergic medication burden and health related outcomes in the ‘oldest old’: a systematic review of the literature. Drugs Aging. 2015
- ↑ Boustani, M., et al. Impact of anticholinergics on the aging brain: a review and practical application. Aging Health, 2008. 4: 311.
- ↑ Maman, K., et al. Comparative efficacy and safety of medical treatments for the management of overactive bladder: a systematic literature review and mixed treatment comparison. Eur Urol, 2014
- ↑ Chapple, C.R., et al. Mirabegron in overactive bladder: a review of efficacy, safety, and tolerability. Neurourol Urodyn, 2014
- ↑ Chapple C, Kaplan S, Mitcheson D, et al. Randomised, double-blind, active-controlled phase III study to assess 12-month safety and efficacy of mirabegron, a β(3)-adrenoceptor agonist, in overactive bladder. Eur Urol. 2013;63(2):296–305
- ↑ Wagg, A., et al. Review of the efficacy and safety of fesoterodine for treating overactive bladder and urgency urinary incontinence in elderly patients. Drugs Aging, 2015. 32: 103
- ↑ AUA Guidelines
- ↑ HB Goldman, JC Lloyd, KL Noblett, et al.: International Continence Society best practice statement for use of sacral neuromodulation [Internet]. Neurourol Urodyn. 2018
- ↑ Smith CP, Gangitano DA, Munoz A, Salas NA, Boone TB, Aoki KR, et al. Botulinum toxin type A normalizes alterations in urothelial ATP and NO release induced by chronic spinal cord injury. Neurochem Int. 2008;52:1068–1075
- ↑ Lawrence GW, Aoki KR, Dolly JO. Excitatory cholinergic and purinergic signaling in bladder are equally susceptible to botulinum neurotoxin a consistent with co-release of transmitters from efferent fibers. J Pharmacol Exp Ther. 2010;334:1080–1086
- ↑ Denys P, Le Normand L, Ghout I, Costa P, Chartier-Kastler E, Grise P, et al. VESITOX study group in France. Efficacy and safety of low doses of onabotulinumtoxinA for the treatment of refractory idiopathic overactive bladder: a multicentre, double-blind, randomised, placebo-controlled dose-ranging study. Eur Urol. 2012;61:520–529.
- ↑ Kuo HC, Liao CH, Chung SD. Adverse events of intravesical botulinum toxin a injections for idiopathic detrusor overactivity: risk factors and influence on treatment outcome. Eur Urol. 2010;58:919–926
- ↑ Schurch B, de Sèze M, Denys P, Chartier-Kastler E, Haab F, Everaert K, et al. Botox Detrusor Hyperreflexia Study Team. Botulinum toxin type a is a safe and effective treatment for neurogenic urinary incontinence: results of a single treatment, randomized, placebo controlled 6-month study. J Urol. 2005;174:196–200
קישורים חיצוניים
שירות לציבור, מוגש בחסות חברת אסטלס, אנא כנסו ללינק למידע וכתבות נוספות בנושא
המידע שבדף זה נכתב על ידי
- הערך עודכן ונערך על ידי ד"ר רוית יחיאלי כהן, מומחית לכירורגיה אורולוגית, המרכז הרפואי תל-אביב - איכילוב, בספטמבר 2022, על בסיס ערך שנכתב על ידי: ד"ר ליאור לבנשטיין וד"ר איתמר נצר, מחלקת נשים ויולדות, הקריה הרפואית רמב"ם


 כניסה
כניסה  עקבו אחרינו בפייסבוק
עקבו אחרינו בפייסבוק